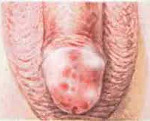
острый баланопостит код по мкб 10 у детей
Баланопостит
МКБ-10
Общие сведения
Баланопостит чаще развивается у мальчиков в возрасте от 1 до 5 лет и у мужчин с сексуальным поведением высокого риска (полигамные отношения, нетрадиционная ориентация, пенильно-анальные контакты). Специалисты утверждают, что с воспалением головки пениса и препуция, выраженным в той или иной степени, хотя бы раз сталкиваются 30-50% мужчин, на эту патологию приходится 11% от всех обращений к урологу. Большинство случаев поддается консервативной терапии. Баланопостит кандидозной этиологии особенно тяжело протекает у людей с декомпенсированным сахарным диабетом, СПИДом, тяжелым гиповитаминозом. Рецидивирующее течение часто провоцирует рубцовый фимоз, что требует госпитализации в отделение клинической урологии и операции.
Причины балангопостита
Определенная роль принадлежит иммуносупрессивным расстройствам любого генеза (прием антибиотиков или гормонов, химиолучевая терапия, сопутствующая тяжелая генерализованная инфекция). Неадекватная гигиена приводит к размножению микрофлоры в смегме, что инициирует воспаление. У пожилых мужчин баланопостит развивается из-за склеротических процессов между головкой и кожей препуция при отсутствии сексуальной жизни. Состояние вызывает множество разноплановых этиологических факторов:
Патогенез
Агенты, вызывающие баланопостит, делятся на инфекционные (патогенные, условно-патогенные микроорганизмы) и неинфекционные (травма, ожог, контакт с химическими веществами и пр.). В области гениталий чрезвычайно развиты кровеносная и лимфатическая сети, что проявляется выраженной экссудацией при воспалении, вплоть до развития фимоза и парафимоза. Повышенная температура и влажность в препуции, щелочная реакция смегмы (а при сахарном диабете еще и глюкоза) способствуют усиленному размножению аэробных и анаэробных микроорганизмов и вирусов.
Нарушение правил гигиены, равно как и частый контакт с агрессивными средами, приводят к реализации патогенных свойств у условных возбудителей или к преобладанию патогенной микрофлоры над условно-патогенной. У детей баланопостит часто развивается после грубой ретракции крайней плоти при фимозе, длительном нахождении в памперсах или при генерализаци какой-либо инфекционной болезни.
Классификация
Симптомы баланопостита
Клинические проявления вариативны, зависят от возбудителя, остроты процесса, сопутствующей патологии. Характер кожных высыпаний различен. Для всех типов общим является отек, гиперемия (различной степени выраженности), болезненность, ограничение подвижности крайней плоти, при дерматологической патологии — кожный зуд. Наиболее благоприятная катаральная форма проявляется ярко: пациенты предъявляют жалобы на мучительный зуд, сильную боль в области поражения, жжение при мочеиспускании, отек кожи препуция и головки.
При грибковом баланопостите по мере прогрессирования инфекции появляются глубокие трещины, из-за нарастающей инфильтрации крайняя плоть не сдвигается. Выделения беловатые, с кефирным запахом, на поверхности внутреннего листка плоти и головке могут присутствовать пленки, после их удаления остается кровоточащая ранка.
Герпетический баланопостит проявляется характерными прозрачными пузырьками-везикулами, постепенно их содержимое мутнеет, а сам элемент разрешается с образованием желто-коричневой корочки. Может повышаться температура, страдает общее состояние: имеют место слабость, озноб, потеря аппетита. У некоторых пациентов увеличиваются регионарные лимфоузлы. Выраженность болевого синдрома обусловлена вовлечением в процесс нервной ткани, где персистирует вирус.
Чем больше ослаблены иммунные реакции, тем выше вероятность перехода везикулезной формы в эрозивно-язвенное и гангренозное воспаление. При гангренозной форме общее состояние тяжелое, что можно объяснить интоксикацией и лихорадкой, половой орган резко увеличен в размерах, из тканей истекает гной, сукровица. Может присутствовать тахикардия и падение давления, что является предиктором (предвестником) возможного бактериотоксического шока.
Хронический баланопостит имеет стертую симптоматику: гиперемия эпизодическая, выраженного отделяемого из препуция нет, дискомфорт усиливается после полового контакта, физической нагрузки. Употребление острого и алкоголя усугубляет неблагоприятные симптомы. Хронизация процесса часто приводит к атрофии, кожа гениталий при этом сухая, сморщенная, тонкая, легко травмируется и периодически кровоточит.
Осложнения
Осложнения представлены фимозом (если баланопостит первичен), частыми рецидивами инфекционно-воспалительных процессов мочевых путей, нарушением сексуальной функции. Вероятность развития пенильного рака выше у пациентов с фимозом и баланопоститом. Описаны случаи образования смегмолитов (камней из смегмы) в препуции. У детей инфекция чаще распространяется на верхние мочевые пути (пиелонефрит, гидронефроз). При гангренозном типе может произойти самоампутация полового члена. На фоне ослабленной работы иммунитета развивается грибковая септицемия, бактериотоксический шок.
Диагностика
Лечение баланопостита
Терапевтические мероприятия зависят от причины, первоочередное внимание уделяют терапии основного заболевания. Пациенту объясняют необходимость личной гигиены. При венерическом генезе препараты получают оба партнера. Мужчинам с аллергией следует отказаться от раздражителей (ароматных мыл, гелей, косметических спреев). Во время полового акта при недостаточном увлажнении можно использовать нейтральную смазку. Варианты лечения баланопостита включают:
Прогноз и профилактика
Прогноз при первичном неосложненном баланопостите благоприятный, при вторичном — зависит от сопутствующей патологии. Если консервативные мероприятия неэффективны, оперативное лечение всегда избавляет от неприятных симптомов. Профилактика подразумевает соблюдение правил интимной гигиены, отказ от случайного секса без презерватива, прохождение регулярного профилактического осмотра урологом. За гениталиями мальчиков нужен тщательный уход: памперсы следует своевременно менять, не допускать образования опрелостей, не пытаться грубо сдвинуть головку члена при физиологическом фимозе.
Баланопостит
Рубрика МКБ-10: N48.1
Содержание
Определение и общие сведения [ править ]
Общепринятой считают классификацию на основании этиологического фактора заболевания, состоящую из двух групп.
Первая группа объединяет инфекционные виды баланопостита, во вторую группу включены собственно заболевания кожи и другие неинфекционные причины.
Этиология и патогенез [ править ]
Инфекционные агенты, способствующие возникновению баланопостита: Candida albicans, Gardnerella vaginalis, Trichomonas vaginalis, Amoebiasis, Mycobacterium tuberculosis, Treponema pallidum, β-гемолитический стрептококк, и другие смешанные и более редкие инфекции.
Вторую группу составляют неинфекционные причины баланопостита: Lichen sclerosus et atrophicus, ксеротический облитерирующий баланопостит, плазменноклеточный баланит Зоона, псориаз, аллергический контактный дерматит, лекарственный дерматит, цирцинарный баланит, предраковые повреждения, онкологические заболевания, результат введения различных веществ в кожу крайней плоти, Pemphigus, проявление различных кожных заболеваний, как следствие травмы и другие повреждения кожи крайней плоти.
Клинические проявления [ править ]
В начальной стадии при соответствующем уходе и лечении отёк исчезает, воспалительный процесс постепенно стихает и ликвидируется.
Баланопостит: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Баланопостит: Лечение [ править ]
При лечении баланопостита используют как консервативные, так и оперативные методы, выбор которых, кроме оценки анамнеза и клинической картины заболевания, обусловлен данными микробиологических и других методов исследования.
Назначают осторожный, тщательный туалет головки полового члена и крайней плоти тёплой водой с мылом или пероксида водородом, ванночки с раствором калия перманганата 1:5000 или 0,1% раствором нитрофурала и закладывание хлорамфеникола в препуциальный мешок.
Одновременно назначают антибактериальные препараты.
При воспалительном фимозе с выделением из препуциального мешка обильной гнойной жидкости наступает расстройство общего состояния, наблюдают лихорадку. Если процесс принимает хроническое течение, крайняя плоть утолщается, может развиться сужение препуциального отверстия и образоваться сращение между поверхностью головки и внутренним листком крайней плоти
Инфекция мочевой системы у детей
Общая информация
Краткое описание
Термин инфекция мочевой системы (ИМС) объединяет группу заболеваний, характеризующихся ростом бактерий в мочевой системе [2].
Название протокола: Инфекция мочевой системы у детей
Код протокола:
Коды по МКБ-10 [1]:
N10 Острый тубулоинтерстициальный нефрит
N11.0 Необструктивный хронический пиелонефрит, связанный с рефлюксом
N11.1 Хронический обструктивный пиелонефрит
N11.8 Другие хронические тубулоинтерстициальные нефриты
N11.9 Хронический тубулоинтерстициальный нефрит неуточненный
N39.0 Инфекция мочевыводящих путей без установленной локализации
Дата разработки протокола: 2014 год.
Категория пациентов: дети.
Пользователи протокола: врачи общей практики, педиатры, детские нефрологи.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Таблица 1. Клиническая классификация ИМС [3,4]
| Виды ИМС | Критерии |
| Значимая бактериурия | Присутствие бактерий одного вида >105/мл в средней порции чистого образца мочи [5] |
| Асимптомная бактериурия | Значимая бактериурия при отсутствии симптомов ИМС [6 ] |
| Возвратная ИМС | 2 и более эпизода ИМС с острым пиелонефритом 1 эпизод ИМС с острым пиелонефритом+1 и более эпизодов неосложненной ИМС 3 и более эпизодов неосложненной ИМС |
| Осложненная ИМС (острый пиелонефрит) | Наличие лихорадки >39°C, симптомов интоксикации, упорной рвоты, обезвоживания, повышенная чувствительность почек, повышение креатинина |
| Неосложненная ИМС (цистит) | ИМС с незначительным повышением температуры тела, дизурией, учащенным мочеиспусканием и без симптомов осложненной ИМС |
| Атипичная ИМС (уросепсис) | Состояние тяжелое, лихорадка, слабая струя мочи, опухоль брюшной полости и мочевого пузыря, повышение креатинина, септицемия, недостаточный ответ на лечение стандартными антибиотиками через 48 часов, инфекция, вызванная микроорганизмами из группы не E.coli |
Примечание. Хронический пиелонефрит (ПН) встречается крайне редко, этот термин часто используется неуместно для обозначения почечного сморщивания после одного или многочисленных эпизодов острого ПН. Пиелонефритическое сморщивание почки при отсутствии документированной персистирующей инфекции не следует рассматривать как пример хронического ПН [2].
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Диагностические критерии (описание достоверных признаков заболевания в зависимости от степени тяжести процесса).
Жалобы и анамнез
• пальпация мочевого пузыря и брюшной полости: фекалит, пальпируемые почки [7].
Лабораторные исследования
ОАК: повышение СОЭ, лейкоцитоз, нейтрофилез;
Биохимический анализ крови: повышение СРБ, гипонатриемия, гипокалиемия, гипохлоремия, возможно, повышение креатинина, мочевины при развитии ХБП;
ОАМ: >5 лейкоцитов в центрифугированном образце мочи и 10 лейкоцитов в моче, неподвергшейся центрифугированию [9,10,11]. (A);
Бактериологическое исследование мочи – золотой стандарт в диагностике ИМС (А) [8]; выделение культуры E. coli и Грам «-» микроорганизмы, диагностические критерии бактериурии указаны в таблице 2.
Таблица 2 Диагностические критерии ИМС [12] (A).
| Метод сбора мочи | Количество КОЭ | Вероятность ИМС (%) |
| Метод надлобковой аспирации | Любое количество микроорганизмов | 99 |
| Метод катетеризации мочевого пузыря (А) | >5×104 КОЭ/мл | 95 |
| Метод свободного сбора мочи (А) | >105 КОЭ/мл | 90–95 |
УЗИ почек – увеличение размеров почек, асимметрия размеров почек (уменьшение размеров одной или двух почек), расширение выделительной системы почек, уменьшение почечной паренхимы. Если при УЗИ мочевой системы не выявлено аномалии, то другие визуализирующие методы обследования проводить не надо [13].
Микционная цистография – наличие пузырно-мочеточникового рефлюкса с одной или двух сторон;
Нефросцинтиграфия с DMSA – снижение почечной функции одной почки.
Показания для консультации специалистов:
Дифференциальный диагноз
Таблица 4 Дифференциальная диагностика осложненной и неосложненной ИМС
| Признак | Неосложненная ИМС | Осложненная ИМС |
| Гипертермия | ≤39°C | >39°C |
| Симптомы интоксикации | Незначительные | Выраженные |
| Рвота, обезвоживание | — | + |
| Боли в животе (пояснице) | — | Часто |
| Дизурические явления | ++ | + |
| Лейкоцитурия, бактериурия | + | + |
Лечение
Тактика лечения
Немедикаментозное лечение:
Медикаментозная терапия
Антибактериальная терапия
Антибактериальные препараты, применяемые в лечении ИМС, указаны в таблице 5.
Таблица 5 Применение антимикробных препаратов в лечении ИМС [3] (А)
| Антибиотики | Дозировка (мг/кг/сут) |
| Парентеральные | |
| Цефтриаксон | 75–100, в 1–2 введения внутривенно |
| Цефотаксим | 100–150, в 2-3 введения внутривенно |
| Амикацин | 10–15, однократно внутривенно или внутримышечно [18] |
| Гентамицин | 5–6, однократно внутривенно или внутримышечно |
| Амоксициллин + Клавулановая кислота амоксициллин + клавуланат) | 50-80 по амоксициллину, в 2 введения внутривенно |
| Пероральные | |
| Цефиксим | 8, в 2 приема (или однократно в день) |
| Амоксициллин + Клавулановая кислота (Ко-амоксиклав) | 30–35 по амоксициллину, в 2 приема |
| Ципрофлоксацин | 10–20, 2 приема |
| Офлоксацин | 15–20, в 2 приема |
| Цефалексин | 50–70, в 2-3 приема |
Примечание: У детей со снижением СКФ дозы препаратов коррегируются в зависимости от СКФ
Дезинтоксикационная терапия
Показания: осложненная ИМС, атипичная ИМС. Общий объем инфузий 60 мл/кг/сутки со скоростью 5-8 мл/кг/час (раствор натрия хлорида 0,9%/раствор декстрозы 5%).
Нефропротективная терапия (при ХБП 2-4 стадии):
• фозиноприл 5-10 мг/сутки.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных ЛС:
• фозиноприл, таблетки 10мг
• фозиноприл, таблетки 10мг.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
При лихорадке мероприятия по снижению температуры тела: физические методы охлаждения, прием жаропонижающих препаратов (парацетамол 250-500мг в зависимости от возраста).
Другие виды лечения не проводятся.
Хирургическое вмешательство: не проводится.
Антибиотикопрофилактика показана при возвратной ИМС у детей независимо от возраста.
Антибиотикопрофилактика не может быть оправдана у детей с I-II степенью ПМР.
Антибиотикопрофилактика может играть определенную роль при III-V ПМР, особенно у детей младше 5 лет.
Антибиотикопрофилактика в сравнении с хирургическим лечением ПМР:
Нет различий в частоте рецидивов ИМС, почечных функций между детьми, получающими химиопрофилактику и теми, кто получил хирургическое лечение. Антибиотикопрофилактику продолжают в течение до 6 месяцев после хирургической коррекции по поводу ПМР.
Все дети с антенатальным гидронефрозом должны получать антибиотикопрофилактику, пока не будут проведены радиологические исследования.
Все дети после трансплантации с ИМС или доказанным гидронефрозом в пересаженную почку, должны получить антибиотикопрофилактику.
Антибиотикопрофилактика не показана при:
Выбор антибактериальных препаратов для профилактики ИМС зависит от возраста ребенка и переносимости ЛС (таблица 6).
Таблица 6 Антибиотикопрофилактика при ИМС
Осмотр нефролога 1 раз 3 месяца.
При ухудшении состояния пациента необходимо решение вопроса госпитализации.
Контроль лабораторных данных:
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Амоксициллин (Amoxicillin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Клавулановая кислота (Clavulanic acid) |
| Натрия хлорид (Sodium chloride) |
| Нитрофурантоин (Nitrofurantoin) |
| Офлоксацин (Ofloxacin) |
| Парацетамол (Paracetamol) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Триметоприм (Trimethoprim) |
| Фозиноприл (Fosinopril) |
| Цефалексин (Cefalexin) |
| Цефиксим (Cefixime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Госпитализация
Показания для госпитализации
Экстренная:
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
Указание на отсутствие конфликта интересов: отсутствует.
Рецензенты:
Мулдахметов М.С. – д.м.н., профессор, заведующий кафедрой детских болезней АО «Медицинский университет Астана».
Условия пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Баланопостит
Автор: Скатов Б.В., уролог-андролог. Стаж с 1996 года.
Ноябрь, 2018.
Баланопостит – это патологическое состояние, которое оказывает негативное влияние на пенис, вызывает воспаление крайней плоти и головки полового члена.
По статистике ВОЗ, 11% обращений мужчин к урологу связаны с баланопоститом, данный диагноз составляет почти 50% от всех заболеваний кожи полового члена.
Причины
Так как крайняя плоть удаляется во время обрезания, баланопостит поражает только «необрезанных» мужчин. Он может появиться в любом возрасте.
Заболевание имеет много причин, но наиболее активно способствуют его развитию:
Ряд факторов может увеличить риск возникновения заболевания. У людей, имеющих баланопостит, часто выявляется одна из нескольких причин:
Инфекции
одна из наиболее частых причин баланопостита. Хотя сам по себе баланопостит не является венерической патологией, некоторые микроорганизмы, передающиеся половым путём, могут способствовать его возникновению:
Дрожжевые грибки
Неинфекционные процессы
также могут увеличить риск баланопостита. Некоторые из этих условий включают:
Бытовые раздражители могут также привести к баланопоститу. Например, воздействие хлора в бассейне может вызвать раздражение полового члена.
В других случаях баланопостит проявляется через несколько дней после полового акта, может быть результатом трения или использования латексных презервативов.
Исходя из причин, выделяют различные виды баланопостита:
В зависимости от характера заболевания, баланопостит может подразделяться на:
Также, в зависимости от стадии заболевания, различают:
Симптомы острой и хронической формы
Признаки баланопостита появляются около головки полового члена и крайней плоти, могут варьироваться от легких до тяжелых.
Проявления баланопостита способны затруднять мочеиспускание и половой акт.
Общие симптомы включают:
Симптомы хронической формы
При хроническом течении баланопостита, симптомы будут выглядеть следующим образом:
В поздних стадиях хронического баланопостита или при развитии острого процесса могут возникать такие явления как:
В крайне запущенных случаях баланопостита, возможен переход заболевания в некротическую форму – гангрену, что проявляется:
Сочетание симптомов обычно зависит от причины баланопостита. Например, процесс, вызванный дрожжевой инфекцией, может включать такие симптомы, как зуд, жжение и белое пятно вокруг головки пениса и крайней плоти.
С чем можно спутать баланопостит
Дифференциальную диагностику следует проводить со следующими заболеваниями:
Фимоз, баланит и баланопостит
Говоря о баланопостите, часто путают его с двумя похожими заболеваниями: фимозом и баланитом. Все три патологии, так или иначе, влияют на пенис. Однако, каждое патологическое состояние влияет на различную его часть.
Фимоз может возникать наряду с баланитом или баланопоститом. Во многих случаях, он является как симптомом, так и причиной. Например, наличие фимоза провоцирует раздражение головки пениса и крайней плоти. Как только это раздражение происходит, такие явления как боль и отёк могут затруднять выход головки из листков крайней плоти.
Какой врач лечит
Если вы испытываете раздражение вокруг головки пениса или крайней плоти, следует обратиться к врачу, который специализируется на урологии (уролог) или на кожных заболеваниях (дерматолог-венеролог).
Вряд ли патология пройдёт без специального лечения, хотя в редких случаях это возможно. Вероятнее всего, без лечения лёгкая катаральная стадия перейдёт либо в хроническую форму, либо в гнойную, а затем в опасную гангрену.
Лечение баланопостита
Баланопостит достаточно неплохо поддается терапии, при условии, что лечебные мероприятия предприняты вовремя.
Лечащий врач начнёт с того, что спросит вас о симптомах и осмотрит ваш половой член. Медики могут взять мазок с головки пениса, крайней плоти для исследования под микроскопом или для посева на микроорганизмы. Возможно определение чувствительности высеянного микроорганизма к конкретным антибактериальным средствам.
В зависимости от симптомов, могут потребоваться различные анализы, такие как анализ крови общий, на сахар, ВИЧ, сифилис, анализ мочи, биопсия крайней плоти (взятия кусочка ткани на микроскопическое исследование).
Лечение баланопостита заключается в:
Адресное (в зависимости от чувствительности по результатам посева) применение антибиотиков даёт лучший результат, чем эмпирическое (слепое) их использование.
При аллергических и аутоиммунных формах назначают антигистаминные препараты и гормоны – глюкокортикоиды.
Различные мази при лечении баланопостита, в основном, скомпрометировали себя, так как в 60 % случаев возникают нежелательные реакции на мазевую основу.
При вирусных инфекциях могут потребоваться противовирусные и иммунные препараты.
Из антисептиков для наружного эмпирического применения (в виде ванночек, промываний, обёртываний) хорошо себя зарекомендовали растворы
Нежелательно применять раствор перекиси водорода, ввиду её значительно агрессивности для нежной кожи крайней плоти. Неплохо, в сочетании с химическими растворами, действуют водные травяные настои ромашки, череды, чистотела, шалфея, коры дуба, которые не так раздражают кожу и способствуют восстановление нормальной микрофлоры препуциального мешка.
Срок такой терапии в среднем может составлять от одной до двух недель.
В случае неэффективности терапии «вслепую», следует сделать мазок на диагностику конкретного вида возбудителя, после этого назначается антибиотик в виде местной терапии, внутрь или в инъекциях, в зависимости от тяжести процесса, с учётом патологического микроорганизма.
Так, в отношении таких возбудителей как стафилококк и стрептококк эффективны антибиотики группы синтетических пенициллинов.
При грибковом поражении действенны специальные антигрибковые крема: Клотримазол, Миконазол и Эконазол, добавляют таблеточные препараты – дифлюкан ( флуконазол).
При выявлении вируса простого герпеса в курс терапии назначают Ацикловир, Валацикловир.
Важно! Половые партнёры также подлежат лечению и обследованию.
Лечение баланита и баланопостита, в основном, не отличается, так как части органа, поражаемые этими процессами, находятся в тесном соприкосновении. В хронических, трудноизлечимых случаях с частыми рецидивами, а также при осложнениях острого процесса, проводится хирургическое лечение.
Операция при баланопостите
Оперативное лечение баланопостита заключается в круговом иссечении крайней плоти (обрезании).
Показаниями к оперативному вмешательству является
Как проходит операция
Период реабилитации – 2-3 недели. На этот период исключаются занятия сексом, купания в пресной и морской воде, бани и сауны, приём алкоголя и острой пищи.
Профилактика баланопостита
В профилактике огромное значение имеет гигиена препуциального мешка, головки полового члена.
Своевременное лечение фимоза (суженной крайней плоти) и «избыточной» крайней плоти.
Своевременное лечение инфекций, передающихся половым путём.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.