парапсориаз код по мкб
Парапсориаз код по мкб
Заболевание рассматривается в настоящее время как ранняя форма грибовидного микоза, при этом частота дальнейшей злокачественной трансформации значительно варьирует — от 0 до 40% (в среднем около 10%).При исследовании генов у- и в-цепи Т-клеточного рецептора лимфоцитов в области высыпаний доминирующий клон Т-клеток составляет более 50% лимфоцитарного инфильтрата. В 87% случаев в пораженной коже идентифицируют вирус герпеса 8 типа. Заболеваемость одинаковая у представителей различных рас и географических регионов, мужчины болеют значительно чаще женщин (8:1).
L41.4 Крупнобляшечный парапсориаз
Варианты (L41.5) :
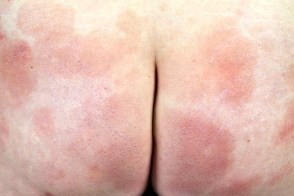
Обычно наблюдается медленное развитие заболевания. Первичные морфологические элементы сыпи представлены округлыми или неправильной формы пятнами и незначительно инфильтрированными бляшками красно-коричневой окраски с малозаметными или четкими границами, наличием мелкопластинчатого шелушения на поверхности. В области высыпаний может наблюдаться незначительная атрофия кожи, проявляющаяся в виде морщинистости («папиросная бумага»). Размеры пятен превышают 5 см. Высыпания локализуются на симметричных участках проксимальных отделов конечностей, боковых поверхностей груди и живота, спине. Поражаются преимущественно закрытые от солнца участки кожи. Зуд отсутствует.Высыпания часто спонтанно бесследно разрешаются.
При физическом или химическом воздействии на высыпания в результате трения грубой одеждой, после посещения бани или сауны, на фоне нерациональной наружной терапии наблюдаются усиление яркости окраски и инфильтрации элементов — развитие «раздраженного» парапсориаза.
Пойкилодермический крупнобляшечный парапсориаз
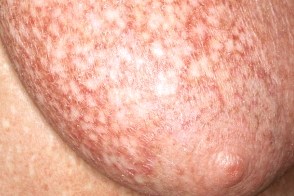 Для пойкилодермического варианта характерны поражение крупных складок (паховых, аксиллярных), молочной железы, шеи и наличие триады симптомов: атрофии кожи, участков гипер- и гипопигментации («пестрая кожа»), формирование телеангиэктазий. Для пойкилодермического варианта характерны поражение крупных складок (паховых, аксиллярных), молочной железы, шеи и наличие триады симптомов: атрофии кожи, участков гипер- и гипопигментации («пестрая кожа»), формирование телеангиэктазий. |
Сетевидный (ретиформный) крупнобляшечный парапсориаз
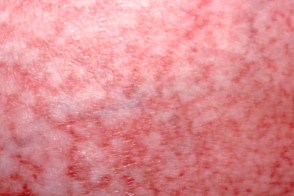 Характеризуется равномерной крупной сеткой из темно-коричневых, красных полос, шириной 3-5 мм с нормального цвета кожей внутри ячеек.По периферии очага интенсивность окраски бледнеет.Поверхность высыпаний морщинистая (папиросная бумага), но шелушения не наблюдается.Излюбленная локализация кожа грудной клетки и спины Характеризуется равномерной крупной сеткой из темно-коричневых, красных полос, шириной 3-5 мм с нормального цвета кожей внутри ячеек.По периферии очага интенсивность окраски бледнеет.Поверхность высыпаний морщинистая (папиросная бумага), но шелушения не наблюдается.Излюбленная локализация кожа грудной клетки и спины |
Ихтиозиформный крупнобляшечный парапсориаз
Гипопигментный крупнобляшечный парапсориаз
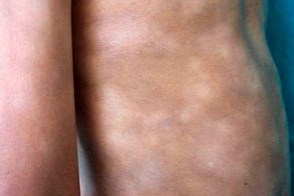 Проявляется бессимптомными гипопигментированными пятнами от 5 см неправильной формы с размытыми границами, расположенными в области туловища и конечностей.Наблюдается хороший терапевтический ответ на узкополосный ультрафиолет В.Примерно в 15% случаев отмечается трансформация в гипопигментню форму грибовидного микоза. Проявляется бессимптомными гипопигментированными пятнами от 5 см неправильной формы с размытыми границами, расположенными в области туловища и конечностей.Наблюдается хороший терапевтический ответ на узкополосный ультрафиолет В.Примерно в 15% случаев отмечается трансформация в гипопигментню форму грибовидного микоза. |
Диагностика основана на клинической картине заболевания и результатах гистологического исследования биоптатов кожи.
При гистологическом исследовании отмечается незначительный гиперкератоз с очаговым паракератозом, возможны гиперплазия эпидермиса за счет шиповатого слоя(акантоз) или его атрофия, незначительный спонгиоз. В сосочковом слое дермы наблюдаются рассеянные неплотные периваскулярные лимфоцитарные инфильтраты с редкими гистиоцитами.
Дифференциальный диагноз проводят со следующими дерматозами:
Медикаментозная терапия
1. Эмоленты.Назначаются с целью восстановления водно-липидного баланса кожи, удержания влаги, обогащения кожи липидами и, как следствие, уменьшениясубъективных ощущений.
2. Глюкокортикостероидные препараты
Рекомендуется использовать топические глюкокортикостероидные препараты умеренной и высокой степени активности повторными курсами через 2—3 месяца:
Физиотерапия
Диспансерное динамическое наблюдение дерматовенерологом проводится не менее 2 раз в год, при значительном увеличении площади высыпаний, усилении инфильтрации элементов, развитии атрофии кожи рекомендуетсяповторная диагностическая биопсия.
Парапсориаз
Парапсориаз – несколько хронических неконтагиозных дерматозов неясной этиологии и генеза с псевдопсориатическими поверхностными высыпаниями на коже. Основные разновидности парапсориаза: каплевидный, лихеноидный, бляшечный. Отдельно выделяется острый парапсориаз Габермана-Муха. В клинике преобладает полиморфизм первичных элементов без существенного нарушения общего состояния пациента. Диагностика основывается на анализе клинических проявлений и данных гистологии. Главное в терапии парапсориаза – санация очагов хронической инфекции и лечение сопутствующей соматической патологии.
МКБ-10
Общие сведения
Парапсориаз (болезнь Брока) – незаразная патология кожи с малоизученным причинами и механизмом развития. Эпонимическое название заболевания связано с именем французского врача-дерматолога Л. Брока, описавшего бляшечную форму дерматоза и в 1902 году объединившего его с другими известными парапсориазами. Парапсориаз включает в себя, как минимум, три дерматоза, обладающих признаками самостоятельных нозологий: красного плоского лишая, розового лишая и «сухой» экземы. Все они клинически напоминают широко распространенный псориаз, однако лишены его классической триады: эффекта стеаринового пятна при попытке соскоблить чешуйки, лакированной терминальной пленки, точечного кровотечения по типу капель росы. Вплоть до конца ХХ столетия парапсориаз относился к редко встречающейся патологии. Сегодня, в связи с ухудшением экологической ситуации, бесконтрольным приемом медикаментов, высокой аллергизацией населения частота возникновения парапсориаза неуклонно растет.
Причины парапсориаза
Инфекционная теория основывается на том, что парапсориаз по своей сути является поверхностным васкулитом с повышенной проницаемостью капиллярных стенок для бактерий и вирусов, в ответ на токсины которых кожа реагирует парапсориатическими высыпаниями. Об этом же говорит и тот факт, что возникает парапсориаз, как правило, либо на фоне инфекций (ангины, гриппа, тонзиллита, пневмонии, кори, ветряной оспы, эпидемического паротита и др.), либо сразу после них. Однако, этих аргументов недостаточно, чтобы считать парапсориаз инфекционной патологией, поскольку та же картина наблюдается и при неинфекционных токсикозах, аллергии, коллагенозах. Более того, из крови пациентов с парапсориазом не выделено ни одного возбудителя, способного вызвать инфекционное заболевание, что однозначно подтверждает его неконтагиозность.
В иммунной теории речь идет об аутоиммунной реакции со стороны кожи на антигены различной природы, которые, попав в организм человека, снижают общий и местный иммунитет, участвуют в разрушении ДНК и клеточных Т-лимфоцитов. Нарушая иммунный баланс, они провоцируют начало болезни. Чем больше антигенов попадает в организм, тем мощнее и распространеннее ответная реакция. Именно так возникает парапсориаз на фоне очагов хронической инфекции желудочно-кишечного тракта, почек, суставов или в ответ на избыток ультрафиолета, переохлаждение, плохую экологию.
Классификация парапсориаза
Парапсориаз относится к заболеваниям, проявления, диагностика, лечение которых тесно связаны с определенной клинической формой. В дерматологии различают:
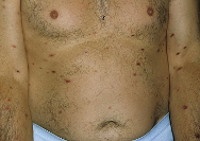
Бляшечный парапсориаз – характеризуется наличием чешуйчатых высыпаний – бляшек. В зависимости от размеров бляшек различают крупнобляшечный (воспалительный и пойкилодермический, или атрофический) и мелкобляшечный парапсориаз.
Лихеноидный парапсориаз – форма заболевания, первичный элемент которой – плоский, блестящий узелок цвета кожи, величиной с зерно, не возвышающийся над ее поверхностью, иногда с пупкообразным вдавлением в центре.
Симптомы парапсориаза
Каплевидный парапсориаз
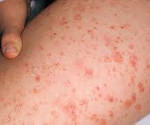
Каплевидный парапсориаз, или псориазиформный нодулярный дерматит, диагностируется чаще всего. Он может носить острое, подострое или хроническое течение. Дерматоз внесезонный, с рецидивирующим характером, не имеет гендерной составляющей. Пик заболеваемости приходится на 20-30 лет, обострения обычно случаются весной и осенью. Возникает на фоне тяжелых инфекций или после них, однако может дебютировать в I триместре беременности, на фоне гиперинсоляции, а также без каких-либо видимых причин. Первичным элементом сыпи является узелок размером с чечевицу любого оттенка розового цвета или плоская папула размером с булавочную головку, покрытая чешуйками.
Острая форма возникает внезапно, с явлений продрома. Характерен полиморфизм сыпи, отсутствие типичной локализации, поражение слизистых. Преобладание того или иного элемента в клинической картине свидетельствует о степени остроты процесса: появление пурпуры с геморрагическим компонентом говорит о начале заболевания, везикулы констатируют близость ремиссии, атрофические элементы подводят итог парапсориатической атаке. В период ремиссии на месте высыпаний могут остаться небольшие рубчики или пигментация.
Подострый каплевидный парапсориаз протекает без субъективных ощущений, но с более выраженным геморрагическим компонентом. Локализуется преимущественно на нижних и верхних конечностях. На месте высыпаний остается гипер- или депигментация. Хронические формы существуют годами. Их отличительной особенностью является специфическая триада симптомов: ложный полиморфизм (одни и те же элементы находятся на разных стадиях развития), симптом облатки (попытка удаления чешуйки с поверхности папулы или узелка приводит к ее полному снятию и обнажению кровоточащей поверхности), наличие «коллоидной пленки» при рассасывании первичного элемента. Отмечается практически полное отсутствие высыпаний на слизистых, а также выраженное улучшение летом.
Бляшечный парапсориаз
Бляшечный парапсориаз – классическая болезнь Брока, хронический пятнистый лишай, дерматоз без субъективных ощущений, клинически напоминающий псориаз или розовый лишай. Заболевание чаще встречается у мужчин в возрасте от 30 до 50 лет. Период обострения – зима, ремиссии – лето. Провоцирующим моментом в развитии дерматоза считают заболевания ЖКТ и мочеполовой системы. Иногда достаточно санировать их, чтобы наступило улучшение или длительный «светлый промежуток».
Редкие формы парапсориаза
Лихеноидный парапсориаз крайне редок. Не имеет гендерного деления, активно проявляется в возрасте 20-40 лет. Отличительной особенностью является локализация первичных элементов – конусовидных папул овальной формы всех оттенков красного – в области глаз, а не только на туловище и конечностях.
Диагностика и лечение парапсориаза
Парапсориаз очень трудно поддается диагностике, поскольку не имеет самостоятельных клинических признаков. В настоящее время нет и специальных лабораторных исследований для его точной диагностики. С учетом полиморфизма высыпаний единственный объективный способ подтверждения болезни – гистология, но и она не дает 100% результата, поэтому диагностику необходимо проводить у специалиста-дерматолога. Дифференциальную диагностику проводят, прежде всего, с псориазом, классической характеристикой которого является диагностическая триада: феномен стеаринового пятна, терминальной пленки и капельного кровотечения, отсутствующие у парапсориаза.
От розового лишая (лишая Видаля) парапсориаз можно отличить по цвету и шелушению. У лишая Видаля он ярко розовый, шелушение незначительное. Наконец, парапсориаз часто дифференцируют с папулезным сифилидом. В этом случае, кроме сифилитических папул медно-красного цвета с их осязаемой инфильтрацией, которые даже визуально отличаются от высыпаний бледно-розового парапсориаза, помогают серологические реакции на люэс (RPR тест).
Бляшечный парапсориаз является поводом для диспансерного наблюдения пациентов с обязательной курацией гастроэнтеролога. В случае резистентности применяют короткий курс гормонотерапии (преднизолон). Показана ПУВА-терапия в сочетании с лечебными ваннами (Нафталан, Мацеста). Лихеноидный парапсориаз резистентен к любому лечению, поэтому терапевтическую программу каждому пациенту врач-дерматолог разрабатывает индивидуально. В крайних случаях назначают противоопухолевые препараты (метатрексат). Хорошие результаты дает пребывание на Мертвом море.
Прогноз парапсориаза
Правильная диагностика и своевременность комплексной терапии – залог длительной ремиссии парапсориаза и хорошего качества жизни. Чтобы избежать осложнений парапсориаза, необходима своевременная и точная диагностика с целью исключения классического красного плоского лишая. Некорректное лечение, назначенное с опозданием, фиксирует нарушение сосудистой проницаемости, приводит к появлению форм, резистентных к терапии, образованию параоспенных рубцов на месте высыпаний. Кроме того, возникновение зуда – повод для пристального внимания к течению болезни, чтобы не допустить озлокачествление бляшечного парапсориаза.
Парапсориазы
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ПАРАПСОРИАЗАМИ
Шифр по Международной классификации болезней МКБ-10:
L41
ОПРЕДЕЛЕНИЕ
Парапсориазы – гетерогенная группа хронических воспалительных дерматозов, клиническими проявлениями которых являются пятна и/или папулы и бляшки, покрытые мелкопластинчатыми чешуйками.
Различия в клинической картине, патогенезе, патоморфологии, лечении и прогнозе – причина отсутствия в настоящее время общепринятого определения и классификации парапсориазов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
L41.0 Питириаз лихеноидный и оспоподобный острый
Болезнь Мухи-Хабермана
Хронический лихеноидный питириаз (ХЛП, болезнь Юлиусберга)
L41.1 Питириаз лихеноидный хронический
L41.2 Лимфоматоидный папулез
L41.3 Мелкобляшечный парапсориаз. Вариант: «пальцевидный» дерматит
L41.4 Крупнобляшечный парапсориаз. Варианты: пойкилодермический, сетевидный парапсориаз (L41.5)
L41.8 Другой парапсориаз
Этиология и патогенез
В патогенезе дерматоза значимую роль играет хроническое Т-клеточно-опосредованное воспаление в коже (формируют CD4+ Т-лимфоциты). Анализ генов γ- и β-цепи Т-клеточного рецептора лимфоцитов в основании высыпаний позволяет выделить несколько доминирующих клонов Т-клеток (поликлональность), что свидетельствует в пользу развития реактивного иммунного ответа на какой-то антиген, исключая злокачественную пролиферацию (когда преобладает моноклональность). Выявляются некоторые признаки, встречающиеся при злокачественных процессах – мутации в гене р53 (контролирует целостность ДНК), высокая активность теломеразы Т-клеток, что не встречается в нормальных лимфоцитах. Заболеваемость выше у мужчин, чем у женщин (3:1).
Клиническая картина
Cимптомы, течение
КРУПНОБЛЯШЕЧНЫЙ ПАРАПСОРИАЗ
Обычно наблюдается медленное развитие заболевания. Первичные морфологические элементы сыпи представлены округлыми или неправильной формы пятнами и незначительно инфильтрированными бляшками красно-коричневой окраски, с малозаметными или четкими границами, наличием мелкопластинчатого шелушения на поверхности. В области высыпаний может наблюдаться незначительная атрофия кожи, проявляющаяся в виде морщинистости («папиросная бумага»). Размеры отдельных пятен превышают 6 см. Высыпания локализуются на симметричных участках проксимальных отделов конечностей, боковых поверхностей груди и живота, спине. Поражаются преимущественно закрытые от солнца участки кожи. Высыпания часто спонтанно бесследно разрешаются.
При физическом или химическом воздействии на высыпания в результате трения грубой одеждой, после посещения бани или сауны, на фоне нерациональной наружной терапии наблюдается усиление яркости окраски и инфильтрации элементов – развитие «раздраженного» парапсориаза.
Для пойкилодермического варианта характерно поражение крупных складок (паховых, аксиллярных) и наличие триады симптомов: атрофия кожи, участки гипер- и гипопигментации («пестрая кожа»), формирование телеангиэктазий.
Хронический лихеноидный питириаз
Заболевание характеризуется медленным началом (недели, месяцы), длительным течением (несколько лет) и чередованием периодов обострений и ремиссий. Субъективные ощущения обычно отсутствуют, иногда больных беспокоит незначительный зуд. Первичным морфологическим элементом сыпи является плоская округлая папула, размерами 4-10 мм, имеющая вначале розовый или красный цвет, затем желтовато-коричневый; инфильтрат в основании папулы незначительный, высыпания не сливаются и не группируются. При поскабливании поверхности папул могут определяться симптомы скрытого шелушения и точечного кровоизлияния. Через 1-2 недели на поверхности папул появляется похожая на слюду чешуйка (симптом коллоидной пленки), которая со временем отторгается по периферии, оставаясь прикрепленной к коже только в центре (симптом «облатки»). Высыпания локализуются в области груди, живота, спины, проксимальных отделов конечностей, очень характерно поражение внутренней поверхности плеч. Элементы не наблюдаются в области лица, волосистой части головы, ладоней и подошв. Через несколько недель папулы самостоятельно разрешаются с формированием вторичных гиперпигментных пятен.
Острый лихеноидный вариолиформный питириаз.
Заболевание развивается остро (в течение нескольких дней или 1-2 недель). Характерен истинный полиморфизм сыпи – одновременно появляются папулы, пустулы, папуло-везикулы, геморрагические пятна. В результате волнообразного появления высыпаний наблюдается эволюционный полиморфизм элементов: пустула или папула – эрозия или язва – корка – вторичное пятно. Для острой формы питириаза патогномоничны папулы с геморрагической корочкой в центре, после разрешения которых остаются небольшие рубчики, а также вариолиформные элементы – пустулизированные везикулы с пупкообразным вдавлением в центре. Поражение кожи носит распространенный и симметричный характер. Наиболее часто высыпания локализуются в области груди, спины, живота, сгибательных поверхностях проксимальных отделов конечностей. Кожа в области ладоней, подошв, волосистой части головы и лица остается интактной.
Выделяют фебрильный язвенно-некротический вариант ОЛВП, который характеризуется острым началом, развитием фебрильной температуры (38-39˚С), ознобами, общей слабостью и недомоганием, возможны боли в животе, головная боль, лимфоаденопатия. На коже появляются единичные или множественные папулы, размерами 5-15 мм в диаметре, в их центре быстро развивается некроз с последующим формированием болезненных язв. Грануляция язв приводит к формированию «штампованных» рубцов.
Диагностика
Диагностика МБП основывается на характерной клинической картине и патоморфологических изменениях. Гистологическая картина кожи при МБП не имеет специфических изменений («хроническое воспаление»): незначительный гиперкератоз с очаговым паракератозом, м.б. спонгиоз, периваскулярные, преимущественно поверхностные, лимфоцитарные инфильтраты (CD4+ и CD8+-клетки), без атипии лимфоцитов.
Диспансерное динамическое наблюдение дерматовенерологом проводится 1 раз в год, при значительном увеличении площади высыпаний, появлении инфильтратов рекомендуется повторная диагностическая биопсия.
КРУПНОБЛЯШЕЧНЫЙ ПАРАПСОРИАЗ
Диагностика КБП основана на клинической картине заболевания и результатах гистологического исследования биоптатов кожи. При гистологическом исследовании отмечается незначительный гиперкератоз с очаговым паракератозом, возможна гиперплазия эпидермиса за счет шиповатого слоя (акантоз) или его атрофия, незначительный спонгиоз. В сосочковом слое дермы наблюдаются рассеянные неплотные периваскулярные лимфоцитарные инфильтраты с редкими гистиоцитами.
Диспансерное динамическое наблюдение дерматовенерологом проводится не менее 2 раз в год, при значительном увеличении площади высыпаний, усилении инфильтрации элементов, развитии атрофии кожи рекомендуется повторная диагностическая биопсия.
ЛИХЕНОИДНЫЙ ПИТИРИАЗ
Диагноз лихеноидного питириаза устанавливается на основании клинических данных и результатов гистологического исследования. Для ХЛП характерны следующие патоморфологические изменения: гиперкератоз с очаговым паракератозом, акантоз, возможен спонгиоз, отек сосочковой дермы, наличие поверхностных периваскулярных и диффузных, преимущественно лимфоцитарных, инфильтратов с примесью единичных нейтрофилов и гистиоцитов; возможно проникновение отдельных лимфоцитов в эпидермис (экзоцитоз). При ОЛВП наблюдается выраженные изменения в эпидермисе (очаговый паракератоз, скопления нейтрофилов, вакуольная дистрофия и некроз базальных кератиноцитов, экзоцитоз лимфоцитов) и дерме (поверхностные и глубокие периваскулярные и диффузные лимфоцитарные инфильтраты, отек и некроз эндотелия сосудов, экстравазаты эритроцитов).
Дифференциальный диагноз
Дифференциальный диагноз МБП проводится с розовым и разноцветным лишаем, микозом кожи, токсикодермией, нумулярной экземой, хроническим лихеноидным питириазом, вторичными пятнистыми сифилидами, пятнистой стадией грибовидного микоза.
КРУПНОБЛЯШЕЧНЫЙ ПАРАПСОРИАЗ
Дифференциальный диагноз КБП проводят со следующими дерматозами: микоз кожи, бляшечная экзема, розовый лишай, псориаз, хронический лихеноидный питириаз, распространенная кольцевидная гранулема, грибовидный микоз.
ЛИХЕНОИДНЫЙ ПИТИРИАЗ
Дифференциальную диагностику ХЛП необходимо проводить с каплевидным псориазом, отрубевидным лишаем, токсикодермией, актиническим порокератозом, папулезными сифилидами, красным плоским лишаем; ОЛВП дифференцируют с токсикодермией, геморрагическим васкулитом, лимфоматоидным папулезом.
Лечение
— достижение ремиссии заболевания.
Показания к госпитализации
— распространенные высыпания;
— отсутствие эффекта от амбулаторного лечения.
Схемы терапии
Медикаментозная терапия
1. Эмоленты
назначаются с целью восстановления водно-липидного баланса кожи, удержания влаги, обогащения кожи липидами и, как следствие, уменьшения субъективных ощущений.
2. Глюкокортикостероидные препараты
Рекомендуется использовать топические глюкокортикостероидные препараты умеренной и высокой степени активности 2-3 раза в год:
— алклометазона дипропионат, крем 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— бетаметазон, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— мометазона фуроат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— метилпреднизолона ацепонат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель.
Физиотерапия:
при распространенных высыпаниях эффективна широкополосная и узкополосная УФ-Б фототерапия (311 нм).
ПРОФИЛАКТИКА
Методов профилактики не существует.
КРУПНОБЛЯШЕЧНЫЙ ПАРАПСОРИАЗ
Цель лечения
— достижение ремиссии заболевания.
Показания к госпитализации
— распространенные высыпания;
— отсутствие эффекта от амбулаторного лечения.
Схемы терапии
Медикаментозная терапия
1. Эмоленты
назначаются с целью восстановления водно-липидного баланса кожи, удержания влаги, обогащения кожи липидами и, как следствие, уменьшения субъективных ощущений.
2. Глюкокортикостероидные препараты
Рекомендуется использовать топические глюкокортикостероидные препараты умеренной и высокой степени активности повторными курсами через 2-3 месяца:
— алклометазона дипропионат, крем 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— бетаметазон, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— мометазона фуроат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— метилпреднизолона ацепонат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель.
Физиотерапия
— при распространенных высыпаниях эффективна широкополосная и узкополосная УФ-Б фототерапия (311 нм);
— при PUVA-терапии достигается быстрый терапевтический эффект, однако существует потенциальный риск трансформации в лимфому кожи.
ПРОФИЛАКТИКА
Методов профилактики не существует.
ЛИХЕНОИДНЫЙ ПИТИРИАЗ
Цель лечения
— достижение ремиссии заболевания.
Показания к госпитализации
— распространенные высыпания;
— отсутствие эффекта от амбулаторного лечения.
Схемы терапии
Наружная терапия
1. Эмоленты
назначаются с целью восстановления водно-липидного баланса кожи, удержания влаги, обогащения кожи липидами и, как следствие, уменьшения субъективных ощущений.
2. Глюкокортикостероидные препараты
Рекомендуется использовать топические глюкокортикостероидные препараты умеренной и высокой степени активности повторными курсами через 2-3 месяца:
— алклометазона дипропионат, крем 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— бетаметазон, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— мометазона фуроат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель;
или
— метилпреднизолона ацепонат, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 1-2 недель.
Хронический лихеноидный питириаз
В случаях торпидного течения назначают ретиноиды:
— ацитретин 25-50 мг в сутки перорально в течение 6-8 недель.
Острый лихеноидный вариолиформный питириаз
1. Антибактериальные препараты:
— кларитромицин 0,5 г перорально 2 раза в сутки в течение 10-14 дней
или
— доксициклин 0,1 г перорально 2 раза в сутки в течение 10-14 дней.
2. Глюкокортикостероидные препараты
— преднизолон 20-60 мг в сутки перорально (2/3 суточной дозы после завтрака, 1/3 – после обеда), с постепенным снижением до полной отмены, в течение 6-8 недель.
3. Метотрексат 10-25 мг в неделю перорально в течение 6-8 недель.
4. Циклоспорин А 2,5-4,0 мг на кг массы тела в сутки перорально в течение 6-8 недель.
5. Дапсон 50-100 мг в сутки перорально в течение 4-6 недель.
6. Ретиноиды:
— ацитретин 25-50 мг в сутки в течение 6-8 недель.
Физиотерапия
при хронической и острой форме лихеноидного питириаза эффективна неселективная УФ-терапия (УФ-А + УФ-Б), селективная УФ-терапия (УФ-Б), узкополосная УФ-Б (311 нм).
ПРОФИЛАКТИКА
Методов профилактики не существует.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Парапсориазы»:
1. Самцов Алексей Викторович – заведующий кафедрой кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, профессор, г. Санкт-Петербург.
2. Белоусова Ирена Эдуардовна – профессор кафедры кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, доцент, г. Санкт-Петербург.
3. Хайрутдинов Владислав Ринатович – доцент кафедры кожных и венерических болезней ФГБВОУ ВПО «Военно-медицинская академия им С.М. Кирова», доктор медицинских наук, г. Санкт-Петербург.
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.