папиллома миндалины код по мкб
Доброкачественное новообразование рта и глотки (D10)
Губы (уздечки) (внутренней поверхности) (слизистой оболочки) (красной каймы)
Исключено: кожи губы (D22.0, D23.0)
Малой слюнной железы БДУ
Миндалины (зева) (небной)
Надгортанника передней части
Заднего края перегородки и хоан
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
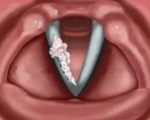
Папиллома миндалины код по мкб
Симптомы доброкачественной опухоли рта, языки и глотки
Теоретически в полости рта могут развиться все типы доброкачественных опухолей, но наблюдается это редко. Некоторые опухоли развиваются из зубов и челюстей и находятся поэтому в компетенции челюстно-лицевого хирурга.
Относительно часто встречающиеся доброкачественные соединительнотканные опухоли включают фиброму, липому, миксому, хондрому, гемангиому, лимфангиому, невриному и ирритационную фиброму, образующуюся при нарушении прикуса и отсутствии зубов. Среди доброкачественных эпителиальных опухолей более часто встречаются папиллома, кератоакантома, истинная аденома и плеоморфная аденома.
Диагноз ставят на основании результатов биопсии. Лечение проводят с учетом размеров, гистологического типа, склонности к росту и других особенностей опухоли. При гемангиоме и лимфангиоме биопсия не нужна.

Отдельные виды опухолей:
• Гемангиомы и лимфангиомы обычно бывают врожденными и в 90% случаев образуются у девочек. Излюбленной локализацией этих опухолей являются язык, щека, область околоушной железы. Опухоль может быть настолько большой, что может представлять угрозу для жизни в связи с повторными кровотечениями, обструкцией дыхательных путей, нарушением пассажа пищи.
Гемангиомы и лимфангиомы обычно в первые 2 года жизни самостоятельно рассасываются, поэтому показания к хирургическому удалению этих опухолей следует ставить лишь к 3-4-му году жизни, если они к этому времени не исчезают. Лучевая терапия не показана из-за опасности замедления роста лицевого отдела черепа и развития в отдаленном периоде злокачественной опухоли. При быстром росте опухоли можно попытаться эмболизировать питающую ее артерию (обычно это ветвь наружной сонной артерии) или назначить непродолжительный курс лечения диэтилстильбэстролом.
• Папилломы полости рта обычно протекают бессимптомно. Лечение показано лишь в случаях, когда опухоль распространяется в глотку или гортань.
• Опухоли эктопической (язычной) щитовидной железы.
• Опухоли соседних органов могут распространиться на полость рта и ротоглотку. Наиболее часто такая картина наблюдается при опухолях околоушной железы, например плеоморфной аденоме, которая прорастает в полость рта через позадичелюстное пространство, смещая боковую стенку глотки, нёбную миндалину или мягкое нёбо.
Аналогичное смещение глотки могут вызвать сосудистые опухоли шеи, например хемодектома. Распространение в полость рта доброкачественных опухолей соседних органов, например мягких тканей щеки, носоглотки и верхнечелюстной пазухи, наблюдается редко. С другой стороны, злокачественные опухоли соседних с полостью рта органов прорастают в нее чаще, чем в ротоглотку.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей
Общая информация
Краткое описание
Протокол «Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей»
Код по МКБ-10:
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация опухолей мягких тканей у детей (Л.В. Харьков, 2005)
Периферическая нервная ткань
Фиброма (мягкая, твердая).
Фиброматоз десен. Банальный эпулид.
Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др.
Злокачественная невринома (шваннома)
Диагностика
Физикальное обследование: доброкачественные опухоли развиваются, как правило, безболезненно, и привлекают к себе внимание, когда имеется косметический дефект на лице или имеется деформация пораженного органа. Важнейшей и характерной группой опухолей, которые развиваются у детей, являются врожденные, то есть, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющих на рост и развитие последних. Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям.
Особого внимания заслуживают гемангиомы, которые составляют 87,7% среди доброкачественных опухолей мягких тканей лица.
Течение гемангиом довольно сложный процесс и требует постоянного внимания, особенно у маленьких детей, так как небольшая по размерам сосудистая опухоль за относительно короткий срок может превратиться в обширную опухоль, лечение которой может оказаться весьма проблематичным.
По строению гемангиомы челюстно-лицевой области делят таким образом:
Комбинированные гемангиомы представляют собой сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Проявляются клинически в зависимости от комбинирования и преобладания той или иной части сосудистой опухоли.
Смешанные гемангиомы состоят из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.). Внешний вид, цвет и консистенция определяются входящими в состав сосудистой опухоли тканями.
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом. Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость. Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии.
Несосудистые доброкачественные новообразования
К ним относятся тератомы, невусы, фиброма, нейрофиброма, рабдомиома, миксома.
Нейрофиброма развивается из оболочек периферических нервов. Клетки опухоли имеют нейроэктодермальное происхождение. Развитие ее в области лица связано с пороком развития тройничного или лицевого нерва. При данной опухоли лицо асимметрично. Чаще опухоль локализуется в области щеки, возле подбородочных отверстий, на виске, языке.
Рабдомиома (син. миобластомиома, зернистоклеточная рабдомиома). В ротовой полости рабдомиома локализуется преимущественно на корне и спинке языка. Имеет плотную консистенцию, отграниченная от окружающих тканей, нередко инкапсилирована, небольших размеров, безболезненная. Дифференцировать рабдомиому следует с фибромой, липомой, лимфангиомой.
Опухолеподобные новообразования мягких тканей
Приобретенные опухолеподобные новообразования. К ним относятся папиллома, атерома.
Врожденные опухолеподобные новообразования
Дермоидные и эпидермоидные кисты. Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития. Опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко. Кожа над образованием не изменена, свободно берется в складку. Клинически отличить дермоид от эпидермоида трудно.
Кисты и свищи лица шеи. Срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое смещается при глотании вместе с телом подъязычной кости. Срединный свищ шей открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости.
Показатели лабораторных исследований не изменяются.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
7. Гистологическое исследование операционного материала.
8. Консультация врача анестезиолога.
10. Гистологическая диагностика опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области обязательна. При гемангиомах челюстно-лицевой области гистологическое исследование проводится после оперативного удаления опухоли.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография опухоли или опухолеподобного образования.
2. Проведение пункции образования (при необходимости дифференциальной диагностики).
3. Контрастная рентгено- или томография (при обширных сосудистых опухолях).
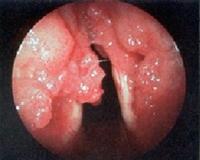
Папилломатоз гортани
Папилломатоз гортани – это разрастание доброкачественных, ВПЧ-ассоциированных опухолевых образований, развивающихся из ларингеального плоского или переходного эпителия. Папилломы гортани склонны к генерализованному распространению, рецидивному течению и малигнизации. Вызывают дисфонию и афонию, нарушения дыхания, кашель. Выраженный папилломатоз может осложняться стенозом гортани. Диагноз подтверждается методами ларингоскопии, компьютерной томографии, гистологического и ПЦР-исследования. Лечение комбинированное: микрохирургическое удаление образований сочетается с курсами противовирусной и иммуномодулирующей терапии.
МКБ-10
Общие сведения
Единичные папилломы и распространенный папилломатоз гортани составляют 20-57,5% всех доброкачественных опухолей ЛОР-органов. Заболевание поражает как взрослых (частота 2:100 000), так и детей (4:100 000), начиная с раннего возраста. В современной отоларингологии папилломатоз верхних дыхательных путей расценивается как облигатное предраковое заболевание, склонное к рецидивирующему и прогрессирующему течению, озлокачествлению, развитию тяжелых, угрожающих жизни осложнений (асфиксии). Проблема радикального лечения респираторного папилломатоза до сих пор остается неразрешенной.
Причины
На текущий момент доподлинно известно, что папилломатоз гортани вызывается папилломавирусом человека (ВПЧ), в большинстве случаев, его 6 и 11 типами (более 90%), реже ‒ 16 и 18 типами. Эти же серотипы ассоциированы с развитием генитальных кондилом. В инфицировании детей наибольшую роль играет трансплацентарный и интранатальный путь передачи ВПЧ (при естественных родах). У взрослых механизм заражения реализуется главным образом бытовым, половым путем и посредством самоинокуляции – переноса с других участков тела.
Рецидивы папилломатоза связаны с активацией латентно персистирующей инфекции в окружающей здоровой слизистой оболочке, что подтверждается обнаружением папилломавируса в морфологически неизмененном эпителии. Реактивация ВПЧ может провоцироваться:
Считается, что папилломатоз, вызванный ВПЧ-11, протекает более агрессивно и чаще приводит к обструкции просвета гортани, чем ВПЧ-6-ассоциированный. Вероятность онкогенеза увеличивается при инфицировании наряду с ВПЧ цитомегаловирусом, вирусами простого герпеса и Эпштейна-Барр.
Патогенез
Патологические изменения слизистой запускаются после внедрения папилломавируса в клетки базального слоя. Фрагменты вируса проникают в ядро эпителиальной клетки, где высвобождают свой вирусный геном, начинают синтезировать вирусную ДНК и белки. Репликация вируса изменяет нормальные процессы дифференцировки и пролиферации эпителия. Онкобелки ВПЧ Е6 и Е7, подавляя активность противоопухолевых генов, способствуют пролиферации инфицированных вирусом клеток. Это сопровождается появлением на слизистой гортани папилломатозных разрастаний.
Морфологически папилломы гортани представляют мягкотканные образования с мелкодольчатой, бородавчатой поверхностью розового, красноватого или белого цвета. Чаще всего первичный процесс локализуется в области голосовых складок (57%), преддверия гортани (34%), подголосового отдела (9%). При рецидивах у 78% пациентов поражаются другие отделы гортани, в 2-17% случаев вовлекается трахея.
Классификация
В зависимости от возраста манифестации выделяют ювенильный папилломатоз и папилломатоз взрослых.
Кроме этого, в клинической практике принято разделение папилломатоза по характеру течения на два типа: неагрессивный и агрессивный (в анамнезе более 10 попыток удаления папиллом либо свыше 3-х операций за последний год, переход папилломатоза на подголосовую полость).
С учетом распространенности папилломатозных разрастаний различают патологический процесс:
Симптомы папилломатоза гортани
Клинически заболевание проявляется двумя группами симптомов: нарушением фонации и дыхательными расстройствами. В начальной стадии у больных возникает незначительная осиплость и охриплость голоса. Изменения силы и тембра голоса нарастают, вызывая полную потерю голоса ‒ афонию. Маленькие дети могут плакать практически беззвучно. Больных беспокоит лающий кашель.
Дыхательная дисфункция присоединяется позднее. Сначала одышка ощущается только при быстрой ходьбе и беге, потом возникает в состоянии покоя. Вдох затруднен, требует усилия, сопровождается свистом (стридором), втяжением тканей в зоне яремной вырезки и эпигастрия. У детей фонационные и дыхательные расстройства прогрессируют быстрее, что связано с более узким просветом верхних отделов дыхательных путей. При распространенном папилломатозе зачастую возникает стеноз гортани III-IV степени.
Ювенильный папилломатоз гортани самопроизвольно регрессирует примерно у 19% пациентов. Спонтанная ремиссия чаще происходит в подростковом возрасте, что связывается с перестройкой иммунной и гормональной систем в пубертате.
Осложнения
У детей под действием любых провоцирующих факторов (инфекция, воспалительный или аллергический отек горла) имеющийся стеноз гортани может осложниться приступом асфиксии. Эпизоды удушья при отсутствии своевременной помощи могут привести к гибели ребенка. Развитие рубцового стеноза гортани также вызывают многократные попытки хирургического удаления папиллом. На этом фоне у ребенка формируется хроническая гипоксемия и вторичная дисфункция ЦНС, почек, сердца.
С каждым рецидивом распространенность респираторного папилломатоза увеличивается: у 78% больных отмечается поражение других отделов гортани, у 2-17% ‒ вовлечение трахеи. Озлокачествление папиллом наблюдается у 12-25% пациентов моложе 40 лет, в более старшей возрастной группе при эндофитном росте новообразований этот показатель составляет 45%.
Диагностика
Папилломатоз гортани может быть заподозрен при жалобах на изменение голоса, кашлевые пароксизмы, свистящее дыхание, одышку. Для подтверждения диагностической гипотезы врач-отоларинголог назначает комплекс эндоскопических, лучевых, лабораторных исследований:
В ходе диагностики исключаются другие схожие по течению заболевания: инородные тела, туберкулез и рак гортани, ГЭРБ. Признаками малигнизации папиллом являются их изъязвление, кератоз, инфильтративный рост, ограничение подвижности голосовой складки.
Лечение папилломатоза гортани
Несмотря на многообразие существующих методов, радикального способа избавления от респираторного папиломатоза пока не найдено. В настоящее время принято придерживаться комбинированной схемы лечения, включающей эндоларингеальное удаление папиллом, назначение антивирусной, иммуномодулирующей и противоопухолевой терапии.
Хирургическое лечение
Основным методом лечения является удаление папилломатоза с помощью эндоларингеальной микрохирургии. Использование операционного микроскопа позволяет удалить все видимые образования в любом отделе гортани. Однако в послеоперационном периоде хирургическое удаление может осложниться кровотечением, развитием рубцового стеноза и нарушением анатомии гортани.
В связи с этим не прекращается поиск и разработка альтернативных щадящих методов лечения папилломатоза гортани, в числе которых:
Трахеостомия сегодня применяется только при угрожающих жизни состояниях, поскольку способствует разрастанию папиллом около трахеостомы и их нисходящему распространению.
Медикаментозное лечение
После удаления папиллом обязательно назначается противорецидивная медикаментозная терапия. Современная практика лечения папилломатоза предусматривает следующие направления терапии:
Эффективность терапии увеличивается при комбинации системного и локального введения препаратов. Для последнего используются ингаляции, внутригортанные инстилляции, инсуффляции, эндоларингеальный электро- и фонофорез, обкалывания папиллом.
Экспериментальная терапия
Прогноз и профилактика
Проблема папилломатоза гортани остается сложной и до конца неразрешенной. Постоянные рецидивы, прогрессирующее течение, частые оперативные вмешательства вызывают нарушения психоэмоционального, физического, моторного развития детей, приводят к инвалидизации взрослых. Предотвратить осложнения и удлинить межрецидивные периоды позволяет щадящее удаление папиллом и адекватная противорецидивная терапия.
Методом первичной профилактики папилломатоза гортани может служить вакцинация детей против ВПЧ. Для сокращения обострений необходимо своевременно лечить заболевания ЛОР-органов, соблюдать щадящий голосовой режим, устранить вредные воздействия на дыхательные пути.
Хронические болезни миндалин и аденоидов у детей
Общая информация
Краткое описание
Хронический тонзиллит – это инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин, морфологически выражающейся альтерацией, экссудацией и пролиферацией, формирующийся в результате постоянного взаимодействия патогенной микрофлоры с макроорганизмом 4.
Гипертрофия миндалин – физиологическое или патологическое увеличение небных миндалин 2.
Гипертрофия аденоидов – физиологическое или патологическое увеличение носоглоточной миндалины 2.
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 |
| J35.0 Хронический тонзиллит J35.1 Гипертрофия миндалин J35.2 Гипертрофия аденоидов J35.3 Гипертрофия миндалин с гипертрофией аденоидов J35.8 Другие хронические болезни миндалин и аденоидов | 28.20 Тонзиллэктомия без удаления аденоидов 28.99 Прочие манипуляции на миндалинах и аденоидах 28.60 Удаление аденоидов без тонзиллэктомии 28.30 Тонзиллэктомия с удалением аденоидов 28.99 Прочие манипуляции на миндалинах и аденоидах |
Категория пациентов: дети до 15 лет с хроническими заболеваниями миндалин и аденоидной ткани.
Пользователи протокола: детские оториноларингологи, врачи общей практики, инфекционисты, гематологи, онкологи, педиатры.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация 3.
1. Неспецифический хронический тонзиллит:
а) компенсированная форма;
б) декомпенсированная форма;
2. Гипертрофия миндалин:
а) I степень – миндалины занимают одну треть расстояния от небно-язычной дужки до средней линии зева;
б) II степень – миндалины занимают две трети этого расстояния;
в) III степень – миндалины соприкасаются друг с другом;
3. Гипертрофия аденоидов:
а) I степень – аденоиды прикрывают только верхнюю треть сошника;
б) II степень – аденоиды прикрывают верхние две трети сошника;
в) III степень – прикрывают полностью или почти полностью сошник.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнез
Хронический тонзиллит:
· частые ангины;
· простудные заболевания;
· боль в горле;
· неприятные ощущения в глотке;
· боль в мышцах, суставах;
· слабость, вялость, быстрая утомляемость;
· субфебрильная температура.
Гипертрофия небных миндалин:
· затруднение дыхания, глотания;
· затруднение речи;
· храп ночью;
· частые простудные заболевания;
· рефлекторный кашель.
Гипертрофия аденоидов:
· заложенность носа;
· затруднение носового дыхания, глотания;
· постоянные насморки;
· гнусавость;
· храп ночью;
· обструктивная остановка дыхания во сне;
· частые простудные заболевания;
· быстрая утомляемость;
· частые отиты;
· снижение слуха;
· энурез.
Физикальное обследование:
Хронический тонзиллит
Локальный статус: жидкий гной или казеозно-гнойные пробки в лакунах, разрыхленная поверхность миндалин, признак Гизе – застойная гиперемия краев небно-язычных дужек, признак Зака – отечность верхних краев передних небных дужек, признак Преображенского – валикообразное утолщение краев небно-язычных дужек, сращения и спайки миндалин с дужками и треугольной складкой.
Общие признаки: субфебрильная температура (периодическая), тонзилогенная интоксикация, периодические боли в суставах, шейный лимфаденит, функциональные нарушения острого и хронического характера почек, сердца, сосудистой системы, суставов, печени и других органов, и систем.
Гипертрофия небных миндалин
Локальный статус: увеличение небных миндалин различной степени.
Общие признаки: нарушение дыхания во время сна, расстройство речи, головная боль, нарушение сна, быстрая утомляемость.
Гипертрофия аденоидов
Локальный статус: увеличение аденоидных вегетаций различной степени.
Общие признаки: нарушение носового дыхания, гнусавость, нарушение роста лицевого черепа, расстройство слуха и речи, головная боль, нарушение сна, рассеянность, забывчивость, ночное недержание мочи.
Лабораторные исследования: не специфичны.
Инструментальные исследования:
· Фарингоскопия;
· Передняя риноскопия;
· Задняя риноскопия;
· Зондирование носоглотки;
· Пальцевое исследование носоглотки;
Диагностический алгоритм
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· измерение АД;
· измерение ЧД;
· измерение ЧСС;
· фарингоскопия;
· пальпация подчелюстных областей;
· термометрия.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· Фарингоскопия;
· Задняя риноскопия;
· Гистологическое исследование операционного материала.
Перечень дополнительных диагностических мероприятий:
· КТ п/п носа и носоглотки;
· ЯМРТ носоглотки с контрастированием;
· Эндоскопия носоглотки.
Дифференциальный диагноз
Таблица – 1. Дифференциальная диагностика хронического тонзиллита с острым тонзиллитом и фарингомикозом
| Диагноз | Обоснование для дифференциальной диагностики | Обследование | Критерии исключения диагноза |
| Хронический тонзиллит | Схожая клиническая картина – налеты на миндалинах | Фарингоскопия | Хроническое течение |
| Острый тонзиллит | Схожая клиническая картина – налеты на миндалинах | Фарингоскопия | Острое течение |
| Фарингомикоз | Схожая клиническая картина – налеты на миндалинах | Фарингоскопия, микологическое исследование | Высевание грибка |
Таблица – 2. Дифференциальная диагностика гипертрофии небных миндалин с новообразованиями миндалин и опухолями глотки
| Диагноз | Обоснование для дифференциальной диагностики | Обследование | Критерии исключения диагноза |
| Гипертрофия небных миндалин | Увеличение небных миндалин | Фарингоскопия | Результат биопсии |
| Новообразования миндалин | Поражение небных миндалин | Фарингоскопия, биопсия | Результат биопсии |
| Опухоли глотки | Смещение небных миндалин | Фарингоскопия, биопсия | Результат биопсии |
Таблица – 3. Дифференциальная диагностика гипертрофии аденоидов с ангиофибромой носоглотки, риносинуситом и аллергическим ринитом
| Диагноз | Обоснование для дифференциальной диагностики | Обследование | Критерии исключения диагноза |
| Гипертрофия аденоидов | Затрудненное носовое дыхание | Передняя и задняя риноскопия, эндоскопия носоглотки | Результат биопсии |
| Ангиофиброма носоглотки | Затрудненное носовое дыхание | Передняя и задняя риноскопия, эндоскопия носоглотки, КТ п/п носа и носоглотки, биопсия | Результат биопсии |
| Риносинусит | Затрудненное носовое дыхание | R – графия п/п носа, КТ п/п носа и носоглотки | Положительная динамика после лечения |
| Аллергический ринит | Затрудненное носовое дыхание | Риноцитограмма, ИФА на IG E, консультация аллерголога | Положительная динамика после лечения |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Азитромицин (Azithromycin) |
| Амилметакрезол (Amylmetacresol) |
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат (Benzyldimethyl-[3-myristoilamine)-propyl]ammonium chloride monohydrate) |
| Бензилпенициллин (Benzylpenicillin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Кларитромицин (Clarithromycin) |
| Мометазон (Mometasone) |
| Нимесулид (Nimesulide) |
| Нитрофурал (Nitrofural) |
| Парацетамол (Paracetamol) |
| Прополис (Propolis) |
| Флуконазол (Fluconazole) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
· лечение заболевания с целью снятия интоксикации, болевого синдрома и гипертермии;
· предотвратить развития осложнений;
· подготовка к оперативному лечению.
Немедикаментозное лечение:
· Режим – в зависимости от состояния пациента.
· Диета – щадящая диета (молочно-растительная, витаминизированная), обильное питье.
Медикаментозное лечение:
Основные:
| № | Препарат | Разовая доза | Кратность введения | Уровень доказательности |
| Жаропонижающие, обезболивающие препараты (один из ниже перечисленных препаратов) | ||||
| 1 | Парацетамол | 10 – 15 мг/кг | 1–4 раза | А |
| 2 | Нимесулид | 1,5мг–5мг/кг | 2–3 раза | А |
| Антибактериальные препараты (один из ниже перечисленых препаратов) | ||||
| 1 | Амоксициллин | 50 мг/кг | 3 раза | А |
| 2 | Амоксициллин/клавуланат | |||
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Жаропонижающие, обезболивающие препараты | ||||
| 1 | Ибупрофен | 10 – 30 мг/кг | 1 – 3 раза | А |
| Антибиотики | ||||
| 1 | Амоксициллин + клавулановая кислота | 20 – 40 мг/кг | 3 раза | А |
| 2 | Бензилпенициллин натриевая соль | 100 – 150 тыс Ед/кг | 4 раза | А |
| 3 | Цефазолин | 20–100мг/кг | 2–4 раза | А |
| 4 | Цефтриаксон | 20 – 100мг/кг | 1–2 раза | А |
| Антисептики | ||||
| 1 | Настойка прополиса, кислота аскорбиновая | 10% | 2–4 раза | С |
| 2 | Бензилдиметилмиристоиламинопропиламмоний | 0,01% | 3–4 раза | С |
| Стероидная терапия | ||||
| 1 | Мометазон | 0,1мг | 1–2 раза | В |
Алгоритм действий при неотложных ситуациях: нет
Другие виды лечения:
· физиолечение – УФО, УВЧ, ультразвуковое воздействие, магнитотерапия, гелий-неоновое лазерное излучение;
· промывание миндалин по Н.В. Белоголововому и с помощью аппарата «Тонзиллор»;
· промывание носоглоточной миндалины физиологическим раствором, носовой душ, полоскание ротоглотки различными антисептиками;
· средства рефлекторного воздействия: различного вида новокаиновые блокады, иглорефлексотерапия, гальванокаустика, диатермокоагуляция миндалин, криовоздействие на миндалины 5.
Показания для консультации специалистов: по показаниям.
Профилактические мероприятия:
· соблюдение правил гигиены;
· избегать простудных заболеваний и ОРВИ;
· закаливание, занятия спортом;
· своевременная и адекватная терапия острых тонзиллитов;
· санация очагов хронической инфекции;
· иммунологическая терапия;
· диспансерный учет и наблюдение у ЛОР врача по месту жительства 1 раз в 3 месяца.
Мониторинг состояния пациента:
· фарингоскопия;
· термометрия;
· оценка сна, количество апноэ во время сна;
· наблюдение пациента в течение 3-6 месяцев после консервативного лечения.
Индикаторы эффективности лечения:
· ликвидация местного воспалительного процесса;
· устранение симптомов интоксикации и осложнений;
· улучшение носового дыхания;
· улучшение общего состояния;
· уменьшение частоты простудных заболеваний.
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Медикаментозное лечение:
· купирование болевого синдрома;
· жаропонижающая терапия.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
· оперативное лечение заболевания с целью устранения хронического очага инфекции;
· предотвратить и снизить риск развития осложнений после операции.
Немедикаментозное лечение:
· Режим – изоляция пациента, полупостельный, в послеоперационном периоде строгий постельный.
· Диета – щадящая диета (молочно-растительная, витаминизированная), обильное питье, в раннем послеоперационном стол № 0 и №1.
Хирургическое вмешательство:
Виды и наименование операций:
· вскрытие паратонзиллярного абсцесса;
· вскрытие шейного лимфаденита;
· тонзиллэктомия (иссечение ножницами, проволочной петлей, электрокоагуляция, удаление с помощью ультразвукового скальпеля, методом термической сварки, с помощью СО2 лазера, ИАГ – гольмиевый лазер, с использованием микродебридера, радиочастотная аблация, биполярная радиочастотная аблация (коблация);
· тонзиллотомия;
· удаление аденоидов («класссическая аденотомия» с использованием кюретки, ультразвуковое диспергирование глоточной миндалины, шейверная аденотомия, диатермокоагуляция аденоидов, лазерная аденотомия, вакуумная аденотомия, электрокаутерная аденотомия, аденотомия коблацией).
Показания:
· декомпенсация хронического тонзиллита;
· рецидивирующий паратонзиллит и паратонзиллярный абсцесс;
· нагноившийся шейный лимфаденит;
· синдром обструктивного апноэ сна;
· орофарингеальная обструкция миндалинами, мешающими глотанию;
· рецидивирующие синуситы, острые средние отиты и бронхиты.
Противопоказания:
· заболевания крови;
· неконтролируемые системные заболевания;
· острые инфекционные заболевания.
Медикаментозное лечение в послеоперационном периоде:
| № | Препарат | Разовая доза | Кратность введения | Уровень доказательности |
| Жаропонижающие, обезболивающие препараты (один из ниже перечисленных препаратов) | ||||
| 1 | Парацетамол | 10 – 15 мг/кг | 1 – 4 раза | А |
| 2 | Кетопрофен | 0,5–1,0мл | 1 – 2 раза | В |
| Антибактериальные препараты (один из ниже перечисленых препаратов) | ||||
| 1 | Ампициллин | 100 мг/кг | 4 – 6 раз | А |
| 2 | Цефазолин | 20–100мг/кг | 2 – 4 раза | А |
| 3 | Цефтриаксон | 20 – 100мг/кг | 1 – 2 раза | А |
| 4 | Цефуроксим | 50 – 100 мг/кг | 2 – 3 раза | А |
Другие виды лечения: промывание миндалин, промывание носоглоточной миндалины, носовой душ, полоскание ротоглотки различными антисептиками.
Показания для консультации специалистов: по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации
· кровопотеря, угрожающая жизни пациента;
· шоковое состояние;
· острая сердечно-сосудистая и дыхательная недостаточность.
Индикаторы эффективности лечения:
· ликвидация обострения тонзиллита;
· устранение симптомов интоксикации и осложнений;
· восстановление носового дыхания;
· уменьшение частоты простудных заболеваний;
· улучшение общего состояния.
Госпитализация
Показания для плановой госпитализации:
· операция – тонзиллэктомия;
· операция – тонзиллотомия;
· операция – удаление аденоидных вегетаций.
Показания для экстренной госпитализации:
· выраженные симптомы интоксикации с электролитными нарушениями;
· болевой синдром с гипертермией;
· паратонзиллярный абсцесс;
· нагноение шейного лимфаденита;
· носовое или горловое кровотечение после операции.
Информация
Источники и литература
Информация
| АлТ | – | аланинаминотрансфераза |
| АсТ | – | аспартатаминотрансфераза |
| АСЛО | – | Антистрептолизин – О |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ЭКГ | – | электрокардиограмма |
| УФО | – | ультрафиолетовое облучение |
| УВЧ | – | ультравысокочастотная терапия |
| КТ | – | компьютерная томография |
| МРТ | – | магнитноядерное обследование |
| УЗИ | – | ультразвуковое обследование |
| ИФА | – | иммуноферментный анализ |
| ВИЧ | – | вирус иммунодефицита человека |
| R рентген | – | рентгенография |
| АД | – | артериальное давление |
| ЧСС | – | частота сердечных сокращений |
| ЧДД | – | частота дыхательных движений |
| П/П | – | придаточные пазухи |
| ОРВИ | – | острая респираторно-вирусная инфекция |
| BL | – | бацилла Леффлера |
| ЛОР | – | оториноларинголог |
Список разработчиков протокола с указанием квалификационных данных:
| ФИО | Должность | Подпись |
| Бекпан Алмат Жақсылықұлы | кандидат медицинских наук, КФ «UMC» АО «Национальный научный центр материнства и детства» | |
| Байменов Аманжол Жумагалеевич | кандидат медицинских наук, главный внештатный оториноларинголог РК, доцент кафедры ЛОР и глазных болезней АО «МУА» | |
| Мухамадиева Гульмира Амантаевна | доктор медицинских наук, профессор кафедры ЛОР и глазных болезней АО «МУА», заведующий ЛОР центром №1 городской больницы г. Астана | |
| Аженов Талапбек Маратович | доктор медицинских наук, зав. хирургическим отделением №1 РГП на ПХВ «Больница медицинского центра Управление Делами Президента» | |
| Газизов Отеген Меерханович | доктор медицинских наук, профессор РГП на ПХВ «Карагандинский Государственный медицинский университет», заведующий кафедрой оториноларингологии и нейрохирургии | |
| Буркутбаева Татьяна Нуридиновна | доктор медицинских наук, профессор кафедры оториноларингологии Казахского медицинского университета непрерывного образования | |
| Сатыбалдина Гаухар Калиевна | кандидат медицинских наук, ассистент кафедры ЛОР и глазных болезней АО «МУА» | |
| Ерсаханова Баян Кенжехановна | ассистент кафедры ЛОР и глазных болезней АО «МУА», врач высшей категории | |
| Тулеутаева Райхан Есенжановна | кандидат медицинских наук, заведующая кафедрой фармакологии и доказательной медицины ГМУ. г Семей, член «Ассоциации врачей терапевтического профиля». |
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.