остеохондропатия код мкб 10 у детей
Остеохондропатии
Общая информация
Краткое описание
Протокол «Остеохондропатии»
Коды по МКБ-10: М91; М92
М91.0 Юношеский остеохондроз таза
М91.1 Юношеский остеохондроз головки бедренной кости (Легга-Кальве-Пертеса)
М91.8 Другие юношеские остеохондрозы
М91.9 Юношеский остеохондроз бедра и таза неутонченный
М92.0 Юношеский остеохондроз плечевой кости
М92.1 Юношеский остеохондроз лучевой кости
М92.2 Юношеский остеохондроз кисти
М92.3 Другой юношеский остеохондроз верхних конечностей
М92.4 Юношеский остеохондроз надколенника
М92.5 Юношеский остеохондроз большой и малоберцовой костей
М92.6 Юношеский остеохондроз предплюсны
М92.7 Юношеский остеохондроз плюсны
М92.8 Другой уточненный юношеский остеохондроз
М92.9 Юношеский остеохондроз неуточненный
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I стадия: субхондрального асептического некроза (рентгенологически не определяется).
II стадия: импрессионного перелома в результате сдавления.
III стадия: фрагментация из-за рассасывания.
V стадия: восстановление кости
Диагностика
Диагностические критерии
Жалобы и анамнез: это заболевание встречается у детей в периоде усиленного роста, чаще у мальчиков в результате травм конечностей.
Физикальное обследование: нарушение походки, ограничение движения в тазобедренном суставе, укорочение конечности при одностороннем поражении.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах исследуемых суставов отмечается (в зависимости от стадии поражения конечностей): фрагментация, репозиция, восстановление элементов ростковых зон костей.
Минимум обследования при направлении в стационар:
1.Общий анализ крови.
2. Общий анализ мочи.
3. Рентгенография суставов конечностей в прямой проекции.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
4. Общий анализ мочи.
5. Рентгенография суставов конечностей в прямой проекции.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому по показаниям.
2. Анализ мочи по Зимницкому по показаниям.
3. Посев мочи с отбором колоний по показаниям.
4. Рентгенография грудной клетки по показаниям.
Дифференциальный диагноз
Дифференциальный диагноз: коксартроз, туберкулез тазобедренного сустава.
Признак
Легга-Кальве-Пертеса
Коксартрозы
Туберкулез тазобедренного сустава
Как следствие травмы бедра, в последующем отмечается нарушение питания ростковой зоны головки бедра
Как следствие открытого и закрытого вправления врожденных и патологических вывихов бедер
Обычно первичный туберкулезный очаг имеется в пребронхиальных железах или легких, затем гематогенным путем попадет на элементы тазобедренного сустава
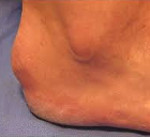
Болезнь Шинца – это асептический некроз бугра пяточной кости. Чаще страдают девочки подросткового возраста. Причина развития окончательно не выяснена. Патология проявляется постепенно усиливающимися болями в области пяточного бугра. Боли становятся более интенсивными при движениях и нагрузке. Со временем из-за выраженного болевого синдрома пациенты начинают ходить с опорой только на переднюю часть стопы. Диагноз выставляется на основании симптомов и характерных рентгенологических признаков. Лечение обычно консервативное, включает ограничение нагрузки на конечность, ЛФК, физиопроцедуры, медикаментозную терапию. В отдельных случаях показаны операции.
МКБ-10
Общие сведения
Болезнь Шинца (остеохондропатия бугра пяточной кости, болезнь Хаглунда-Шинца) – остеопатия апофиза (бугра) пяточной кости. Провоцирующим моментом являются постоянные перегрузки стопы (обычно при занятиях спортом) и повторяющиеся травмы пяток, иногда незначительные. Как правило, данная остеохондропатия развивается у девочек 10-16 лет, мальчики страдают реже. Нередко поражаются обе пятки. По мере взросления болезнь самопроизвольно проходит. Боли в пятке могут сохраняться достаточно долго, порой – до завершения роста ребенка. Данная патология чаще выявляется у спортсменок, однако иногда встречается и у малоактивных детей. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко.
Причины
Причиной возникновения болезни Шинца является асептический некроз пяточного бугра, который может возникать в результате генетической предрасположенности, нарушений обмена, нейротрофических расстройств, перенесенных инфекций и частых травм стопы. Пусковым фактором становится высокая механическая нагрузка на бугор пяточной кости, сухожилия стопы и ахиллово сухожилие.
Генетическая предрасположенность определяет малое количество или уменьшенный диаметр сосудов, участвующих в кровоснабжении пяточной кости, а инфекции, травмы и другие обстоятельства оказывают неблагоприятное влияние на состояние артерий. Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
Патанатомия
Пяточная кость – самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок – пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней – длинная подошвенная связка.
Классификация
В травматологии и ортопедии выделяют пять стадий болезни Шинца:
Симптомы болезни Шинца
Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало – описаны случаи патологии у пациентов 7-8 лет. Начинается исподволь. Возможны как острые, так и постепенно усиливающиеся боли в пятке. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков).
В области пяточного бугра появляется видимая припухлость, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют. Отличительными признаками болевого синдрома при болезни Шинца является появление болей при вертикальном положении тела через несколько минут или сразу после опоры на пятку, а также отсутствие болей в ночное время и в покое.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
При внешнем осмотре у большинства пациентов выявляется умеренный локальный отек и атрофия кожи. Нередко имеет место нерезко или умеренно выраженная атрофия мышц голени. Характерной особенностью болезни Шинца является кожная гиперестезия и повышенная тактильная чувствительность пораженной области. Пальпация области пяточного бугра болезненна. Разгибание и сгибание стопы затруднены из-за боли.
Диагностика
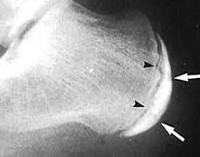
Диагноз болезнь Шинца выставляется специалистом-ортопедом с учетом анамнеза, клинической картины и рентгенологических признаков. Наиболее информативен снимок в боковой проекции. Рентгенография пяточной кости на 1 стадии заболевания свидетельствует об уплотнении бугра, расширении щели между бугром и собственно пяточной костью. Выявляется также пятнистость и неравномерность структуры ядра окостенения, участки разрыхления кости и коркового вещества и смещенные в сторону от центра секвестроподобные тени.
На поздних стадиях на рентгенограммах видны фрагменты бугра, а затем признаки перестройки и формирования нового губчатого вещества кости. В норме пяточный бугор может иметь до четырех ядер окостенения, что часто затрудняет рентгендиагностику. В сомнительных случаях выполняют сравнительную рентгенографию обеих пяточных костей либо направляют пациентов на КТ пяточной кости или МРТ пяточной кости.
Дифференциальная диагностика проводится с бурситом и периоститом пятки, остеомиелитом, костным туберкулезом, злокачественными новообразованиями и острыми воспалительными процессами. Исключить воспаление помогает нормальная окраска кожи в пораженной области и отсутствие специфических изменений крови – СОЭ в норме, лейкоцитоза нет. Для костного туберкулеза и злокачественных опухолей характерны вялость, раздражительность, отказ от привычного уровня физической активности из-за повышенной утомляемости. При болезни Шинца все перечисленные проявления отсутствуют.
Бурсит и периостит пяточной кости развиваются преимущественно у взрослых, резкие боли возникают по утрам и при первых движениях после перерыва, затем пациент «расхаживается» и боль обычно уменьшается. Болезнью Шинца страдают подростки, боль усиливается после нагрузки. Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Лечение болезни Шинца
Лечение обычно консервативное, осуществляется в условиях травмпункта или амбулаторного ортопедического приема. Пациенту рекомендуют ограничить нагрузку на ногу, назначают специальные гелевые подпяточники или ортопедические стельки. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
После уменьшения болей нагрузку на ногу можно возобновить, используя обувь с устойчивым широким каблуком. Ходить в обуви на сплошной подошве не рекомендуется – это увеличивает нагрузку на пяточную область и затягивает выздоровление. В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство – невротомию подкожного и большеберцового нервов и их ветвей. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Прогноз и профилактика
Прогноз при болезни Шинца благоприятный – обычно все симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются в течение более длительного времени, вплоть до полного завершения роста стопы, но исходом в таких случаях тоже становится полное выздоровление. Профилактика предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
Остеохондропатии
Общая информация
Краткое описание
Остеохондропатии — заболевание, поражающее эпифизы, апофизы, ядра окостенения длинных трубчатых костей и губчатое вещество коротких костей [3].
Категория пациентов: взрослые.
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, терапевты.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— компьютерная томография: наличие фрагментации, наличие участка асептического некроза кости.
Лечение
• Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение (таблица1)
Комбинация трамадола и парацетамола является эффективной [6].
Таблица 1. Лекарственные средства, применяемые при повреждениях голеностопного сустава (за исключением анестезиологического сопровождения)
• манжетное вытяжение (использование разгрузочных устройств).
— идеомоторным упражнениям уделяют особое внимание, как методу сохранения двигательного динамического стереотипа, которые служат профилактике тугоподвижности в суставах. Особенно эффективными являются воображаемые движения, когда мысленно воспроизводится конкретный двигательный акт с давно выработанным динамическим стереотипом. Эффект оказывается значительно большим, если параллельно с воображаемыми, это движение реально воспроизводится симметричной здоровой конечностью. За одно занятие выполняют 12-14 идеомоторных движений.
Остеохондропатии у детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дегенеративно-дистрофические процессы в губчатом веществе и эпифизе костной ткани – это остеохондропатия. У детей данная патология встречается намного чаще чем у взрослых. Это связано с активным ростом их костной системы. Основная возрастная группа пациентов от 2 до 18 лет.

Код по МКБ-10
Причины остеохондропатии у ребенка
Патогенез патологического процесса основан на нарушении локального кровообращения и питания костной ткани. Из-за этого развивается асептический некроз в области губчатого вещества с его дальнейшим рассасыванием и восстановлением. Болезненное состояние развивается из-за таких факторов:

Симптомы остеохондропатии у ребенка
В большинстве случаев расстройство носит односторонний характер. Дегенеративно-дистрофический процесс в костях имеет несколько видов, которые различаются своей локализацией. У детей чаще всего диагностируют такие виды поражения:
Кроме вышеперечисленных нарушений, в медицинской практике встречается хондропатия полулунной кости, поражение ребер, грудины, мыщелка бедренной кости, таранной кости и другие.
Юношеская остеохондропатия
Дегенеративно-дистрофические процессы в костях пациентов юношеского возраста 15-18 лет встречаются немного реже, чем у детей и подростков. У данной возрастной категории чаще всего диагностируют поражение грудинного и поясничного отделов позвоночника (кифоз), некроз коленных суставов и тазобедренной кости.
Остеохондропатия позвоночного отдела связана с особенностями роста грудных позвонков, которые отстают от общего взросления организма. Грудные позвонки деформируются, что приводит к изменению положения позвоночника и грудной клетки. Из-за этого развивается сутулость и сколиоз. Заболевание костей и суставов нижних конечностей чаще всего связано с травмами и изматывающими физическими нагрузками. Некроз характерен для молодых людей, которые профессионально занимаются спортом.
Диагностика состоит из инструментальных методов. Лечение направлено на восстановление нормальной структуры пораженной ткани. Для этого применяют лекарственные препараты, физиопроцедуры, ЛФК, иммобилизацию пораженных конечностей, ношение специальных корректирующих корсетов и другое.
Остеохондропатия у подростков
Асептический некроз чаще всего диагностируют у детей и подростков. Возраст 11-15 лет – это период гормональных изменений в организме и активного роста скелета. Дегенеративно-некротические процессы в костной ткани у подростков возникают из-за таких причин и факторов:
Все виды болезни характеризуются медленным развитием и смазанной симптоматикой на начальных стадиях. По мере прогрессирования возникают нарастающие и острые боли при движении в суставе пораженной конечности, появляется припухлость, движения могут быть затруднены.
Диагностика заболевания основана на сборе анамнеза и изучении клинической симптоматики. Особое внимание уделяется инструментальным методам исследования. Лечение зависит от того на какой стадии болезнь была диагностирована. Терапия, как правило консервативная. В особо тяжелых случаях возможно проведение операции для восстановления нормального функционирования пораженной конечности.
Стадии
В своем развитии заболевание проходит пять стадий. На ранних этапах признаки асептического некроза смазаны, поэтому распознать его и начать ее лечение сложно. По мере прогрессирования болезни появляются такие симптомы:

Диагностика остеохондропатии у ребенка
Для диагностики проводят рентгенографию пораженной области, УЗИ, КТ и МРТ костей. Также пациентам назначают лабораторные исследования и гормональные тесты, чтобы комплексно оценить состояние организма.

Лечение остеохондропатии у ребенка
Лечением занимается ортопед. Врач разрабатывает программу восстановления. Терапию начинают с медикаментозных препаратов, действие которых направлено на улучшение кровообращения, стимуляцию роста костной ткани и повышение защитных свойств иммунной системы. Также проводятся физиопроцедуры, ускоряющие регенеративные процессы. В особо тяжелых случаях и при наличии осложнений, показано хирургическое вмешательство.
Рассекающий остеохондрит мыщелков бедренной кости
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» апреля 2019 года
Протокол №64
Рассекающий остеохондрит или болезнь Кенига — патологическое состояние, возникающее в результате размягчения, разволокнения с последующей отслойкой суставного хряща мыщелка бедренной кости [1].
Название протокола: Рассекающий остеохондрит мыщелков бедренной кости
Код(ы) по МКБ-10:
| Код | Название |
| S83.3 | Разрыв суставного хряща коленного сустава |
| M93.2 | Рассекающий остеохондрит |
| T93.3 | Последствие вывиха, растяжения и деформации нижней конечности |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| MRC-scale | – | Medical Research Council Paralysis |
| АО | – | акционерное общество |
| НИИТО | – | научно-исследовательский институт травматологии и ортопедии |
| НПВС | – | нестероидные противовоспалительные средства |
| УВЧ-терапия | – | ультравысокочастотная терапия |
| ЭКГ | – | электрокардиограмм |
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Анамнез: чаще наличие обменно-дистрофических заболеваний, перенесенных травм, внутрисуставного применения лекарственных препаратов.
Физикальное обследование: При осмотре отмечается:
Лабораторные исследования: нет.
Инструментальные исследования:
Диагностический алгоритм (схема): 
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Повреждение менисков коленного сустава | Один из основных клинических симптомов – блокада коленного сустава | Рентгенография коленного сустава Компьютерная томография коленного сустава Магнитно-резонансная томография коленного сустава | При рентгенографии коленного сустава на всех стадиях заболевания, кроме запущенных, когда появляются явления остеоартроза – изменений нет. При компьютерной томографии коленного сустава на всех стадиях заболевания, кроме запущенных, когда появляются явления остеоартроза – изменений нет. При магнитно-резонансной томографии томографии коленного сустава отсутствуют изменения со стороны хряща и имеется нарушение целостности мениска с возможной дислокацией поврежденной части мениска в межмыщелковое пространство коленного сустава. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Надропарин (Nadroparin) |
| Натрия хлорид (Sodium chloride) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефуроксим (Cefuroxime) |
| Эноксапарин натрия (Enoxaparin sodium) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Анальгетик | Кетопрофен | Суточная доза при в/в введении составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение: пролонгированные капсулы 150мг 1 р/д, капс., таб. 100 мг 2 р/д | B |
| Анальгетик | Кеторолак | Внутрь по 10 мг до 4раз/сут, для в/м и в/в по 10-30 мг до 4-х раз в сутки. Максимальная суточная доза 90 мг. | В |
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Анальгетик | Трамадол | В/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | А |
Хирургическое вмешательство: нет.
Дальнейшее ведение: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы);
В плановом порядке пациент готовится на оперативное лечение: артроскопическая ревизия коленного сустава, в зависимости от степени заболевания выполняются удаление хондромного тела, тунеллизация дефекта хряща, мозаичная хондропластика хряща.
Медикаментозное лечение
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Антибиотик | Цефазолин | 1-2 г в/в однократно за 0,5-1 ч до операции (если операция более 3 ч: повторно через 4 ч) | А |
| Антибиотик | Цефуроксим | 1.5г однократно за 30-60 мин до разреза, повторное введение через 3-4 часа | А |
| Опиоидные анальгетики | Трамадол | В/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | А |
| Опиоидные анальгетики | Тримеперидин | п/к, в/м и, в/в 1 мл 1% раствора | А |
| Нестероидные противовоспалительные средства | Кетопрофен | Суточная доза при в/в введении составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение: пролонгированные капсулы 150мг 1 р/д, капс., таб. 100 мг 2 р/д | В |
| Нестероидные противовоспалительные средства | Кеторолак | Внутрь по 10 мг до 4раз/сут, для в/м и в/в по 10-30 мг до 4-х раз в сутки. Максимальная суточная доза 90 мг. | В |
| Антикоагулянты | Эноксапарина натрия | Подкожно 40 мг за 12 ч до операций, после операций 40 мг 1 раз в сутки | B |
| Антикоагулянты | Если масса тела менее 70 кг, п/к 0,3 мл один раз в сутки; более 70 кг 0,6 мл п/к, один раз в сутки | B |
| Лекарственная группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Антибиотик | Ванкомицин | 1 г в/в 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин. | А |
Дальнейшее ведение:
На 6 недель исключается осевая нагрузка на оперированную конечность, механическая профилактика тромбоэмболических осложнений проводится путем использования эластичного трикотажа на оперированной конечности на срок 6-8 недель после операции.
Контроль реабилитолога заключается в проведении лечебной гимнастики, поддерживающей тонус мышц нижней конечности, разрешен полный объем движений в доболевом диапазоне.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1)Раймагамбетов Ерик Канатович – кандидат медицинских наук, заведующий отделением ортопедии №5 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
2) Рымбаев Дархан Рымханович – врач ординатор отделения взрослой ортопедии КГП «Областной центр травматологии и ортопедии им. профессора Х.Ж. Макажанова».
3) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии».
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.