мастит новорожденного код по мкб 10
Мастит
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Код по МКБ-10
Причины мастита
Развитие лактационного мастита может отмечаться у 0,5-6,0% рожениц и зависит от мер профилактики его возникновения. Чаще поражается одна молочная железа, двусторонний мастит встречается редко. Основной, причиной развития лактационного масита является застой молока, его брожение, с последующим присоединением инфекции.

Где болит?
Стадии
В развитии лактационного мастита необходимо выделять несколько стадий.
Начальная (застойная) фаза, которая является пусковым моментом для развития мастита, формируется при недостаточной эвакуации остаточного молока. Пациентку беспокоит чувство тяжести и распирания в молочной железе, пальпируются нагрубевшие дольки, сцеживание безболезненное и приносит облегчение, общей реакции не отмечается. Если качественная эвакуация молока не производится, как правило, через 2-3 дня развивается мастит.
2-я – мастит в стадии инфильтрации. Практически мастит уже необратим, так как происходит внедрение патогенной микрофлоры. Отмечается уменьшение болей, снижение отека и гиперемии, со склонностью к локализации. При пальпации в глубине груди определяется уплотнение округлой формы (инфильтрат). Он эластичный, плотный, болезненный, подвижный, однородной консистенции. Учитывая наличие патогенной микрофлоры, ребенка переводят на искусственное вскармливание. В этом случае больной на мастит можно назначать полный комплекс антибактериальной терапии, физиолечение, компрессные повязки с антисептиками. Лактацию блокируют гормональными препаратами. Но купировать процесс удается очень редко. Формируется явное нагноение.
3-я – мастит в стадии абсцедирования. Боль в груди, усиливается, приобретает характер «дергающей», развивается симптом «бессонной ночи». Отек уменьшается, но может быть обширным, гиперемия локализуется над гнойником.

Публикации в СМИ
Мастит (грудница)
Мастит (грудница) — воспаление молочной железы. Мастит перидуктальный (плазмоцитарный мастит, субареолярный абсцесс) — воспаление дополнительных желёз в зоне ареолы. Мастит новорождённых — мастит, возникающий в первые дни жизни в результате инфицирования гиперплазированных железистых элементов.
Классификация • По течению •• Острый: серозный, гнойный, флегмонозный, гангренозный, абсцедирующий •• Хронический: гнойный, негнойный • По локализации: субареолярный, интрамаммарный, ретромаммарный, разлитой (панмастит).
Этиология • Лактационный (возникает в послеродовом периоде; см. Вскармливание грудное) • Бактериальный (стрептококки, стафилококки, пневмококки, гонококки, нередко сочетания с другой кокковой флорой, кишечной палочкой, протеем) • Карциноматозный.
Факторы риска • Период лактации: нарушение оттока молока по млечным протокам, трещины сосков и околососкового поля, неправильный уход за сосками, нарушения личной гигиены • Гнойные заболевания кожи молочной железы • СД • Ревматоидный артрит • Силиконовые/парафиновые имплантаты молочных желёз • Приём ГК • Удаление опухоли молочной железы с последующей рентгенотерапией • Длительный стаж курения.
Клиническая картина
• Острый серозный мастит (может прогрессировать с развитием гнойного мастита) •• Внезапное начало •• Лихорадка (до 39–40 °С) •• Сильные боли в молочной железе •• Железа увеличена в размерах, напряжена, кожа над очагом гиперемирована, при пальпации — болезненный инфильтрат с нечёткими границами •• Регионарный лимфаденит.
• Острый гнойный абсцедирующий мастит •• Лихорадка, озноб •• Боль в железе •• Молочная железа: покраснение кожи над очагом поражения, резкая болезненность при пальпации, размягчение инфильтрата в центре с наличием флюктуации •• Регионарный лимфаденит.
• Острый гнойный флегмонозный мастит •• Тяжёлое общее состояние, лихорадка •• Молочная железа резко увеличена, болезненна, пастозна, инфильтрат без резких границ занимает почти всю железу, кожа над инфильтратом гиперемирована, имеет синюшный оттенок •• Лимфангиит, регионарный лимфаденит.
Лабораторные исследования • Лейкоцитоз, повышение СОЭ • Необходимо бактериологическое исследование с определением чувствительности микроорганизмов к антибиотикам, бактериоскопия при подозрении на грибковые поражения, туберкулёз.
Специальные исследования • УЗИ • Маммография (при невозможности полностью исключить рак молочной железы у больных с нелактационным маститом) • Биопсия молочной железы.
Дифференциальная диагностика • Инфицирование кист молочной железы (в том числе паразитарных) • Маститоподобный рак • Туберкулёз • Актиномикоз • Нагноившаяся атерома • Сифилис.
ЛЕЧЕНИЕ
Консервативная терапия • Изоляция матери и ребёнка от других родильниц и новорождённых • Повязка или бюстгальтер, поддерживающий молочную железу • Сухое тепло на поражённую молочную железу • Сцеживание молока из поражённой железы с целью уменьшения её нагрубания • Прекращение кормления грудью при развитии гнойного мастита • Если сцеживание невозможно и есть необходимость в угнетении лактации, используют препараты, подавляющие образование пролактина, — каберголин по 0,25 мг 2 р/сут в течение двух дней, бромокриптин по 0,005 г 2 р/сут в течение 4–8 дней • Противомикробная терапия при продолжении грудного вскармливания — полусинтетические пенициллины, цефалоспорины: цефалексин по 500 мг 2 р/сут, цефаклор по 250 мг 3 р/сут, амоксициллин+клавулановая кислота по 250 мг 3 р/сут; при подозрении на анаэробную микрофлору клиндамицин по 300 мг 3 р/сут (в случае отказа от кормления можно использовать любые антибиотики) • НПВС • В случае прекращения кормления — раствор диметил сульфоксида в разведении 1:5, местно.
Хирургическое лечение • Тонкоигольная аспирация содержимого • При неэффективности пункций — вскрытие и дренирование абсцесса с тщательным разделением всех перемычек • Операционные разрезы •• При субареолярном гнойнике — по краю околососкового поля •• Интрамаммарный абсцесс — радиарный •• Ретромаммарный — по субмаммарной складке • При небольших размерах очага грибковой или туберкулёзной этиологии, хроническом абсцессе — возможно его иссечение с прилегающими изменёнными тканями • При прогрессировании процесса с развитием панмастита — удаление железы (простая мастэктомия).
Осложнения • Формирование свища • Субпекторальная флегмона • Сепсис.
Течение и прогноз благоприятные • Полное выздоровление наступает в течение 8–10 дней при адекватном дренировании.
Профилактика • Тщательный уход за молочными железами • Соблюдение гигиены кормления • Использование смягчающих кремов • Сцеживание молока.
МКБ-10 • O91.2 Негнойный мастит, связанный с деторождением • P39.0 Неонатальный инфекционный мастит • N61 Воспалительные болезни молочной железы • P83.4 Набухание молочных желёз у новорождённого
Код вставки на сайт
Мастит (грудница)
Мастит (грудница) — воспаление молочной железы. Мастит перидуктальный (плазмоцитарный мастит, субареолярный абсцесс) — воспаление дополнительных желёз в зоне ареолы. Мастит новорождённых — мастит, возникающий в первые дни жизни в результате инфицирования гиперплазированных железистых элементов.
Классификация • По течению •• Острый: серозный, гнойный, флегмонозный, гангренозный, абсцедирующий •• Хронический: гнойный, негнойный • По локализации: субареолярный, интрамаммарный, ретромаммарный, разлитой (панмастит).
Этиология • Лактационный (возникает в послеродовом периоде; см. Вскармливание грудное) • Бактериальный (стрептококки, стафилококки, пневмококки, гонококки, нередко сочетания с другой кокковой флорой, кишечной палочкой, протеем) • Карциноматозный.
Факторы риска • Период лактации: нарушение оттока молока по млечным протокам, трещины сосков и околососкового поля, неправильный уход за сосками, нарушения личной гигиены • Гнойные заболевания кожи молочной железы • СД • Ревматоидный артрит • Силиконовые/парафиновые имплантаты молочных желёз • Приём ГК • Удаление опухоли молочной железы с последующей рентгенотерапией • Длительный стаж курения.
Клиническая картина
• Острый серозный мастит (может прогрессировать с развитием гнойного мастита) •• Внезапное начало •• Лихорадка (до 39–40 °С) •• Сильные боли в молочной железе •• Железа увеличена в размерах, напряжена, кожа над очагом гиперемирована, при пальпации — болезненный инфильтрат с нечёткими границами •• Регионарный лимфаденит.
• Острый гнойный абсцедирующий мастит •• Лихорадка, озноб •• Боль в железе •• Молочная железа: покраснение кожи над очагом поражения, резкая болезненность при пальпации, размягчение инфильтрата в центре с наличием флюктуации •• Регионарный лимфаденит.
• Острый гнойный флегмонозный мастит •• Тяжёлое общее состояние, лихорадка •• Молочная железа резко увеличена, болезненна, пастозна, инфильтрат без резких границ занимает почти всю железу, кожа над инфильтратом гиперемирована, имеет синюшный оттенок •• Лимфангиит, регионарный лимфаденит.
Лабораторные исследования • Лейкоцитоз, повышение СОЭ • Необходимо бактериологическое исследование с определением чувствительности микроорганизмов к антибиотикам, бактериоскопия при подозрении на грибковые поражения, туберкулёз.
Специальные исследования • УЗИ • Маммография (при невозможности полностью исключить рак молочной железы у больных с нелактационным маститом) • Биопсия молочной железы.
Дифференциальная диагностика • Инфицирование кист молочной железы (в том числе паразитарных) • Маститоподобный рак • Туберкулёз • Актиномикоз • Нагноившаяся атерома • Сифилис.
ЛЕЧЕНИЕ
Консервативная терапия • Изоляция матери и ребёнка от других родильниц и новорождённых • Повязка или бюстгальтер, поддерживающий молочную железу • Сухое тепло на поражённую молочную железу • Сцеживание молока из поражённой железы с целью уменьшения её нагрубания • Прекращение кормления грудью при развитии гнойного мастита • Если сцеживание невозможно и есть необходимость в угнетении лактации, используют препараты, подавляющие образование пролактина, — каберголин по 0,25 мг 2 р/сут в течение двух дней, бромокриптин по 0,005 г 2 р/сут в течение 4–8 дней • Противомикробная терапия при продолжении грудного вскармливания — полусинтетические пенициллины, цефалоспорины: цефалексин по 500 мг 2 р/сут, цефаклор по 250 мг 3 р/сут, амоксициллин+клавулановая кислота по 250 мг 3 р/сут; при подозрении на анаэробную микрофлору клиндамицин по 300 мг 3 р/сут (в случае отказа от кормления можно использовать любые антибиотики) • НПВС • В случае прекращения кормления — раствор диметил сульфоксида в разведении 1:5, местно.
Хирургическое лечение • Тонкоигольная аспирация содержимого • При неэффективности пункций — вскрытие и дренирование абсцесса с тщательным разделением всех перемычек • Операционные разрезы •• При субареолярном гнойнике — по краю околососкового поля •• Интрамаммарный абсцесс — радиарный •• Ретромаммарный — по субмаммарной складке • При небольших размерах очага грибковой или туберкулёзной этиологии, хроническом абсцессе — возможно его иссечение с прилегающими изменёнными тканями • При прогрессировании процесса с развитием панмастита — удаление железы (простая мастэктомия).
Осложнения • Формирование свища • Субпекторальная флегмона • Сепсис.
Течение и прогноз благоприятные • Полное выздоровление наступает в течение 8–10 дней при адекватном дренировании.
Профилактика • Тщательный уход за молочными железами • Соблюдение гигиены кормления • Использование смягчающих кремов • Сцеживание молока.
МКБ-10 • O91.2 Негнойный мастит, связанный с деторождением • P39.0 Неонатальный инфекционный мастит • N61 Воспалительные болезни молочной железы • P83.4 Набухание молочных желёз у новорождённого
Неонатальный инфекционный мастит
Рубрика МКБ-10: P39.0
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Возбудителем гнойного мастита новорождённого обычно бывает стафилококк.
Клинические проявления [ править ]
Клинически заболевание проявляется увеличением одной или обеих грудных желёз в размерах. Появляются уплотнение железы, повышение местной температуры, болезненность, гиперемия кожи, а позднее флюктуация. Из выводных протоков может отходить гноевидное отделяемое. При этом страдает общее состояние: ребёнок плохо сосёт, беспокоится; температура тела повышается.
Неонатальный инфекционный мастит: Диагностика [ править ]
Диагностика основана на характерных общеклинических симптомах и местном проявлении.
Дифференциальный диагноз [ править ]
Неонатальный инфекционный мастит: Лечение [ править ]
В стадии инфильтрации показано лечение, направленное на рассасывание инфильтрата: полуспиртовые компрессы, физиотерапия. В стадии абсцедирования выполняют радиальные разрезы. Накладывают повязку с гипертоническим раствором, через 2-3 ч её меняют на мазевую. Общее лечение включает назначение антибактериальной, дезинтоксикационной и иммунокорригирующей терапии.
Профилактика [ править ]
Прочее [ править ]
При своевременной диагностике и лечении прогноз благоприятный. При гнойных формах мастита может происходить расплавление железистой ткани, что в дальнейшем приводит к деформации железы, асимметрии роста, облитерации выводных протоков, нарушению лактации у взрослых женщин.
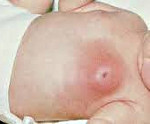
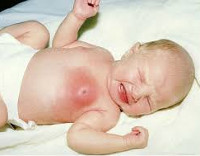
Мастит новорожденных
Мастит новорожденных – острое инфекционно-воспалительное заболевание молочной железы у детей в первые недели жизни. Проявляется внешними изменениями области молочной железы в виде нагрубания, синюшно-багрового оттенка кожи над пораженной областью и местной гипертермии. Всегда отмечается общее повышение температуры до 39С° и более, возможно отделение гноя через центральный проток молочной железы. Мастит новорожденных диагностируется клинически и лабораторно. Проводится консервативное и хирургическое лечение, тактика определяется стадией формирования абсцесса.
Общие сведения
Мастит новорожденных встречается достаточно редко. К данному состоянию в ряде случаев ошибочно относят мастопатию новорожденных с отчасти похожими клиническими симптомами, однако причины последней являются гормональными и не связаны с инфекцией. Мастит новорожденных одинаково часто встречается у девочек и мальчиков. Актуальность заболевания в педиатрии связана с общими анатомическими особенностями детей данного возраста, тяжестью патологического процесса, его опасностью для жизни и здоровья больных. Возможна быстрая генерализация инфекции с развитием сепсиса, что значительно повышает риск для жизни малыша. Со стороны родителей часто имеет место гипердиагностика, связанная с физиологическим нагрубанием молочных желез (мастопатия новорожденного), и последующее самолечение, способное серьезно ухудшить состояние ребенка и негативно повлиять на его здоровье.
Причины и симптомы мастита новорожденных
Мастит новорожденных развивается вследствие инфицирования тканей передней грудной стенки. Основными возбудителями являются стафилококк и стрептококк. Предрасполагает к развитию инфекции, как правило, нарушение норм ухода за новорожденными, приводящее к появлению опрелостей, в области которых обнаруживается возбудитель. Определенную роль играют микротрещины и травмы в области молочных желез, где и происходит формирование первичного очага инфекции. Мастит новорожденных чаще всего развивается в период физиологического нагрубания молочных желез малыша, которое имеет место в первые две недели жизни.
Мастит новорожденных проявляется обычно на 7-10 день жизни ребенка. Характерно развитие типичных признаков воспалительного процесса. Сначала обращает на себя внимание уплотнение в области молочной железы, обычно одностороннее. Одновременно отмечается повышение температуры тела, чаще значительное, до 39С° и выше. Пальпация болезненна, при этом область над пораженной железой на начальных этапах не изменена. Позже кожа над очагом инфекции приобретает синюшно-багровый оттенок, зона инфильтрации сменяется очагом флюктуации. Это означает, что гнойник в данной области уже сформировался. Гипертермия продолжает нарастать, вследствие интоксикации страдает общее состояние ребенка. При пальпации возможно незначительное выделение гноя, иногда гной выделяется спонтанно.
Диагностика и лечение мастита новорожденных
Основа диагностики – физикальное обследование и сбор анамнеза. При осмотре педиатр обнаруживает инфильтрат либо зону флюктуации, местное и общее повышение температуры. При пальпации можно заметить гнойное отделяемое. В общем анализе крови выявляется лейкоцитоз со сдвигом влево и другие признаки инфекции. Возбудитель достоверно определяется после исследования содержимого абсцесса. Обязательно проведение дифференциальной диагностики мастита новорожденных с мастопатией, которая имеет место практически у всех детей после рождения. Данное состояние также проявляется нагрубанием молочных желез и гиперемией (присутствуют некоторые признаки воспаления). Главным отличием является отсутствие инфекции как таковой.
В фазу инфильтрации проводится консервативная терапия. Показано физиолечение методами УВЧ и УФО, лечение местными средствами. Уже на данном этапе начинается антибиотикотерапия, препарат подбирается эмпирически. После формирования очага инфекции осуществляется хирургическое лечение мастита новорожденных. Вскрытие мастита проводится радиальными разрезами, не затрагивающими ареолу. Чаще используется несколько разрезов. После вскрытия происходит отделение гноя. Разрезы дренируются на несколько дней, к лечению добавляются повязки с гипертоническим раствором для более быстрой санации очага инфекции. Продолжается антибиотикотерапия, при этом возможен подбор препарата с учетом чувствительности возбудителя, установленной при исследовании гнойного отделяемого.
Прогноз и профилактика мастита новорожденных
Прогноз мастита новорожденных благоприятный. Исходом обычно становится полное излечение. В отдельных случаях возможно распространение инфекции по мягким тканям с формированием флегмоны. Данное осложнение представляет угрозу для жизни ввиду быстрого развития сепсиса с полиорганной недостаточностью. Лечение только хирургическое, ребенок наблюдается в палате интенсивной терапии и реанимации. Осложнения мастита новорожденных встречаются редко и, как правило, становятся следствием несвоевременной диагностики, а значит, невнимательности или неопытности родителей, поскольку инфекция чаще развивается уже после выписки из роддома. Профилактическими мерами являются соблюдение правил ухода за новорожденным и регулярные осмотры тела ребенка.
Лактационный мастит и лактостаз
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «01» марта 2019 года
Протокол №56
Мастит — воспаление паренхимы и интерстициальной ткани молочной железы.
Лактостаз – дисфункциональное состояние лактирующей молочной железы, в основе которого лежит несоответствие процессов молокообразования и молокоотдачи.
Название протокола: Лактационный мастит и лактостаз
Код(ы) МКБ-10:
Сокращения, используемые в протоколе:
| МЖ | – | молочная железа |
| МК | – | международная классификация |
| УД– | – | уровень доказательности |
| УЗИ | – | ультразвуковое исследование |
Категория пациентов: родильницы.
Шкала уровня доказательности:
| Классификация силы рекомендаций | |
| Уровень доказательности | Описание |
| I | Доказательства, полученные по крайней мере из одного качественного рандомизированного контролируемого испытания. |
| II-1 | Доказательства, полученные, из хорошо спланированного контролируемого исследования без рандомизации. |
| II-2 | Доказательства, полученные, из хорошо спланированного когортного исследования или исследования типа «случай – контроль», одно- или многоцентрового. |
| III | Доказательства, полученные из нескольких серий случаев с наличием вмешательства и без вмешательства. |
| Степень рекомендаций | |
| Класс А | требует по крайней мере одного мета-анализа, систематического обзора или РКИ, или доказательства расценены как хорошие и непосредственно применимые для целевой популяции. |
| Класс В | требует доказательств, полученных из хорошо проведенных клинических испытаний, непосредственно применимых для целевой популяции и демонстрирует полную согласованность результатов; или доказательства экстраполированы из мета-анализа, систематического обзора и РКИ. |
| Класс С | требует доказательств, полученных из отчетов экспертных комиссий, или мнений и/или клинического опыта авторитетных лиц, указывает на недостаток клинических исследований хорошего качества. |
| Класс D | экспертное мнение без критической оценки, или основанное на клиническом опыте или лабораторных исследованиях. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По стадиям развития:
I. По функциональному состоянию МЖ:
1. Лактационный.
2. Нелактационный.
II. По причине заболевания:
1. Неспецифический.
2. Специфический.
III. По течению воспалительного процесса:
1. Острый.
2. Хронический.
IV. По распространенности процесса:
1. Ограниченный.
2. Диффузный.
V. По характеру воспаления:
1. Серозный.
2. Инфильтративный.
3. Гнойный:
а) абсцедирующий
б) инфильтративно-абсцедирующий
в) флегмонозный
г) гнойно-некротический.
4. Гангренозный.
VI. По локализации и глубине поражения:
1. Поверхностный:
а) подкожный
б) субареолярный.
2. Глубокий:
а) интрамаммарный
б) ретромаммарный.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Предрасполагающие факторы (УД II-2) [18,19]:
Критерии диагноза мастит [1,2,8,19]:
Клинический анализ крови, характерные изменения показателей периферической крови:
(УД II-2) [19] грудного молока и тестирование на чувствительность флоры к антибиотикам должны быть предприняты, если:
Показания для консультации специалистов:
Диагностический алгоритм
Схема-1
Дифференциальный диагноз
Дифференциальный диагноз
Таблица – 1. Дифференциальная диагностика лактостаза и мастита
| Лактостаз | Мастит |
| Общее состояние кормящей при остром застое молока ухудшается незначительно. Отсутствуют два основных признака воспалительного процесса: гиперемия и гипертермия. | Заболевание начинается остро, с озноба, повышения температуры, потливости, слабости, ощущения разбитости, резких болей в железе. Переход начальной формы мастита в гнойную характеризуется усилением общих и местных симптомов воспаления, при этом выражены признаки гнойной интоксикации. Инфильтрат в железе увеличивается, гиперемия кожи нарастает, в одном из участков железы появляется флюктуация. |
| Температура тела, клинические анализы крови чаще остаются нормальными, при исследовании секрета МЖ изменений не определяется. | Температура тела повышена до 38 и выше. В крови наблюдается лейкоцитоз до 10–12 тыс., СОЭ ускорена до 20–30 мм/ч. |
| Опухолевидное образование соответствует контурам долек МЖ, уплотнение в МЖ подвижное, с четкими границами, бугристой поверхностью, безболезненное. При надавливании на это образование молоко выделяется свободно, сцеживание его безболезненно. Уплотнение определяется на фоне болезненности и напряженности всей железы. После сцеживания женщина ощущает облегчение. | Грудь увеличивается в размере, пальпация ее становится болезненной, инфильтрат определяется нечетко. Сцеживание молока болезненно и не приносит облегчения. |
| Острое начало на 3-4-е сутки после родов у некормящих и не сцеживающих молоко женщин | Острое начало на 5-8-е сутки после родов на фоне выраженного лактостаза или на 2-4-й неделе у кормящих женщин |
| Боль, чувство тяжести, диффузное уплотнение, гиперемия и гипертермия обеих молочных желез | Боль, уплотнение, гиперемия и гипертермия в одной молочной железе |
| Затрудненное и резко болезненное сцеживание обеих молочных желез | Затрудненное и болезненное сцеживание одной молочной железы |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Клиндамицин (Clindamycin) |
| Цефазолин (Cefazolin) |
| Цефалексин (Cefalexin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
При лактостазе, а также при серозной (неинфекционной) или инфильтративной (инфекционной-МК) формах мастита, если системные признаки заболевания ограничены лихорадкой и умеренным недомоганием, то лечение может проводиться в амбулаторных условиях.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовоспалительные препараты | Ибупрофен | Перорально, 200 мг-3-4 раз в сутки | УД III [1,7,9,15]. |
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| цефалоспорины первого поколения: | цефазолин |
цефалексин (цефалексин безопасен для женщин с подозрением на аллергию на пенициллин);
цефалексин
(цефалексин для женщин с аллергией на пенициллин безопасен);
500 мг, 4 раза в день, перорально, в течение 10 дней
Дальнейшее ведение. На начальных стадиях мастита показана комплексная консервативная терапия, в деструктивную фазу процесса — хирургическая операция с последующим лечением гнойной раны (в стационаре).
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение
Медикаментозное лечение
Анальгезия должна быть рекомендована. Ибупрофен более эффективен в снижении воспалительных симптомов, чем простой анальгетик, такой как парацетамол/ацетаминофен. Ибупрофен совместим с грудным вскармливанием, так как в дозах до 1,6 г не обнаруживается в грудном молоке (УД III) [1,7,9,15].
Ибупрофен не был обнаружен в грудном молоке после доз до 1,6 г., совместимым с грудным вскармливанием (УД III) [1,7,9,15].
NB! У большинства родильниц можно избежать применения антибиотиков с появления первых клинических симптомов заболевания, так как более эффективным предупреждением развития гнойной формы лактационного мастита, является активное опорожнение молочных желез в течение 24 ч без антибактериальных средств. При неострых симптомах мастита продолжительностью менее 24 часов, достаточно консервативного ведения (эффективного оттока молока и вспомогательных мер) [6].
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовоспалительные препараты | Ибупрофен | Перорально, 200 мг-3-4 раз в сутки | УД III [4,8,20] |
| цефалоспорины первого поколения: | цефазолин |
цефалексин
(цефалексин для женщин с аллергией на пенициллин безопасен);
500 мг, 4 раза в день, перорально, в течение 10 дней
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Гликопептиды | Трициклический гликопептид (ванкомицин) применяется при метициллинорезистентном стафилококке (кормление грудью прекращается, согласно официальной инструкции к препарату). | Рекомендуется 10-14 дневный курс антибиотиков | УД III [6,10,12,16] |
NB! При лечении мастита грудное вскармливание рекомендуется продолжать, так как оно является доказано безопасным для здоровья новорожденного, даже при развитии гнойной формы заболевания [1,19].
ВОЗ рекомендует:
Факт 3: Грудное вскармливание обеспечивает также преимущества для матерей
Исключительное грудное вскармливание связано с естественным (но не гарантированным) методом регулирования рождаемости (98-процентная защита в первые шесть месяцев после родов). Оно снижает риски развития рака молочной железы и яичников позднее в жизни, диабета типа 2 и послеродовой депрессии.
Факт 5: Детские смеси не содержат антител, обнаруживаемых в грудном молоке
Детские смеси не содержат антител, обнаруживаемых в грудном молоке. Долговременные преимущества грудного вскармливания для матерей и детей нельзя воспроизвести с помощью детских смесей. В случае ненадлежащего приготовления детской смеси существуют риски, связанные с использованием небезопасной воды и нестерильных принадлежностей или с потенциальным присутствием бактерий в сухой смеси. Чрезмерное разбавление смеси в целях «растягивания» запасов может приводить к недостаточности питания. Запасы грудного молока поддерживаются благодаря частому грудному вскармливанию, поэтому в случае, когда использовавшаяся детская смесь становится недоступной, возврат к грудному вскармливанию может оказаться невозможным из-за уменьшенной выработки грудного молока.
Факт 6: Передачу ВИЧ при грудном вскармливании можно снизить с помощью лекарственных средств.
Факт 7: Маркетинг заменителей грудного молока тщательно контролируется
В 1981 г. был принят Международный свод правил сбыта заменителей грудного молока. Он призывает
— размещать на всех этикетках детских смесей информацию о преимуществах грудного вскармливания и рисках заменителей для здоровья;
— не стимулировать продажу заменителей грудного молока;
— не предоставлять бесплатные образцы заменителей беременным женщинам, матерям или их семьям;
— не распространять бесплатно заменители и не предоставлять на них субсидии работникам здравоохранения и медицинским учреждениям.
Факт 8: Матерям необходима поддержка
Грудному вскармливанию необходимо учиться. В начале многие женщины сталкиваются с трудностями. Многие общепринятые практические методики, такие как пребывание матери и ребенка в раздельных палатах, использование палат для новорожденных и прикорм детскими смесями в действительности осложняют грудное вскармливание для матерей и детей. Медицинские учреждения, поддерживающие грудное вскармливание, избегая использовать вышеуказанные методики и благодаря наличию подготовленных консультантов по вопросам грудного вскармливания, доступных для новых матерей, способствуют повышению показателей этой практики.
Для оказания такой поддержки и улучшения медицинской помощи для матерей и новорожденных большинство стран осуществляют Инициативу ВОЗ-ЮНИСЕФ.
Они создают в больницах благоприятные условия для грудного вскармливания, которые устанавливают стандарты на качественную медицинскую помощь.
Факт 9: Выйдя на работу, матери должны продолжать грудное вскармливание
Многие матери, возвращающиеся на работу, отказываются от грудного вскармливания частично или полностью в связи с тем, что не имеют достаточно времени или места, где они могли бы кормить детей, сцеживаться и хранить свое молоко. Для матерей необходимо обеспечить безопасное, чистое и уединенное место на работе или поблизости от нее с тем, чтобы они могли продолжать грудное вскармливание. Условия, обеспечивающие возможности для матерей, такие как оплачиваемый декретный отпуск, неполный рабочий день, ясли по месту работы, места для сцеживания и хранения грудного молока и перерывы, предоставляемые для грудного вскармливания, могут способствовать грудному вскармливанию.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Искаков Серик Саятович – заведующий кафедрой акушерства и гинекологии №2 НАО «Медицинский университет Астана», кандидат медицинских наук, PhD, врач акушер-гинеколог высшей квалификационной категории;
2) Малгаждарова Бахыт Сексембаевна – доктор медицинских наук, профессор кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог высшей квалификационной категории;
3) Тулемисова Айсулу Абдоллақызы – кандидат медицинских наук, доцент кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог высшей квалификационной категории;
4) Шегенов Галым Амиржанович – PhD, ассистент кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог второй квалификационной категории.
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение
Культура бактерий из молока может быть получена путем сбора сцеженного вручную образца в стерильный контейнер (то есть, небольшое количество первоначально сцеженного молока отбрасывается, чтобы избежать загрязнения образца флорой кожи, а последующее молоко сцеживается в стерильный контейнер, следя за тем, чтобы не касаться внутренней части контейнера). Гигиена соска до сбора может дополнительно уменьшить загрязнение кожи и минимизировать результаты ложноположительной культуры. Большая симптоматика связана с более высокими бактериальными показателями и / или патогенными бактериями (УД III) [11].