лимфаденопатия шейных лимфоузлов код мкб
Увеличение лимфатических узлов (R59)
Включены: опухшие железы
Исключена: болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], проявляющаяся как стойкая генерализованная лимфаденопатия (B23.1)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Лимфаденопатия шейных лимфоузлов код мкб
а) Симптомы и клиника шейного лимфаденита у детей и взрослых. Для острой шейной лимфаденопатии характерно появление болезненной припухлости в области пораженных лимфатических узлов. Локализация лимфаденопатии зависит от локализации первичного очага инфекции. При недостаточно энергичном лечении или особенно высокой вирулентности возбудителей появляется флуктуация.
Возможен прорыв абсцедировавшего лимфатического узла через кожу. При первичной лимфаденопагии, связанной с ВИЧ-инфекцией, острой стадии, проявляющейся гриппоподобным синдромом в сочетании с зудящей кожной сыпью и генерализованным лимфаденитом, предшествует инкубационный период длительностью 1-3 нед.
б) Причины и механизмы развития. Первый пик заболеваемости приходится на возраст до 10 лет; лимфаденопатия в таких случаях бывает связана с носоглоточной инфекцией. Наиболее часто высевают стрептококки. Из других возбудителей следует отметить также вирус краснухи, цитомегаловирус, вирус Эпштейна-Барр, ВИЧ и микобактерии.
Второй пик заболеваемости приходится на возраст 50-70 лет. У этой категории больных лимфаденит часто бывает вызван воспалительным процессом, сопутствующим злокачественной опухоли.
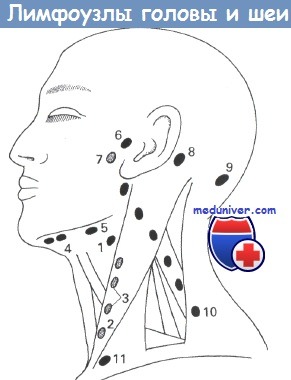
(1) Двубрюшно-яремные. (2) Яремно-лопаточно-подъязычные. (3) Глубокие шейные.
(4) Подподбородочные. (5) Поднижнечелюстные. (6) Предушные.
(7) Околоушной железы. (8) Заушные. (9) Затылочные.
(10) Заднего треугольника шеи. (11) Надключичные.
При диагностике острого шейного лимфаденита следует тщательно исследовать область головы и шеи больного для обнаружения первичной инфекции.
P.S. После разрешения воспалительного процесса в первичном очаге инфекции увеличение шейных лимфатических узлов может сохраниться.
г) Дифференциальный диагноз. В круг дифференцируемых заболеваний входят метастазы в лимфатические узлы, лимфогранулематоз и неходжкинская лимфома, воспаление щитоязычного протока при бранхиогенной кисте (боковая киста шеи), туберкулезная лимфаденопатия, токсоплазмоз и СПИД.
Увеличение шейных лимфатических узлов, которое сохраняется более 4 нед., следует дифференцировать со злокачественной опухолью, в частности злокачественной лимфомой и метастазами рака.
Выбор методов исследования при хронической шейной лимфаденопатии зависит от факторов риска, возраста больного, специфических и неспецифических симптомов и анамнеза заболевания.
Клиническое обследование включает пальпацию, УЗИ в В-режиме, которое позволяет уточнить локализацию пораженных лимфатических узлов и определить их размеры. Для дифференцирования специфических форм лимфаденопатии выполняют серологическое исследование. Хирургическое иссечение лимфатического узла обеспечивает возможность наиболее точной диагностики, но может быть выполнено лишь после полного обследования и исключения первичной опухоли дыхательных путей.
д) Лечение шейного лимфаденита. Назначают антибиотики широкого спектра действия. При формировании абсцесса необходимы разрез и дренирование. Аспирация содержимого абсцесса недостаточна для излечения. После разреза и санации полости абсцесса рану можно ушить, но обязательно оставить дренаж. Гной отправляют на бактериологическое исследование, а ткань, если ее иссекают, исследуют гистологически.
P.S. Острый шейный лимфаденит после лечения первичного гнойного очага разрешается. Иногда сохраняется уплотнение пораженного лимфатического узла. При казеозном некрозе центральной части лимфатических узлов после стихания острого воспаления следует исключить туберкулез, инфицированную бранхиогенную кисту и распавшуюся опухоль лимфатических узлов, болезнь кошачьих царапин и туляремию. В таких случаях лимфатический узел следует иссечь и отправить на гистологическое исследование.
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Увеличенные лимфатические узлы — лимфаденопатия
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/08/uvelichennye-limfaticheskie-uzly-limfadenopatija-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/08/uvelichennye-limfaticheskie-uzly-limfadenopatija.jpg» title=»Увеличенные лимфатические узлы — лимфаденопатия»>
Алена Герасимова (Dalles) Разработчик сайта, редактор
Лимфаденопатия — это локальное или широко распространенное увеличение лимфатических узлов, которое может быть связано с множеством инфекционных, онкологических или других заболеваний.
Что такое лимфатические узлы. Их роль в организме
Лимфатические узлы в здоровом организме имеют диаметр от 1 до 15 мм. Они являются частью иммунной системы. Больше всего лимфоузлов у детей в возрасте 10 лет. У взрослого человека 460 лимфатических узлов.
Лимфатическая система человека состоит из лимфатических узлов, лимфатических сосудов, селезенки, лимфоидной ткани, расположенной в дыхательных путях, слизистой оболочке кишечника. Лимфатическая система очень важна в случае проникновения инфекции, чужеродного белка и т.п.
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/08/limfaticheskaja-sistema-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/08/limfaticheskaja-sistema.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/08/limfaticheskaja-sistema-900×600.jpg» alt=»Лимфатическая система» width=»900″ height=»600″ srcset=»https://unclinic.ru/wp-content/uploads/2020/08/limfaticheskaja-sistema.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/08/limfaticheskaja-sistema-768×512.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Увеличенные лимфатические узлы — лимфаденопатия»> Лимфатическая система
Лимфоузлы состоят из коры с лимфатическими фолликулами, паракортикальной области и сердцевины. Лимфатический узел снаружи прикрыт капсулой. Внутри лимфоузлов созревают и живут Т- и В-лимфоциты и другие клетки иммунной системы, производящие антитела. Поэтому, когда инородное тело проникает в организм, оно стимулирует иммунный ответ и активирует лимфатическую систему. Это вызывает увеличение одного или нескольких лимфатических узлов.
Лимфатические узлы могут расти из-за пролиферации и увеличения лимфоцитов, вызванных цитокинами — веществами, секретируемыми иммунными клетками, инфильтрацией метастатических клеток или накоплением макрофагов (определенных иммунных клеток), которые приводят к утечке лимфы.
Симптомы лимфаденопатии
Патологии характерны следующие симптомы:
Причины
Причины местной лимфаденопатии:
Причины распространенной лимфаденопатии:
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/08/lejkemija-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/08/lejkemija.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2020/08/lejkemija-900×600.jpg» alt=»Лейкемия» width=»900″ height=»600″ srcset=»https://unclinic.ru/wp-content/uploads/2020/08/lejkemija.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/08/lejkemija-768×512.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Увеличенные лимфатические узлы — лимфаденопатия»> Лейкемия
Виды и стадии лимфаденопатии
Условно лимфатические узлы делятся на периферические и внутренние лимфатические узлы:
Увеличение лимфатических узлов может быть локальным или широко распространенным. В случае локализованного увеличения лимфатических узлов могут увеличиваться лимфатические узлы в одной или двух смежных областях. При запущенной лимфаденопатии лимфатические узлы увеличиваются в нескольких областях.
Течение болезни
Течение болезни зависит от причин лимфаденопатии. Иногда увеличенные лимфатические узлы являются первым признаком серьезного заболевания, а иногда их увеличение связано с другими симптомами. Увеличенный лимфатический узел (лимфаденопатия) – всегда признак того, что в организме есть определенные нарушения.
При лимфаденопатии отмечается:
В зависимости от причины лимфаденопатии могут присутствовать следующие признаки и симптомы:
Диагностика лимфаденопатий
Общая информация
Краткое описание
Национальное гематологическое общество
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ ЛИМФАДЕНОПАТИЙ
2018
Анализ публикаций отечественных [1—5,8] и зарубежных [12—14] авторов, посвященных алгоритмам диагностики ЛАП, а также многолетний опыт работы «НМИЦ гематологии» [5] позволили разработать и внедрить протокол дифференциальной диагностики лимфаденопатий [15—17].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
Первый этап заключается в сборе жалоб, данных анамнеза жизни и анамнеза заболевания, эпидемиологического анамнеза и физикального исследования (рис.1) (II A).
Рисунок 1. Алгоритм первичной диагностики пациентов с ЛАП 
Жалобы и анамнез:
Таблица 1. Эпидемиологические данные, профессиональные факторы, важные в диагностике лимфаденопатий. 
Таблица 3. Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией.
Таблица 4. Локализация лимфатических узлов, зоны дренирования лимфы и наиболее частые причины увеличения. 

Таблица 5. Значение клинических признаков при лимфаденопатии. 

Уровень убедительности рекомендаций В (уровень достоверности доказательств – IIВ).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – II).
3. Правила выбора лимфатического узла и выполнения его биопсии:

Алгоритм дифференциальной диагностики после проведения биопсии лимфатического узла представлен на рисунке 2 и основан на выявленных морфологических изменениях. В случаях с морфологической картиной опухолевого поражения (лимфома или нелимфоидная опухоль) проводиться ряд дополнительных исследований (иммуногистохимическое и/или молекулярно-генетическое исследование) для уточнения нозологической формы согласно ВОЗ классификации. При отсутствии опухолевого поражения, устанавливается гистологический вариант ЛАП согласно дифференциально-диагностическим группам (таблица 6), в зависимости от которого проводятся/непроводятся дополнительные исследования – повторный сбор жалоб, данных анамнеза жизни, заболевания, объективного осмотра, лабораторное и инструментальное исследования (рисунок 2).
Рисунок 2. Алгоритм постбиопсийной диагностики ЛАП 
Лечение
Вид терапии зависит от окончательного диагноза, установленного после обследования, единого стандарта лечения лимфаденопатии не существует. Проводить консервативное лечение следует в случае доказанной неопухолевой природы ЛАП:
Уровень убедительности рекомендаций В (уровень достоверности доказательств – III).
Медицинская реабилитация
Профилактика
Информация
Источники и литература
Информация
Они предназначены для врачей-гематологов, онкологов, терапевтов, инфекционистов, хирургов, педиатров, работающих в амбулаторно-поликлинических условиях, организаторов здравоохранения.
Поспелова Татьяна Ивановна, д.м.н., профессор, заведующая кафедрой терапии, гематологии и трансфузиологии Федерального государственного бюджетного образовательного учреждения высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Лимфаденит челюстно-лицевой области
Общая информация
Краткое описание
Лимфаденит – это острое или хроническое воспаление лимфатического узла.
Название протокола: Лимфаденит челюстно-лицевой области.
Код протокола:
Код(ы) МКБ-10:
L04.0 Острый лимфаденит лица, головы и шеи;
I88.1 Хронический лимфаденит, кроме брыжеечного.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги, врачи оториноларингологи, врачи скорой и неотложной медицинской помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень диагностических мероприятий [6,7,13].
Основные (обязательные) диагностические обследования на амбулаторном уровне:
· УЗИ лимфатического узла [6,7,13] (УД-В).
· ОАК;
· ОАМ;
· Рентгенография органов грудной клетки.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови;
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот);
· рентгенография челюстей в 2 проекциях.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· МРТ лимфатических узлов челюстно-лицевой области[6,7,13] (УД-В):
· Определение Ig M к цитомегаловирусу (ВПГ-V) в сыворотке крови методом иммунохемилюминисценции ИФА паразитов [6,7,13] (УД-В):
· иммунограмма;
· ПЭТ лимфатических узлов лица и шеи;
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии постановки диагноза:
Жалобы и анамнез;
Острый лимфаденит:
Жалобы;
· боли и припухлость в области пораженного узла или группы узлов;
· неловкости при движении головой;
· болезненное открывание рта;
· появление болезненного «шарика» под кожей;
· гиперемия кожи, болезненность при пальпации;
· повышение температуры тела.
Анамнез:
· длительность заболевания;
· предшествующие травмы в области расположения лимфоузлов;
· воспаление слизистой оболочки полости рта или кожных покровов;
· оперативное вмешательство (удаление зуба);
· острое респираторное заболевание, тонзиллит;
· периодонтит, периостит, остеомиелит.
Хронический лимфаденит:
Жалобы:
· неловкости при движении головой;
· появление болезненного «шарика» под кожей;
· Анамнез:
· длительность заболевания в течение 1 месяца и более.
Физикальное обследование:
Острый лимфаденит:
Общий осмотр:
· асимметрия лица за счет отека мягких тканей;
· болезненное открывание рта;
· кожа над ними не изменена в цвете, либо гиперемирована;
Пальпация:
· лимфатический узел подвижный, болезненный;
· округлой или овальной формы, диаметром до 2-3 см;
· плотноэластической консистенции;
· повышение температуры кожи над инфильтратом;
Хронический лимфаденит:
· ограничение подвижности шеи;
Пальпация:
· лимфатический узел увеличен, подвижный, безболезненный;
· округлой или овальной формы, диаметром более 3 см;
· мягкоэластической консистенции.
Лабораторные исследования:
· ОАК – умеренно выраженный нейтрофильный лейкоцитоз, относительный лимфоцитоз, ускоренное СОЭ,
· Биохимический анализ крови и отклонения от нормы характерные для острой фазы воспаления; при хронических формах лабораторные исследования без изменений.
Инструментальные исследования:
· УЗИ лимфатических узлов лица и шеи: увеличение лимфатического узла, напряжение его капсулы, усиление сосудистого рисунка, расширение корковой и околокорковой зон, отек и разволокнение капсулы, расширение синусов, в лимфатическом узле единичные анэхогенные «кистозные » структуры, в дальнейшем может происходить абсцедирование;
Показания для консультации узких специалистов:
· Врач-терапевт,
врач-педиатр, врач-инфекционист: для исключения неодонтогенной природы лимфаденита.
Дифференциальный диагноз
| № | Нозология | Основные клинические дифференциально-диагностические критерии |
| 1. | Острый сиалоаденит | Отек, гиперемия, гнойное отделяемое из устьев выводных протоков слюнных желез, увеличение размеров желез. |
| 2. | Метастазы злокачественных опухолей | Лимфатические узлы плотные, малоподвижные, иногда спаянные с окружающими тканями, безболезненные. Снижение веса, бледность кожных покровов. |
| 3. | Одонтогенные абсцессы и флегмоны | Местные признаки воспаления в виде инфильтрации тканей, гиперемии кожных покровов выражены гораздо ярче. Более выраженные симптомы интоксикации. |
Лечение
Цели лечения:
· Определение и лечение источника воспалительного процесса;
· Купирование острого и хронического процесса в лимфатическом узле.
Тактика лечения [3,6,10,11,].
1. Клинико-рентгенологическое обследование;
2. Оперативное лечение;
3. Медикаментозное лечение;
4. Профилактические мероприятия;
5. Другие виды лечения (физиолечение, ЛФК, массаж и др).
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет;
Медикаментозное лечение, оказываемое на стационарном уровне:
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет.
Хирургическое вмешательство [3,6,7,10,11]:
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
· удаление «причинного» зуба.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Острый лимфаденит:
· Рассечение и дренирование лимфатических структур;
· Биопсия лимфатической структуры;
· Радикальное иссечение лимфатических узлов.
Дальнейшее ведение:
· физиолечение (УЗТ, электрофорез);
· дыхательная гимнастика.
Индикаторы эффективности лечения:
· отсутствие воспалительного процесса в лимфатическом узле;
· восстановление функц
ии полного открывания рта, жевания, глотания, речи.
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
· острый серозно-гнойный лимфаденит;
· острый лимфаденит с абсцедированием и аденофлегмона;
· хронические продуктивные;
· хронические абсцедирующие.
Показания для плановой госпитализации:
· длительный хронический лимфаденит (более 1 месяца);
· вакцинальные лимфадениты (после БЦЖ);
· хронический специфический лимфаденит (начальная стадия).
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензент: Нурмаганов Серик Балташевич – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», врач челюстно-лицевой хирург высшей категории, заведующий кафедрой стоматологии постдипломного образования.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.








