код мкб постинъекционный абсцесс ягодицы
Абсцесс кожи, фурункул и карбункул других локализаций
Общая информация
Краткое описание
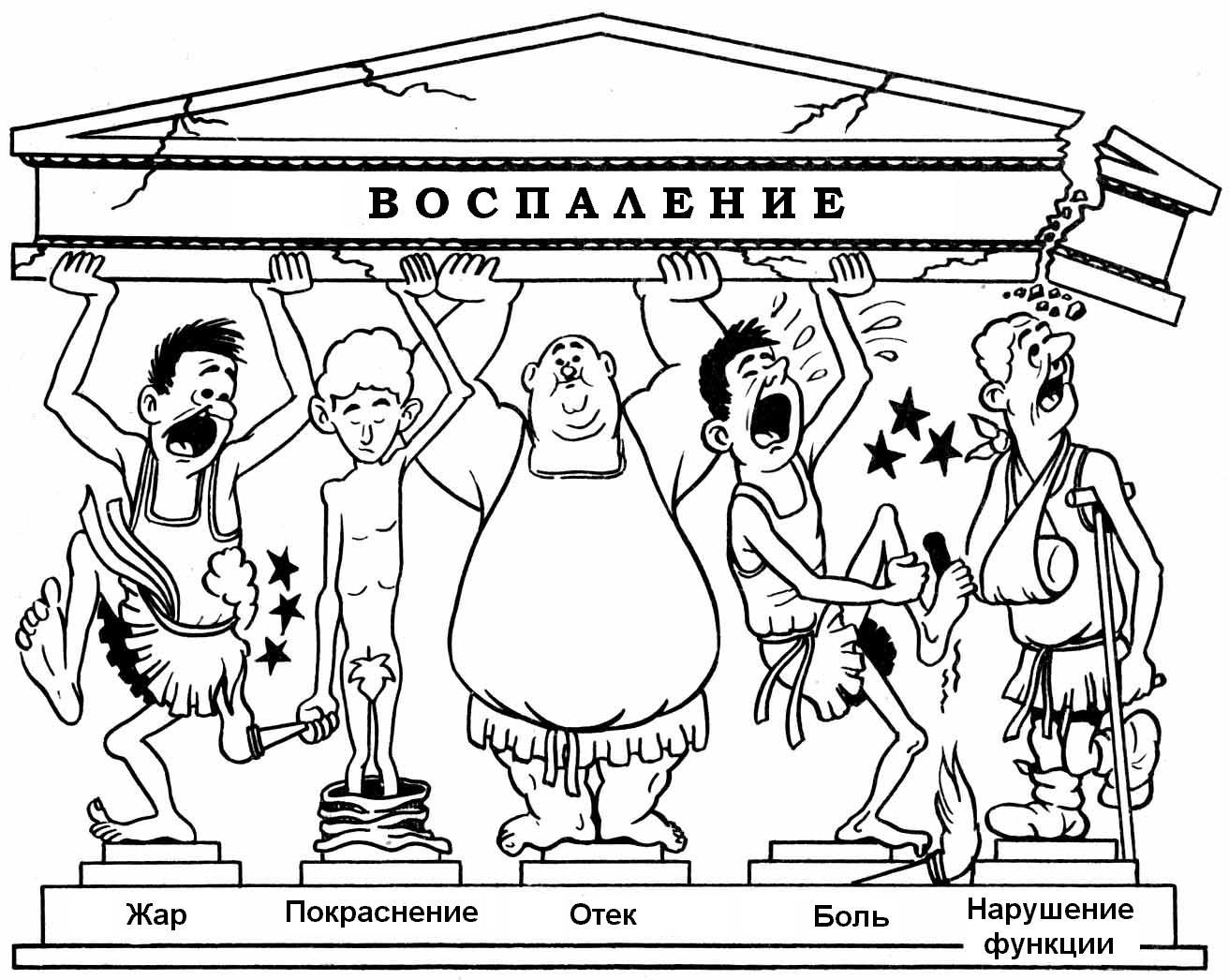
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
Название протокола: Абсцесс кожи, фурункул и карбункул других локализаций
Код протокола:
Код(ы) МКБ-10:
L 02 Абсцесс кожи, фурункул и карбункул
Сокращения, используемые в протоколе:
УЗИ- ультразвуковое исследование
ЭКГ- электрокардиография
СОЭ –скорость оседания эритроцитов
ПМСП – первичная медико-санитарная помощь
АО – акционерное общество
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторномуровне):
Диагностические критерии [1,2,3,4]
Жалобы:
• боль в области инфильтрата.
Физикальное обследование[1,2,3,4]
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с чернойточкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Общий анализ крови: лейкоцитоз, ускорение СОЭ.
Инструментальные исследования:
Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки
Общая информация
Краткое описание
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Антибиотики с учетом чувствительности микрофлоры:
— феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
— амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
— цефалексин 0,5-1,0 г 4 раза/сут.;
— цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
— эритромицин 0,5 г 4 раза/сут.;
— оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
— цефазолин 1-2 г 3 раза/сут. в/в, в/м;
— фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
— цефтриаксон 1, 0 г 1 раз/сут. в/м.
— итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
Абсцесс кожи, фурункул и карбункул других локализаций
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» марта 2019 года
Протокол №60
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 02 | Абсцесс кожи, фурункул и карбункул |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
| СОЭ | – | скорость оседания эритроцитов |
| ПМСП | – | первичная медико-санитарная помощь |
| АО | – | акционерное общество |
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
Жалобы на болезненную припухлость и покраснение кожи, чувство жара, распирания в очаге поражения.
Наиболее частая локализация – места, подвергающиеся загрязнению (лицо) и трению (задняя поверхность шеи, поясница, ягодицы, задняя поверхность бедер)
Инкубационный период от 3 до 5 дней.
Карбункул – в целом стадийность кожного процесса аналогична таковой при фурункуле, однако при карбункуле инфильтрат крупнее за счет формирования нескольких сгруппированных гнойно-некротических стержней. После их отторжения остается обширная медленно заживающая язва неправильной формы с неровным дном. Рубец на месте язвы крупный грубый втянутый, имеет «мозаичный» вид.
· Волосы и ногти не поражены.
· Общие симптомы – лихорадка, лимфаденопатия.
· Осложнения: лимфаденит, тромбоз венозных синусов твердой мозговой оболочки, менингит, сепсис
Физикальное обследование:
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок,напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Инструментальные исследования:
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Дальнейшее ведение: перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Цели лечения:
• очищение гнойной раны;
• заживление без образования грубого рубца;
• предупреждение развития осложнений.
Карта наблюдения пациента, маршрутизация пациента: нет.
Фурункул
Операция: вскрытие гнойного очага.
Показание для операции: плохое/неполное отторжение гнойно-некротического стержня.
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани.
Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
Карбункул
Операция: вскрытие гнойного очага.
Показание для операции: нарастание интоксикации.
Если консервативное лечение при карбункуле не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Абсцесс
Операция: вскрытие гнойного очага. Показание для операции: абсцесс.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Дальнейшее ведение:
Больной находится на стационарном лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. В последующем больной после выписки из стационара продолжает амбулаторное лечение. Необходимо продолжить перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для экстренной госпитализации:
• распространенность гнойного процесса на 2 и более анатомические области;
• локализация фурункула или карбункула на лице выше носогубного треугольника;
• тяжелое течение абсцессов различной локализации с выраженным интоксикационным синдромом;
• развитие осложнений, в частности сепсиса;
• развитие гнойно-воспалительного процесса на фоне декомпенсированного сахарного диабета.
Показания для плановой госпитализации: не проводится
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
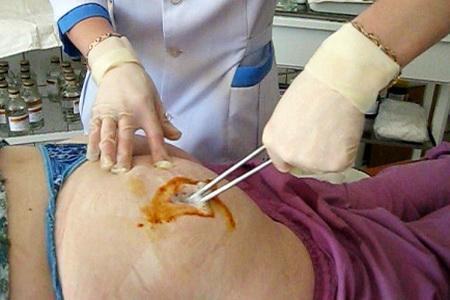
Абсцесс после укола
Общие сведения
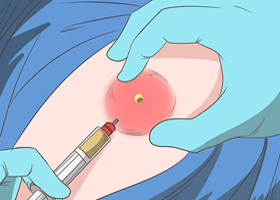
Постинъекционные абсцессы — это гнойно-воспалительные ограниченные очаги, которые возникают в мягких тканях в результате не соблюдения правил асептики и техники введения во время выполнения внутривенных, внутримышечных и других инъекций. При этом значение имеет острота и длина иглы, точность выбора места инъекции и частота инъекций в одно и то же место. Кроме того, причиной может быть введение различных раздражающих средств, которые даже при соблюдении всех инструкций не приводят к резорбции, к ним относится Диклофенак, Реопирин ( преимущественно при введении в слой подкожной клетчатки).
Чаще всего к развитию абсцесс ведут внутримышечные инъекции в ягодицы, в более редких случаях — в предплечье, в паравертебральную и подлопаточную область.
Код постинъекционного абсцесса по МКБ-10
Абсцессам кожи, карбункулам и фурункулам различного генеза присвоен код МКБ-10: L02. Дальнейшее разделение учитывает их локализацию:
Патогенез
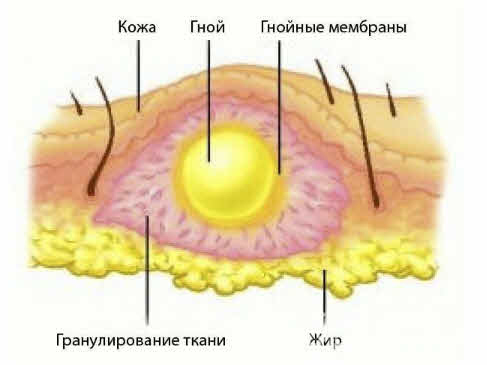
Абсцесс после инъекций – это осложнение, которое вызвано образованием гнойного воспалительного инфильтрата в полости в слоях мягких тканей чаще всего в результате инфицирования. Полость формируется пиогенной оболочкой, а на внутренней стенке есть выстилающий слой гранулоцитов, который не дает гною «рассасываться».
В патогенезе осложнения после инъекций наибольшее значение имеют физико-химические свойства вводимых препаратов, частота и продолжительность их воздействия, соблюдение рекомендаций способа введения. Повреждение тканей химическое либо возникающее при многократном введении препаратов в одно место, нарушающее трофику тканей и способствующее развитию патогенной микрофлоры, а также возможно в результате случайного попадания иголки в сосуд или осложнения инфузионной терапии, вызывающего последующее возникновения гематомы, в которой могут начать размножаться микроорганизмы.
На этапе инфильтрации повреждение и гибель клеток стимулирует выход во внеклеточное пространство множество лизосомальных ферментов, изменяющих обмен веществ в очаге – замедляющих его в области некроза и усиливающих в прилегающих зонах. Это выражается в повышении потребления кислорода и различных питательных веществ, развитию ацидоза и накоплению таких недоокисленных продуктов как молочная, пировиноградная кислота и т.д. В связи с усилением кровотока, расширением сосудов и повышением их проницаемости происходит выход лейкоцитов и макрофагов. Отечность вызвана локальным притоком жидкости, а болевой синдром – давлением на нервные окончания. Абсцедирование приводит к образованию гноя, состоящего из отмерших тканей и погибших клеток иммунной системы, который располагается в центре очага воспаления и не устраняется пока не возникнет возможности для его оттока, например, путем дренирования.
Классификация
Абсцедирующие осложнения после уколов могут различаться в зависимости от места локализации инъекции – абсцесс ягодицы, конечностей, шеи и т.д., способа введения (осложнения внутримышечных инъекций, подкожных, внутривенных и др.) и группы препаратов – анальгетиков, цитостатиков, биостимуляторов, вакцин и пр. Кроме того, в отдельный тип поражений выделяют холодные абсцессы, которые чаще всего не вызывают системных реакций и лихорадки.
Холодный абсцесс после бцж
Образование возникает в ответ на подкожное или внутримышечное введение вакцины БЦЖ спустя 3-6 нед, проявляется формированием подкожного инфильтрата, спаянного с нижерасположенными тканями. Абсцесс обычно постепенно размягчается, возникает покраснение и пигментация, покровы могут истончаться. В результате он может вскрыться и вызвать образование длительно незаживающего свища из которого выделяется жидкий или крошковидный гной.
Чаще всего осложнение не вызывает общего недомогания или других симптомов, но в некоторых случаях общая интоксикация вызывает ухудшение состояния и лихорадку.
Во время диагностики и исследовании бактериологических посевов не возможно выявить специфическую микрофлору, поэтому проводят раннее иссечение гнойника и ушивание раны. Выжидание или дренирование может привести к гноетечению и образованию избыточного количества грануляционной ткани.
Причины
Наиболее часто приводить к образованию абсцессов введение таких групп препаратов как:
Инфицирования чаще всего происходит при попадании стафилококков, протей, синегнойной или кишечной палочки, а также известны случаи заражения неклостридиальных и клостридиальных анаэробных бактерий.
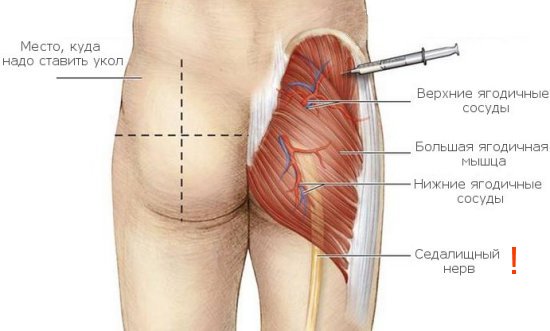
Факторы, предрасполагающие постинъекционный абсцесс на ягодицах
Правильная локализация места укола в ягодицы
Симптомы
Для постинъекционных абсцессов характерно постепенное развитие клинической картины, которая оказывается наиболее ярко выраженной примерно на 7–14 сутки и включает местные и системные проявления:
Как выглядит абсцесс после укола?
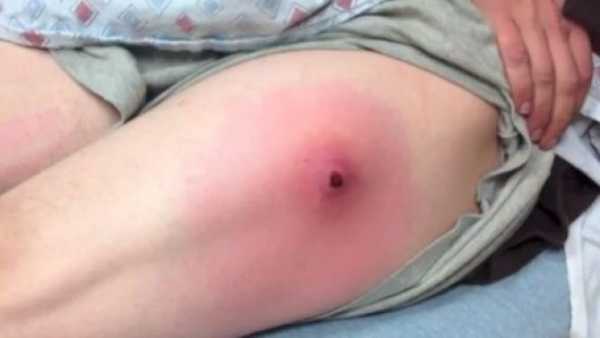
Сначала образование с инфильтратом не имеет четких границ, а если воспалительный очаг находится в большой ягодичной мышце или под ней, то обнаружить инфильтрат во время пальпации крайне сложно. Когда нарастает болевой синдром и лихорадка инфильтрат становится более плотным с местными признаками гиперемии. Если абсцесс сформирован, то в центре можно обнаружить размягчение — некроз тканей, а гиперемия становится синюшного цвета.
Внешний вид абсцесса
Когда образование абсцесса происходит на ягодице в глубоких слоях под пучками большой ягодичной мышцы признаки гиперемии на коже могут отсутствовать, а границы инфильтрата оставаться недостаточно четкими. В таких случаях ориентируются на сроки заболевания и проводят ультразвуковое исследование или пункцию под контролем узиста.
Особенности клиники абсцессов после подкожного введения вакцин или сывороток
Местные воспалительные и общие реакции являются нормальным ответом организма на введение иммунных препаратов, например вакцины против клещевого энцефалита, антирабические вакцины, приготовленные с формалином или карболовой кислотой. Подозрением на абсцесс может быть повышенная до 38 градусов температура и лихорадка в течение 3 дней, при этом количество инфильтрата увеличивается, а антигистаминная терапия и физиотерапия не дает положительного эффекта. УЗИ может быть неинформативным, так как образование бывает состоящим из множества гнойников, но если они асептические, то для лечения достаточно использования консервативных методов.
Анализы и диагностика
Абсцесс после уколов имеет все проявления воспаления – покраснение, припухлость, повышение температуры и болезненность, а также флюктуацию – зыбление. Помимо осмотра и выслушивания жалоб пациента могут быть назначены диагностические пункции для проведения бактериологических исследований и определения наиболее эффективной схемы лечения.
Лечение абсцесса после укола
К основным способам лечения относится:
Вскрытие постинъекционного абсцесса ягодичной области
В некоторых случаях воспаление после укола может находиться на стадии инфильтрации и поддаваться консервативному лечению. Однако это может привести к затягиванию процесса и повышает риск развития сепсиса. Поэтому перед тем как лечить абсцесс в домашних условиях нужно ознакомиться с возможными последствиями. Например, ни в коем случае нельзя прокалывать либо самостоятельно выдавливать гнойники, чтобы не спровоцировать возникновение обширной раневой поверхности, вторичного инфицирования или распространения инфекции по кровеносному руслу.
Таким образом, лечение в домашних условиях рекомендовано проводить только после консультации врача, который назначит адекватную антибиотикотерапию и другие вспомогательные препараты – иммуномодуляторы, препараты, восстанавливающие кишечную флору.
Важно! Особенного внимания требует постинъекционный абсцесс ягодичной области, ведь нарастание отечности и болей существенно нарушает привычный ритм жизни, сковывая движения – человеку трудно сидеть, ходить или выполнять другие движения. В итоге может произойти затек гноя в межмышечное пространство и воспаление седалищного нерва.
Доктора
Поспелов Михаил Сергеевич
Олитто Людмила Борисовна
Гаврилов Аркадий Львович
Лекарства
После хирургического вмешательства проводят медикаментозное лечение, которое может длиться 3-4 недели и состоит из двух компонентов:
Наиболее часто назначаемые препараты при осложнениях внутримышечных, внутривенных и других инъекций:
Процедуры и операции
Комплексное лечение абсцессов после инъекций включает:
Диета при абсцессе после укола
Диета при кожных заболеваниях
Для эффективного заживления во время лечения гнойно-воспалительных кожных поражений необходимо соблюдение особой диеты. В таком случае диетотерапия основывается на таких принципах:
Чаще всего диету назначают дробную, меню которой состоит из свежих, отварных или запеченных продуктов. Под запретом любые потециально опасные аллергические ингредиенты, а также красители, консерванты, загустители, усилители вкуса и т.д.
Последствия и осложнения
В случае неблагоприятного течения процесса может развиться распространенный некроз тканей, который может затрагивать и подкожную клетчатку, а также может инфицироваться и приводить к образованию подкожной флегмоны или большой раневой поверхности. После заживления могут оставаться грубые келлоидные рубцы, которые могут изъязвляться.
Осложнения внутримышечных инъекций могут приводить к необратимым повреждениям нервов, обратимым расстройствам чувствительности (в связи с нарушением иннервации), асептическому некрозу мышц и различным специфическим побочным реакциям препарата, например, аллергическим.
Проникновение инфекции в кровяное русло может привести к сепсису, перикардиту, остеомиелиту, ДВС-синдрому.
Список источников
Образование: Окончила Николаевский национальный университет им. В. А. Сухомлинского, получила диплом специалиста с отличием по специальности «Эмбриолог, цитолог, гистолог». Также, окончила магистратуру по специальности «Физиология человека и животных, преподаватель биологии». С отличием пройден курс по дисциплине «Фармакология».
Опыт работы: Работала старшим лаборантом кафедры Физиологии и биохимии Николаевского национального университета им. В. А. Сухомлинского в 2010 — 2011 гг.