Бронхолегочная дисплазия, возникшая в перинатальном периоде
Общая информация
Краткое описание
Бронхолегочная дисплазия, возникшая в перинатальном периоде –хроническое заболевание легких преимущественно недоношенных детей, характеризующееся повреждением всех структурных компонентов легкого и формирующееся в процессе комбинированного воздействия первичного респираторного заболевания и интенсивной терапии дыхательных расстройств на незрелые легкие, с основными проявлениями в виде дыхательной недостаточности и сохраняющейся зависимости от кислорода более 28 дней жизни в сочетании с патологическими изменениями на рентгенограмме легких [1].
Название протокола: Бронхолегочная дисплазия, возникшая в перинатальном периоде
Код протокола:
Код (ы) МКБ-10:
P27.1– Бронхолегочная дисплазия, возникшая в перинатальном периоде
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: новорожденные, дети раннего возраста от 0 до 2-х месяцев.
Пользователи протокола: неонатологи, реаниматологи,пульмонологи, педиатры, врачи общей практики.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Степень тяжести БЛД | Диагностические критерии, определяющие БЛД | |
| Гестационный возраст | ||
| ˂ 32 недель | ≥32 недель | |
| Время и условия оценки | ||
| С 36 недель постконцептуального периода, до выписки домой при первичном поступлении | С 28 до 56 дней постнатального периода до выписки домой при первичном поступлении | |
| Оксигенотерапия > 21% более 28 дней* | ||
| Легкая БЛД | Дыхание комнатным воздухом до 36 недель постконцептуального периода, при первичной выписке | Дыхание комнатным воздухом до 56 дней постнатального периода при первичной выписке |
| Среднетяжелая БЛД | Потребность в кислороде ˂ 30% до 36 недель постконцептуального периода при первичной выписке | Потребность в кислороде ˂ 30% до 56 дней постнатального периода при первичной выписке |
| Тяжелая БЛД | Потребность в кислороде ≥30% и/или РРV, NCPAP до 36 недель постконцептуального периода, при первичной выписке | Потребность в кислороде ≥30% и/или РРV, NCPAP до 56 дней постнатального периода, при первичной выписке |
Примечание: *за 1 сутки лечения принимают кислородотерапию, продолжающуюся не менее 12 час. **PPV (positivepressureventilation) ─ вентиляция под положительным давлением. *** NCPAP (nosecontinuouspositiveairwaypressure) – положительное давление в дыхательных путях через носовые канюли.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы, анамнез:
Доминирующие факторы риска развития БЛД:
Примечание:
* Число задних отрезков ребер выше диафрагмы билатерально.
** Фокальные области линейной или узловой плотности в пределах зоны (1/2 легкого с каждой стороны).
***Прозрачные интрапаренхиматозные поражения с четким контуром.
Дифференциальный диагноз
Дифференциальный диагноз [1,2,3,4,5,6]
В таблице 3 приведены основные клинические дифференциально-диагностические критерии БЛД.
Таблица 3. Дифференциальная диагностика БЛД у новорожденных
Продолжение таблицы 3
Лечение
Тактика лечения:
После установления диагноза БЛД медицинская помощь оказывается на следующих этапах:
I этап – ОРИТ новорожденных: применение профилактических и терапевтических мероприятийнаправленных на сокращение длительности ИВЛ и кислородозависимости.
II этап– Выхаживание:
1) Отлучение ребенка от кислорода под контролем газов крови;
2) Ингаляционная терапия: бронхолитическая и/или ИКГС.
III этап – Амбулаторный: врач пульмонолог –определяет индивидуальную тактику ведения и ингаляционную терапию в зависимости от степени тяжести БЛД и проведения профилактики РСВ
IV этап – Стационарный: пульмонологическое отделение многопрофильной детской больницы – терапия обострения БЛД и коррекцией сопутствующих заболеваний.
Немедикаментозное лечение:
Медикаментозное лечение
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
Небулайзерная терапия ингаляционными бронхолитиками: беродуал 1 капля на кг массы тела растворяется в 1,5 – 2,0 мл 0,9% раствор натрия хлорида, или доза 75-175мкг однократно[44] (УД-C).
Медикаментозное лечение, оказываемое на стационарном уровне:
Терапия обострения БЛД зависит от ведущего клинического синдрома.
Кофеин в/в 20-25 мг/кг – в первые сутки жизни (доза насыщения), 5-10мг/кг – поддерживающая доза (при частоте сердечных сокращений более 180 уд/мин снизить поддерживающую дозу кофеина с 10 до 5 мг/кг, при сохраняющейся тахикардии отменить его). Кофеин отменяют полностью при достижении пациентом ПКВ 33-35 недель при отсутствии апноэ.
Системные глюкокортикостероиды [18,35,38] (УД-А).
Новорожденным с ОНМТ и ЭНМТ в возрасте более 7 суток жизни, находящимся на ИВЛ более 7 суток дексаметазон в/в: 0,15 мг/кг в сутки – с 1 по 3 день; 0,1 мг/кг в сутки – с 4 по 6 день; 0,05 мг/кг в сутки – с 7 по 8 сутки; 0,02 мг/кг в сутки – с 9-10–е сутки. Курс – 10 дней.
Ингаляционные бронхолитики включают β2-агонисты (сальбутамол), антихолинергетики (ипратропия бромид) Небулайзерная терапия: ипратропия бромид 1 капля на кг массы тела растворяется в 1,5 – 2,0 мл 0,9% раствор натрия хлорида или доза 75-175мкг каждые 6-8 часов. Курс лечения– до 2-х недель и больше[44] (УД-C).
Диуретики. Фуросемид раствор 1%-1,0 в дозе 0,5-1,0 мг/кг 1-2 раза в сутки в/в. Курс лечения – 7 дней.
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Небулайзерная терапия ингаляционными бронхолитиками вне обострения: будесонида раствор для ингаляций небулы по 2мл; 1мл – 500мкг или 250мкг. Доза 400- 500 мкг/сут (1 мл или 20 капель) через компрессионный небулайзер. Курс лечения – до 2-х недель и больше по показаниям.
Индикаторы эффективности лечения:
Препарат «Паливизумаб», по 50 или 100мг, лиофилизат для приготовления раствора 100мг/мл. Представляет собой гуманизированные моноклональные антитела класса G, специфичные к белку с выраженным ингибирующим действием на штаммы РСВ. Вводится препарат внутримышечно, предпочтительно в наружную боковую область бедра в стандартных асептических условиях. Разовая доза препарата составляет 15 мг/кг массы тела. Схема применения состоит из 5 инъекций препарата, проводимых с интервалом 1 месяц в течение сезонного подъема заболеваемости, вызываемой RSV (с октября–декабря до марта–апреля). Предпочтительно, чтобы первая инъекция была произведена до начала подъема заболеваемости.
Питание— улучшение состояния детей с БЛД происходит по мере роста и развития легких. Достаточные темпы роста обеспечиваются повышенной калорийностью питания и достаточным содержанием белка (140 ккал/кг/сут.). До достижения массы тела 2500–3000 г рекомендуется калорийность питания не менее 130 ккал/кг/сут. Предпочтительно питание грудным молоком с «усилителями», при его отсутствии используют смеси для недоношенных детей.
Дальнейшее ведение
Диспансерный учет по месту жительства у пульмонолога (табл.4).
Таблица 4 – Частота осмотров пульмонологом детей с БЛД
| Тяжесть БЛД | Возраст | |
| до 1 года | до 3 лет | |
| Легкая | 1 раз в 3–6 мес | по необходимости |
| Среднетяжелая/тяжелая | ежемесячно | 1 раз в 3–6 мес |
Препараты (действующие вещества), применяющиеся при лечении
| Будесонид (Budesonide) |
| Дексаметазон (Dexamethasone) |
| Ипратропия бромид (Ipratropium bromide) |
| Кофеин (Caffeine) |
| Натрия хлорид (Sodium chloride) |
| Паливизумаб (Palivizumab) |
| Сальбутамол (Salbutamol) |
| Фенотерол (Fenoterol) |
| Фуросемид (Furosemide) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Показания к экстренной госпитализации в родовспомогательное учреждение 3 уровня регионализации (согласно приказу МЗ по регионализации перинатальной помощи):
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Конфликт интересов: отсутствует.
Рецензенты:
Абдрахманова Сагира Токсанбаенва – доктор медицинских наук, профессор, АО «Медицинский университет Астана», заведующая кафедрой детских болезней №2.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Научная электронная библиотека
Шапошникова Н. Ф., Деларю Н. В., Заячникова Т. Е., Давыдова А. Н.,
6. БРОНХОЛЕГОЧНАЯ ДИСПЛАЗИЯ У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ
Бронхолегочная дисплазия – хронический легочный фиброз у новорожденного, развивающийся в процессе интенсивной терапии дыхательных расстройств, с основными проявлениями в виде сохраняющейся зависимости от кислорода к 28-м суткам жизни, дыхательной недостаточности и стойких рентгенологических изменений.
Р 27.1 Бронхолегочная дисплазия, возникшая в перинатальном периоде.
БЛД – заболевание преимущественно недоношенных детей. Частота развития заболевания у недоношенных, находящихся на ИВЛ, составляет 6–33 %; у недоношенных с низкой массой тела – 15–50 %. Заболеваемость братно пропорциональная гестационному сроку. Чаще болеют мальчики. Летельность в течение первых 3-х месяцев жизни составляет 14–36 %, в течение 1-го года жизни – 11 %.
● терапия кислородом более 21 % (FiO2 > 21 %) в возрасте 28 дней и старше (кислородозависимость);
● дыхательная недостаточность, бронхообструктивный синдром в возрасте 28 дней и старше.
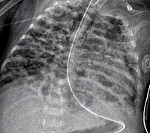
● интерстициальный отек, чередующийся с участками повышенной прозрачности легочной ткани, фиброз, лентообразные уплотнения.
1. Клиническая форма болезни: БЛД недоношенных (классическая и новая формы), БЛД доношенных.
Средний гестационный возраст большинства детей, развивающих БЛД, в современных условиях составляет 28 недель; подавляющее большинство случаев (75 %) приходится на детей с массой тела при рождении менее 1000 г. В связи с изменившимися контингентом пациентов и картиной болезни был предложен термин «новая» БЛД – паренхиматозное легочное заболевание, характеризующееся нарушением роста и развития альвеол и сосудов малого круга кровообращения, в результате воздействия различных факторов на незрелое легкое. В отличие от новой формы БЛД, в основе классической формы БЛД лежит фиброз легкого вследствие волюмо- и баротравмы с участками эмфизематозного расширения.
Основные отличия классической и новой форм БЛД
Бронхолегочная дисплазия
Бронхолегочная дисплазия (БЛД) – это хроническое заболевание дыхательной системы у новорожденных, которое возникает при проведении ИВЛ с использованием высоких концентраций кислорода на фоне респираторных нарушений. Основные проявления – синдром дыхательной недостаточности (ДН) и бронхиальной обструкции, деформация грудной клетки. Основа диагностики бронхолегочной дисплазии – рентгенография ОГК. Лечение при данной патологии включает в себя неспецифические терапевтические меры: рациональное питание и режим, адекватную респираторную поддержку, симптоматические медикаментозные препараты.
Общие сведения
Бронхолегочная дисплазия (БЛД) – это гетерогенная патология периода новорожденности, которая возникает при проведении ИВЛ с высокими концентрациями кислорода, сопровождается дыхательной недостаточностью, бронхообструктивным синдромом и гипоксемией. Впервые ввел этот термин, а также описал его рентгенологическую картину по стадиям американский педиатр и радиолог Нортвей в 1967 году. По своей сути БЛД является не врожденным, а ятрогенным заболеванием, что противоречит его названию, однако другого термина на данный момент не предложено. Она возникает у 16-40% новорожденных с массой тела менее 1500 г, которым необходима ИВЛ по поводу РДС. Общий показатель летальности при бронхолегочной дисплазии в течение первых 12 месяцев жизни составляет 10-25%.
Причины бронхолегочной дисплазии
Бронхолегочная дисплазия – это полиэтиологическое заболевание, которое формируется на фоне воздействия нескольких потенциальных этиологических факторов. К таковым относятся баротравма при нерациональной ИВЛ, морфологическая незрелость паренхимы легкого, системы сурфактанта и антиоксидантной системы, токсическое воздействие высоких концентраций кислорода, инфекции (микоплазмы, пневмоцисты, уреаплазмы, хламидии, ЦМВ), отек легких различного генеза, легочная гипертензия, ГЭРХ, гиповитаминозы А и Е, генетическая склонность.
Морфологически бронхолегочная дисплазия проходит четыре стадии. На I стадии развивается классический РДС. На II стадии происходит деструкция эпителия альвеол и его последующая регенерация, формируются персистирующие гиалиновые мембраны. Также возникает отек интерстиция, некроз бронхиол. III стадия характеризуется образованием ограниченных эмфизематозных изменений, ателектазов и фиброза. На IV стадии в альвеолах накапливаются ретикулярные, эластические и коллагеновые волокна – окончательно формируются ателектазы, эмфизема, участки фиброза легкого.
Классификация бронхолегочной дисплазии
Согласно общепринятой классификации, существует две основные формы бронхолегочной дисплазии:
Также в отечественной педиатрии и неонатологии клинически выделяют три степени тяжести бронхолегочной дисплазии:
Симптомы бронхолегочной дисплазии
Специфических проявлений бронхолегочной дисплазии не существует. Заболевание характеризуется выраженной дыхательной недостаточностью на фоне высоких концентраций кислорода при ИВЛ. Общее состояние зависит от степени тяжести, однако, в большинстве случаев оно среднетяжелое или тяжелое. Грудная клетка приобретает характерный для эмфизематозных заболеваний вид: «бочкообразная форма» и горизонтальный ход ребер, увеличение размера в переднезаднем направлении, выпячивание межреберных промежутков и их втяжение при выдохе-вдохе. Также при бронхолегочной дисплазии возникает тахипноэ до 90-100 в 1 мин, наблюдается акро- или диффузный цианоз. При попытках перевести ИВЛ на более щадящий режим развивается острая недостаточность дыхательной системы, которая сопровождается выраженной гиперкапнией и гипоксемией. При прекращении респираторной поддержки на фоне спонтанного дыхания сохраняются признаки бронхиальной обструкции.
У детей с бронхолегочной дисплазией также отмечается пневмомедиастинум, эмфизема и пневмоторакс, брадикардия и приступы апноэ, рецидивирующие бронхиты и пневмонии, дефицитные состояния (дефицит витаминов D, А, Е, анемия), частая рвота, гастроэзофагеальный рефлюкс и аспирация пищевых масс. Нередко наблюдаются неврологические расстройства, поражения сетчатки. К основным осложнениям бронхолегочной дисплазии относятся правожелудочковая недостаточность и «легочное сердце», ограниченные или долевые ателектазы легких, рецидивирующие бронхиты, бронхиолиты и воспаления легких, хроническая дыхательная недостаточность, атопическая бронхиальная астма, артериальная гипертензия, анемия, задержка психофизического развития.
Диагностика
Диагностика бронхолегочной дисплазии включает в себя сбор анамнестических данных, объективный осмотр, лабораторные и инструментальные методы исследования. При сборе анамнеза неонатолог или педиатр обращает внимание на сроки, в которые произошли роды, наличие возможных этиологических и способствующих факторов. При объективном обследовании выявляются характерные клинические проявления бронхолегочной дисплазии: дыхательная недостаточность, деформация грудной клетки и т. д. В ОАК определяется нормохромная гипорегенераторная анемия, увеличение числа нейтрофилов и эозинофилов. В биохимическом анализе крови могут быть обнаружены гипокалиемия, гипонатриемия, гипохлоремия, уменьшение рН, повышение креатинина и мочевины. Одним из характерных признаков бронхолегочной дисплазии является низкое парциальное давление кислорода в крови (РаО2) – 40-55 мм.рт.ст.
Среди инструментальных методов диагностики при бронхолегочной дисплазии наиболее информативными считаются рентгенография ОГК, компьютерная и магнитно-резонансная томография. Чаще всего используется именно рентгенологический метод исследования, который позволяет выявить характерные признаки БЛД, определить степень тяжести и стадию морфологических изменений легких. КТ и МРТ дают возможность выявить аналогичные проявления и детально оценить структуру паренхимы легких. Однако они применяются не так часто в связи с отсутствием выраженных преимуществ перед рентгенографией и высокой стоимостью.
Лечение бронхолегочной дисплазии
Специфического лечения бронхолегочной дисплазии не существует. Основные терапевтические средства при данном заболевании включают в себя кислородную поддержку, рациональное питание, режим, симптоматические медикаментозные препараты. Несмотря на то, что ИВЛ – это основная причина развития БЛД, она является одним из наиболее важных аспектов лечения. Ее основная цель – поддержание показателей крови в допустимых пределах: рН крови на уровне 7,25, сатурация – 90% и более, парциальное давление крови – 55-70 мм.рт.ст.
Также важную роль в лечении бронхолегочной дисплазии играет питание ребенка. У больных детей имеется высокая метаболическая потребность на фоне необходимости адекватного роста легких. В таких условиях наиболее благоприятной считается суточная калорийность в пределах 115-150 ккал/кг/день. Суточный режим ребенка должен включать максимальный покой, многоразовое кормление, поддержание температуры тела на уровне 36,5 °C. Среди медикаментозных препаратов, которые могут применяться при БЛД, наиболее часто используются бронхолитики, муколитические и диуретические средства, глюкокортикостероиды, β2-агонисты, антибиотики и витамины А, Е.
Прогноз и профилактика бронхолегочной дисплазии
Прогноз при бронхолегочной дисплазии всегда серьезный. Показатель смертности в первые 3 месяца жизни колеблется в пределах 15-35%, за 12 месяцев – 10-25%. У выживших с возрастом происходит восстановление функции легких, однако морфологические изменения сохраняются в 50-75% случаев. У таких детей уже в дошкольном возрасте отмечается повышенная резистентность бронхиального дерева, после 7 лет появляется склонность к гиперреактивности. Адекватно проведенное лечение существенно снижает уровень летальности в первые 1-2 года, позволяет добиться клинического выздоровления до четырехлетнего возраста.
Профилактика бронхолегочной дисплазии подразумевает антенатальную охрану плода, предотвращение преждевременных родов, использование щадящих режимов ИВЛ и сведение длительности ее проведения к минимуму, витаминотерапию, использование препаратов сурфактанта. При угрозе преждевременного рождения ребенка показано введение матери глюкокортикостероидов с целью профилактики СДР и БЛД в дальнейшем.