Классификация рака почки TNM
Рак почки еще называют почечно-клеточным раком. Заболеваемость им в последнее время растет. По степени распространения болезнь находится после рака предстательной железы. По этой причине ее классификации уделяют много внимания. Какие другие виды новообразований, опухоли почек злокачественной природы классифицируются по TNM. Она позволяет наиболее полно отразить диагноз, влияет на дальнейшее лечение и прогноз.
Как осуществляется классификация рака почки по критериям TNM
TNM – аббревиатура, полученная от tumor, nodus и metastasis, что переводится, как «опухоль, узлы и метастазирование». Это общепринятая международная классификация, принятая с целью планирования эффективного лечения, оценки его результатов и составления прогноза. Для назначения правильной терапии нужно объективно оценить, насколько распространено новообразование, как быстро оно растет, его тип и характер взаимодействия с организмом.
В основе классификации лежат 3 критерия:
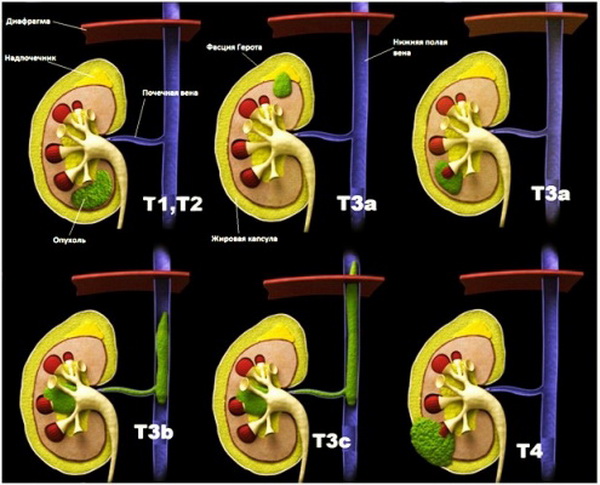
T – первичная опухоль
Расшифровка первых двух обозначений по оценке первичной опухоли:
Обозначение T1 – максимальный размер опухоли не более 7 см, она ограничена пределами почки. Эта категория делится еще на несколько подстадий:
Подкатегории при необходимости позволяют дополнительно уточнить стадию рака почки по THM.
Обозначение T2 – максимальный размер опухоли превышает 7 см. Новообразование также ограничено пределами почки.
Следующая стадия – T3, при которой обнаруживают распространение первичной опухоли на соседние ткани, крупные вены или надпочечник. Но она все еще остается в пределах фасции Герота. Стадия T3 тоже подразделяется на несколько подстадий:
Обозначение T4 присваивается, если опухолевые клетки появляются уже за пределами фасции Герота. Так называется волокнистая соединительная ткань, в которую заключены почки и надпочечники.
N – регионарные лимфоузлы
К регионарным лимфоузлам относятся абдоминальные параквальные и параортальные узлы, а также лимфатические узлы ворот почки. Классификация по критерию N не зависит от стороны поражения. Расшифровка обозначений следующая:
M – отдаленное метастазирование
У 25-40% пациентов с раком почки отмечается распространение опухоли далеко за пределы органа. Чаще всего они появляются в легких, мягких тканях, костных структурах и печени. Еще метастазы могут находиться в надпочечниках, коже и центральной нервной системе.
В Государственном центре урологии имеют большой практический опыт диагностики и лечения рака почки. Мы оказываем медицинскую помощь в рамках ОМС, поэтому вы можете наблюдаться у нас бесплатно. Для этого необходимо записаться на прием к урологу. Свяжитесь с нами, и мы сможем подобрать для вас удобное время для консультации.
Рак мочевого пузыря
Рак мочевого пузыря (РМП) — это полиэтиологическое злокачественное новооборазование (опухоль) слизистой оболочки или стенки мочевого пузыря, имеющее большую тенденцию к росту и рецидивам.
Рак мочевого пузыря
Распространенность Рака мочевого пузыря
РМП является самой часто встречаемой опухолью мочевыводящих путей. Среди злокачественных образований других органов РМП занимает 7-е место у мужчин и 17-е место у женщин. Таким образом у мужчин новообразования мочевого пузыря встречаются до 4-5 раз чаще, чем у женщин. Преимущественно болеют люди старше 55-65 лет. В России ежегодно заболевает от 11 до 15 тыс. человек. При этом ежегодная смертность от данного заболевания составляет не менее 7 – 8 тысяч человек. Для сравнения, в США заболеваемость – порядка 60 тысяч человек, а смертность – не более 13 тысяч. Столь выраженные отличия обусловлены как несовершенством ранней диагностики, так и недостаточной распространенностью современных и высокоэффективных методов лечения рака мочевого пузыря в нашей стране.
Рисунок 2. Распространенность Рака мочевого пузыря.
Принято считать, что основной причиной возникновения рака мочевого пузыря является воздействие канцерогенных веществ, выделяемых с мочой на слизистую мочевого пузыря. Доказанными факторами риска возникновения злокачественной опухоли мочевого пузыря являются:
Симптомы Рака мочевого пузыря
Специфических жалоб, характерных для рака мочевого пузыря, не существует. Начальные стадии РМП протекают в большинстве случаев и вовсе бессимптомно.
Диагностика Рака мочевого пузыря
Диагностика РМП основывается на сборе жалоб пациента, анамнеза заболевания и осмотре пациента. Последнему уделяется особое значение. Необходимо обращать внимание следующие проявления РМП при осмотре пациента:
Лабораторные исследования
Общий анализ мочи с микроскопией осадка (для определения степени и места гематурии)
Цитологическое исследование осадка мочи (для обнаружения атипичных клеток)
Инструментальные методы диагностики
 | Уретроцистоскопия с биопсией (осмотр мочевого пузыря изнутри при помощи специального прибора-эндоскопа и взятие кусочка выявленной опухоли или измененной слизистой для дальнейшего гистологического исследования). На сегодняшний день является основным методом диагностики опухоли мочевого пузыря. Основной недостаток данного метода, сильно ограничивающий его применение – известная инвазивность (дискомфорт для пациента). |
Большое значение в диагностике опухолей мочевого пузыря имеют лучевые методы:
Рак мочевого пузыря необходимо дифференцировать от следующих заболеваний: воспалительные заболевания мочевыводящих путей, нефрогенная метаплазия, аномалии развития мочевыделительного тракта, плоскоклеточная метаплазия уротелия, доброкачественные эпителиальные образования мочевого пузыря, туберкулёз и сифилис мочеполовой системы, эндометриоз, хронический цистит, метастазирование в мочевой пузырь меланомы, рака желудка и др.(крайне редко).
Классификация Рака мочевого пузыря
В зависимости от степени распространенности (запущенности) рак мочевого пузыря можно разделить на 3 вида:
Эпителий (слизистая) – слой, который непосредственно контактирует с мочой и в котором «начинается» опухолевый рост;
Подслизистый соединительнотканный слой (lamina propria) – фиброзная пластинка, служащая «основанием» для эпителия и содержащая большое количество сосудов и нервных окончаний;
Мышечный слой (детрузор), функция которого заключается в изгнании мочи из мочевого пузыря;
Наружный слой стенки мочевого пузыря может быть представлен адвентицией (у забрюшинной части органа) или брюшиной (у внутрибрюшной части органа).

| Классификация ВОЗ (2004 г.) | КОДЫ ПО МКБ-10 Класс II — новообразования. Блок C64–C68 — злокачественные новообразования мочевых путей. |
Плоские новообразования Поверхностный рак мочевого пузыряСреди больных с впервые выявленным РМП у 70 процентов имеется поверхностная опухоль. У 30 процентов больных отмечается мультифокальное поражение слизистой оболочки мочевого пузыря. При поверхностном раке опухоль находится в пределах эпителия мочевого пузыря (или распространяется не глубже lamina propria) и не поражает его мышечную оболочку. Данная форма заболевания имеет наилучший прогноз. Трансуретральная резекция мочевого пузыря (ТУР) — основной метод лечения поверхностного рака мочевого пузыря. При ТУР удаляют все видимые опухоли. Отдельно удаляют экзофитный компонент и основание опухоли. Эта методика имеет диагностическое и лечебное значение – она позволяет забрать материал для гистологического исследования (подтверждение диагноза) и удалить новообразование в пределах здоровых тканей, что необходимо для правильного установления стадии заболевания и выбора дальнейшей тактики лечения. В 40–80 процентов случаев после трансуретральной резекции (ТУР) в течение 6–12 месяцев развивается рецидив, а у 10–25 процентов больных — инвазивный рак. Снизить этот процент позволяет использование фотодинамической диагностики и внутрипузырное введение вакцины БЦЖ или химиопрепаратов (митомицин, доксорубицин и др.). В фазе разработки находятся многообещающие методики внутрипузырного лекарственного электрофореза.
Рисунок. ТУР Мочевого пузыря. Цистоскопическая картина.Внутрипузырная БЦЖ терапия способствует снижению частоты рецидивов рака мочевого пузыря после ТУР МП в 32-68 процентов случаев. БЦЖ терапия противопоказана: Осложнения ТУР мочевого пузыря: После выполнения ТУР абсолютно ОБЯЗАТЕЛЬНО выполнять повторные контрольные осмотры мочевого пузыря для исключения рецидива. При многократных рецидивах после ТУР и обнаружении низкодифференцированного («злого») рака нередко бывает целесообразно прибегнуть к радикальной операции – цистэктомии (удаление мочевого пузыря) с формированием нового мочевого пузыря из сегмента кишки. Такая операция особенно эффективна при ранних формах рака и обеспечивает высокие онкологические результаты. При адекватном лечении 5-ти летняя выживаемость пациентов с поверхностным раком мочевого пузыря превышает 80 процентов. Мышечно-инвазивный рак мочевого пузыря Инвазивный рак мочевого пузыря характеризуется распространением опухолевого поражения на мышечную оболочку и за пределы органа – на околопузырную жировую клетчатку или соседние структуры (в запущенных случаях). В этой фазе развития опухоли мочевого пузыря значительно повышается вероятность метастазирования в лимфатические узлы. Основным методом лечения инвазивного рака мочевого пузыря является радикальная цистэктомия с лимфаденэктомией (удаление единым блоком мочевого пузыря с покрывающей его брюшиной и паравезикальной клетчаткой, предстательной железы с семенными пузырьками, двусторонняя тазовая (подвздошно-обтураторная) лимфаденэктомия. При опухолевом поражении простатической части уретры выполняют уретерэктомию)). Радикальная цистэктомия с кишечной пластикой является оптимальной, поскольку позволяет сохранить возможность самостоятельного мочеиспускания. В ограниченном ряде случаев для лечения пациентов с мышечно-инвазивным раком используется ТУР и открытая резекция мочевого пузыря. Для повышения эффективности оперативного лечения у части пациентов целесообразно назначение противоопухолевых химиопрепаратов. 5-летняя выживаемость больных с инвазивным раком мочевого пузыря составляет в среднем 50-55 процентов. Профилактика рака мочевого пузыря Не ленитесь ОДИН раз в год тратить ОДИН день (в хорошей клинике) и проходить КАЧЕСТВЕННОЕ диспансерное обследование, обязательно включающее в себя УЗИ наполненного мочевого пузыря и анализ мочи. Если вы вдруг заметите примесь крови в моче – обязательно обратитесь за консультацией к грамотному урологу, имеющему возможность и, главное, желание выяснить причину этого эпизода. Соблюдение вышесказанного с высокой степенью вероятности позволит вам избежать таких «новостей» как запущенный рак вашего мочевого пузыря. Злокачественное новообразование почки, кроме почечной лоханкиСодержаниеОпределение и общие сведения [ править ]ПКР занимает 3-е место по заболеваемости среди злокачественных новообразований мочеполовой системы после опухолей предстательной железы и мочевого пузыря. Ежегодно в мире выявляют более 200 000 новых случаев ПКР, что составляет 2-3% в структуре онкологической заболеваемости. В России в 2009 г. выявлено 18 328 больных со злокачественными новообразованиями почки. По темпам прироста онкологической заболеваемости в России ПКР устойчиво занимает одно из ведущих мест (34,8%). В России в 2009 г. от ПКР умерли 8586 человек. Стандартизованные показатели заболеваемости и смертности населения России злокачественными опухолями почки составили соответственно 8,9 и 3,78 на 100 000 населения. Согласно классификации ВОЗ, существует три основных гистологических варианта ПКР: Среди папиллярного ПКР выделяют две подгруппы с различными исходами. Современные морфологические, цитогенетические и молекулярные исследования позволили выделить также редко встречающиеся типы ПКР: Этиология и патогенез [ править ]• Наследственный характер. Наличие близких родственников с историей ПКР. • Курение. Относится к умеренным факторам риска возникновения ПКР. Около 27-37% возникновения ПКР среди мужчин и 10-24% среди женщин обусловлено курением сигарет. • Ожирение. У людей с высоким индексом массы тела риск развития ПКР повышен. • Сопутствующие заболевания. В нескольких исследованиях отметили увеличение риска развития ПКР у больных, страдающих артериальной гипертензией, на 20%. Риск развития ПКР повышен также при терминальной стадии хронической почечной недостаточности. • Лекарственные препараты. Риск развития ПКР у больных, получавших по разным показаниям мочегонные средства, увеличивается на 30%. Одним из возможных патогенетических механизмов развития ПКР является инактивация гена Гиппеля-Линдау (VHL), в результате которой происходит накопление фактора, индуцируемого гипоксией (HIF), что приводит к сверхэкспрессии индуцируемых гипоксией генов и синтезу белков, таких как сосудисто-эндотелиальный фактор роста (VEGF, стимулятор ангиогенеза), тромбоцитсвязанный фактор роста (PDGF, улучшающий стабилизацию эндотелия), эритропоэтин, углеродистая ангидраза IX (СА IX), трансформирующий фактор роста (TGF-α, стимулирующий деление клеток), что приводит к росту клеток и активизации неоангиогенеза. Клинические проявления [ править ]В большинстве случаев (до 60%) ПКР протекает бессимптомно. Клинические проявления возникают в основном на поздней стадии. Симптомы ПКР делятся на ренальные и экстраренальные. 1. Ренальные симптомы. Образуют классическую триаду: • пальпируемое образование в подреберье. Такая клиническая картина в настоящее время встречается редко (15% больных) и характерна для запущенного опухолевого процесса. 2. Экстраренальные симптомы Варикоцеле. Появляется у 3,3% мужчин с ПКР, что обусловлено сдавлением яичковой вены опухолью или ее перегибом вследствие смещения почки книзу. Артериальная гипертензия. Непостоянный симптом, наблюдается у 15% больных, страдающих ПКР. Паранеопластические синдромы. Наблюдаются более чем у половины больных. Встречаются артериальная гипертензия, эри-троцитоз, гиперкальциемия, гипертермия и амилоидоз (1,7%). Физикальное обследование используют в случаях пальпируемой через брюшную стенку опухоли, при значительном увеличении затылочных и надключичных лимфатических узлов, неисчезающем варикоцеле или двустороннем отеке нижних конечностей, что свидетельствует об опухолевой инвазии нижней полой вены. Результаты физикального обследования, как правило, становятся предпосылкой дальнейшего дообследования. Злокачественное новообразование почки, кроме почечной лоханки: Диагностика [ править ]Наиболее часто применяют следующие лабораторные тесты. Ультразвуковое исследование органов брюшной полости и забрюшинного пространства. Позволяет выявить объемное образование почки, провести дифференциальную диагностику с кистозным образованием и солидной опухолью, оценить состояние зон регионарного метастазирования, определить протяженность опухолевого тромбоза нижней полой вены и выявить распространенность поражения печени при распространенном опухолевом процессе, а также провести интраоперационную оценку локализации и размеров новообразования при выполнении резекции почки. Оценка уровня опухолевого тромбоза выполняется с помощью УЗИ с допплеровским картированием. Компьютерная томография брюшной полости с контрастированием. Позволяет оценить распространенность и локализацию опухолевого процесса, состояние зон регионарного метастазирования, вовлечение чашечно-лоханочной системы, метастатическое поражение печени, вовлечение надпочечников, распространение опухоли на почечную вену, нижнюю полую вену. Динамическая нефросцинтиграфия. Проводится путем непрямой ангиографии для предоперационной оценки функции почек. Рентгенография грудной клетки. Рутинное исследование для оценки состояния легких. При подозрении на метастатический процесс выполняют КТ грудной клетки. Остеосцинтиграфия костей скелета и КТ головного мозга. Выполняют соответственно при подозрении на метастатическое поражение костей или головного мозга (клинические данные и результаты лабораторных исследований). Дифференциальный диагноз [ править ]Дифференциальный диагноз при опухоли почки проводят с солитарной кистой, поликистозом, гидронефрозом, нефроптозом, карбункулом почки, пионефрозом, опухолью забрюшинного пространства и другими заболеваниями, при которых почка увеличивается и меняет свою конфигурацию. Злокачественное новообразование почки, кроме почечной лоханки: Лечение [ править ]Улучшение общей, опухолеспецифической и безрецидивной выживаемости, улучшение качества жизни больных ПКР. Показания к госпитализации Наличие удалимого опухолевого образования, отсутствие противопоказаний к проведению одного из вариантов лечения, согласие больного на проведение предлагаемого варианта лечения. А. Хирургическое лечение а) Лечение локализованных опухолей Основные показания к нефрэктомии. • Локализованный опухолевый процесс (T1-2N0M0), опухоль размерами более 4 см. • Местнораспространенный опухолевый процесс (T3-4N0-1M0). • Опухолевая инвазия почечной и нижней полой вены (T3b-cN0M0). Паллиативная нефрэктомия показана больным диссеминированным ПКР с целью уменьшения интоксикации, снижения интенсивности болевого синдрома, купирования профузной макрогематурии, а также больным, получающим иммунотерапию или таргетную терапию. Принципы выполнения радикальной нефрэктомии включают раннюю перевязку почечной артерии и вены, удаление почки вместе с окружающей паранефральной клетчаткой, удаление ипсилатерального надпочечника и выполнение регионарной лимфаденэктомии. Объем лимфодиссекции при почечно-клеточном раке определяется особенностями лимфатической системы и частотой развития метастазов в различных группах лимфатических узлов. Выявление регионарных метастазов снижает выживаемость больных до 5-30%. По данным крупного проспективного рандомизированного исследования, частота выявления микрометастазов в клинически негативных лимфатических узлах при операбельном ПКР (T1-3N0M0 составляет 3,3%. В связи с крайне низкой частотой метастатического поражения лимфатических узлов, увеличение которых не выявлено современными радиологическими методами, лимфаденэктомия не показана всем больным с неопределяемыми лимфатическими узлами. Частота метастазов ПКР в ипсилатеральный надпочечник составляет 1,2-10,0%. Адреналэктомия как этап радикальной нефрэктомии производится с целью удаления микрометастазов в надпочечник. В настоящее время адреналэктомия не рекомендуется для рутинного использования при локализованном ПКР ранних стадий при отсутствии вовлечения надпочечника по данным предоперационного обследования или выявления его увеличения во время операции. Показания к лапароскопической радикальной нефрэктомии могут быть расширены у отобранных больных с опухолями больших размеров (>7 см, рТ2), при опухолевом тромбозе почечной вены, при необходимости выполнения циторедуктивной нефрэктомии, а также при ограниченной инвазии опухоли в поясничную мышцу или диафрагму, показаниях к лимфаденэктомии у пациентов с небольшими лимфатическими узлами, при наличии сопутствующих заболеваний, ожирении и после операций на органах брюшной полости. Частота осложнений открытой, с ручным пособием (hand-assisted), и лапароскопической радикальных нефрэктомий практически не различается (10, 17 и 12% соответственно). б) Органосохраняющее лечение при раке почки. • высокая концентрация скорректированного кальция в сыворотке крови (>10 мг/дл); • уровень гемоглобина Профилактика [ править ] Первичной профилактики не существует. Вторичная профилактика заключается в тщательном динамическом обследовании после проведенного лечения. Больным ПКР после хирургического лечения рекомендовано обследование для выявления регионального или отдаленного ме-тастазирования и назначения лечения, когда это необходимо. Прочее [ править ]Синонимы: опухоль Вильмса, эмбриональная опухоль почки Определение и общие сведения Нефробластома является наиболее частой злокачественной опухолью почек у детей, связана с аномальной пролиферацией клеток, которые напоминают клетки почки эмбриона. Ежегодная заболеваемость оценивается примерно в 1/10 000 родов, затрагивает как мальчиков, так и девочек. Этиология и патогенез В 99% случаев нефробластома (опухоль Вильмса) является спорадическим заболеванием. В 10% случаев ей сопутствуют ряд врожденных аномалий (аниридия, гемигипертрофия, генитальные дефекты) или она является частью специфических синдромов (синдромы Беквита-Видемана, Дениса-Драша, WAGR синдром и синдром Перлмана). Генетические аномалии, обнаруженные в разных хромосомных областях включают 11p13 (содержащий ген WT1), 11p15.5 (содержащий ген H19), 16q, 1p, 1q и 17p. Семейные формы опухоли Вильмса очень редки (1% случаев) и передаются аутосомно-доминантно. Нефробластома (опухоль Вильмса) в основном поражает детей в возрасте от 1 до 5 лет, но 15% случаев нефробластомы встречаются в возрасте до 1 года и 2% после 8 лет. Взрослые формы патологии очень редки. Часто присутствует абдоминальные массы (в большинстве случаев одностороннии). Пациенты иногда демонстрируют боль в животе (около 10% случаев), повышение АД, лихорадку (20% случаев), гематурию и анемию. Прогрессирование заболевания происходит очень быстро, с региональным распространением в забрюшинном пространстве, лимфатических узлах, сосудах (почечной вене и нижней полой вене), в брюшной полости в случаях разрыва опухоли и с высокой вероятности метастазов в легких и печени. Диагноз основан на данных КТ или МРТ. Концентрация метаболитов катехоламинов в моче в норме. Дифференциальный диагноз включает в себя другие опухоли почек у детей, такие как мезобластная нефрома (особенно у младенцев), светлоклеточная саркома, нейробластома, рабдоидную опухоль и метанефрические стромальные опухоли. Лечение является многопрофильным и может включать химиотерапию и хирургическую операцию с лучевой терапией или без нее. Химиотерапия позволяет провести предоперационное уменьшение размера опухоли и уничтожение метастазов. Как правило выполняют полную нефрэктомию. Нефробластома может быть подтверждена при микроскопическом исследовании, что также позволяет оценить стадию опухоли в почках. Это, в свою очередь, определяет выбор метода послеоперационной химиотерапии. Радиотерапия показана для наиболее обширных случаев или случаев с наименее благоприятной гистологией. В большинстве случаев прогноз благоприятный с выживаемостью более 90%. Взрослые формы опухоли Вильмса имеют одинаковый прогноз с детскими и должны лечиться по тем же методикам, даже если взрослые пациенты переносят химиотерапию хуже, чем дети. Светлоклеточная саркома почек Светлоклеточная саркома почек является редкой первичной генетической опухолью почек, обычно характеризуется односторонней, однородной, морфологически разнообразной опухолью, которая возникает из мозгового вещества почки и имеет тенденцию к сосудистому вторжению. Клинически светлоклеточная саркома почек проявляется абдоминальной массой, болью в животе, гематурией, анемией и/или утомляемостью. Метастатическое распространение на лимфатические узлы, кости, легкие, забрюшинное пространство, головной мозг и печень является распространенным явлением во время диагностики заболевания, поэтому могут также присутсвовать боли в костях, кашель или неврологические симтомы. Сообщалось также о метастазах в череп, шею, носоглотку, подмышечную область, глазницы и эпидуральное пространство. Карцинома собирательной системы Синонимы: карцинома почечных канальцев Беллини, карцинома трубочек Беллини, карцинома Беллини Карцинома собирательной системы является редким, агрессивным вариантом карциномы почек, которая происходит из эпителия дистальных коллекторных каналов и обычно проявляется гематурией, болями в боку, пальпируемой абдоминальной массой или неспецифическими симптомами, такими как утомляемость, потеря веса или лихорадка. Пациенты часто бессимптомны в течение длительных периодов времени, поэтому карцинома Беллини часто локально распространена или метастазирует на момент постановки диагноза. В случаях метастатического распространения карцинома Беллини может сопровождаться болями в костях, кашлем, одышкой, пневмонией или неврологическим дефектом. |







