код диагноза по мкб d33
Доброкачественные новообразования молочной железы (фиброаденома, киста, липома, цистаденома, локализованный фиброаденоматоз и т.д.)
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Дифференциальный диагноз
Лечение
Другие виды лечения не проводятся.
Выполняется секторальная резекция молочной железы со срочным гистологическим исследованием удаленного операционного материала.
Удаление опухоли обычно выполняется по поводу фиброаденомы. Кожный разрез делается либо над самой опухолью, либо по краю ареолы (околососковый кружок), либо по субмаммарной складке (складка под молочной железой). Два последних варианта более эстетичны. Обычно, через год рубец от такого разреза довольно трудно найти. Производится удаление самой опухоли, при этом не повреждаются протоки молочной железы (и не возникает проблем для последующего кормления грудью), не возникает деформации железы, не возникает дефицита объѐма железы. Ушивается «ямка» в месте расположения опухоли, накладывается внутрикожный шов.
Особая техника секторальной резекции применяется при внутрипротоковой папилломе (обычно это маленькая опухоль, расположенная в протоке и проявляющаяся выделениями из соска). В проток вводится красящее вещество. Кожный разрез делается по краю ареолы, за соском находят прокрашенный проток, в этом месте его пересекают, выделяют к периферии от соска с тем, чтобы была удалена папиллома. Ушивается ткань железы и кожа внутрикожным швом.
Госпитализация
Информация
Источники и литература
Информация
Рецензенты:
Зав. кафедрой онкологии АГИУВ д.м.н. Балтабеков Н.Т.
Указание на отсутствие конфликта интересов: отсутствует.
Доброкачественное новообразование головного мозга над мозговым наметом
Рубрика МКБ-10: D33.0
Содержание
Определение и общие сведения [ править ]
Синонимы: синдром гипоталамической гамартобластомы
Врожденное полиорганное аутосомно-доминантное расстройство, характеризуется наличием гипоталамической гамартомы, гипофизарной дисфункции, раздвоением надгортанника, полидактилией, а также реже развитием почечных аномалий и пороков развития мочеполовых органов.
На сегодняшний день было зарегистрировано около 100 пациентов во всем мире.
Этиология и патогенез [ править ]
Заболевание возникает из-за мутации в гене Gli3 (7p13), который кодирует фактор транскрипции, активизируемый сигнальным путем Hedgehog. Мутации приводят к изменениям в экспрессии генов в процессе развития.
Передается аутосомно-доминантно половине потомства, но клиника сильно варьирует и часто заболевание имеет спорадический характер из-за мутаций de novo.
Клинические проявления [ править ]
У большинства пациентов с рождения присутствует скелетная полидактилия третьего или четвертого пальца либо постаксиальная полидактилия, которая может сопровождаться кожной синдактилией и ногтевой дисплазией. Черты лица могут включать в себя короткий нос, плоскую переносицу и низко расположенные, под углом кзади уши. У некоторых пациентов были зарегистрированы расщелины нёба, язычка и множественные щечные уздечки. Бессимптомно Расщепленние надгортанника, которое не имеет клиники, является практически патогномоничным признаком заболевания, однако у некоторых пациенты наблюдается задняя ларингеальная расщелина, опасная развитием смертельной дыхательной недостаточности. Гипоталамическая гамартома часто протекает бессимптомно, однако зачастую может проявляться пангипопитуитаризмом. В тяжелых случаях синдрома может наблюдаться острая первичная недостаточность надпочечников, возможно также развитие более мягких форм надпочечниковой недостаточности. В некоторых случаях имеет место клиника преждевременного полового созревания. Неврологическая симптоматика может включать в себя джеластическую эпилепсию (припадки, которые проявляются гримасами, улыбками или смехом) или другиг типы припадков. Почечная агенезия или дисплазия, а также другие мочеполовые аномалии были описаны, в том числе вагинальная атрезия или гидрометроколпос, микрофаллос или крипторхизм. Другие симптомы могут включать в себя внутриутробную задержку роста, ненормальное формирование долей легких, общую скелетную дисплазию с укорочением среднего отдела конечностей и радиальным искривлением конечностей, неперфорированным анусом и наличием врожденных пороков сердца.
Доброкачественное новообразование головного мозга над мозговым наметом: Диагностика [ править ]
Дородовое генетическое тестирование может использоваться в семьях, несущих известную причинную мутацию Gli3 наряду с МРТ плода, которое позволяет исключить гамартому гипоталамуса. Семейные случаи заболевания протекают, как правило, мягче, чем спорадические.
Дифференциальный диагноз [ править ]
Доброкачественное новообразование головного мозга над мозговым наметом: Лечение [ править ]
Лечение симптоматическое. Медицинская визуализация должна включать в себя МРТ для оценки гамартомы гипоталамуса, рентген рук и ног и всего скелета, а также УЗИ почек. Лабораторная диагностика включает полный эндокринологический анализ и анализ функции синтеза холестерина. При рождении пациентов с полидактилией следует контролировать их дыхание и при необходимости проводить непрямую ларингоскопию. Иногда показана трахеотомия, хирургическое вмешательство для коррекции заращения заднего прохода. Пожизненная заместительная гормональной терапии может также потребоваться.
Профилактика [ править ]
Прочее [ править ]
Папиллома сосудистого (хориоидного) сплетения
Папиллома сосудистого сплетения является редким доброкачественным типом опухолей хориоидного сплетения, что составляет 1% от всех опухолей головного мозга. Папиллома сосудистого сплетения часто встречается в четвертом желудочке (у взрослых) и боковом желудочке (у детей), но иногда исходит из эктопической паренхимы головного мозга.
Папиллома сосудистого сплетения проявляется тошнотой, рвотой, застойным диском зрительного нерва, аномальными движениями глаз, а также увеличением окружности головы, судорогами и нарушением походки из-за увеличения внутричерепного давления.
Что такое перинатальная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Алексеевны, детского невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
Перинатальная энцефалопатия (перинатальное поражение центральной нервной системы) — это заболевание, которое характеризуется повреждением нервной системы ребёнка в перинатальный период.
Перинатальная энцефалопатия (ПЭП) и перинатальное поражение ЦНС — это равнозначные термины, однако детские неврологи чаще применяют второй вариант при постановке диагноза.
В РФ принято объединять всевозможные варианты поражения нервной системы под одним общим диагнозом – «перинатальная энцефалопатия», а в международной классификации, наоборот, максимально уточнять его название и код.
То есть российскому обобщённому диагнозу «перинатальная энцефалопатия» в МКБ-10 может соответствовать несколько уточнённых диагнозов, например:
Основные факторы, приводящие к повреждению нервной системы во время беременности:
Основные факторы, приводящие к повреждению нервной системы в родах:
Основные факторы, приводящие к повреждению головного мозга после родов:
Симптомы перинатальной энцефалопатии
Уже при рождении при наличии тяжёлой родовой травмы с внутричерепным или внутрижелудочковым кровоизлиянием, асфиксией в родах и т. д. у детей отмечаются такие проявления, как угнетение или возбуждение ЦНС, внутричерепная гипертензия (повышенное давление), судороги и даже кома. В таком случае дети экстренно госпитализируются в отделение неонатологии, где получают интенсивное лечение под постоянным наблюдением врачей с внутривенным введением лекарственных препаратов. При необходимости детей временно подключают к аппарату ИВЛ (искусственной вентиляции лёгких).
У детей до года с перинатальной энцефалопатией клинические проявления делят на несколько групп.
Синдром двигательных нарушений:
Мышечный тонус при этом может быть повышен либо снижен. При повышении тонуса мышц в руках преобладает тонус в сгибателях (ребёнок держит ручки в кулачках), в ногах преобладает тонус в икроножных мышцах и приводящей группе мышц бедра (при попытке поставить на поверхность ребёнок поджимает пальцы стоп, опора на носочки с перекрёстом).
Также у многих детей с перинатальным поражением ЦНС отмечается задержка психомоторного развития. В связи с чем детский невролог должен чётко знать календарь психомоторного развития у детей до года. При нормальном психомоторном развитии дети начинают:
Существуют индивидуальные особенности развития, небольшие отклонения в развитии могут проходить самостоятельно, но отставание в психомоторном развитии доношенного ребёнка на 2 месяца и более требует осмотра детского невролога для решения вопроса: нуждается ли ребёнок в лечении и назначении комплексной реабилитации.
Не стоит заниматься самолечением, обследование и лечение ребёнку должен назначить детский невролог.
Патогенез перинатальной энцефалопатии
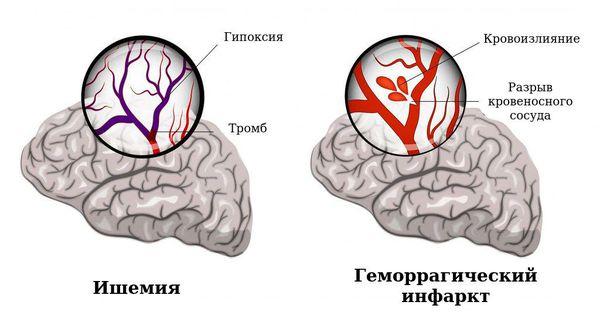
При неблагополучном течении беременности и родов универсальным патогенетическим фактором, повреждающим головной мозг, является гипоксия — это недостаточное поступление кислорода к клеткам головного мозга.
Существует два основных варианта повреждения головного мозга:
Поражение нервной системы при внутриутробных инфекциях сопровождается вовлечением в воспалительный процесс тканей головного мозга и его оболочек (энцефалит, менингит), повышением внутричерепного давления и присоединением судорог.
Возможен также механический перелом ключицы, с повреждением нервного сплетения, расположенного вблизи, возможно механическое повреждение лицевого нерва с формированием в дальнейшем пареза (ослабления) лицевого нерва. При тяжёлых родах возможно формирование ротационного подвывиха шейных позвонков.
Классификация и стадии развития перинатальной энцефалопатии
Перинатальные поражения ЦНС в зависимости от основного повреждающего фактора:
Длительность острого периода:
Восстановительный период длится от месяца до года, у недоношенных детей этот период удлиняется до 2 лет.
Осложнения перинатальной энцефалопатии
В случае тяжёлого поражения нервной системы и несвоевременного начала комплексного лечения впоследствии возможно формирование серьёзных нарушений:
Диагностика перинатальной энцефалопатии
В тех случаях, когда неврологические нарушения были ярко выражены изначально, диагноз перинатальной энцефалопатии устанавливается непосредственно в роддоме и ребёнок своевременно направляется в отделение неонатологии для интенсивной терапии.
В таком случае диагноз ставится на основании:
Далее невролог назначает ребёнку обследование:
При осмотре глазного дна отмечается ангиопатия сосудов глазного дна: сужение артерий, расширение и патологическая извитость вен. Однако провести осмотр глазного дна у маленького ребёнка не всегда удаётся, так как он не может зафиксировать взор в нужную для осмотра точку.
Лечение перинатальной энцефалопатии
Лечение перинатальной патологии в острый период проводится в отделении неонатологии.
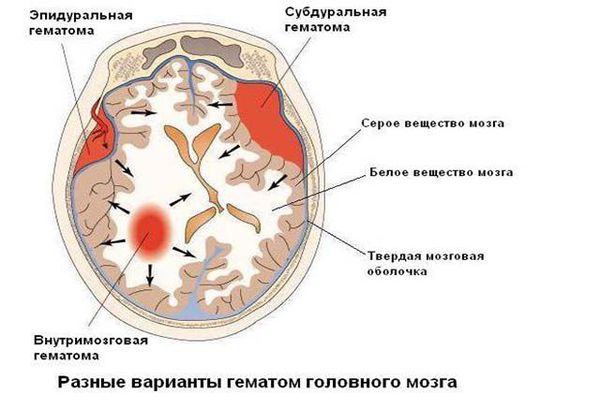
Оперативное лечение может понадобиться при наличии у ребёнка большой гематомы внутри полости черепа — её удаление возможно только хирургическим путём.
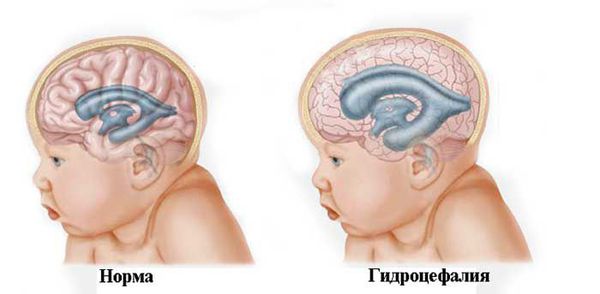
При нарастающей закрытой гидроцефалии, чтобы избежать атрофии головного мозга от сдавления его жидкостью, детям проводят шунтирующую операцию — устанавливают шунт (пластиковую трубочку, по которой лишняя жидкость из полости черепа отводится в брюшную полость и там всасывается).
Однако большинство родителей сталкивается с необходимостью лечения ребёнка с перинатальной энцефалопатией в восстановительный период до 1 года в связи с нарушением мышечного тонуса, задержкой развития, гипертензионно-гидроцефальным синдромом и прочими проявлениями.
Наибольшего эффекта можно добиться с помощью комплексного лечебного подхода.
ЛФК — лечебная физкультура. Может включать различные виды:
Микротоковая рефлексотерапия (МТРТ) — новая медицинская технология, разрешённая Минздравом РФ и рекомендованная для лечения детей с органическим поражением головного мозга, с задержками развития двигательного, речевого, психического развития и ДЦП. Лечение проводится в амбулаторном режиме в реабилитационных центрах в различных регионах РФ.
Лечебное воздействие физиологичное и безболезненное, оказывается токами микроамперного диапазона на нейрорефлекторные зоны на различных участках кожного покрова. Микротоки в 10 раз меньшие, чем при стандартной физиотерапии. Лечение проводится по индивидуальной схеме с учётом всех имеющихся у ребёнка проявлений перинатальной энцефалопатии.
В процессе лечения восстанавливается нормальная рефлекторная деятельность головного мозга, нормализуется мышечный тонус: спастичные (напряжённые) мышцы — расслабляются, гипотоничные (ослабленные) — стимулируются. МТРТ стабилизирует тонус сосудов головного мозга, что позволяет скомпенсировать внутричерепное давление.
Мочегонные препараты целесообразно использовать только при повышении внутричерепного давления (расширение ликворных пространств на НСГ, наличие клинических проявлений гипертензионно-гидроцефального синдрома).
Прогноз. Профилактика
В качестве профилактики необходимо минимизировать факторы риска при беременности и родоразрешении. Важнейшей задачей является предупреждение внутриутробной гипоксии. Для этого важно провести адекватную терапию имеющихся хронических заболеваний и своевременную коррекцию течения осложнённой беременности.
Опухоли основания черепа (хирургическое лечение)
Общая информация
Краткое описание
Гетерогенная группа различных внутричерепных новообразований, возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга, лимфатической ткани, кровеносных сосудов мозга, черепномозговых нервов, мозговых оболочек, черепа, железистых образований мозга (гипофиза и эпифиза).
Первичные опухоли мозга, которые встречаются редко, зарождаются в ткани самого мозга и не очень часто образуют метастазы.
Вторичные – метастазы в мозг, которые чаще всего возникают при карциномах легкого, грудной железы, желудочно-кишечного тракта и щитовидной железы, реже метастазируют в мозг саркома, меланобластома.
Тип опухоли определяется клетками, её формирующими. В зависимости от локализации и гистологического варианта формируется симптоматика заболевания [1].
D33.3 Доброкачественное новообразование черепных нервов
D33.7 Доброкачественное новообразование других уточненных частей ЦНС
D35.2 Доброкачественное новообразование гипофиза
D35.3 Доброкачественное новообразование краниофарингиального протока
D42.0 Новообразования неопределенного или неизвестного характера оболочек головного мозга
D43.0 Новообразования неопределенного или неизвестного характера головного мозга над мозговым наметом.
D43.3 Новообразования неопределенного или неизвестного характера черепных нервов
D43.7 Новообразования неопределенного или неизвестного характера других частей ЦНС.
G06.0 Внутричерепной абсцесс и гранулема
Q04.8 Другие уточненные врожденные аномалии (пороки развития) мозга
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: нейрохирурги, онкологи.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
К опухолям основания черепа относится большая группа разных по своему происхождению и степени дифференцировки новообразований, локализация которых является основным фактором, влияющим на формирование присущей им клинической картины [2] и постановка диагноза.
При формулировке морфологического диагноза рекомендовано использование классификации ВОЗ опухолей ЦНС 2007 г. (для глиом – с указанием степени злокачественности опухоли – grade I, II, III или IV) [3],
Таблица 1. ВОЗ – классификация опухолей ЦНС (2007) [4]


Таким образом, на основании ВОЗ классификации опухоли основания черепа можно разделить на несколько различных групп:
1.Опухоли, растущие из твердой мозговой оболочки, выстилающей внутреннюю поверхность основания черепа (менингиомы, гемангиоперицитомы).
2. Опухоли, имеющие местом исходного роста костные или хрящевые структуры основания черепа (фиброзная остеодисплазия и остеома, хондрома и хондросаркома, хордома, плазмоцитома).
3. Некоторые внутричерепные опухоли, которые в процессе своего роста поражают костно-оболочечные структуры основания, например, невриномы гассерова узла или дистальных ветвей тройничного нерва. В этом плане, хотя и несколько условно, к опухолям основания черепа можно отнести и невриномы слухового нерва, которые с самого начала своего развития могут разрушать пирамиду височной кости. Нередко аденомы гипофиза, инвазирующие кавернозный синус, разрушают кости основания черепа и распространяются экстракраниально, в частности, в подвисочную ямку.
4. Экстракраниальные опухоли, которые по мере своего роста проникают в полость черепа (злокачественные опухоли, ювенильная ангиофиброма, рабдомиосаркома, лимфома носа и др.). Также к этой группе можно отнести и гломусные опухоли, развивающиеся из гломусных телец в барабанной полости или области яремного отверстия.
5. Метастазы злокачественных опухолей, чаще всего рака различных органов и систем.
6. Опухолеподобные процессы (эозинофильная гранулема, псевдотумор) и заболевания, имитирующие опухоль (абсцесс, паразитарные заболевания, мукоцеле, гранулематоз Вегенера).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
Анализы должны быть не позднее 10 дневной давности до момента поступления.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
Таблица 4
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
Таблица 5
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы и анамнез
Жалобы:
Физикальное обследование
Неврологический статус:
Опухоль может располагаться в передней, средней или задней черепной ямке, что, как правило, определяет различие развивающихся при этом очаговых симптомов.
• Психомоторные нарушения. При поражении опухолью отделов мозга, отвечающих за память, отмечается ее нарушение, а также страдает внимание. При этом больной становится рассеянным, раздражительным, у него может измениться характер.
• Так же дополнительно с диагностической целью опухолей головного мозга используются определения онкомаркеров в крови (нейронспецифическая енолаза (nse), белок S 100, альфа фетопротеин, бета-HCG) и методы молекулярной биологии (проточная цитометрия, определение онкогенов, хромосомных аномалий и др.).
Инструментальные исследования
Диагноз опухоли основания черепа устанавливается на основании данных нейровизуализации – МРТ или КТ (стандарт) [1,5].
Компьютерная томография (КТ) верифицирует опухолевый процесс у 92–96% больных с опухолями основания черепа. Наибольшие сложности для КТ диагностики представляют низкоплотные и плоские опухоли основания черепа, в том числе и средней черепной ямки. Оптимальная толщина исследуемого слоя на основании черепа составляет 1–2 мм, тогда как в области свода толщина среза достигает 8–10 мм.
При выполнении компьютерной томографии головы условно выделяют три анатомических уровня: а) базальный, включающий сведения о структурах задней черепной ямки и о базальных отделах конечного мозга; б) средний, дающий представление о базальных ядрах; в) верхний, уточняющий состояние верхних отделов коры полушарий большого мозга. При изучении медиобазальных опухолей с помощью метода компьютерной томографии учитываем общепринятые прямые и косвенные признаки, характерные для новообразований. Прямыми признаками являлись изменения рентгеновской плотности, определяемые визуально и по коэффициенту поглощения. К косвенным признакам относятся дислокация срединных структур, смещение и деформацию ликворных образований, изменения величины и формы желудочков мозга. Для повышения информативности КТ диагностики при опухолях, особенно изоденсивных и гиподенсивных форм, целесообразно прибегать к усилению контрастности опухоли с помощью внутривенного введения рентгенконтрастного вещества. Небольшие по размерам опухоли, расположенные на основании черепа, в том числе и в медиобазальных структурах, как правило, визуализируются только после внутривенного усиления. С помощью компьютерной томографии при опухолях медиальных отделов малого крыла клиновидной кости хорошо выявлялся локальный гиперостоз в области наклоненных отростков и канала зрительного нерва.
Магнитно-резонансная томография (МРТ) является наиболее оптимальным диагностическим методом, который не только верифицирует опухоль, но и визуализирует взаимоотношение опухоли с окружающими структурами, в том числе с сосудами артериального круга, венозными синусами, мозговой тканью. Большинство опухолей основания черепа независимо от их гистологического типа, на Т2-взвешенных томограммах представляются изоинтенсивными или гипоинтенсивными образованиями по сравнению с корой головного мозга. На Т1-взвешенных томограммах опухоли определяются либо в виде гипоинтенсивных или умеренно гиперинтенсивных структур. Большинство опухолей основания черепа на МР-томограммах имеют гомогенный характер строения. Встречающиеся гетерогенные варианты обусловлены наличием в них кальцификатов, кровоизлияний, кист или повышенной васкуляризации опухоли. Независимо от гистологического типа большинство опухолей выглядят на Т1-взвешенных томограммах изо- или гипоинтенсивными по сравнению с корой головного мозга. При этом на Т2-взвешенных томограммах изменения сигнала варьируют от гипоинтенсивного до умеренно гиперинтенсивного. При внутривенном контрастном усилении с помощью парамагнитных и рентгенконтрастных веществ практически все опухоли характеризуются выраженным гомогенным накоплением контрастного вещества. Это обусловлено отсутствием в капиллярах образований гемато-тканевого барьера, типичного для мозговых капилляров. Смещённые сосуды на поверхности опухоли видны как точечные или извитые участки пониженной интенсивности сигнала и, как правило, хорошо определяются на фоне перифокального отёка на Т2-взвешенных изображениях. Смещённые артериальные сосуды чаще всего выявляются при расположении опухоли под основанием мозга. Щель ликворных пространств на поверхности опухоли выявляется в большинстве наблюдений по наружному контуру опухоли с повышенной интенсивностью сигнала на Т2-взвешенных томограммах и пониженной – на Т1-взвешенных изображениях, не отличаясь по контрастности от ликворных пространств, расположенных на некотором отдалении. Окклюзия кавернозного синуса лучше определяется на томограммах в коронарных и аксиальных плоскостях. Более углубленную информацию о состоянии кровотока в синусе можно получить при использовании МРТ с дополнительным внутривенным усилением. Использование комбинированного метода визуализации артерий и вен по данным МРТ позволяет одновременно выявляеть ткань опухоли на фоне артериальных и венозных стволов.