идиопатический тромбоцитоз код по мкб 10
Эссенциальный тромбоцитоз
Рубрика МКБ-10: D75.2
Содержание
Определение и общие сведения [ править ]
Синонимы: семейная тромбоцитемия, наследственная тромбоцитемия
Этиология и патогенез [ править ]
Семейный тромбоцитоз вызван зародышевыми мутациями в гене THPO (3q26,3-q27) или в гене MPL (MPL S505N) (1p34)
Клинические проявления [ править ]
Семейный тромбоцитоз обычно проявляется при рождении, но может быть обнаружен в любом возрасте. Пациенты часто выявляются при рутинном анализе крови. Клиническая картина схожа со спорадической эссенциальной тромбоцитемией и может включать в себя нарушения микроциркуляции, приводящие к кратковременным эпизодам обмороков и головокружений, повышенный риск тромботических осложнений, кровоизлияний, а также легкую спленомегалию. Пациенты с мутациями в гене MPL также часто демонстрируют наличие фиброза костного мозга, но, по-видимому, не имеют геморрагических осложнений. Ход заболевания более мягкий, чем при спорадической эссенциальной тромбоцитемии, и он лишен риска злокачественной трансформации или прогрессирования к миелофиброзу с миелоидной метаплазией.
Эссенциальный тромбоцитоз: Диагностика [ править ]
Диагноз основан на выявлении повышенного уровня тромбоцитов (более 450х10 9 /л) и исключении вторичных причин тромбоцитемии. Для подтверждения диагноза требуется генетическое тестирование.
Дифференциальный диагноз [ править ]
Эссенциальный тромбоцитоз: Лечение [ править ]
Лечение основано на использовании ацетилсалициловой кислоты в низкой дозе. Консенсус в отношении использования терапии снижения уровня тромбоцитов отсутствует, несмотря на повышенный риск тромбозов.
Профилактика [ править ]
Повышенный риск тромбозов и частое развитие фиброза костного мозга при мутации гена MPL может влиять на продолжительность жизни.
Другие болезни крови и кроветворных органов (D75)
Исключен: наследственный овалоцитоз (D58.1)
Исключена: эссенциальная (геморрагическая) тромбоцитемия (D47.3)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Экстрагенитальная патология в акушерстве: Хронические миелопролиферативные заболевания и беременность
Под редакцией Соколовой М.Ю.
Код МКБ-10: эссенциальная тромбоцитемия D 47.3, истинная полицитемия D 45, идиопатический миелофиброз D 47.1
Классификация
В соответствии с последней классификацией ВОЗ (2001), среди ХМПЗ выделяют 3 нозологические формы: эссенциальную тромбоцитемию, истинную полицитемию и идиопатический миелофиброз (ИМ).
Различают следующие стадии ИП:
В развитии ИМ выделяют следующие стадии:
Диагностика
Среди общих симптомов ХМПЗ отмечаются так называемые ослабляющие конституциональные симптомы: субфебрилитет, потеря массы тела, повышенная потливость, а также кожный зуд различной степени выраженности, усиливающийся после водных процедур. Сосудистые осложнения, характеризующиеся многочисленными клиническими проявлениями, являются основной причиной, угрожающей здоровью и жизни пациентов с ХМПЗ. Среди микроциркуляторных сосудистых расстройств преобладают нарушения на уровне головного мозга: мучительные мигрени, головокружения, тошнота и рвота, транзиторные ишемические атаки, инсульты головного мозга, психические расстройства, преходящие нарушения зрения и слуха. Кроме того, микрососудистые осложнения проявляются стенокардией, эритромелалгией, характеризующейся приступами острых жгучих болей в пальцах верхних и нижних конечностей с багровым покраснением кожи и отеком. Тромбозы венозных и артериальных сосудов составляют вторую группу сосудистых расстройств при ХМПЗ и нередко являются причиной летальных исходов (тромбоз глубоких вен нижних конечностей, тромбоэмболия легочной артерии и ее ветвей, инсульты головного мозга, инфаркты миокарда и других органов, тромбозы печеночных и нижней полой вены с развитием синдрома Бадда-Киари). Геморрагические осложнения, спонтанные или спровоцированные даже малыми оперативными вмешательствами, варьируют от незначительных (носовые, десневые кровотечения, экхимозы) до непосредственно угрожающих жизни кровотечений (желудочно-кишечные и другие полостные кровотечения). Спленомегалия, являющаяся характерным симптомом всех ХМПЗ, развивается на разных стадиях заболеваний. Причинами увеличения селезенки являются как депонирование избыточного количества клеток крови при ЭТ, 2А стадии ИП, так и развитие экстрамедуллярного гемопоэза при 2В стадии ИП и ИМ. Нередко спленомегалии сопутствует увеличение печени, хотя встречается и изолированная гепатомегалия. Нарушение обмена мочевой кислоты (гиперурикемия и урикозурия) также является общим признаком всех ХМПЗ. Клинически проявляется почечной коликой, мочекаменной болезнью, подагрой, подагрической полиартралгией и их сочетанием. (1,3)
Стадия гематологических исходов, являющаяся проявлением естественной эволюции ХМПЗ, характеризуется развитием миелофиброза разной степени выраженности или трансформацией в острый лейкоз. Кроме того, возможна взаимная трансформация ХМПЗ, поэтому в настоящее время не является ошибкой смена диагнозов ИП, ЭТ или ИМ. (2)
Неблагоприятные исходы беременности при сочетании с ХМПЗ до появления новых препаратов и разработки современных методов лечения наблюдались в 50-60%. Наиболее частыми осложнениями беременности являются самопроизвольные выкидыши на различных сроках, задержка внутриутробного развития плода (ЗВУР), внутриутробная гибель плода, преждевременные роды, отслойка плаценты, преэклампсия. (5, 6)
В начальных стадиях ИП основные проявления заболевания связаны с плеторическим синдромом (гиперпродукция эритроцитов), проявляющимся эритроцианотической окраской кожи лица и видимых слизистых оболочек, особенно мягкого неба, резко контрастирующей с обычной окраской твердого неба (симптом Купермана), чувством жара, повышением температуры конечностей. В то же время некоторые пациенты адаптированы к плеторе и могут не предъявлять никаких жалоб. Примерно у 25% больных в дебюте заболевания развиваются венозные тромбозы, инфаркт миокарда или церебральные нарушения, а в 30-40% случаев отмечены проявления геморрагического синдрома. Кожный зуд наблюдается у каждого второго пациента. Выявляется сплено- и гепатомегалия, а также различные проявления тромбогеморрагического синдрома. В фазе гематологических исходов постэритремический миелофиброз развивается у 10-20% больных, трансформация в острый лейкоз встречается в 20-40% случаев. (1,3)
Увеличение селезенки является основным клиническим симптомом при ИМ и встречается у 97-100% пациентов. ИМ долгое время протекает бессимптомно, и спленомегалия выявляется случайно. Наиболее частой причиной обращения к врачу у пациентов с ИМ является слабость, причиной которой является анемия у половины пациентов, в том числе тяжелой степени у 25%. При значительной спленомегалии пациенты часто жалуются на тяжесть в области живота, ощущение сдавления желудка и кишечника, периодические острые боли, вызываемые инфарктом селезенки и периспленитом, Гепатомегалия встречается более, чем у половины больных на момент диагностики. Эволюция ИМ приводит к развитию острого лейкоза у 5-20% больных. (2)
ЭТ может быть заподозрена при стойком увеличении количества тромбоцитов более 600×10 9 /л. В костном мозге обнаруживается пролиферация большого количества гиперплазированных многодольчатых мегакариоцитов. Костный мозг обычно нормо- или гиперклеточный. Изменений со стороны эритроидного и гранулоцитарного ростков кроветворения не отмечается.
Наличие ИП следует предположить при повышении уровня гемоглобина более 165 г/л у женщин. Как правило, содержание лейкоцитов и тромбоцитов также увеличено и составляет 10-12х10 9 /л и более 400х10 9 /л соответственно. Как правило, отмечается повышение щелочной фосфатазы в нейтрофилах в 80% случаев и витамина В12 в сыворотке. При исследовании костного мозга определяется типичная картина его гиперклеточности с пролиферацией трех ростков кроветворения и нередко гиперплазией мегакариоцитов.
В связи со схожестью клинико-морфологических особенностей необходима как внутригрупповая дифференциация, так и с Ph-положительным лейкозом (хроническим миелолейкозом) на основании клинико-лабораторных данных. (2)
Лечение
Программа лечения ХМПЗ во время беременности:
В послеродовом периоде, опасном по развитию тромбоэмболических осложнений, необходимо продолжение лечения в течение 6 недель. В связи с тем, что рекомбинантный ИФ-α экскретируется с молоком, грудное вскармливание во время лечения противопоказано. (6)
Тромбоцитоз
Общие сведения
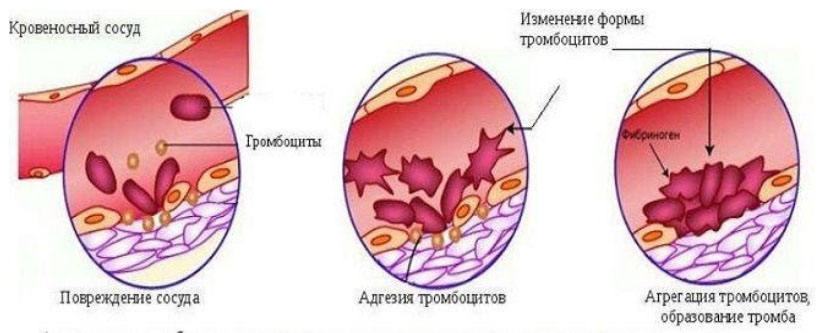
Тромбоциты — элементы крови, которые образуются в красном костном мозге из мегакариоцитов. Из одного мегакарикариоцита образуется 5-10 тысяч зрелых тромбоцитов, продолжительность жизни которых составляет 5-9 дней. Потом они разрушаются в селезенке и печени. Около 70% тромбоцитов находится в крови и располагаются они вблизи стенок сосудов, а 30% — в селезенке. В организме тромбоциты принимают участие в гемостазе (сложная система свертывания крови) и остановке кровотечений.
Соприкасаясь с раневой поверхностью сосуда, они активируются, изменяя форму, и склеиваются друг с другом, образуя тромб вместе с фибриногеном. У здорового человека количество тромбоцитов в норме 180-400 × 10 в 9/л. То есть верхняя граница нормы находится в пределах 350-400×10 в 9/л.
Тромбоцитоз — это увеличение количества тромбоцитов в крови выше 450×10 в 9/л, что не является нормой. Если при количестве тромбоцитов до 1000×109/л риска тромбозов и геморрагий не наблюдается, то гипертромбоцитоз (уровень кровяных телец более 1000×10 в 9/л) сопровождается высоким риском тромбогеморрагических осложнений. Тромбоцитоз отмечается при различных состояниях и заболеваниях.
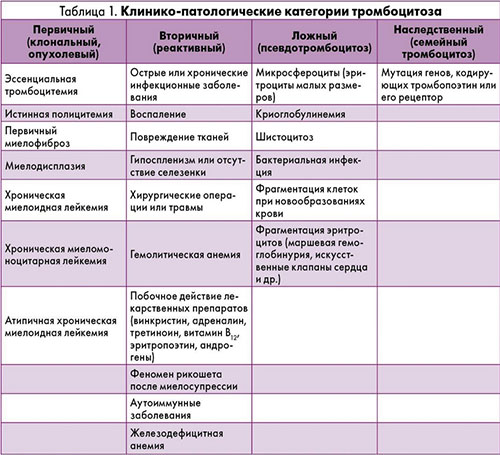
Реактивный или вторичный тромбоцитоз является ответом на различные изменения в организме инфекционного, воспалительного и другого генеза. Он составляет 80-90% случаев тромбоцитозов и является результатом активации мегакариоцитопоэза. Устранение причины (например, лечение инфекционного заболевания или анемии) сопровождается нормализацией уровня тромбоцитов. Однако, есть и истинный первичный тромбоцитоз (синоним эссенциальная тромбоцитемия) — это патология крови, относящаяся к миелопролиферативным заболеваниям (клональная пролиферация мегакариоцитов). Код тромбоцитоза по мкб-10 D75.2 (эссенциальный тромбоцитоз). Данная патология встречается в возрасте 50-60 лет, а также у женщин до 30 лет. Очень редко диагностируется у детей (у них чаще встречается наследственный тромбоцитоз). Из группы миелопролиферативных заболеваний, протекающих с тромбоцитозом, можно так же назвать истинную полицитемию и первичный миелофиброз.
Патогенез
Основная гипотеза развития эссенциального тромбоцитоза — наследственная предрасположенность, которая реализуется в заболевание под действием факторов, повреждающих геном. В результате происходит злокачественное перерождение. Наследственная предрасположенность связана с носительством гена JAK2 и активацией определенного сигнального пути, который регулирует клеточный рост. Это путь передачи сигнала от рецепторов тромбопоэтина и эритропоэтина JAK2-киназой, который вызывает гиперплазию миелоидного ростка и объясняет патогенез миелопролиферативных заболеваний. Семейство JAK-киназы включает белки: JAK1, TYK2, JAK2, JAK3. У 4-8% больных первичным тромбоцитозом есть мутации в гене MPL, который кодирует рецептор тромбопоэтина, являющегося фактором роста и развития мегакариоцитов.
Реактивный тромбоцитоз связан с увеличением продукции тромбопоэтических факторов, которые активируют предшественников мегакариоцитов или зрелые мегариоциты. Основную роль в стимуляции тромбоцитопоэза играет интерлейкин-6. Реактивный тромбоцитоз имеет транзиторную форму (например, при травме, операциях, остром кровотечении) или длительно персистирующую (при злокачественных опухолях, железодефицитной анемии, хронические инфекционных и воспалительных процессах).
Классификация
Бывает трудно по клиническим проявлениям и лабораторным данным отличить опухолевый тромбоцитоз от реактивного, поскольку степень повышения тромбоцитов не всегда разграничивает эти состояния. Все же первичный тромбоцитоз встречается реже и составляет 10-15% среди больных, имеющих повышенный уровень тромбоцитов. Это опухоли системы крови, обусловленные клональной пролиферацией мегакариоцитов. Сегодня мы коснемся одного из миелопролиферативных новообразований — эссенциальная тромбоцитемия. Синонимом данного заболевания является идиопатический тромбоцитоз. Это заболевание костного мозга, которое протекает с пролиферацией мегакариоцитов и увеличением тромбоцитов до 1000-3000 х 10 в 9/л. Начальные формы заболевания имеют умеренный тромбоцитоз (450-600 х 10 в 9/л). Тромбоциты могут варьировать в размерах (анизоцитоз).
Эссенциальная тромбоцитемия достаточно редкое заболевание — встречаемость 1,5-2,5 случая на 100 тысяч населения. Проявляется периодическим тромбозом и неврологическими нарушениями (головная боль, головокружение, нарушение зрения).
Характерны жалобы на жжение и онемение пальцев кистей и стоп, перемежающуюся хромоту, нарушение зрения, кровотечения при незначительных травмах и перенесенные тромбозы в течение последнего времени. В течение нескольких лет подряд в анализах крови у больных отмечается стойкий тромбоцитоз. При длительном течении пролиферация мегакариоцитов приводит к замещению костного мозга коллагеном — развивается фиброз, который носит название вторичный пост-тромбоцитемический миелофиброз. У некоторых больных происходит прогрессирование и переход в бластную трансформацию (острый лейкоз).
Посетив форум, посвященный данному заболеванию, можно сделать вывод о том, что достигнуты успехи в лечении и прогнозировании рисков, в создании новых препаратов с патогенетическим действием. Это все стало возможным благодаря расшифровке молекулярно-генетических механизмов заболевания. Исследование молекулярно-генетических поломок позволяет выявить больных в молодом возрасте и назначить соответствующее лечение.
Причины тромбоцитоза
При наличии у взрослых хирургических, соматических или опухолевых заболеваний тромбоцитоз носит реактивный характер. Причинами реактивного тромбоцитоза являются:
Если у детей чаще всего встречается вторичный тромбоцитоз, то тромбоцитоз у взрослых может носить первичный характер и быть связанным с миелопролиферативными новообразованиями. В эту группу входят:
К критериям эссенциальной тромбоцитемии относится тромбоцитоз выше 450×10 в 9/л, преимущественная пролиферация в костном мозге мегакариоцитарной линии (увеличивается количество зрелых мегакариоцитов) и мутации CALR, MPL и JAK2.
Симптомы
Наследственные тромбоцитозы и реактивные чаще всего протекают бессимптомно и для них не характерны, как при первичных тромбоцитозах, нарушения микроциркуляции. У половины больных эссенциальным тромбоцитозом тоже отмечается бессимптомное течение, и только при выполнении анализа крови выявляется это заболевание. У других больных на первый план выступают симптомы тромбоза сосудов и кровоизлияния. На первоначальном этапе заболевания постепенно увеличивается опухолевая масса, и в течение первых лет развиваются тромбозы и тромбоэмболии, а у пожилых это происходит на фоне атеросклероза и сердечно-сосудистой патологии. Факторы, которые способствуют развитию тромбозов:
Нарушения микроциркуляции проявляются акроцианозом, болями, жжениями в пальцах, синдромом Рейно (похолодание конечностей). Нарушения кровоснабжения головного мозга проявляются ухудшением зрения, периодической хромотой или нарушением походки, транзиторными ишемическими атаками, нарушением речи и ясности сознания, головными болями или мигренью, головокружением. Развиваются тромбозы сетчатки глаза и кровоизлияния в стекловидное тело. С микротромбозами связаны неврологические проявления. Иногда, наоборот, заболевание начинается с геморрагического синдрома — кровотечения при незначительных травмах. У 50% больных увеличивается селезенка, а у 20% – печень.
Анализы и диагностика
Общий анализ крови с подсчетом тромбоцитов является первичным анализом, в котором выявляют патологию. Если выявлен тромбоцитоз в общем анализе крови необходимо провести повторный анализ через несколько недель. Если количество кровяных пластинок более 450×10 в 9/л во всех последующих анализах, больного тщательно обследуют для выяснения причины таких изменений. Для этого проводят следующие исследования:
Диагностическими критериями эссенциальной тромбоцитемии являются: постоянный тромбоцитоз (вышек 450×10 в 9/л) и пролиферация мегакариоцитарного ростка в костном мозге. Количество тромбоцитов нередко превышает 1000×10 в 9 /л. Для них характерен анизоцитоз (разные размеры) и появление атипично крупных форм. Иногда встречаются ядросодержащие обрывки мегакариоцитов. Уровень гемоглобина от 100-160 г/л. Появление гипохромных и маленьких эритроцитов связано с дефицитом железа вследствие хронических кровотечений.
Лечение тромбоцитоза
Нужно отметить, что при реактивном тромбоцитозе специального лечения не требуется, а уровень тромбоцитов нормализуется после лечения основного заболевания. Тем не менее, реактивные тромбоцитозы сопровождаются повышенной агрегацией тромбоцитов, поэтому больным назначаются дезагреганты (антиагреганты). Профилактика сердечно-сосудистых рисков одновременно снижает риск тромбозов, и она заключается в постоянном приеме препаратов ацетилсалициловой кислоты.
Что касается первичных форм заболевания, то лечение тромбоцитоза в этих случаях предусматривает сдерживание прогрессирования болезни и симптоматическую терапию для улучшения качества жизни пациентов. При адекватном лечении и проведении профилактики сосудистых осложнений можно добиться ремиссии и проявлений болезни не будет в течение многих лет.
Во всех случаях до получения результатов исследования костного мозга проводится симптоматическое лечение — профилактика тромбозов, нормализация давления, сахара крови. При признаках нарушения микроциркуляции (снижение зрения, энцефалопатия, почечная недостаточность, ухудшение кровообращения в конечностях) как симптоматическая терапия проводится тромбоцитаферез. Но эта процедура дает кратковременный эффект и для выраженного снижения тромбоцитов необходимо несколько сеансов. Из нежелательных эффектов тромбоцитафереза можно назвать усиление коагуляции, поэтому данная процедура рассматривается как временная симптоматическая терапия и не заменяет специфическую циторедуктивную терапию. Иногда при высоком тромбоцитозе уже на время постановки диагноза назначаются препараты гидроксикарбамида в дозе 15 мг/кг веса/сутки, которая в последующем корректируется.
Цитостатики сдерживают бурный рост опухолевых клеток и применяются в виде монотерапии. Стандартных схем их применения при данном заболевании не существует. Наиболее часто применяется гидроксимочевина (Гидреа, Гидкорсикарбамид Медак). Эффективность ее достаточно высокая, что доказано в клинических исследованиях. Чаще всего используется ежедневный прием или интермитирующий, если назначаются препараты цитарабина (Алексан, Цитозар, Цитостадин, Цитарабин-ЛЭНС, по 10-14 дней каждого месяца). Также возможно назначение препартов меркаптопурина (Меркаптопурин, Пури-Нетол). Доза подбирается индивидуально с учетом переносимости и улучшения показателей крови.
При установленном диагнозе эссенциальной тромбоцитемии лечение проводится с учетом риска появления тромбозов. Низкий риск определяется у молодых лиц с незначительным повышением тромбоцитов и нормальным содержанием или же незначительным повышением лейкоцитов.
Такие больные имеют низкий риск трансформации в бластную форму и длительную выживаемость (15-20 лет). В тоже время риск развития отдаленных нежелательных реакций циторедуктивной терапии у них превышает риск дальнейшего прогрессирования болезни. Этой группе больных проводится наблюдение и профилактика сосудистых осложнений антиагрегантами.
В группе высокого риска тромбозов, когда есть преходящая ишемия органов, тромбофлебиты вен конечностей, тромбоциты более 1000 х 10 в 9/л (или их количество увеличилось в течение трех месяцев на 300 х 10 в 9/л), назначается циторедуктивная терапия как монохимиотерапия, лечение интерферонами или сочетание химиотерапии и препаратов интерферонов. В группе промежуточного риска тромбоэмболических осложнений больным, в зависимости от клинической ситуации, предлагается различная терапия. У больных до 60 лет при тромбоцитах меньше 1000 х 10 в 9/л ограничиваются наблюдением и назначением антиагрегантов.
Если уровень тромбоцитов выше, то у молодых пациентов используют интерфероны или анагрелид (ингибирует быстрое созревание мегакариоцитов, тем самым уменьшает количество кровяных пластинок в крови). У молодых очень редко применяется гидроксимочевина, поскольку при длительном приеме препарата возможен лейкемогенный эффект (развитие вторичного лейкоза). У лиц старше 60 лет преимущество имеют цитостатики (гидроксимочевина). При недостаточной ее эффективности или непереносимости применяется анагрелид. При лечении стараются достичь уровня тромбоцитов до 600 х 10 в 9/л. В фазе бластной трансформации лечение проводится по программе лечения острого лейкоза.
При назначении цитостатиков контроль анализа крови проводят еженедельно в начале лечения, а спустя 2 месяца — ежемесячно. При приеме этой группы препаратов при развитии синдрома лизиса опухоли назначают обильное питье и аллопуринол 300-600 мг/сутки. Препараты интерферона-альфа эффективны у 80-90% пациентов с эссенциальной тромбоцитемией. Около 20-25% больных прекращают терапию из-за непереносимости препаратов. Побочные эффекты: боли в мышцах, гриппоподобный синдром, выраженная слабость, анемия, аутоиммунные осложнения, лейкопения, токсичность в отношении печени, депрессия. Кроме того, эффект интерферонов сохраняется исключительно во время лечения. Тем не менее, лечение интерферонами целесообразно у молодых лиц, а также у женщин, планирующих беременность.
Интерфероны, как препараты первой линии, применяются:
Дозировка интерферонов составляет от 3 до 10 млн. МЕ на одно введение, а режим выбирается индивидуально — ежедневно, через день или 5 дней в неделю. При длительном лечении чаще всего применяется 3 млн. МЕ подкожно трижды неделю. Перспективным является использование пегилированных форм интерферона. При недостаточной эффективности возможно сочетанное применение интерферон альфа + цитостатик. Такая комбинация в некоторых случаях повышает эффективность.
Ингибитор фосфодиэстеразы III (препарат Анагрелид) специфический препарат, вызывающий уменьшение количества тромбоцитов, зависящее от дозы, а также снижает их агрегацию. Используют минимальную эффективную дозу для поддержания тромбоцитов ниже 600 х 10 в 9/л или в пределах нормы. У большинства больных это достигается при применении дозы 1,5-5,0 мг в день, разделенную на два приема. Начинают лечение с 1 мг 2 раза в сутки, а потом увеличивают раз в неделю пока уровень тромбоцитов не уменьшится. Большинство побочных эффектов (тахикардия, головная боль, задержка жидкости) слабо выражены и уменьшаются при продолжении лечения. Препарат является первой линией лечения при промежуточном риске тромбозов до 60-летнего возраста, и при высоком риске тромбозов до 40-летнего возраста.
Лечение, направленное на снижение агрегации тромбоцитов. Для всех пациентов рекомендованы препараты ацетилсалициловой кислоты, которые применяют в дозе 40 мг в день. При ее непереносимости показано назначение Клопидогрела (75 мг в день) или тиклопидина (Тиклид, Тикло, Аклотин 500-750 мг в день). Назначение ацетилсалициловой кислоты с анагрелидом сопровождается повышенным риском кровотечений.