б12 дефицитная анемия код по мкб 10
Витамин-B12-дефицитная анемия (D51)
Исключены: дефицит витамина B12 (E53.8)
Врожденная недостаточность внутреннего фактора
Мегалобластная наследственная анемия
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Витамин В12 дефицитная анемия у детей. Клинические рекомендации.
Витамин В12 дефицитная анемия у детей
Оглавление
Ключевые слова
Термины и определения
1. Краткая информация
1.1 Определение
Анемия – состояние, при котором снижается общее количество гемоглобина в организме. Снижение концентрации гемоглобина в крови является ключевым показателем, поскольку может быть измерено напрямую.
1.2 Этиология и патогенез
Основные причины развития витамин-В12-дефицитной анемии:
Снижение поступления витамина В12 с питанием (у грудных детей, чьи матери имеют дефицит витамина В12, строгая вегетарианская диета)
Снижение всасывания (дефицит внутреннего фактора Кастла, резекция желудка, нарушение всасывания в подвздошной кишке вследствие болезней тонкого кишечника, резекции кишечника)
Повышенные потери в кишечнике (глистная инвазия, синдром слепой кишки)
Нарушение транспорта витамина В12 из кишечника в ткани (наследственный дефицит транскобаламина)
Синдром Иммерслунд-Гресбек – сочетание протеинурии с нарушением всасывания комплекса витамина В12 и внутреннего фактора в тонком кишечнике, редкое заболевание, обусловленное мутацией генов и дебютирующее в раннем детстве.
Цианкобаламин (витамин В12) содержится в пищевых продуктах животного происхождения (мясе, рыбе). Запасы витамина В12 в организме взрослого человека составляют около 5 мг, и если учесть, что за сутки теряется около 5 мкг, то полное истощение запасов при отсутствии поступления (нарушение всасывания, вегетарианская диета) наступает только через 3 года.
Однако существует ряд причин, которые могут привести к развитию острой витамин В12 дефицитной анемии: 1) длительный наркоз закисью азота [3], 2) тяжелые заболевания с массивными трансфузиями, диализом, полным парентеральным питанием.
Дефицит витамина В12 может быть вызван плохим питанием, нарушенным всасыванием (врожденный или приобретенный дефицит внутреннего фактора, дефект рецептора к комплексу витамина В12 и внутреннего фактора в тонком кишечнике при синдроме Иммерслунд-Гресбек, кишечные заболевания) или нарушением метаболизма (врожденная ферментная патология, дефицит транскобаламина, воздействие закиси азота).
Недостаточное поступление витамина В12 с пищей редко встречается у детей, хотя может наблюдаться у грудных детей, чьи матери сами имеют дефицит витамина В12. Пернициозная анемия, которая обычно является причиной дефицита витамина В12 у взрослых, редко встречается у детей. Наиболее частой причиной дефицита витамина В12 у детей является нарушение всасывания и врожденный дефицит белков-переносчиков.
1.3 Эпидемиология
Данных о распространенности дефицита витамина В12 и витамин В12 дефицитной анемии у детей в России нет.
1.4 Кодирование по МКБ-10
Витамин-B12-дефицитная анемия (D51):
2. Диагностика
2.1 Жалобы и анамнез
Рекомендовано выяснить характер питания пациента. В случае грудных детей следует выяснить характер питания матери, уточнить, как она питалась до беременности, во время беременности и во время кормления грудью.
Дети, в питании которых недостаточно витамина В12, с большой вероятностью имеют дефицит других питательных веществ (в том числе фолиевой кислоты, железа).
Необходимо обратить внимание на возможные проявления синдрома мальабсорбции. Выяснить наличие в анамнезе резекции желудка, резекции тонкого кишечника с формированием синдрома слепой кишки. Необходимо исключить инвазию широким лентецом. Исключить болезнь Крона и другие причины хронического воспаления в подвздошной кишке.
Наследственное отсутствие или нехватка белков-переносчиков является важной причиной дефицита витамина В12. Необходимо собрать подробный семейный анамнез. Данная патология часто дебютирует в раннем детстве и при отсутствии лечения может быть причиной не только анемии, но и миелопатии и задержки развития [1,2].
Необходимо исследование мочи для исключения протеинурии, как проявления синдрома Имерслунд-Грэсбек [4].
Для клиники дефицита витамина В12 характерна триада:
— поражение крови;
— поражение ЖКТ;
— поражение нервной системы.
Анемия появляется слабостью, быстрой утомляемостью, одышкой, сердцебиением. В результате повышенного разрушения эритроидных клеток (неэффективный эритропоэз) развивается умеренная желтуха за счет непрямого билирубина. Поражение ЖКТ проявляется анорексией, глосситом, «лакированным» языком. Выявляется снижение желудочной секреции, атрофический гастрит. В результате поражения периферической нервной системы (фуникулярный миелоз) появляются атаксия, парестезии, гипорефлексия, рефлекс Бабинского, в тяжелых случаях – клонус и кома. У детей раннего возраста развиваются гипотрофия, отставание в росте, раздражительность, хроническая диарея, склонность к инфекциям. Если неврологические симптомы выявляются, их динамику необходимо оценить на фоне лечения.
2.2 Физикальное обследование
Общий осмотр подразумевает оценку общего физического состояния, роста и массы тела. Выявляется бледность кожных покровов, слизистых, при тяжелой анемии присутствует учащенное сердцебиение, одышка.
Поскольку при витамин В12 дефицитной анемии в костном мозге происходит неэффективный эритропоэз и за счет этого повышенное разрушение гемоглобинсодержащих клеток, в крови повышается уровень непрямого билирубина и появляется легкая желтушнось склер и кожи. При тяжелых формах может наблюдаться небольшое увеличение селезенки (реактивная гиперплазия).
При обследовании выявляется упомянутая выше патология желудочно-кишечного тракта (глоссит, атрофический гастрит) и неврологические симптоматика (фуникулярный миелоз).
2.3 Лабораторная диагностика
Для витамин В12 дефицитной анемии характерны:
-низкий уровень ретикулоцитов;
-высокий уровень сывороточного железа;
-высокий уровень ферритина;
-умеренное повышение непрямого билирубина;
-нормальный уровень фолата в сыворотке крови (более 3 нг/мл);
-нормальный уровень фолата в эритроцитах;
-низкий уровень витамина В12 в крови (менее 100 пг/мл);
-картина мегалобластического кроветворения в костном мозге.
Уровень достоверности доказательств 1 (уровень убедительности рекомендаций В)
Комментарии: При сочетании дефицита железа и витамина В12 могут наблюдаться сочетания лабораторных признаков, что приводит к неопределенной картине и затруднению диагностики; в этом случае надо ориентироваться на клинические симптомы и анамнез.
Высокий ретикулоцитоз может являться признаком продолжающегося кровотечения, гемолиза, а также наблюдается при витамин В12 дефицитной анемии через неделю после назначения витамина В12.
Наряду с анемией, как правило, отмечается умеренное снижение уровня тромбоцитов и лейкоцитов.
При наличии двух- или трехростковой цитопении необходимо рассмотреть необходимость исследования костного мозга для исключения лейкемии, миелодиспластического синдрома, апластической анемии.
Характерные признаки мегалобластического кроветворения в костном мозге исчезают через несколько часов после инъекции витамина В12 [1,2].
Уровень достоверности доказательств 1 (уровень убедительности рекомендаций В)
Уровень достоверности доказательств 3 (уровень убедительности рекомендаций С)
Рекомендовано исследование мочи для исключения протеинурии, характерной для синдрома Иммерслунд-Гресбек [4].
Уровень достоверности доказательств 4 (уровень убедительности рекомендаций D)
Уровень достоверности доказательств 4 (уровень убедительности рекомендаций D)
Комментарии: Нарушение всасывания витамина В12 в кишечнике можно диагностировать с помощью теста Шиллинга с радиоактивным меченым витамином В12. Учитывая недоступность меченого витамина В12 в общей лабораторной практике можно использовать модифицированный тест Шиллинга: после приема внутрь витамина В12 определяется уровень витамина в крови. Отсутствие повышения уровня витамина В12 указывает на нарушение всасывания витамина в кишечнике.
2.4 Дифференциальная диагностика
Дифференциальный диагноз проводят с фолиеводефицитной анемией, другими формами анемии с мегалобластоидным типом кроветворения: врожденной оротатацидурией, синдром Леша-Найена (Lesch-Nyhan), тиамин-зависимой мегалобластной анемией, врожденной дизэритропоэтической анемией, эритролейкемией. Кроме того, необходимо исключить формы анемии, протекающие с макроцитозом, но без признаков мегалобластоидности – апластическую анемию, аутоиммунную гемолитическую анемию, заболевания печени, гипотиреоз, сидеробластные анемии.
Необходимо оценить размеры лимфатических узлов, печени, селезенки, исключить наличие образований в брюшной полости, забрюшинном пространстве, другие признаки злокачественных заболеваний.
3. Лечение
Показания к лечению в стационаре: анемия тяжелой степени. В остальных случаях лечение проводится в амбулаторных условиях.
Уровень достоверности доказательств 1 (уровень убедительности рекомендаций А)
Комментарии: Витамин В12 назначается в дозе 5 мкг/кг в день детям в возрасте до одного года, 100—200 мкг в день детям после года, 200—400 мкг в день подросткам. Курс лечения составляет 4 недели. Поддерживающая терапия: еженедельное введение препарата в той же дозе в течение 2 мес, затем последующие 6 мес препарат вводится 2 раза в месяц. При невозможности устранить причину развития анемии противорецидивные курсы лечения витамином В12 проводятся ежегодно, на один курс 10—15 инъекций [1,2,5]
У отдельных пациентов на фоне лечения витамином В12 и активизации эритропоэза может проявиться дефицит железа, который препятствует полной нормализации показателей крови и требует стандартного лечения препаратами железа.
Уровень достоверности доказательств 2 (уровень убедительности рекомендаций В)
Уровень достоверности доказательств 4 (уровень убедительности рекомендаций D)
4. Реабилитация
Специфических реабилитационных мероприятий в отношении пациентов с витамин В12 дефицитной анемией нет. Диспансерное наблюдение проводится с учетом возможности или невозможности устранения причины дефицита витамина В12.
5. Профилактика и диспансерное наблюдение
Первичная профилактика заключается в рациональном питании, своевременной диагностике и лечении глистных инвазий, назначении витамина В12 при состояниях, ведущих к развитию его дефицита (например, после резекции кишечника, субтотальной резекции желудка).
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнен общий (клинический) анализ крови развернутый
Выполнен анализ крови биохимический (общетерапевтический)
Проведена терапия препаратами витамина В12
Список литературы
Детская гематология/ Под ред: А.Г. Румянцева, А.А. Масчана, Е.В. Жуковской. Москва. Издательская группа « ГЭОТАР Медиа» 2015 г. С. 656
Whitehead VM. Acquired and inherited disorders of cobalamin and folate in children. Br J Haematol. 2006 Jul. 134(2):125-36.
Duma A, Cartmill C, Blood J, Sharma A, Kharasch ED, Nagele P. The hematological effects of nitrous oxide anesthesia in pediatric patients. Anesth Analg. 2015 Jun. 120 (6):1325-30.
Dugu? B, Ismail E, Sequeira F, Thakkar J, Gr?sbeck R. Urinary excretion of intrinsic factor and the receptor for its cobalamin complex in Gr?sbeck-Imerslund patients: the disease may have subsets. J Pediatr Gastroenterol Nutr. 1999 Aug. 29(2):227-30
Trakadis YJ, Alfares A, Bodamer OA, et al. Update on transcobalamin deficiency: clinical presentation, treatment and outcome. J Inherit Metab Dis. 2014 May. 37 (3):461-73
Приложение А1. Состав рабочей группы
Масчан А.А. д.м.н., зам. генерального директора ФГБУ ФНКЦ ДГОИ им. Дмитрия Рогачева, профессор кафедры гематологии, онкологии и лучевой терапии педиатрического факультета РНИМУ им. Н.И.Пирогова, президент Национального общества детских гематологов и онкологов, член Европейского общества гематологов.
Демихов Валерий Григорьевич — д.м.н., профессор, директор Научно-клинического центра гематологии, онкологии и иммунологии ГБОУ ВПО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, член НОДГО, член Европейской гематологической ассоциации (EHA).
Скобин В.Б., к.м.н., врач-гематолог Научно-клинического центра гематологии, онкологии и иммунологии ГБОУ ВПО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, член НОДГО.
Журина О.Н., к.м.н., зав. лабораторией Научно-клинического центра гематологии, онкологии и иммунологии ГБОУ ВПО «Рязанский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, член НОДГО.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
Врачи общей практики
Таблица П1 – Уровни достоверности доказательств
Уровень достоверности
Источник доказательств
Проспективные рандомизированные контролируемые исследования
Достаточное количество исследований с достаточной мощностью, с участием большого количества пациентов и получением большого количества данных
Как минимум одно хорошо организованное рандомизированное контролируемое исследование
Репрезентативная выборка пациентов
II (2)
Проспективные с рандомизацией или без исследования с ограниченным количеством данных
Несколько исследований с небольшим количеством пациентов
Хорошо организованное проспективное исследование когорты
Мета-анализы ограничены, но проведены на хорошем уровне
Результаты не презентативны в отношении целевой популяции
Хорошо организованные исследования «случай-контроль»
III (3)
Нерандомизированные контролируемые исследования
Исследования с недостаточным контролем
Рандомизированные клинические исследования с как минимум 1 значительной или как минимум 3 незначительными методологическими ошибками
Ретроспективные или наблюдательные исследования
Серия клинических наблюдений
Противоречивые данные, не позволяющие сформировать окончательную рекомендацию
IV (4)
Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные
Таблица П2 – Уровни убедительности рекомендаций
Уровень убедительности
Описание
Расшифровка
Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском)
Метод/терапия первой линии; либо в сочетании со стандартной методикой/терапией
Рекомендация основана на среднем уровне доказательности (как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском)
Метод/терапия второй линии; либо при отказе, противопоказании, или неэффективности стандартной методики/терапии. Рекомендуется мониторирование побочных явлений
Рекомендация основана на слабом уровне доказательности (но как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском) или
нет убедительных данных ни о пользе, ни о риске)
Нет возражений против данного метода/терапии или нет возражений против продолжения данного метода/терапии
Рекомендовано при отказе, противопоказании, или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов
Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском, либо убедительные публикации I, II или III уровня доказательности, показывающие значительное превосходство риска над пользой
Порядок обновления клинических рекомендаций – пересмотр 1 раз в 5 лет.
Приложение А3. Связанные документы
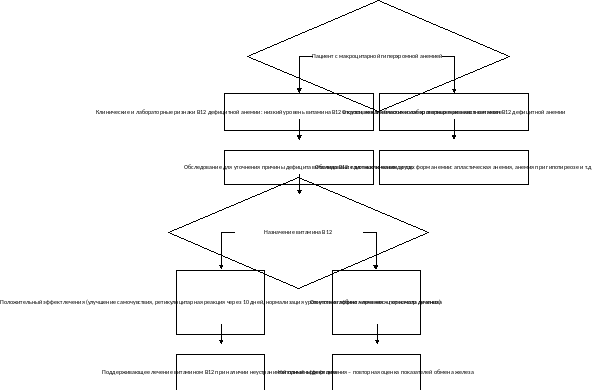
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Нехватка витамина В12 может наблюдаться у детей при редких заболеваниях: глистной инвазии широким лентецом, при редких врожденных заболеваниях, связанных с нарушением образования внутреннего фактора Кастла (белка, ответственного за перенос витамина В12 из пищи в кровь), а также иммунном заболевании, причиной которого является выработка антител к внутреннему фактору. Одной из причин может являться неправильное питание, строгая вегетарианская диета. При нехватке в организме витамина В12 развивается анемия, хронический гастрит, воспаление языка (глоссит), появляются неврологические нарушения. Заболевание легко поддается лечению витамином В12. Через месяц после начала лечения происходит нормализация уровня гемоглобина. Если причину дефицита витамина В12 можно устранить (глисты, неправильное питание), поддерживающее лечение не проводится. Если причину устранить невозможно (наличие антител к внутреннему фактору Кастла, врожденное отсутствие внутреннего фактора), поддерживающее введение витамина В12 проводится пожизненно. Самостоятельное использование препарата недопустимо. Назначить витамин В12 с учетом всех показаний и противопоказаний должен ваш врач.
Дефицитные анемии у беременных
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «30» октября 2020 года
Протокол №119
Физиологическое увеличение объема плазмы, частое использование добавок железа во время беременности создают трудности определения нормального диапазона гемоглобина и нижней границы нормы у беременных. Согласно определению CDC, ВОЗ анемия у беременных определяется при уровне Hb
| МКБ-10 | |
| Код | Название |
| О99.0 | Анемия, осложняющая беременность, роды и послеродовой период |
| D50.0 | Железодефицитная анемия вторичная вследствие потери крови (хроническая) |
| D50.8 | Другие железодефицитные анемии |
| D50.9 | Железодефицитная анемия неуточненная |
| D51.0 | Витамин-В12-дефицитная анемия вследствие дефицита внутреннего фактора |
| D51.1 | Витамин-В12-дефицитная анемия вследствие избирательного нарушения всасывания витамина В12 с протеинурией |
| D51.2 | Дефицит транскобаламина II |
| D51.3 | Другие витамин-В12-дефицитные анемии, связанные с питанием |
| D51.8 | Другие витамин-В12-дефицитные анемии |
| D51.9 | Витамин-В12-дефицитная анемия неуточненная |
| D52.0 | Фолиеводефицитная анемия, связанная с питанием |
| D52.1 | Фолиеводефицитная анемия медикаментозная |
| D52.8 | Другие фолиеводефицитные анемии |
| D52.9 | Фолиеводефицитная анемия неуточненная |
| D53.0 | Анемия вследствие недостаточности белков |
| D53.1 | Другие мегалобластные анемии, не классифицированные в других рубриках. |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2019 год.)
Сокращения, используемые в протоколе:
CDC – (англ. Centers for Disease Control and Prevention), центр по контролю и профилактике заболеваний
Hb – гемоглобин
IRIDA – (англ. Iron-refractory iron-deficiency anemia) железорефрактерная железодефицитная анемия
IV препараты железа- внутривенные препараты железа
MCH – (англ. Mean corpuscular hemoglobin) – среднее содержание гемоглобина в эритроците в пг
MCHС – (англ. Mean Cell Hemoglobin Concentration), средняя концентрация гемоглобина в эритроцитах
MCV – (англ. Mean corpuscular volume) средний объем эритроцита в фл.
RDW– (англ. Red cell Distribution Width) распределение эритроцитов по величине
sTFR – растворимые рецепторы трансферрина
tHcy – гомоцистеин плазмы
TSat – сатурация трансферрина (англ. Transferrin Saturation) или коэффициент насыщения трансферрина железом
WHO– Всемирная Организация здравоохранения
В12-ДА- В12-дефицитная анемия
ЖДА – железодефицитная анемия
ММА – метилмалоновая кислота
НТЖ- насыщение трансферрина железом
ОАК – общий анализ крови
ОЖСС – общая железо связывающая способность сыворотки
ПЖ – препараты железа
ПН – плацентарная недостаточность
ПОНРП – преждевременная отслойка нормально расположенной плаценты
РРА– (англ. postportal anaemia) послеродовая анемия
СРБ – С реактивный белок
ФДА- фолиеводефицитная анемия
ЦП – цветовой показатель
Пользователи протокола: врачи общей практики, терапевт, гематолог, акушер-гинеколог, средние медицинские работники.
Категория пациентов: женщины репродуктивного возраста во время беременности, родов и послеродового периода.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация: Общепризнанной классификации не существует. Наиболее часто используется классификация по степени тяжести [8] и этиологическая классификация [3].
| Причина | Примеры |
| Повышенное потребление железа | Быстрый рост в подростковом периоде, менструальные кровопотери, беременность во втором и третьем триместрах, донорство крови |
| Недостаточное алиментарное поступление железа | Недостаточное алиментарное поступление железа вследствие недоедания, обусловленного социальными причинами, вегетарианства и др. |
| Нарушение абсорбции железа | Гастроэктомия, дуоденальный шунт, бариатрическая хирургия, целиакия, воспалительные заболевания кишечника, атрофический гастрит, глистная инвазия |
| Хронические кровопотери | Из желудочно-кишечного тракта: эзофагит, гастрит, язва желудка, язва двенадцатиперстной кишки, дивертикулез, опухоли желудочно-кишечного тракта, воспалительные заболевания кишечника, ангиодисплазия, геморрой, паразитоз, оккультные кровотечения Из половых и мочевыводящих путей: обильные и/или продолжительные менструации, внутрисосудистый гемолиз (в т.ч. при пароксизмальной ночной гемоглобинурии, аутоиммунной гемолитической анемии с холодовыми антителами, маршевая гемоглобинурия, микроангиопатический гемолиз, повреждение эритроцитов протезом клапанов) Системные кровотечения, включая геморрагическую телеангиоэктазию, хронический шистосомоз, синдром Мюнхгаузена |
| Связанные с лекарственными препаратами | Глюкокортикостероиды, салицилаты, нестероидные противовоспалительные, ингибиторы протонной помпы [4, 5] |
| Наследственные | IRIDA (мутация в гене TMPRSS6) и более редкие причины |
| Эритропоэз, ограниченный железом | Лечение с использованием эритропоэтинов, анемии хронических заболеваний, хроническая болезнь почек |
Примеры: Железодефицитная анемия, II степени вследствие повышенного потребления железа. Беременность 32 недели.
Таблица 2- Причины В12 дефицитной и фолиеводефицитной анемии [10]
| Возраст | Причины | В12-дефицитная анемия | Фолиеводефицитная анемия |
| Все возраста | Инфекции | H.pylori, Giardia lamblia, Инвазия широким лентецом, власоглавом | — |
| Мальабсорбция | Пернициозная анемия | Плохая биодоступность | |
| Медицинские состояния | Резекция желудка при ожирении * или раке, воспаление тонкой кишки вследствие целиакии, тропическая спру, болезнь Крона | Воспаление тонкой кишки вследствие целиакии, тропического спру, болезни Крона | |
| Неадекватное потребление с пищей | Низкое потребление пищи, богатой кобаламином | Низкое потребление богатых фолиевой кислотой или обогащенных продуктов | |
| Подростки, дети | Генетические нарушения | Дефицит транскобаламина, синдром Имерслунда Грасбека, | Мутации в гене SLC46A1 (дефицит протон-связанного переносчика фолата) |
| Неадекватное потребление с пищей | Строгая вегетарианская диета при беременности; приверженность веганской диете | – | |
| Женщины фертильного возраста | Беременность и лактация | Соблюдение диеты с низким содержанием кобаламина во время беременности может привести к признакам дефицита к 3 триместру | Дефицит фолиевой кислоты у матери вторичный и связан с повышением потребности на фоне беременности и лактации |
| Пожилой возраст | Мальабсорбция | Хлоргидрия вследствие атрофического гастрита и ингибиторов протонной помпы* | Плохая биодоступность |
*-бариатрическая хирургия
**-прием Н2-блокаторов, ингибиторов протоновой помпы более 12 месяцев, метформина более 4 месяцев.
Примеры: Фолиеводефицитная анемия, II степени вследствие повышенного расхода фолиевой кислоты. Беременность 28 недель.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ**
Диагностические критерии***:
Жалобы и физикальное обследование:
Анемический синдром: слабость, повышенная утомляемость, головокружение, головные боли (чаще в вечернее время), одышка при физической нагрузке, ощущение сердцебиения, синкопальные состояния, мелькание «мушек» перед глазами при невысоком уровне артериального давления, часто наблюдается умеренное повышение температуры, нередко сонливость днем и плохое засыпание ночью, раздражительность, нервность, конфликтность, плаксивость, снижение памяти и внимания, ухудшение аппетита. Выраженность жалоб зависит от адаптации к анемии. Лучшей адаптации способствует медленный темп анемизации.
Клинические проявления анемического синдрома являются универсальными, в отличие от ЖДА при В12-дефицитной и фолиеводефицитной анемии анемический синдром может сопровождаться желтухой, небольшим увеличением селезенки. Кроме анемического синдрома каждая из дефицитных анемий имеет свои характерные особенности клинико-лабораторных изменений.
Железодефицитная анемия:
Оценка эффективности терапии препаратами железа. Исследование эффективности перорального приема железа следует рассматривать как диагностический тест первой линии для нормоцитарной или микроцитарной анемии. Повышение уровня гемоглобина должно проявляться через 2 недели. В противном случае необходимо дальнейшее обследование (1B).
Фолиеводефицитная анемия и В12-дефицитная анемия.
Жалобы и физикальное обследование при ФДА и В12-ДА имеют общие проявления, кроме поражения нервной системы, которое характерно только для В12-дефицитной анемии.
Лабораторные исследования (таблица 4): Анемия при В12-дефицитной и фолиеводефицитной анемии характеризуется как макроцитарная (МСV>100 fl) и гиперхромная (МСН>35 пг), может сопровождаться лейкопенией и тромбоцитопенией. О дефиците кобаламина или фолатов свидетельствует (2B) идентификация полисегментированных нейтрофилов, определяемых как >5% нейтрофилов с пятью и более сегментами и наличие овальных макроцитов, в сочетании с повышенным МСV, однако эти изменения не характерны для раннего дефицита кобаламина. Следует учесть, что в 25% случаях неврологические нарушения возникают при нормальных показателях MCV (1B).
В12-дефицитная анемия: Уровень кобаламина >200 pg/mL (>148 p mol /L) подтверждает наличие В12-ДА,
Дифференциальный диагноз
Анемический синдром, установленный на основании ОАК, требует проведения дифференциальной диагностики в зависимости от характера анемии (MCV, MCH) (приложение 1). До получения результатов исследования обмена железа проводится дифференциальный диагноз между железодефицитной анемией и другими гипохромными анемиями, вызванными нарушением синтеза гемоглобина. К ним относятся анемии, связанные с нарушением синтеза порфиринов (анемия при свинцовом отравлении, при врожденных нарушениях синтеза порфиринов), а также талассемии. Гипохромные анемии в отличие от железодефицитных анемий протекают с высоким содержанием железа в крови и депо, которое не используется для образования гема (сидероахрезия), при этих заболеваниях отсутствуют признаки тканевого дефицита железа. Дифференциальным признаком анемии, обусловленной нарушением синтеза порфиринов, является гипохромная анемия с базофильной пунктацией эритроцитов, ретикулоцитов, усиленным эритропоэзом в костном мозге с большим количеством сидеробластов. Для талассемии характерны мишеневидная форма и базофильная пунктация эритроцитов, ретикулоцитоз и наличие признаков повышенного гемолиза.
Верификация дефицита железа и ЖДА проводится только на основании лабораторных данных – снижения уровня гемоглобина, ферритина, сывороточного железа, TSat и др. в связи с чем дифференциальная диагностика с нозологиями, при которых не характерен дефицит железа (миелодиспластический синдром, апластическая анемия, витамин В12 дефицитная анемия, фолиеводефицитная анемия, гемолитические анемии) не вызывает затруднений.
В случаях, когда у пациентки с анемией и лабораторно подтвержденным дефицитом железа со стороны системы крови выявляются симптомы или лабораторные изменения, которые не характерны для ЖДА, требуется дообследование у гематолога.
Дифференциальная диагностика при лабораторно подтвержденной ЖДА необходима с другими заболеваниями и состояниями, при которых возможно развитие сидеропении (таблица 5).
Таблица 5. Дифференциальный диагноз ЖДА с другими микроцитарными анемиями у беременных. 

В зависимости от причин макроцитарной анемии выделяют мегалобластную (дефицит витамина В12 и/или фолиевой кислоты) и не мегалобластную. Не мегалобластная анемия может быть результатом дисфункции печени, алкоголизма, миелодиспластического синдрома (МДС) или гипотиреоза. Алгоритм дифференциального диагноза представлен в приложении 2 [17]. При исключении дефицита витамина В12 или фолата, следует определить количество ретикулоцитов. В случае ретикулоцитоза (абсолютное количество ретикулоцитов>100 000 мкл), возникает подозрение на острую кровопотерю или гемолиз. Высокий уровень непрямого билирубина, ЛДГ и пониженный уровень гаптоглобина позволяют предположить наличие гемолитической анемии. При отсутствии гемолиза необходимо провести дифференциальный диагноз с острой кровопотерей. Отсутствие ретикулоцитоза предполагает возможность алкоголизма, дисфункции печени, гипотиреоза или МДС. Все случаи макроцитарной анемии, особенно у пациенток, которые не отвечают на терапию витамином В12 и/или фолиевой кислотой, рекомендуется проконсультировать у гематолога.
Группа нормохромных анемий наиболее многочисленна, поэтому требуется проведение дополнительного обследования пациентки. Нормоцитарные анемии могут рассматриваться как результат любой их перечисленных причин: уменьшение продукции эритроцитов (например, анемия хронического заболевания, апластическая анемия); увеличенное разрушение или потеря эритроцитов (например, гемолиз, острая постгеморрагическая анемия); некомпенсированное увеличение объема плазмы (например, перегрузка жидкостью); или сочетание микроцитарной и макроцитарной анемий (например, железодефицитная и фолиеводефицитная анемии). При исключении дефицита железа, витамина В12, фолиевой кислоты, нефрогенной анемии рекомендована консультация гематолога.
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение. Немедикаментозное лечение включает в себя диету, богатую железом и белком. Женщин следует проконсультировать в отношении диеты во время беременности, включая информацию об источниках пищи, богатой железом, факторах, которые могут усиливать или ингибировать абсорбцию железа (таблица 6), и важности поддержания адекватных запасов железа в организме для матери и плода (1A). Достичь нормализации уровня Hb с помощью лишь диеты невозможно, так как из пищи всасывается небольшой процент железа (из мяса — 20%, из растительных продуктов — 0,2%), медикаментозное лечение является обязательным для лечения ЖДА.
Таблица 6. Факторы, влияющие на абсорбцию железа.
| Факторы, ингибирующие всасывание железа | Факторы, усиливающие всасывание железа |
| Продукты, богатые кальцием Танины чая Фитаты в злаках | Гемовое железо Двухвалентное железо (Fe 2+ ) Аскорбиновая кислота |
Вегетарианцы, особенно строгие веганы, должны рассматриваться для мониторинга уровня кобаламина в соответствии с клинической оценкой (степень 2C).
С целью поддержания уровня фолиевой кислоты рекомендуется включение в рацион продуктов, обогащенных фолиевой кислотой (бобовые, зеленые листовые овощи).
Медикаментозное лечение:
Саплементация (добавка) препаратов железа у беременных для профилактики ЖДА.
Большинство экспертов рекомендует дополнительный прием перорального железа во время беременности. Этот вид профилактики получил название саплементации и подразумевает добавку веществ (железа, йода и др.) извне [18]. Согласно рекомендациям ВОЗ, для профилактики анемии, послеродового сепсиса, рождения маловесных детей, предупреждения преждевременных родов беременным рекомендуется ежедневный профилактический прием внутрь препаратов железа в дозе 30-60 мг в сутки во II, III триместрах беременности (с 14 недель гестации) и в течение 3 месяцев лактации [19]. Особенно эта рекомендация относится к регионам с частотой распространенности анемий у беременных 20% и более, у женщин с повышенным риском развития дефицита железа (предшествующая анемия в анамнезе, многоплодная беременность, частые беременности с интервалом менее года, вегетарианок, женщин с повышенным риском кровотечения и т.п.).
В регионах, где распространенность ЖДА у беременных менее 20%, или при плохой переносимости ежедневного приема препаратов железа WHO рекомендует интермиттирующий (периодический) прием пероральных препаратов в дозе 120 мг элементарного железа и 2,8 мг фолиевой кислоты один раз в неделю [19]. Перед началом интермиттирующего режима, необходимо определить уровень гемоглобина. Если диагностируется анемия, следует сначала провести лечение ЖДА до коррекции. Затем продолжается стандартный профилактический ежедневный прием или интермиттирующий режим в зависимости от переносимости препарата. Переход на интермиттирующий режим также возможен при развитии гастроинтестинальных побочных эффектов.
Женщинам с правильной и разнообразной диетой использование дополнительных добавок витамина В12 во время беременности обычно не требуется.
ВОЗ рекомендует добавки фолиевой кислоты для беременных женщин в дозе 400 мкг в день с начала беременности до 3 месяцев после родов. Более высокая доза добавки (5 мг в день), рекомендуется женщинам с повышенной потребностью в фолатах (гемолитические расстройства, нарушения метаболизма фолата) и женщинам с повышенным риском развития дефекта нервной трубки (личная или семейная история рождения ребенка с дефектом нервной трубки, прегестационный диабет, эпилепсия на приеме вальпроата или карбамазепина).
Соли железа трехвалентные (III) усваиваются гораздо меньше по сравнению с солями железа двухвалентными (II). Наиболее часто назначаемыми препаратами являются сульфат железа, глюконат железа и фумарат железа. Через 2 недели после начала пероральной терапии препаратами железа гемоглобин увеличивается на 10 г/л и более, что показывает адекватную абсорбцию (1B) [21]. Сроки проведения дальнейших исследований Hb будут зависеть от степени анемии и периода беременности. При нормализации уровня гемоглобина, лечение следует продолжать в течение 3 месяцев или до 6 недель после родов для пополнения запасов железа (1A).
При пероральной ферротерапии наиболее часто проявляются гастроинтестинальные побочные эффекты. Они включают металлический вкус, тошноту, диарею, запор, потемнение стула.
Для уменьшения выраженности побочных эффектов возможно уменьшение дозы (перевод на однократный прием, увеличение интервала приёма, прием другого препарата железа с меньшим содержанием элементарного железа), прием препаратов железа во время еды, переход с таблеток на жидкие лекарственные формы, которые позволяют более просто подбирать переносимую дозу, отмена пероральных препаратов и парентеральное назначение.
| Схемы лечения | Начальная терапия | Поддерживающая терапия | |
| 1 этап | 2 этап | ||
| 1 | 200–400 мкг х 2 раза в день – 4 недели | 200–400 мкг/день в течение 2 недель | 500 мкг в месяц |
| 2 | 1000 мкг/день до нормализации крови при фуникулярном миелозе до 2000 мкг/день | 1000 мкг/нед. в течение 2 месяцев | 1000 мкг в месяц |
| 3 | 1000 мкг/день в течение недели | 1000 мкг/нед. в течение месяца | 1000 мкг в месяц |
| 4 | 1000 мкг/день в течение 2 недель | 1000 мкг/нед. до нормализации крови | 1000 мкг в месяц |
Использование цианокобаламина на любом сроке беременности не считается основанием для дополнительного мониторинга плода. Внутримышечный гидроксикобаламин является предпочтительным выбором лечения в целом и во время беременности. При сохранении дефицита цианокобаламина после родов необходимо направить на консультацию к гематологу для определения причины и определения длительности терапии (возможно пожизненной при неустранимой причине, например, у больных аутоиммунным гастритом или после гастрэктомии).
Пероральная терапия цианокобаламином в высоких дозах (1000 мкг/день) может оказывать лечебный эффект у больных с дефицитом витамина В12 [27].
Премуществом парентеральной терапии является соблюдение терапии и мониторинга с большей эффективностью (постоянный контроль медработников), пероральной терапии – удобство приема и улучшение приверженности.
Внутримышечное введение цианокобаламина рекомендуется для лечения тяжелого дефицита и синдрома мальабсорбции [28].
У пациентов с пограничным снижением кобаламина в сыворотке крови (субклиническим снижением) может быть назначен цианокобаламин перорально в дозе 50 –150 мкг ежедневно. Длительность терапии зависит от причины (обычно не менее 2 месяцев). После родов если эффект достигнут терапия должна быть отменена.
Лечебная программа при фолиеводефицитной анемии:
Лечение фолиеводефицитной анемии: 5 мг фолиевой кислоты ежедневно до родоразрешения и по 5 мг 3 раза в день при синдроме мальабсорбции.
Рекомендуемая профилактическая доза составляет 400 мкг в день. Доза в пределах 5 мг в день применяется при ИМТ> 30, диабете или других факторах риска.
Перечень основных лекарственных средств (имеющих 100% вероятность применения);
| Лекарственная группа (МНН) | Лекарственные средства | Способ применения | Уровень доказательности | ||
| Монокомпонентные препараты железа | |||||
| Железа сульфат | Железа сульфат таблетки, покрытые оболочкой (эквивалентно 100 мг Fe+2 – двухвалентного железа). Железа сульфат таблетки ретард, покрытые оболочкой 80 мг. Железа сульфат, капсулы | Пероральный прием по 1таб. х 2 раза в день | А | ||
| Препараты железа в комбинации с фолиевой кислотой | |||||
| Препарат железа в комбинации с фолиевой кислотой | Препарат железа в комбинации с фолиевой кислотой капсулы 100 мг/550 мкг | По 1 капсуле х 2 р/день | С | ||
| Железа фумарат и Фолиевая кислота | капсулы ретард 54,52 мг/0,54 мг | По 1-2 капсуле х 1 р/день | С | ||
| Железа сульфат и Фолиевая кислота | таблетки, покрытые оболочкой с пролонгированным высвобождением 0,35мг/80 мг | По 1 табл х 1-2р/день | С | ||
| Комбинированные препараты | |||||
| Препараты железа в комбинации с прочими препаратами | Сульфат железа таб.320 мг + аскорбиновая кислота 60 мг | Пероральный прием, по 1 таб. х 1-2 раза в сутки | А | ||
| Препараты железа для парентерального введения | |||||
| Лекарственная группа (МНН) | Лекарственные средства | Способ применения | Уровень доказательности | ||
| Препараты железа для парентерально- го введения | раствор для внутривенного введения 20 мг/мл 5 мл | Ампулы 5,0 развести 0,9% раствором натрия хлорида в соотношении 1:20, например — 1 мл (20 мг железа) в 20 мл 0,9% раствора натрия хлорида. Полученный раствор вводится со следующей скоростью: 100 мг железа — не менее чем за 15 мин; 200 мг железа — в течение 30 мин; 300 мг железа — в течение 1,5 ч; 400 мг железа — в течение 2,5 ч; 500 мг железа — в течение 3,5 ч | А | ||
| Препараты железа для парентерально- го введения | раствор для инъекций 50 мг/мл 2 мл | Ампулы 2,0 парентерально по 1-2 ампулы внутримышечно | А | ||
| Препараты железа для парентерально- го введения | раствор для инъекций 50 мг/мл 2 мл | Ампулы 2,0 парентеральное введение – в/в капельно разводится в 0,9% растворе натрия хлорида или в 5% растворе глюкозы. Доза 100–200 мг железа (2–4 мл препарата) разводится в 100 мл растворителя. В/в медленно (0,2 мл/мин) в дозе 100–200 мг железа (2–4 мл), предпочтительно разведенного в 10–20 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы. Начальная доза препарата составляет 25 мг железа или 0,5 мл раствора, которая вводится в/в медленно в течение 1–2 мин. | А | ||
| Препараты железа для парентерально- го введения | раствор для внутривенного введения, 50мг/мл, 2мл раствор для внутривенного введения, 50мг/мл, 10 мл | в/в струйно, в максимальной однократной дозе до 4 мл (200 мг железа) в день, но не чаще 3 раз в неделю. в/в (внутривенно) капельно (инфузионно) 1000 мг железа (20 мл) 1 раз в неделю. | А | ||
| Препараты для лечения В12-дефицитной анемии | |||||
| Лекарственная группа (МНН) | Лекарственные средства | Способ применения | Уровень доказательности | ||
| Цианокобаламин | 0,2%-1 мл раствора для инъекций (200 мкг цианокобаламина) 0,05%-1 мл (500 мкг); Ампулы по 1 мл | По схеме | В | ||
| Цианокобаламин в таблетированной форме | 1 мг (1000 мкг) | 50 – 150 µg ежедневно при пограничном снижении кобаламина в сыворотке крови. 1000-2000 µg в случае мальабсорбции или невозможности парентеральной терапии | C | ||
| Препараты для лечения фолиеводефицитной анемии | |||||
| Лекарственная группа (МНН) | Лекарственные средства | Способ применения | Уровень доказательности | ||
| Фолиевая кислота | 1 мг, 5 мг | При анемии пероральный прием, по 5 мг фолиевой кислоты ежедневно до родоразрешения. Рекомендуемая профилактическая доза составляет 400 мкг в день. | А | ||
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Для пациентов, получающих пероральную ферротерапию контрольные исследования ОАК следует проводить через 2 недели от начала лечения. При терапии парентеральными препаратами, особенно с однократным введением, контрольные исследования ОАК могут проводится через 4-8 недель от введения препарата. Пациенты с продолжающимися кровотечениями (например, с наследственной геморрагической телеангиоэктазией) нуждаются в более частом контроле.
Причинами рецидива ЖДА могут быть недостаточная длительность приема пероральных препаратов, продолжающиеся потери крови, некорректный диагноз ЖДА, наличие дополнительных причин для развития анемии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
Критерии эффективности терапии на амбулаторном уровне:
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента: нет.
Немедикаментозное лечение – смотрите Амбулаторный уровень.
Медикаментозное лечение – смотрите Амбулаторный уровень.
NB! Трансфузия компонентов крови не является методом лечения дефицитных анемий и должна быть максимально ограничена в связи с рисками аллоиммунизации, перегрузки объемом и гемолитической болезни плода, передачи гемотрансмиссивных инфекций. Уровень гемоглобина не является определяющим для оценки показаний к трансфузиям и выбору тактики лечения, т.к. пациенты могут иметь разную степень адаптации к анемии и клинические проявления являются более значимыми.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Показания к плановой госпитализации определяются тяжестью состояния беременной. Лечение дефицитных анемий пероральной терапией проводится амбулаторно. При использовании парентеральных препаратов железа госпитализация осуществляется в дневной стационар терапевтического профиля.
В особых случаях (нет условий для проведения терапии парентеральными препаратами железа в условиях дневного стационара по месту жительства, тяжелая анемия, срок беременности более 34 недель) беременная госпитализируется в круглосуточный стационар:
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Тургунова Людмила Геннадиевна – доктор медицинских наук, НАО «Медицинский университет Караганды» профессор кафедры внутренних болезней №2.
2) Пивоварова Ирина Алексеевна – MD, MBA, ТОО «Центр гематологии» Председатель Правления, Председатель РОО «Казахстанское Общество врачей-гематологов» Республики Казахстан.
3) Загурская Елена Юрьевна – ТОО «Центр гематологии», заместитель Председателя Правления.
4) Клодзинский Антон Анатольевич – кандидат медицинских наук, ТОО «Центр гематологии», врач гематолог, медицинский советник, заместитель председателя РОО «Казахстанское Общество врачей-гематологов» Республики Казахстан.
5) Хан Олег Ромуальдович – АО «Научно – исследовательский институт кардиологии и внутренних болезней» ассистент кафедры внутренних болезней, врач гематолог отделении терапии №1.
6) Копобаева Ирина Леонидовна – НАО «Медицинский университет Караганды», ассистент-профессор кафедры акушерства, гинекологии и перинатологии, врач эксперт акушер-гинеколог.
7) Юхневич Екатерина Александровна – PhD, НАО «Медицинский университет Караганды», ассоциированный профессор кафедры клинической фармакологии и доказательной медицины, врач-клинический фармаколог.
Конфликт интересов: отсутствует.
Рецензенты:
Условия пересмотра протокола: через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Приложение 2
Алгоритм диагностического поиска при макроцитарной анемии