ампутация пальцев стопы код мкб
Флегмона стопы
Гнойное поражение мягких тканей стопы, которое носит разлитой характер, т. е. не имеет четко обозначенных границ, и может с течением времени распространяться на костную ткань или сухожилия, называют флегмоной стопы. Это достаточно распространенный гнойный процесс, к тому же, часто протекающий с различными осложнениями. Заболевание поражает людей в любом возрасте, однако наиболее частые случаи приходятся на наиболее активную возрастную группу 35-45 лет. Мужчины травмируются чаще, чем женщины. Это объясняется характером повреждений, приводящих к инфицированию, которые в большинстве случаев пациенты получают в ходе трудовой деятельности.
Общие сведения
Кроме того, воспалительный процесс может быть спровоцирован попаданием определенных химических веществ в мягкие ткани, однако такие случаи происходят крайне редко.
В качестве возбудителя воспаления выступает ряд патогенных бактерий – стафилококки, стрептококки, кишечная палочка, синегнойная палочка, протей и др. При инфицировании анаэробной бактерией развивается наиболее тяжелая гангренозная форма патологии. Среди микроорганизмов, которые могут вызвать воспаление, наиболее часто встречаются пептококки и клостридии.
Все перечисленные микроорганизмы вызывают гнойное воспаление в острой форме. Существует и хроническая флегмона стопы, которая развивается из-за инфицирования мягких тканей пневмококками, дифтерийной либо паратифозной палочкой.
Характерной особенностью развития гнойного процесса является его распространение: при поражении подошвенной части воспаление часто переходит на фаланги пальцев ноги или на голень. Достаточно часто процесс осложняется остеомиелитом. Инфекция распространяется по кровеносным и лимфатическим путям, мышцам, сухожилиям. Все это делает флегмону стопы патологией, создающей непосредственную опасность для жизни больного.
Факторы, провоцирующие развитие воспаления
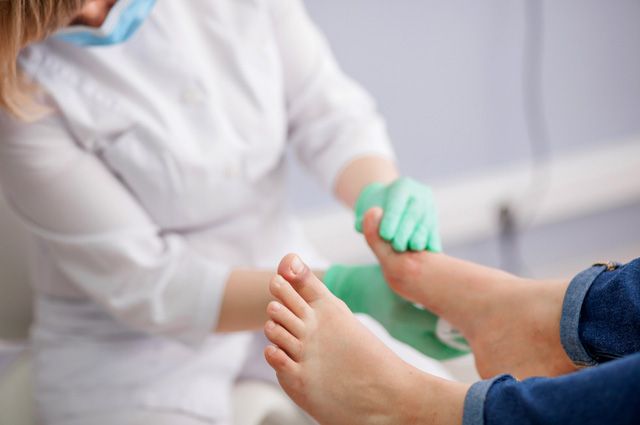
Ослабленная иммунная система не может справиться с инфекцией, и проникновение возбудителя приводит к развитию гнойного процесса. Наибольшую опасность инфицирование мягких тканей представляет для диабетиков, у которых из-за ухудшения кровообращения снижается сопротивляемость патогенным микроорганизмам и ухудшается чувствительность нервных окончаний. При этом во время ходьбы возникают предпосылки для распространения инфекции в костную ткань, сухожилия и т. д.
Клинические проявления гнойного воспаления
Комплекс местных симптомов флегмоны левой или правой стопы развивается в течение нескольких суток с момента инфицирования.
Кроме того, достаточно быстро развиваются клинические проявления, характерные для большинства воспалительных процессов, – повышение температуры тела до 39-40°С, снижение работоспособности, слабость, головные боли. Если процесс быстро распространяется в глубину, состояние пациента ухудшается: появляются одышка и сердцебиение, развивается интоксикационный синдром, нарушается мочеиспускательная функция. Больной нуждается в немедленной госпитализации.
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Лечебные методы
Из-за особенностей анатомического строения стопы гнойно-воспалительный процесс быстро распространяется по нижней конечности и прогрессирует. Поэтому немедленная госпитализация пациента необходима при любой форме патологии. Амбулаторное лечение флегмоны стопы исключено, так как пациент должен находиться под постоянным наблюдением медиков. В медицинском учреждении проводятся хирургическое вмешательство и последующая консервативная терапия.
Хирургическая операция заключается во вскрытии очага воспаления, удаления гноя и некротизированных тканей, промывания и дренирования образовавшихся полостей. По окончании процедуры на рану накладывают асептическую повязку. Дальнейшее лечение заключается в применении антибактериальных и противовоспалительных препаратов, обезболивающих и общеукрепляющих средств. При флегмоне анаэробного генеза пациенту вводят противогангренозные сыворотки. В случае сильной интоксикации показана инфузионная терапия.
Поскольку гнойное воспаление тканей является тяжелой патологией, чрезвычайно важны меры по профилактике флегмоны стопы, которые заключаются в:
Часто возникающие вопросы
Чем опасна флегмона стопы?
Степень опасности зависит от характера воспалительного процесса. Если это поверхностное воспаление тканей, то его легко выявить и ликвидировать. Глубокие воспаления часто выявляют с задержкой, из-за чего процесс успевает развиться и перейти на другие ткани, а также спровоцировать развитие тяжелых осложнений – воспаление сосудов, лимфоузлов, кожных покровов, тромбофлебит, сепсис и т. д. Интоксикационный шок и сепсис могут вызвать сердечно-сосудистую недостаточность, которая при отсутствии адекватной медицинской помощи чревата летальным исходом.
Как выглядит флегмона стопы?
Гнойное воспаление приводит к покраснению кожи, сильному опуханию и отеку конечности. Оно сопровождается острой болью, точно локализовать которую не всегда удается. При появлении признаков воспаления следует немедленно обратиться к врачу, так как своевременное начало лечения позволяет избежать перехода нагноения на костную ткань и сухожилия.
К какому врачу нужно обратиться?
Как правило, при воспалительных процессах стопы пациент нуждается в консультации хирурга. Лечение флегмоны стопы происходит в стационарном отделении гнойной хирургии.
Травматическая ампутация на уровне голеностопного сустава и стопы (S98)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Переломы стопы и кисти у детей
Общая информация
Краткое описание
Переломы кисти и стопы — патологическое состояние, возникающее в ходе нарушения анатомической целостности костей кисти или стопы [1].
Соотношение кодов МКБ-10 и МКБ-9 (приложение 3 к КП)
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой помощи, врачи общей практики, педиатры, травматологи, ортопеды, детские хирурги, хирурги, реабилитологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация 2
Повреждения бывают:
· закрытые;
· открытые;
· со смещением;
· без смещения.
Переломы костей запястья:
· переломы ладьевидной кости: перелом тела, бугорка;
· переломы полулунной кости; эти виды повреждений могут быть с такими осложнениями, как невропатия локтевого или лучевого нервов.
Переломы ладьевидной кости:
· перелом тела;
· перелом бугорка.
Переломы пястных костей:
· перелом основания I пястной кости;
· переломы диафизов пястных костей;
· переломы фаланг пальцев.
Перелом основания I пястной кости:
· внутрисуставные;
· внесуставные.
Внутрисуставные переломы:
· переломовывих Беннета;
· многооскольчатый перелом Роланда;
Переломы костей стопы:
· переломы таранной кости;
· переломы пяточной кости;
· переломы среднего отдела стопы (предплюсна);
· переломы плюсневых костей;
· переломы фаланг пальцев стопы.
Переломы таранной кости:
· шейки;
· тела;
· заднего отростка таранной кости.
Переломы пяточной кости:
· внесуставные;
· внутрисуставные;
· многооскольчатые;
· расколотые переломы;
· компрессионные переломы с вдавлением губчатой кости.
Переломы среднего отдела стопы (предплюсна):
· переломы ладьевидной кости;
· переломы кубовидной кости;
· переломы клиновидных костей.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ 2
Диагностические критерии:
Жалобы:
· боли;
· нарушение функции конечности.
Анамнез: наличие травмы.
Физикальное обследование:
При осмотре:
· отек в месте перелома;
· деформация;
· кровоизлияние в окружающие ткани.
При пальпации:
· болезненность, усиливающая при осевой нагрузке;
· патологическая подвижность;
· крепитация костных отломков;
· Необходимо исключить повреждение сосудисто-нервных пучков.
Лабораторные исследования: нет.
Инструментальные исследования: рентгенография кисти/стопы в 2х проекциях.
Диагностический алгоритм
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ 1
Диагностические критерии на стационарном уровне
Жалобы:
· боли;
· нарушение функции конечности.
Анамнез: наличие травмы.
Физикальное обследование:
При осмотре:
· отек в месте перелома;
· деформация;
· кровоизлияние в окружающие ткани.
При пальпации:
· болезненность, усиливающая при осевой нагрузке;
· патологическая подвижность;
· крепитация костных отломков;
· необходимо исключить повреждение сосудисто-нервных пучков.
Лабораторные исследования: нет.
Инструментальные исследования:
· рентгенография кисти\стопы в 2х проекциях;
· компьютерная томография – для уточнения степени компрессионного перелома;
· магнитно-резонансная томография – для уточнения повреждения капсульно-связочного аппарата и сухожилий.
Диагностический алгоритм:
Перечень основных диагностических мероприятий:
· общий анализ крови;
· общий анализ мочи;
· рентгенография голени в 2х проекциях;
· исследование кала на яйца гельминтов;
· микрореакция детям старше 12 лет;
· определение времени свертываемости длительности кровотечения;
· ЭКГ;
· биохимический анализ крови;
· определение группы крови и резус-фактора.
Перечень дополнительных диагностических мероприятий: нет.
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Дифенгидрамин (Diphenhydramine) |
| Кеторолак (Ketorolac) |
| Метамизол натрия (Metamizole) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения 1
При переломах без смещения костных отломков и при удовлетворительном состоянии костных фрагментов после одномоментной ручной репозиции проводится консервативное лечение в амбулаторных условиях. При неудовлетворительном стоянии отломков и вторичном смещении отломков пациента направляют на оперативное лечение в стационар.
Немедикаментозное лечение: нет.
Медикаментозное лечение
Перечень основных лекарственных средств: (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств: (менее 100% вероятности применения):
· Кеторолак 30мг/мл – 1,0 мл (0,1 мл на 1 год жизни ребенка).
Из расчета 0,1 мл на 1 год жизни ребенка.
Таблица сравнения препаратов:
Таблица 1. Лекарственные средства, применяемые при переломах стопы и кисти (за исключением анестезиологического сопровождения):
Другие виды лечения:
· наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс, ортез);
· необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности.
Показания для консультации специалистов: нет.
Профилактические мероприятия:
· обезболивание;
· транспортная иммобилизация.
Мониторинг состояния пациента: (карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий);
| Дата посещения | диагноз | манипуляции | осложнения |
| 04.04.2016 (образец) | Перелом голени (образец) | Транспортная иммобилизация шиной Крамера (образец) | Нет (образец) |
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· повреждения сосудисто-нервного пучка;
· оценка тяжести состояния больного.
Медикаментозное лечение:
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ 2
Тактика лечения [1,2]
Медикаментозное лечение:
Перечень основных лекарственных средств: (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств: (менее 100% вероятности применения):
Кеторолак 30мг/мл – 1,0 мл (0,1 мл на 1 год жизни ребенка).
Таблица сравнения препаратов:
Таблица 2. Лекарственные средства, применяемые при переломах кисти/стопы (за исключением анестезиологического сопровождения):
Хирургическое вмешательство с антибиотикопрофилактикой, по показаниям, согласно приложения 1 к настоящему КП см. приложение 1:
Для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. Антибиотикопрофилактика проводится перед операцией и продлевается на 5-7 дней.
· Цефазолин 1гр;
· Цефуроксим 750мг;
· Цефтриаксон 500 мг
Из расчета 50 – 70 мг на кг веса.
Таблица сравнения препаратов:
Таблица 3. Лекарственные средства, применяемые при оперативном лечении переломов кисти/стопы (за исключением анестезиологического сопровождения):
Другие виды лечения: нет
Показания для консультации специалистов:
· консультация нейрохирурга – при повреждении нерва и сочетанной травме головного мозга;
· консультация хирурга – при сочетанной травме живота;
· консультация ангиохирурга – при сопутствующем повреждении сосудов;
· консультация уролога – при повреждении органов мочеполовой системы;
· консультация педиатра – при наличии сопутствующих заболевании педиатрического профиля;
· консультация эндокринолога – при наличии сахарного диабета и зоба.
Показания для перевода в отделение интенсивной терапии и реанимации:
· угнетение сознания;
· резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
· некупируемый эпилептический статус или повторные судорожные припадки.
Индикаторы эффективности лечения:
· устранение боли;
· анатомическое сопоставление костных отломков костей кисти/стопы.
Медицинская реабилитация
Описание медицинской реабилитации
1. Название этапа медицинской реабилитации: ВТОРОЙ ЭТАП «РЕАБИЛИТАЦИЯ A» ПРОФИЛЬ «ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ» (ДЕТСКАЯ)
2. Цель реабилитации: полное или частичное восстановление нарушенных и (или) компенсация утраченных функций пораженного органа или системы; предупреждение, ранняя диагностика и коррекция возможных нарушений функций поврежденных органов или систем организма; предупреждение и снижение степени возможной инвалидности; улучшение качества жизни; сохранение работоспособности пациента; социальная интеграция пациента в общество.
3. Показания для медицинской реабилитации: в соответствии с международными критериями согласно Стандарту организации оказания медицинской реабилитации населению Республики Казахстан, утвержденной приказом Министра здравоохранения Республики Казахстан от 27.12.2014 года №759.
| №п/п | Нозологическая форма (код по МКБ-Х) | Международные критерии (степень нарушения био-социальных функций и (или) степень тяжести заболевания) |
| 1 | После переломов костей конечностей: S62.0; S62.1; S62.2; S62.3; S62.4; S62.5; S62.6; S62.7; S62.8; S68.0; S68.1; S68.2; S68.3; S68.4; S68.8; S68.9; S69.7; S92.0; S92.1; S92.2; S92.3; S92.4; S92.5; S92.7; S92.9; S97.0; S97.1; S97.8; S98.0; S98.1; S98.2; S98.3; S98.4; S99.7 | Индекс Barthel> 45 баллов. MRC- scale – от 2-3 баллов Индекс Карновского –40-60 баллов Гониометрия – менее 30% от нормы |
4. Противопоказания к медицинской реабилитации:
· часто повторяющиеся или обильные кровотечения различного происхождения, выраженная анемия с уровнем гемоглобина менее 80 г/л);
· частые генерализованные судороги различной этиологии;
· острые инфекционные заболевания до периода выздоровления;
· активная стадия всех форм туберкулеза (A 15.0–1; A 15.5; A 15.7–9);
· недостаточность функции дыхания более III степени (за исключением отделения пульмонологической реабилитации);
· фебрильная лихорадка или субфебрильная лихорадка неизвестного происхождения;
· наличие сложных сопутствующих заболеваний;
· заболевания в стадии декомпенсации, а именно, некорректируемые метаболические болезни (сахарный диабет, микседема, тиреотоксикоз и другие), функциональная недостаточность печени, поджелудочной железы III степени;
· заболевания, передающие половым путем (сифилис, гонорея, трихомоноз и другие);
· гнойные болезни кожи, заразные болезни кожи (чесотка, грибковые заболевания и другие);
· психологические заболевания с десоциализацией личности (F 00; F 02; F 03; F 05; F 10–F 29; F 60; F 63; F 65; F 72–F 73);
· осложненные нарушения ритма сердца, СН согласно IV ФК по классификации NYHA;
· различные гнойные (легочные) заболевания, при значительной интоксикации (J 85; J 86);
· острый остеомиелит;
· острый тромбоз глубоких вен;
· при наличии иных сопутствующих заболеваний, которые препятствуют активному участию в программе по реабилитации в течение 2-3 часов в день;
· резко выраженные необратимые нарушения опорно-двигательного аппарата при утрате способностей к самообслуживанию и передвижению;
· активность ревматического процесса 2 степени и выше, наличие гормональной терапии;
· нарушение функций тазовых органов;
· наличие послеоперционных гнойных осложнений;
· анкилозы и стойкие необратимые контрактуры.
5. Объемы медицинской реабилитации, предоставляемые в течение 10 рабочих дней:
5.3 Продолжительность медицинской реабилитации в зависимости от нозологий:
6.Диагностические мероприятия:
6.1 Основные мероприятия:
· осмотр врача по медицинской реабилитологии и восстановительному лечению (оценка ортопедического статуса);
· оценка выраженности клинико-функциональных нарушений в динамике;
· оценка двигательного стереотипа, его динамической и статической составляющей в динамике.
6.2 Дополнительные мероприятия:
· психологическое тестирование/психодиагностика.
7. Консультации специалистов (показания и цель):
· консультация кардиолога – при болях в области сердца и наличии изменений на ЭКГ;
· консультация эндокринолога – при наличии сопутствующей эндокринной патологии;
· консультация психолога – при наличии изменений в психологическом статусе;
· консультация невролога – при выраженной неврологической патологии.
8. Индикаторы эффективности лечения:
Некроз имеет локальный характер и редко приводит к общей интоксикации организма, однако при неблагоприятном течении может перейти во влажную гангрену и привести к общему заражению крови (сепсису) и гибели пациента. Своевременное восстановление кровотока при сухой гангрене позволяет ограничиться потерей только омертвевшей части ноги (пальца, стопы) и сохранить опорную функцию и ходьбу.
Влажная гангрена требует максимальной срочности вмешательства, так как процесс расплавления тканей происходит очень быстро и может погубить пациента в короткие сроки. На фото видно, как выглядит гангрена стопы. Медицина не стоит на месте и гангрену научились лечить, а не только отрезать. Об этом подробнее в нашей статье.
 Как спасти ногу при гангрене?
Как спасти ногу при гангрене?
Залогом успешного лечения гангрены в Инновационном сосудистом центре является рациональный подход наших специалистов, микрохирургические технологии шунтирования, применение последних разработок в эндоваскулярной и сосудистой хирургии, узкая специализация нашего отделения по лечению критической ишемии. Очень важным условием успеха лечения является возможность восстановительных пластических операций на тканях, пострадавших от гангрены.
Причины гангрены нижних конечностей
Такая болезнь, как гангрена развивается вследствие недостатка кровоснабжения тканей (ишемии). Кровь играет очень важную роль в нашем организме. Она не только переносит кислород и питательные вещества по всему телу, чтобы кормить клетки, но и обеспечивает борьбу с инфекцией при помощи антител. Когда кровь не может достигнуть какого-либо участка тела, то клетки в нем погибают от голода и недостатка кислорода, может присоединиться инфекция. Именно это состояние и называется гангреной. В зависимости от патологического процесса, присоединившейся инфекции и состояния омертвевших тканей различают две разновидности гангрены: сухую и влажную.
Отдельным заболеванием, несвязанным с кровообращением является газовая гангрена, которая развивается при инфекции анаэробными бактериями лечится только ампутацией и не имеет отношения к сосудистой хирургии. При ишемической гангрене кровь не поступает в ткани из-за закупорки сосудов при различных заболеваниях. Чаще всего причиной гангрены нижних конечностей становятся:
Течение гангрены
После того как удаётся определить причины гангрены встаёт вопрос о её лечении. Без восстановления нормального кровообращения у всех пациентов с сухой гангреной рано или поздно проводится ампутация. Ощущения боли в ноге настолько интенсивные, что многие пациенты сами просят о её выполнении. Общее состояние пациентов и их способность перенести операцию без ампутации на начальной стадии остаются хорошими, сухая гангрена редко представляет непосредственную угрозу жизни пациента.
Иногда хирургами, для убеждения пациента в согласии на ампутацию, проводится следующий приём. Больного обезболивают инъекционными препаратами, затем эти препараты отменяют и больной, помучившись, соглашается на ампутацию. Для большинства хирургов России признаки гангрены ноги являются абсолютным показанием к срочной высокой ампутации.
Очень редко бывают случаи отторжения омертвевших тканей — самоампутация, тогда у пациента может сформироваться патологическая культя, которую для протезирования приходится переделывать. Развитие влажной формы из сухой встречается сравнительно редко и чаще всего у больных с сахарным диабетом.
После успешной сосудистой операции и восстановления нормального кровообращения наблюдается четкое отграничение границ гангрены. Хирургу удаляет только явно омертвевшие участки пальцев или часть стопы. Раны постепенно заживают. При большой площади гангрены и обнажении опорных поверхностей в нашей клинике выполняются пересадки кожных лоскутов для закрытия раневых дефектов. С помощью микрохирургических методов нашим хирургам удаётся сохранить конечность даже при обширной гангрене стопы и голени.
Осложнения гангрены
Сухая гангрена может осложниться развитием гнойного расплавления окружающих тканей и переходом во влажную. В этом случае к симптомам гангрены ноги присоединяется картина общей интоксикации, сепсиса и ситуация становится опасной для жизни.
При развитии симптомов сухой гангрены нередко наблюдается вторичный тромбоз глубоких вен (из-за постоянно опущенной ноги и низкой скорости кровотока). Венозный тромбоз может привести к присоединению вторичного отёка и развитию влажной гангрены, а также существует риск развития отрыва тромба и тромбоэмболии лёгочной артерии.
Виды гангрены по локализации
Отграниченный некроз на одном или нескольких пальцев без тенденции к распространению. При спонтанном течении изредка может закончится самоампутацией пальца и выздоровлением, однако из-за боли пациентам проводят операции по удалению некротизированного пальца. Заживление культи практически невозможно, поэтому попытки ампутировать палец без восстановления кровотока приводят к прогрессированию гангрены. По фотографии можно понять, как начинается процесс гангрены ноги. Сначала это только ограниченный некроз пальца, но с течением времени мёртвая ткань расползается, захватывая прежде здоровые ткани кожного покрова.
Если гангрена затрагивает только тыльную или подошвенную поверхность стопы, то после восстановления кровотока можно только иссечь некротические ткани и в последующем выполнить микрохирургическую пластику оставшихся ран.
Нередкое осложнение критической ишемии. Из-за глубокого некроза, после отторжения может обнажиться пяточная кость. Подобная локализация гангрены создаёт значительные сложности в лечении, даже после полноценного восстановления кровотока. В подобной ситуации только микрохирургическая пластика позволяет сохранить опорную ногу, без неё приходится делать ампутацию голени, даже при работающих сосудах стопы.
Процесс некроза распространяется на бо́льшую часть стопы, не затрагивая пяточной области. В этом случае после удаления омертвевших тканей приходится выполнять низкую ампутацию голени по Пирогову. Такая ампутация позволяет сформировать опорную культю, а пациенту пользоваться облегчённым протезом. При тотальной гангрене стопы возможно восстановление кровотока с целью сохранения коленного сустава для целей лучшей реабилитации и протезирования пациента.
Преимущества лечения в клинике
Диагностика
Как проявляется гангрена?
Симптомы гангрены проявляются разнообразно, но диагноз обычно пациенты ставят сами себе. Обратиться за врачебной помощью больных сухой гангреной чаще всего заставляют боли в ноге и изменение цвета тканей, подвергшихся отмиранию. Начало гангрены ноги часто бывает неожиданным, но иногда заболевание развивается постепенно. Перечень основных признаков гангрены ноги:
 Консультация сосудистого хирурга
Консультация сосудистого хирурга
УЗИ артерий нижних конечностей
Современные аппараты УЗИ диагностики, используемые в нашей клинике позволяют точно установить характер и локализацию поражений сосудов, определить степень компенсации кровотока при гангрене и отследить результаты восстановительного лечения. С помощью ультразвуковой диагностики возможно измерение просвета сосудов, наличие или отсутствие кальциноза артерий, строение атеросклеротической бляшки. При гангрене часто выявляется сужение и закупорка магистральных артерий нижней конечности. Важным критерием ультразвуковой оценки компенсации кровотока является определение лодыжечно-плечевого индекса. Это артериальное давление на ноге, поделенное на артериальное давление на руке. При снижении ЛПИ ниже 0,4 можно говорить о декомпенсации кровотока в ноге и возможном развитии гангрены. В нашей клинике предварительный план лечения составляется на основе ультразвуковой диагностики. Специалисты имеют большой опыт УЗИ диагностики сосудистых больных и являются экспертами в этой области. Специфичность и чувствительность этого метода в нашей клинике составляет более 95%.
 Мультиспиральная компьютерная томография
Мультиспиральная компьютерная томография
Томография с использованием контрастного вещества позволяет четко оценить анатомию сосудистого русла, точно выявить локализацию и характер поражения сосудов. В нашей клинике МСКТ используется в качестве метода окончательной диагностики. На основании этого исследования принимается точный план хирургического лечения, выбор открытой или эндоваскулярной хирургии. Преимущества компьютерной томографии сосудов в ее безопасности. Контрастное вещество вводится внутривенно. При гангрене нередко отмечается сужение магистральных артерий ноги, либо полная их закупорка. В этом случае артериальный сосуд может совсем не окрашивается. При выраженном кальцинозе отмечается резкое контрастирование сосудистых стенок за счет атеросклеротических бляшек. Информация, которую можно получить при компьютерной томографии является очень ценной для диагностики. Мы можем оценить проходимость артерий, наличие атеросклеротических бляшек и боковых ветвей. Помимо этого, компьтерная томография дает возможность оценить подкожные вены, что очень важно с точки зрения возможности шунтирующей операции.
Контрастная ангиография сосудов
Диагностика осложнений гангрены
Мы всегда выполняем посевы раневого отделяемого на микрофлору и чувствительность к антибиотикам. Это исследование необходимо при поступлении пациента с гангреной в клинику, так как необходим правильный выбор антибиотиков, для предупреждения заражения крови и раневых осложнений после операции. Результаты исследований обычно доступны через 5-7 дней после забора материала из гангренозного очага. Для это бактерии высеиваются из раневого отделяемого на специальной питательной среде в чашке Петри.
Если инфекция от гангрены попадает в кровь, может развиться сепсис и перейти в септический шок. Это очень опасно для жизни если не начать её своевременно лечить.
Подробнее о методах диагностики:
Лечение

Простое восстановление кровотока не позволяет рассчитывать на быстрое закрытие дефектов тканей стопы и голени. В ряде случаев процесс некроза затрагивает костные и сухожильные структуры и самостоятельное заживление невозможно. В подобных случаях нашим специалистам помогают методы пластической микрохирургии. В клинике внедрены технологии пересадки свободных лоскутов ткани на сосудистой ножке. То есть мы берём кожу или мышцу на питающем сосуде с участка тела, где кожи, жировой клетчатки и мягких тканей много, а после этого пересаживаем этот комплекс тканей на место большого дефекта, добиваясь заживления постнекротических ран у большинства пациентов.
Применение в медицине современных методик восстановления кровообращения в конечности и технологий реконструктивно-пластической хирургии позволяет сохранить ногу и возможность ходить абсолютному большинству пациентов. Такие технологии сконцентрированы в специализированных центрах спасения конечности, таких, каким является Инновационный сосудистый центр.
Гангрену можно вылечить и это на самом деле очень просто. Ведь достаточно восстановить кровоток в ногу, удалить омертвевшие ткани и заживить оставшиеся раны. Однако эти простые принципы до сих пор практически нигде не выполняются, потому что кровоток восстанавливают одни врачи и отделения, а раневым процессом и удалением мертвых тканей занимаются другие.
Такой исход стимулирует пациентов и их родственников искать методы лечения гангрены без операции. В ход идут разные «народные» средства, от которых инфекция только расцветает. Это и жеваный хлебный мякиш, и соль и моча и многие другие «средства от гангрены», прикладываемые к местам поражения. От них воспалительный процесс быстрее развивается и распространяется, неизбежно приводя к ампутации по жизненным показаниям.
В подобном развитии событий, в большинстве случаев косвенно виноваты врачи, которые любое омертвение тканей воспринимают, как необходимость «спасать пациента» самым радикальным способом лечения. Информация о современных технологиях им либо не известна, либо они в нее не верят и больным не доводят.
Гангрену можно лечить без ампутации в Инновационном сосудистом центре
Каждый год мы успешно оперируем более 650 пациентов с критической ишемией и гангреной ног. Провести современное лечение гангрены может команда, где работают опытные сосудистые и эндоваскулярные хирурги, а также врачи, владеющие методами ведения и закрытия некротических ран. Такая команда способна добиться впечатляющих результатов в лечении гангрены. В этой команде должны быть специалисты, умеющие не только восстанавливать кровоток, но и знающие, как лечить пациента с множественными сосудистыми поражениями, тяжелыми сопутствующими заболеваниями и серьезными раневыми осложнениями.
Влажная гангрена, некроз, длительно незаживающие раны, черный цвет пальца не являются для нашей команды поводом для ампутации, но должны стать причиной активной хирургической тактики по спасению конечности. Нам удается сохранить ногу у большинства больных с угрожающей ишемией конечности. Мы боремся за спасение ноги до последней возможности.
Во многих других «центрах спасения конечности» существует разделение сосудистой, эндоваскулярной и реконструктивно-пластической хирургии, поэтому нет возможности целостного подхода к лечению критической ишемии нижних конечностей.
Почему в России возникают проблемы с лечением гангрены без ампутации?
Гангрена нижних конечностей лечение современными методами
Подход к лечению гангрены различается в зависимости от ее причин. В нашей клинике методом выбора при гангрене ноги является лечение без ампутации. Ежегодно в стационаре Инновационного сосудистого центра оперируются больные с критической ишемией, которых уже приговорили к ампутации в других сосудистых и хирургических отделениях. У большинства из них нам удается сохранить ногу и возможность ходить. Главной причиной успеха является использование передовых технологий и узкая специализация наших сосудистых хирургов.
 Шунтирование сосудов
Шунтирование сосудов
 Ангиопластика и стентирование
Ангиопластика и стентирование
 Закрытие постнекротических ран
Закрытие постнекротических ран
 Максимальное сохранение конечности от ампутации
Максимальное сохранение конечности от ампутации
Симптомы интоксикации, развивающиеся у запущенных больных, требуют провести хирургическое вмешательство и удалить явное омертвение тканей пораженного участка, хотя в Инновационном сосудистом центре вылечить гангрену возможно и без большой ампутации. При сухой, а чаще влажной гангрене иногда ампутация сегмента конечности является неизбежной необходимостью с целью спасения жизни пациента или при абсолютной невозможности сохранить пораженное место, где гангрена развивается из-за отсутствия сосудов. Последний постулат все чаще опровергается нашим умением лечить гангрену. Если раньше, в нашей клинике удавалось сохранить лишь 80% конечностей при некрозах стопы и голени, то с внедрением методов микрохирургии, гибридных и пластических сосудистых вмешательств мы сохраняем уже 96% конечностей, пораженных гангреной даже при сахарном диабете.
Ампутация сейчас стала исключительной редкостью в нашей практике. Лишь при невозможности или нерациональности сохранения конечности мы проводим эти уносящие операции, которые выполняем в пределах здоровых тканей. Чаще всего мы считаем возможным не ампутировать ногу, а удалять только пораженные отделы конечности. Для этого мы всегда сначала делаем реваскуляризацию (устраняем нарушение кровообращения), а затем убираем явно мертвые ткани. Никогда не бывает при гангрене легкого пути, обычная ампутация приводит к глубокой инвалидности и быстрой смерти, а сосудистая реконструкция является очень сложным, но эффективным вмешательством при любом виде гангрены.
Гибридная хирургия в лечении сухой гангрены без ампутации
Это совместное применение шунтирования и ангиопластики для решения задачи по восстановлению кровотока в рамках одного вмешательства. Гибридные операции проводятся в нашей клинике для достижения оптимального клинического результата при сложных сосудистых поражениях. Они расширяют возможности сосудистой хирургии и позволяют нам сохранять ногу у абсолютного большинства пациентов с гангреной. Шунт хорошо работает только тогда, когда артерия выше и ниже него хорошо проходима. Если выше шунта или ниже него имеются атеросклеротические бляшки и сужения, то в таком шунте застаивается кровь и наступает тромбоз. Шунт для лечения гангрены позволяет обойти протяженные закупорки артерий, а затем, проводя ангиографию и ангиопластику ниже шунта мы обеспечиваем беспрепятственный ток крови в стопу и пальцы. Использование подобной тактики позволило нам спасти ногу у 96% больных с угрожающей ишемией.
Прогноз после лечения гангрены
Клинический исход, к которому приводит гангрена зависит от состояния внутренних органов (сердца и почек) и формы гангрены. Причины гангрены мягких тканей в большинстве случаев связаны с процессами постепенной закупорки сосудов, которая развивается не только в артериях ног, но и в других сосудистых бассейнах (головного мозга, сердца, органов брюшной полости). Ожидаемая продолжительность жизни после реконструктивных сосудистых операций зависит от возможных сосудистых катастроф в других бассейнах (инфаркт миокарда или ишемический инсульт), однако установлен факт, что после ампутации одной ноги 70% пациентов умирает в ближайшие два года, а после успешных сосудистых операций отдаленная смертность составляет не более 10% в год.





 Как спасти ногу при гангрене?
Как спасти ногу при гангрене? Консультация сосудистого хирурга
Консультация сосудистого хирурга Мультиспиральная компьютерная томография
Мультиспиральная компьютерная томография Шунтирование сосудов
Шунтирование сосудов Ангиопластика и стентирование
Ангиопластика и стентирование Закрытие постнекротических ран
Закрытие постнекротических ран Максимальное сохранение конечности от ампутации
Максимальное сохранение конечности от ампутации