Вывих, растяжение и перенапряжение капсульно-связочного аппарата голеностопного сустава и стопы (S93)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Закрытые повреждения голеностопного сустава
Общая информация
Краткое описание
Закрытые повреждения голеностопного сустава —травма структур голеностопного сустава без нарушения целости кожи [1].
Категория пациентов: взрослые с закрытыми повреждениями голеностопного сустава.
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, врачи скорой помощи, фельдшера.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
1. Сбор жалоб и анамнеза, физикальное обследование.
• магнитно-резонансная томография: определяются признаки повреждения капсульно-связочного аппарата и сухожилии.
Лечение
Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Комбинация трамадола и парацетамола является эффективной [6].
Таблица 1. Лекарственные средства, применяемые при повреждениях голеностопного сустава (за исключением анестезиологического сопровождения)
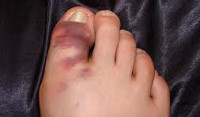
Вывих пальца
Вывих пальца – это патологическое состояние, при котором суставные поверхности фаланг пальцев смещаются и перестают быть конгруэнтными друг другу. Пальцы рук страдают чаще пальцев ног. Вывихиваться могут все фаланги: основная, средняя и дистальная. Симптомами являются резкая боль, отек, деформация в области сустава и отсутствие движений. Диагноз устанавливается на основании внешних данных и результатов рентгенографии. Лечение обычно консервативное – вправление пальца с последующим наложением гипсовой повязки. В отдельных случаях необходима фиксация спицей или операция на суставе.
МКБ-10
Общие сведения
Вывих пальца – устойчивое смещение суставных поверхностей костей, образующих один из суставов пальца. В результате смещения суставные поверхности утрачивают конгруэнтность (перестают совпадать друг с другом), движения в суставе становятся невозможными. Вывихи пальцев рук наблюдаются достаточно часто. Вывихи пальцев ног встречаются редко. Лечение осуществляют травматологи-ортопеды.
Причины
Классификация
В зависимости от уровня повреждения вывихи пальцев рук подразделяются на вывихи основной, средней и ногтевой фаланги. При вывихе основной фаланги ее суставная поверхность смещается относительно головки соответствующей пястной кости. При вывихе средней и ногтевой фаланги суставная поверхность дистально расположенной фаланги смещается по отношению к проксимальной. В зависимости от направления смещения выделяют тыльные, ладонные и боковые вывихи. Чаще всего наблюдается смещение кости в тыльную сторону. При вывихах пальцев стопы возможно повреждение в области межфалангового и плюснефалангового сустава. Дистальный сегмент может смещаться в подошвенную, тыльную или боковую сторону.
Виды вывиха пальца
Вывих I пальца кисти
Может быть тыльным и ладонным, полным и неполным. Смещение к тылу образуется при разгибательном механизме травмы, смещение к ладони – при сгибательном. При тыльном вывихе сухожилие длинного сгибателя может смещаться и ущемляться между суставной поверхностью проксимальной фаланги и головкой пястной кости, затрудняя вправление. В момент травмы возникает резкая боль. Палец отечен, деформирован в области пястнофалангового сустава. Активные движения невозможны, при попытке пассивных движений определяется пружинящее сопротивление.
При тыльном вывихе палец укорочен, согнут в пястнофаланговом и разогнут в межфаланговом суставе. Область тенара выбухает, по ладонной поверхности прощупывается головка I пястной кости, по тыльной – суставная поверхность основной фаланги. При ладонном вывихе палец разогнут в обоих суставах и смещен в ладонную сторону. По тыльной поверхности пальпируется головка I пястной кости. Для подтверждения диагноза выполняют рентгенографию I пальца. При подозрении на ущемление сухожилия длинного сгибателя может быть назначена МРТ или КТ сустава.
Лечение свежего вывиха пальца амбулаторное, проводится в условиях травмпункта. Устранение вывиха пальца руки выполняют под местной анестезией. При тыльном вывихе травматолог несколько отводит палец и тянет его по оси, одновременно сдвигая проксимальную фалангу на головку пястной кости. Тяга может осуществляться при помощи петли из бинта или с использованием обычного захвата. Для того чтобы устранить ущемление сухожилия, палец поворачивают в локтевую сторону, одновременно сгибая ногтевую фалангу. После вправления осуществляют иммобилизацию лонгетой в течение 3 недель.
Если тыльный вывих не удается вправить из-за ущемившегося сухожилия, больного направляют в травматологическое отделение для открытого вправления. Операцию проводят под местной или проводниковой анестезией с использованием тыльно-лучевого доступа. Ущемленную капсулу рассекают, сухожилие сдвигают элеватором в сторону, после чего палец легко вправляется. Рану послойно ушивают и дренируют резиновым выпускником. Накладывают лонгету на 3 недели. Швы снимают через 10 дней.
Закрытое вправление ладонного вывиха также осуществляют с использованием тяги по оси. Палец вытягивают, разгибают и надавливают на головку пястной кости, сдвигая ее в ладонную сторону. Срок иммобилизации составляет 3 недели. После вправления при всех вывихах пальца, как ладонных, так и тыльных, назначают УВЧ. Трудоспособность восстанавливается через 4-5 недель.
Вывихи проксимальных фаланг II-V пальцев
Обычно возникают тыльные вывихи. Повреждение сопровождается резкой болью, деформацией, отеком мягких тканей. Движения в пястнофаланговом суставе невозможны, определяется пружинящее сопротивление. На ладони пальпируется головка соответствующей пястной кости, на тыле – суставная поверхность основной фаланги. Диагноз подтверждается при помощи рентгенографии пальцев кисти. Лечение амбулаторное – закрытое вправление под местной анестезией с последующей иммобилизацией в течение 3 недель. В этом периоде назначается УВЧ и функциональная терапия. Больничный лист закрывают через 4-5 недель.
Вывихи ногтевых и средних фаланг пальцев кисти
Обычно бывают тыльными, реже – боковыми. Пациента беспокоит резкая боль. Палец отечен, выявляется штыкообразная деформация в области поврежденного сустава. Движения невозможны. Иногда вывих сопровождается отрывом сухожилия разгибателя, при этом сухожилие обычно отрывается от места прикрепления вместе с небольшим костным фрагментом. Для подтверждения диагноза назначают рентгенографию пальцев кисти, при подозрении на отрыв сухожилия больного могут направить на КТ или МРТ кости. Лечение неосложненных вывихов амбулаторное. Палец вправляют под местной анестезией и накладывают гипс на 3 недели. Лечение осложненных вывихов осуществляют в стационаре. Поврежденное сухожилие разгибателя подшивают к кости в месте прикрепления, используя трансоссальные швы. Вывих пальца вправляют, рану ушивают. Иммобилизацию также проводят в течение 3 недель.
Прогноз при вывихах пальцев руки благоприятный, в абсолютном большинстве случаев объем движений полностью восстанавливается, боли в отдаленном периоде отсутствуют. Привычные вывихи пальцев возникают чрезвычайно редко. Несвоевременное обращение за медицинской помощью может приводить к развитию застарелого вывиха. В таких случаях одномоментное вправление невозможно, для восстановления конгруэнтности суставных поверхностей, стабилизации и разработки сустава приходится накладывать аппарат Волкова-Оганесяна. Исходом застарелого вывиха может стать артроз поврежденного сустава.
Вывихи пальцев стопы
Вывих пальцев стопы – достаточно редкая травма. Чаще наблюдаются вывихи дистальной фаланги I пальца, второе место занимают повреждения IV пальца, реже всего страдает III палец. Травма обычно возникает в результате непрямого воздействия (удар о твердый предмет, падение с высоты). Возникает резкая боль, характерная деформация, отек, ограничение функции, укорочение пальца и симптом пружинящей неподвижности. Диагноз подтверждается данными рентгенографии пальцев стопы. Лечение обычно амбулаторное – закрытое вправление вывиха пальца ноги. Манипуляцию по возможности следует провести до появления выраженного отека. Под местной анестезией травматолог осуществляет тягу по длине, используя захват, марлевую петлю или тонкую спицу, проведенную через дистальную фалангу. Одновременно врач давит на основание смещенной фаланги в направлении, противоположном смещению.
Если вывих не удается устранить, прибегают к открытому вправлению в условиях стационара. При нестабильности проводят трансартикулярную фиксацию спицей. При единичном вывихе для иммобилизации достаточно повязки, состоящей из нескольких слоев лейкопластыря. При множественных повреждениях необходимо наложение гипсовой повязки. Пациенту назначают УВЧ. Фиксацию продолжают 2-3 недели, трудоспособность восстанавливается через 3-4 недели. Прогноз благоприятный, в большинстве случаев движения сохраняются в полном объеме, опора не страдает, боли в отдаленном периоде отсутствуют.
Вывих стопы: причины, симптомы, диагностика, лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Вывихи в голеностопном суставе, как правило, сочетаются с переломами лодыжек или переднего и заднего краёв большеберцовой кости. Изолированные вывихи сегментов стопы или отдельных её костей встречаются относительно редко.

Подтаранный вывих стопы
Вывих происходит на уровне таранно-пяточного и таранно-ладьевидного сочленений от чрезмерного непрямого насилия. Наиболее часто в результате избыточного сгибания и внутренней ротации стопы возникает вывих её кзади с супинацией и внутренней ротацией. Однако при изменении направления насилия возможны вывихи стопы кпереди, кнаружи и кнутри.
Симптомы подтаранного вывиха стопы
Характерна боль. Деформация стопы зависит от вида смещения. При задне-внутренних вывихах передний отдел стопы укорочен. Стопа смещена кнутри и кзади, супинирована и максимально согнута. По наружной поверхности выстоит таранная кость.
Диагностика подтаранного вывиха стопы
Окончательный диагноз ставят после рентгенографии.
Консервативное лечение подтаранного вывиха стопы
Обезболивание общее. К устранению вывиха приступают сразу по установлении диагноза. Промедление может привести к образованию пролежней в местах давления выступающими костями и за счёт быстро нарастающего отёка.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 3-3,5 мес. В течение года больному следует пользоваться супинатором.
Вывих тараной кости
S93.3. Вывих другой и неуточнённой части стопы.
Механизм травмы непрямой: чрезмерное приведение, супинация и подошвенное сгибание стопы.
Симптомы вывиха таранной кости
Боль в месте травмы, голеностопный сустав деформирован. Стопа отклонена кнутри. По передненаружной поверхности стопы прощупывается плотное выпячивание. Кожа над ним белесоватого цвета за счёт ишемии.
Диагностика вывиха таранной кости
На рентгенограмме определяют вывих таранной кости.
Консервативное лечение вывиха таранной кости

Вывих в суставе Шопара
S93.3. Вывих другой и неуточнённой части стопы.
Вывих в таранно-ладьевидном и пяточно-кубовидном суставах возникает при резкой отводящей или приводящей (чаще абдукционной) ротации переднего отдела стопы, который смещается к тылу и в одну из сторон.
Симптомы вывиха в суставе Шопара
Резкая боль, стопа деформирована, отёчна. Нагрузка на конечность невозможна. Кровообращение дистального отдела стопы нарушено.
Диагностика вывиха в суставе Шопара
На рентгенограмме выявляют нарушение конгруэнтности в суставе Шопара.
Консервативное лечение вывиха в суставе Шопара
Безотлагательно и только под наркозом устраняют вывих. Производят вытяжение за пяточную область и передний отдел стопы. Хирург устраняет смещение давлением на тыл дистального отдела стопы и в сторону, противоположную смещению.
Накладывают гипсовый сапожок с хорошо моделированным сводом. Конечности придают возвышенное положение на 2-4 дня, после чего разрешают ходьбу на костылях. Срок иммобилизации составляет 8 нед, затем накладывают съёмную лонгету на 1-2 нед, в которой больной ходит на костылях с постепенно нарастающей нагрузкой. Далее проводят реабилитационное лечение.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 12 нед. Показано ношение супинатора в течение года.

Вывих стопы в суставе Лисфранка
S93.3. Вывих другой и неуточнённой части стопы.
Вывихи плюсневых костей чаще возникают от прямого насилия, нередко сочетаются с переломами основания этих костей. Смещение вывихнутых костей может произойти кнаружи, кнутри, в тыльную или подошвенную сторону.
Симптомы вывиха стопы в суставе Лисфранка
Боль в месте повреждения. Стопа деформирована: укорочена, утолщена и расширена в переднем отделе, умеренно супинирована. Опорная функция стопы нарушена.
Диагностика вывиха стопы в суставе Лисфранка
На рентгенограмме определяют вывих в суставе Лисфранка.
Консервативное лечение вывиха стопы в суставе Лисфранка
Вправление проводят под общим обезболиванием. Помощники растягивают стопу по продольной оси, захватив передний и задний отделы вместе с голенью. Хирург устраняет имеющиеся смещения давлением пальцев в направлении, обратном вывиху.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 3-3,5 мес. В течение года показано ношение супинатора.

Вывих пальцев стоп
Из всех вывихов в суставах нижней конечности амбулаторному лечению подлежат лишь вывихи пальцев стопы. Наиболее частым среди них бывает вывих I пальца в плюснефаланговом суставе в тыльную сторону.
S93.1. Вывих пальца(ев) стопы.
Симптомы вывиха пальцев ног
I палец деформирован. Основная фаланга расположена над плюсневой под углом, открытым в тыльную сторону. Движения в суставе отсутствуют. Отмечают положительный симптом пружинящего сопротивления.
Диагностика вывиха пальцев ног
С помощью рентгенографии выявляют вывих I пальца стопы.
Лечение вывиха пальцев ног
Способ вправления точно такой же, как и при устранении вывиха I пальца кисти. После манипуляции конечность иммобилизируют узкой тыльной гипсовой лонгетои от нижней трети голени до конца пальца на 10-14 дней. Назначают последующее восстановительное лечение.
Приблизительный срок нетрудоспособности
Трудоспособность восстанавливается через 3-4 нед.

Синдром диабетической стопы
Общая информация
Краткое описание
Общественная организация Российская ассоциация эндокринологов (РАЭ)
Московская ассоциация хирургов
Синдром диабетической стопы
Возрастная категория: взрослые
Год утверждения: 2015 (пересмотр каждые 3 года)
ID: КР525
Синдром диабетической стопы (СДС) определяется как инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести (Консенсус по диабетической стопе International Diabetic Foot Study Group, 2015).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Рекомендуется использовать классификацию поражений стоп при сахарном диабете, отвечающую следующим требованиям: простая в применении, дающая возможность дифференцировать тип поражения, базирующаяся на данных объективного обследования больного, воспроизводимая.
0 степень – интактная неповрежденная кожа
I степень – поверхностная язва (процесс захватывает эпидермис, дерму)
II степень – инфекционный процесс захватывает кожу, подкожную клетчатку, мышцы
III степень – глубокая язва, абсцесс, остеомиелит, септический артрит
IV степень – сухая/влажная гангрена: некроз всех слоев кожи отдельных участков стопы (например, часть пальца/палец)
V степень – сухая/влажная гангрена части стопы/всей стопы





(6) ЧДД-частота дыхательных движений
Этиология и патогенез
Эпидемиология
Диагностика
Комментарии. Необходимо помнить, что СД 2 типа – скрытое, малосимптомное заболевание, которое часто диагностируется при обследовании пациента с уже развившимся тяжелым гнойно-некротическим поражением стопы. Также при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут влиять на скорость заживления раневых дефектов (сердечная и дыхательная недостаточность, онкологические заболевания, алиментарная недостаточность, терапия глюкокортикоидами и иммуносупрессантами).
Класс рекомендаций I (уровень доказанности А) 
Таблица № 4. Индивидуальные целевые показатели для больных СД 
Комментарии: Для анализа необходимо брать образцы тканей из разных участков, так как микрофлора может различаться в разных областях дефекта. У пациентов с нейро-ишемической и ишемической формой СДС необходимо выявлять не только аэробные, но и анаэробные микроорганизмы и определять их чувствительность к современным антибактериальным препаратам. Клинически значимым считается содержание бактериальных тел выше 1х106 на грамм ткани или обнаружение β-гемолитического стрептококка (уровень доказанности 1В). Идентификация возбудителя раневой инфекции проводится путем бактериологического исследования материала из раны. Материал для исследования может быть получен при биопсии или кюретаже дна раны. Менее информативно исследование раневого экссудата или мазка с предварительно очищенного и промытого стерильным физиологическим раствором дна раны.
Комментарии: Мультиспиральная компьютерная томография позволяет уточнить локализацию и размеры остеомиелитического очага при планировании объема оперативного вмешательства.
Лечение
Класс рекомендаций I (уровень доказанности В)
Медицинская реабилитация
Необходимо помнить, что пациенты любого возраста с трофическими язвами нижних конечностей не подлежат обучению в группе. Занятия с ними проводятся только индивидуально.