Недифференцированные дисплазии соединительной ткани (проект клинических рекомендаций)
Публикуемый проект второго пересмотра клинических рекомендаций по ведению пациентов с недифференцированными дисплазиями соединительной ткани продиктован наличием обоснованных дополнений/замечаний к ранее утвержденным (в 2018 г.) клиническим рекомендациям.
1. ТЕРМИНЫ И ОПРЕДЕЛЕНИЯ
Дисплазия (dysplasia; греч. dys- + plasis формирование, образование; син. дисгенезия) – неправильное развитие тканей и органов независимо от времени и причины их возникновения [1]. Новые и узко направленные профессиональные термины в настоящих клинических рекомендациях не используются.
1.1. Определение
Недифференцированные дисплазии соединительной ткани (НДСТ; код по МКБ-10 – М35.8) – это генетически детерминированные состояния, характеризующиеся дефектами волокнистых структур и основного вещества соединительной ткани, приводящие к нарушению формообразования органов и систем, имеющие прогредиентное течение, определяющие особенности ассоциированной патологии, а также фармакокинетики и фармакодинамики лекарственных средств [2–4].
Комментарии: генетический дефект может проявляться в любом возрасте в соответствии с временными закономерностями генной экспрессии. Реализация генетических детерминант либо в наибольшей степени определяется внешними условиями, как в случае недифференцированных дисплазий соединительной ткани (несиндромных формах дисплазии соединительной ткани, неспецифических нарушений соединительной ткани), либо мало зависит от внешних условий, как в случае наследственных нарушений соединительной ткани (дифференцированной дисплазии соединительной ткани, синдромных форм дисплазии соединительной ткани) [2–7].
1.2. Этиология и патогенез
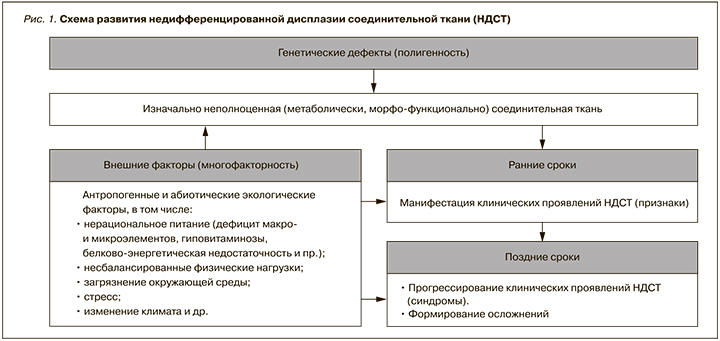
В основе развития дисплазий соединительной ткани (ДСТ) лежат мутации генов, ответственных за синтез/катаболизм структурных белков соединительной ткани или ферментов, участвующих в этих процессах [2–5] (рис. 1).
1.3. Эпидемиология
Распространенность НДСТ – 1:5. Отдельные внешние проявления дисморфогенеза соединительной ткани среди молодых – 85,4% [2–4].
Критическим периодом проявлений НДСТ является подростковый возраст, когда объем соединительной ткани увеличивается пропорционально росту и развитию организма. Как правило, у абсолютного большинства пациентов с НДСТ в возрасте старше 35 лет основную проблему составляют осложнения клинических синдромов, определяющие инвалидизацию пациентов и летальные потери в группе [2–4, 8, 9].
1.4. Кодирование по МКБ-10
1.5. Классификация
В практической работе используется Международная классификация болезней 10-го пересмотра (МКБ-10) [10]. В научных исследованиях можно пользоваться классификацией, предложенной Нью-Йоркской ассоциацией кардиологов, с выделением в нозологическую форму соединительнотканной дисплазии сердца, а также каталогом генов и генетических нарушений человека Mendelian Inheritance in Man (MIM), созданном и редактируемом McKusick V.A. et al., в который вошли такие состояния, как MASS syndrome (Mitral valve prolapse, Aortic root diameter at upper limits of normal for body size, Stretch marks of the skin, Skeletal conditions similar to Marfan syndrome, MIM 604308), Mitral valve prolapse, familial (MIM 157700), Mitral valve prolapse, myxomatous 2, 3 (MIM 607829,610840) и ряд других [2–6].
1.6. Клиническая картина
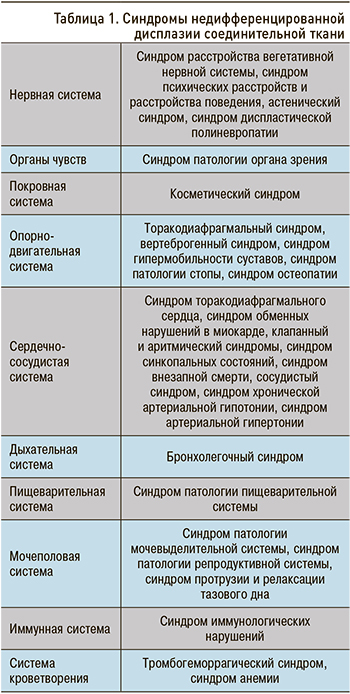
Клинические проявления НДСТ во многом связаны с ведущим клиническим синдромом, затрагивающим ту или иную систему организма (табл. 1). На сегодняшний день выделено 28 синдромов при НДСТ [3].
2. ДИАГНОСТИКА НЕДИФФЕРЕНЦИРОВАННЫХ ДИСПЛАЗИЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ
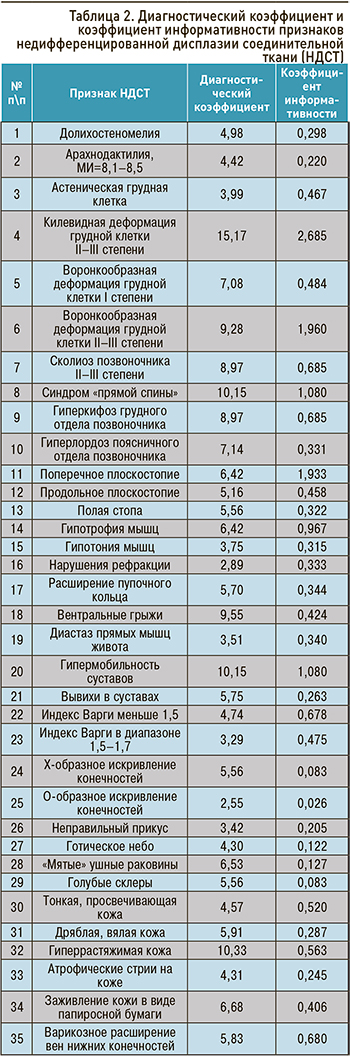
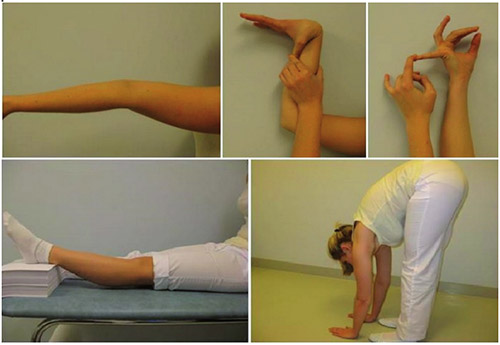
Профессором В.М. Яковлевым и его учениками для верификации диагноза было предложено трактовать клинические проявления пациентов как НДСТ при вовлечении в процесс не менее двух систем (опорно-двигательной, сердечно-сосудистой, бронхолегочной, пищеварительной, нервной, органа зрения и т.д.) с использованием процедуры последовательного распознавания Вальда: на основании диагностических коэффициентов и коэффициентов информативности для определения «диагностического вклада» каждого выявленного у пациента признака (табл. 2, 3) [2–4, 13].
Дисплазия соединительной ткани
Общие сведения
Дисплазия соединительной ткани (ДСТ) представляет собой состояние, обусловленное генетически детерминированными аномалиями развития соединительной ткани в эмбриональном/постнатальном периодах и метаболизма для которого характерны нарушения структуры (дефекты) компонентов внеклеточного матрикса (коллагена и волокон), сопровождающееся нарушением функционирования различных органов и систем организма.
Греческий термин «dysplasia» обозначает нарушение любого процесса формирования/образования, применяемое как к тканям, так и ко внутренним органам (Википедия). В литературе часто можно встретить синонимы ДСТ, как «синдром дисплазии соединительной ткани», «дисфункция соединительной ткани», «синдром соединительнотканной дисплазии», «мезинхимальная недостаточность» и др.
В связи с отсутствием единой терминологии и диагностических критериев место ДСТ в рубрикаторе МКБ-10 не определено. Соответственно, дифференцированные/недифицированные синдромы дисплазии СТ располагаются в различных классах и рубриках.
В основе ДСТ лежит мутация генов, которые ответственны за синтез соединительнотканных волокон. ДСТ чрезвычайно многолика и может проявляться патологией/изменениями со стороны практически всех органов/систем, содержащих такие волокна. При этом, количество мутаций и их локализация варьируют в широких пределах, что и определяет большое разнообразие клинических проявлений, а пациенты обращаются к специалистам различного профиля.
Вся совокупность наследственных нарушений соединительной ткани объединяется на основе общности висцеральных/внешних признаков в различные синдромы и фенотипы, для которых характерно многообразие проявлений клинической симптоматики — от субклинических доброкачественных форм до полисистемной/полиорганной патологии с прогредиентным течением (с периодическими остановками, ремиссиями).
Характеристика соединительной ткани
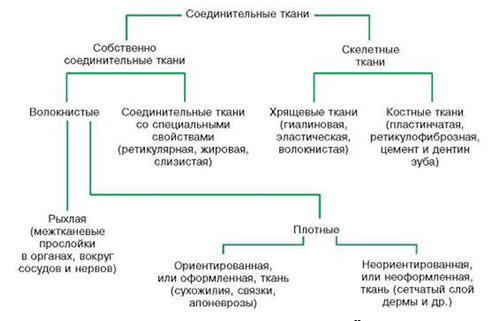
На соединительную ткань (СТ)приходится около 50% массы человеческого тела. Ее структура представлена межклеточным веществом, волокнами и клеточными элементами. Существует множество разновидностей соединительной ткани (рис. ниже), среди которых выделяют плотную оформленную/неоформленную волокнистую ткань; рыхлую неоформленную волокнистую ткань; жировую; костную; хрящевую, ретикулярную ткани, кровь и лимфу. Каждый вид СТ имеет свою специфику.
Функции этого вида ткани чрезвычайно разнообразны:
Выделяют две больших группы дисплазии соединительной ткани:
Широкая полиморфность заболеваний обусловлена разнообразием комбинаций аллелей разных локусов гена в сочетании со специфическим действием различных неблагоприятных факторов окружающей среды. Также установлено, что определенные синдромы в пределах одной родословной могут иметь признаки аутосомно-рецессивного/аутосомно-доминантного и сцепленного с полом наследования. Структура внешних и внутренних фенотипических проявлений при недифференцированной дисплазии соединительной ткани приведена на рисунке ниже.
Фенотипические проявления ДСТ (генетический дефект) может проявляться в различном возрасте в соответствии с частотой проявления гена и временными закономерностями генной экспрессии, характером и интенсивностью воздействия средовых факторов. Именно период формирования клинических признаков ДСТ может косвенно отражать «значимость» генетического дефекта и вероятность тяжести течения диспластического процесса. Также, необходимо учитывать, что наследственные структурно-функциональные нарушения соединительной ткани, являются негативной фоновой основой для возникновения и развития различной ассоциированной патологии (осложнений).
В настоящий момент данные о частоте встречаемости ДСТ у разных авторов значительно разнятся, что обусловлено зависимостью встречаемости дисплазии СТ от возраста обследованных лиц. Фенотипические признаки ДСТ могут проявляться на протяжении всей жизни: минимальная манифестация и выявление признаков ДСТ приходится на период новорожденности; в период 4-5 лет уже формируются и манифестируют пролапсы клапанов сердца (соединительнотканная дисплазия сердца); в возрасте 5-7 лет – деформации грудной клетки и позвоночника (торакодиафрагмальный синдром), гипермобильность суставов, миопия, плоскостопие; в подростковом возрасте часто ДСТ проявляется сосудистым синдромом.
Критическим периодом манифистирования ДСТ является возраст 13-15 лет (подростковый период), когда отмечается наивысший прирост признаков несостоятельности соединительной ткани, что обусловлено значительным увеличением общей массы соединительной ткани в периоде максимального роста организма.
У подавляющего большинства пациентов в возрасте старше 35 лет риск появления нового признака ДСТ минимален и основную проблему в этой возрастной группе составляют осложнения уже проявленных диспластических синдромов, которые и определяют риск инвалидизации пациентов и формируют летальные потери.
Негативным моментом является слабая информированность родителей детей с признаками нДСТ, когда родители ребенка с диагностируемой патологией СТ относят ее не к наличию у ребенка системной патологии, а к признакам присущих ребенку на определённой стадии развития (фенотипическим признакам), передающимся по наследству, считая что тот или иной признак характерен и для их других родственников (дедушек, бабушек) и медицинского вмешательства не требует. При этом, родители не осведомлены о том, что дисплазия соединительной ткани у детей свидетельствует о наличии высокого риска развития на ее фоне в дальнейшем заболеваний ЖКТ, сердца, почек, суставов и соответственно, даже не имеют общего представления о том, как лечить дисплазию у детей.
В целом, социальная значимость патологий, которые ассоциируются с ДСТ чрезвычайно высока, поскольку способствует потере трудоспособности/инвалидизации из-за большого числа значимых аномалий мышечной, костно-суставной, сердечной, офтальмологической, гастроинтестинальной и других систем; высокой смертности пациентов от сердечных аритмий, разрыва аневризм, ИБС; патологий репродуктивной системы и общим снижением показателей здоровья населения.
Патогенез
В основе патогенеза ДСТ лежат мутации генов, кодирующих синтез, развитие и пространственную организацию структур соединительной ткани (матрикса, коллагена, белково-углеводных комплексов и структурных белков) в эмбриональном/постнатальном периодах, что проявляется в дальнейшем дефектами основного вещества и волокнистых структур СТ, приводящими к расстройству гомеостаза на различных уровнях (тканевом, органном и организменном) в виде разнообразных морфофункциональных нарушений.
Морфологически ДСТ характеризуется выраженными изменениями гликопротеидов, коллагеновых/эластических фибрилл, фибробластов и протеогликанов.
Классификация
Единой классификации ДСТ из-за многообразия патологических проявлений до настоящего времени не существует. В зависимости от специфики этиологического фактора принято разделять ДСТ на две группы:
Причины
В основе непосредственной причины ДСТ лежат различного рода мутации в период эмбрионального/постнатального развития ребенка. К мутагенным факторам, оказывающим влияние на плод, относятся: отягощенное течение беременности (гестоз, внутриутробная гипоксия, анемия, недостаточность плаценты и др.), наличие аномалий и пороков развития, реанимация в анамнезе, вредные привычки матери (употребление алкоголем, курение), неполноценное питание, выраженные стрессы, инфекционные заболевания урогенитального тракта, прием во время беременности медикаментов, ОРВИ. Определенную роль в дезорганизации СТ могут играть и такие экзогенные факторы, как профессиональные вредности, неблагоприятная экологическая обстановка.
Симптомы дисплазии соединительной ткани
Дифференцированная дисплазия соединительной ткани
Характеризуется ясной и четко описанной клинической картиной, присущей тому или иному синдрому. В силу множества синдромов дифференцированной дисплазии (синдром Криста-Сименса-Турена, Альпорта, Марфана, Шегрена, Элерса-Данлоса, синдром гипермобильности суставов семейного характера, несовершенный остеогенез, буллезная форма эпидермолиза, «болезнь хрустального человека» и другие, описать клинику которых в пределах одной ознакомительной статьи невозможно. Выделим лишь несколько из них.
Ангидротическая эктодермальная дисплазия (синоним — синдром Криста-Сименса-Турена)
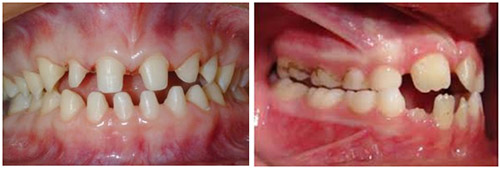
Эктодермальная дисплазия манифестирует практически сразу после рождения ребенка и длится всю жизнь. Проявляется исключительно у мальчиков, а у девочек (гетерозиготных) могут отмечаться изменения зубов (рис. ниже) типа микро- и гиподонтии (маленькие зубы/отсутствие зубов).
Большинство из рожденных с эктодермальной дисплазией имеют Х-хромосомой форму с локализацией мутации в генах — Xql2-ql3. Характерными клиническими признаками являются низкорослость и характерный старческий вид лица (большой лоб с выраженными лобными буграми и надбровными дугами («олимпийский лоб»), запавшая переносица и щеки, широкие скуловые кости, седловидный маленький нос с гипоплазией крыльев, вывернутые полные губы, большие деформированные уши и массивный подбородок.

Кожа вокруг рта за счет деформации зубов может иметь складки. Старческий вид обусловлен снижением нижней трети лица при полном отсутствии зубов и резкой выраженностью супраментальной складки.
Для таких пациентов характерны гипоплазия (истончение) кожи и недостаточность потовых, слезных желез их-за их отсутствия, что ведет к каскаду различных нарушений — развития гипертермии (перегрев организма) и является причиной смерти таких детей; конъюнктивитам, осложняющихся кератитом и катарактой. Недоразвитие секреторных желез способствует развитию ринитов, ларингитов, фарингитов, стоматитов, а также — рецидивирующим легочным инфекциям.
Волосы тонкие сухие и редкие, медленно растут. Брови редкие, ресницы отсутствуют, оволосение на и в подмышечных областях скудное. Возможна и полная аллопеция. Гипопластическая кожа истончена, сухая, шелушится, подвержена экземе, бактериальным/грибковым инфекциям.
У женщин эктодермальная дисплазия протекает в смягченной форме, преимущественно в виде очаговых расстройств потоотделения, не резко выраженных зубных аномалий, слабого развития молочных желез. Умственное развитие, как правило, не страдает.
Спондилоэпифизарная дисплазия верхних и нижних конечностей
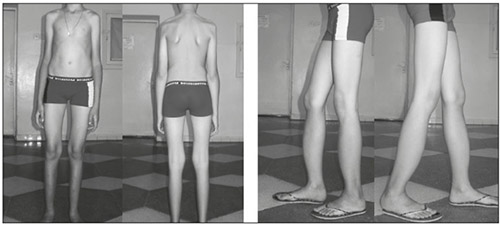
Спондилоэпифизарная дисплазия имеет несколько форм, в основе которых различный тип наследования заболевания. При аутосомно-доминантном типе наследования заболевание манифестирует уже в возрасте 1-2 лет и проявляется хромотой, которая позже перерастает в утиную походку, ограничением движения в крупных суставах, повышенной утомляемостью и болевым синдромом при ходьбе. К 7-9 годам выявляется отставание ребенка в росте относительно здоровых сверстников, выявляются сгибательные контрактуры тазобедренного и коленного суставов. Как правило, заболевание проявляется и искривлением позвоночника (кифоз/лордоз), деформациями сегментов нижних/верхних конечностей (рис. ниже).
Нарушение осанки и деформация голеней, спондилоэпифизарная дисплазия
Для этой формы характерны нарушения зрения (астигматизм, миопия, помутнение хрусталика, отслойка сетчатки) увеличение печени и селезенки, кардиомиопатия, интеллектуальное развитие не страдает.
Спондилоэпифизарная дисплазия верхних/нижних конечностей при сцепленному с полом механизме выявляется после 5-8 лет жизни ребенка и проявляется отставанием в росте, сколиозом/кифозом, т.е. поражается лишь опорно-двигательный аппарат, выраженных нарушений со стороны суставов не отмечается, так же, как и отсутствие пороков развития внутренних органов, органов зрения. Рост взрослых обычно не превышает 150 сантиметров.
Фиброзная дисплазия
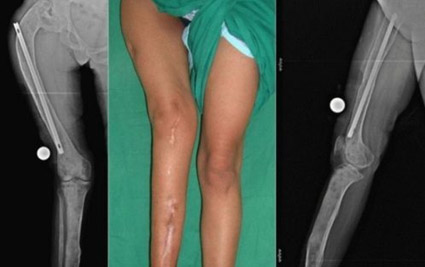
Характеризуется патологией развития скелета, при котором костная ткань замещается фиброзной тканью с элементами диспластически изменённой кости. В основе заболевания — соматическая мутация в гене GNAS1, проявляющаяся замедленной и извращённой оссификацией эмбриона. Наиболее частым ее проявлением является фиброзная дисплазия большой берцовой кости.
Болеют дети старшего возраста. Фиброзная дисплазия, как правило, начинается незаметно, прогрессирует очень медленно и свое активное развитие приостанавливает после момента половой зрелости. В начале заболевания болезненные ощущения отсутствуют. В дальнейшем кости постепенно деформируются, утолщаются и подвергаются искривлению. В частности, бедренная кость после деформации приобретает форму пастушьего посоха (рис. ниже).
Зачастую заболевание выявляется лишь после патологического перелома.
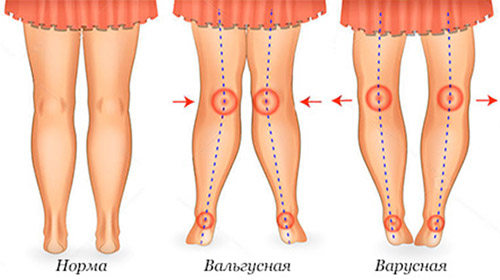
Врожденная дисплазия коленных суставов
Врожденная диспластические деформации коленных суставов составляет около 1,2% от врожденных патологий опорно-двигательной системы. Различают вальгусный (Х-образный) и варусный (О-образный) тип деформации коленного сустава (рисунок ниже).
Как правило, дисплазия коленного сустава в раннем детском возрасте протекает бессимптомно, однако с 2-3 летнего возраста, когда ребенок начинает активно ходить, симптомы заболевания становятся достаточно выраженными. У детей отмечается фронтальная деформация коленных суставов (одного или обоих), неуверенность при ходьбе, частые падения, незначительная хромота, при приседании — потеря равновесия.
При движениях в колене слышны характерные «пощелкивания». Постепенно развивается сгибательная контрактура сустава, отмечается ограничение ротации голени кнаружи и длины шага. По мере роста симптомы прогрессируют, могут появляться боли в суставах, образуется стойкий вывих надколенника, который смещается кнаружи и вверх.
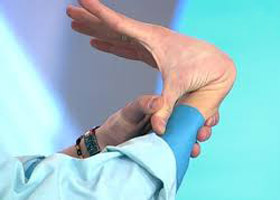
Синдром гипермобильности суставов
Может быть одним из обязательных компонентов симптомокомплекса дифференцированной дисплазии СТ (синдром Элерса–Данло, Марфана и др.), а также является одним из явных проявлений недифференцированной ДСТ. Наибольшая гипермобильность суставов у детей выявляется в возрасте 13–14 лет, что обусловлено резким нарастанием и максимальным содержанием эластина, а по мере взросления уменьшается в 3–5 раз (к 25–30 годам), однако в старшем возрасте значительно чаще развиваются различные поражения мягких околосуставных тканей и резко прогрессируют инволютивные процессы в связочно-сухожильном аппарате В основе патогенеза СГС — наследственный дефект коллагена, что выражается гиперрастяжимостью соединительнотканных структур и уменьшением их механической прочности (рис. ниже).
Гипермобильность суставов клинически проявляется различной симптоматикой, которая включает суставные и внесуставные симптомы. Суставные проявления манифестируют в виде:
Внесуставные проявления проявляются:
Недифференцированная дисплазия соединительной ткани
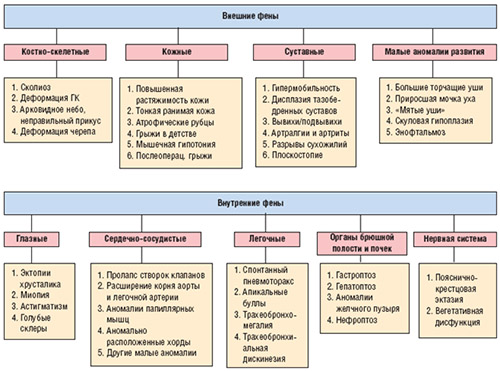
Клинические проявления нДСТ складываются из многих симптомов и являются чрезвычайно вариабельными. Как правило, проявления имеют полиорганный характер, поскольку в патологический процесс вовлекается несколько органов или систем организма. Из большого перечня фенотипических проявлений выделяют малые и большие группы признаков. Наиболее характерные симптомы дисплазии соединительной ткани недифференцированного типа:
Анализы и диагностика
Диагностика синдромов дифференцированной дисплазии строится на основе наличия четких клинических признаков, жалоб пациента, изучения семейного анамнеза и данных лабораторного и инструментального обследования. Диагностика недифференцированных форм соединительнотканной дисплазии затрудняется отсутствием единых (общих) алгоритмов диагностики. В основу диагностики нДСТ положена совокупность фенотипических, а также висцеральных проявлений, являющихся специфическими маркерами «слабости» соединительной ткани.
Именно совокупность выявленных фенотипических/висцеральных признаков у пациента позволяет диагностировать конкретный вариант соединительнотканной патологии. Для выявления фенотипических/висцеральных признаков используются различные инструментальные исследования: ультразвуковые (УЗИ почек, органов брюшной полости, ЭхоКГ), электрофизиологические (энцефалограмма, ЭКГ), рентгенологические (рентгенография позвоночника легких, суставов), эндоскопические методы (ФГДС), лабораторные (биохимические показатели крови, иммунный статус, система гемостаза, биопсия кожи, оценка уровня в биологических жидкостях уровня гидроксипролина, определение уровня общего белка и содержание микро/макроэлементов — кальция, фосфора, магния, меди) и другие.
Лечение дисплазии соединительной ткани
Специфическое лечение соединительнотканной дисплазии отсутствует. Основными принципами лечения дисплазии соединительной ткани у детей являются:
Медикаментозная терапия
С целью коррекции синтеза/катаболизма гликозаминогликанов назначаются препараты структурно-модифицирующего действия: Хондроитинсульфат, Глюкозамин сульфат (Хондроксид, Структум, ДОНА, Румалон и др.). Эти препараты активно участвуют в процессах регуляции метаболизма хондроцитов (стимулируют синтез гликозоаминогликанов/протеогликанов, подавляют синтез энзимов, активируют анаболические процессы в матрикс хряща). Удобно принимать комбинированные хондропротекторы (Артра, Терафлекс, Кондронова, Артрофлекс и др.). Принимать курсами, продолжительностью 2-4 месяца.

Стабилизация/улучшение минерального обмена достигается путем приема пациентом препаратов, нормализующих фосфорно-кальциевый обмен в организме (витамин D2 или при необходимости его активные формы — Оксидевит, Альфа D3-Тева, витамин D3 (Бонвива БОН); различные препараты магния, фосфора, кальция (Эргокальциферол, Кальций D3-никомед, Альфакальцидол, Остеогенон, Упсавит кальция, Оксидевит и др.). При этом, во время приема этих препаратов необходим контроль уровня фосфора, кальция и активности щелочной фосфатазы.
Нормализация реакций перекисного окисления достигается путем назначения Мексидола, Глутатиона, препаратов Селена, витаминов (С, А, Е), цитрусовых биофлавоноидов, полиненасыщенных жирных кислот.
Дозировки, продолжительность курсового лечения и количество курсов приема того или иного препарата определяется индивидуально.
Немедикаментозная терапия
Режим дня. Пациентам с ДСТ при отсутствии выраженных функциональных нарушений со стороны органов/систем рекомендован общий режим с четким чередованием труда и отдыха. Пациентам с несовершенным остеогенезом или значительными отклонениями со стороны костно-суставной системы нужно вести щадящий образ жизни и избегать любой травматизации из-за высокого риска переломов, вывихов/подвывихов суставов (использовать костыли, носить корсет, ортопедическую обувь и др.).
Пациентам не рекомендуются прыжки, бег, приседания, поднятие тяжестей, быстрая ходьба. Также необходимо избегать фиксированного положения (длительного сидения/стояния в одной позе). Оптимальный ритм двигательной активности для пациентов с остеоартрозом на фоне ДСТ — постоянное чередование нагрузки с периодами покоя (по 15-20 минут.).
Психотерапия. Пациентам с ДСТ присуща высокая лабильность нервных процессов и склонность к тревоге и аффективным состояниям в связи с чем им необходима психологическая коррекция поведения. Основная задача — выработка у пациента адекватных установок и линии поведения в семье, коллективе и обществе.
Ортопедическая коррекция — проводится при необходимости с использованием специальных приспособлений, уменьшающих нагрузку на позвоночник/суставы (супинаторы, ортопедическая обувь, наколенники и др.).