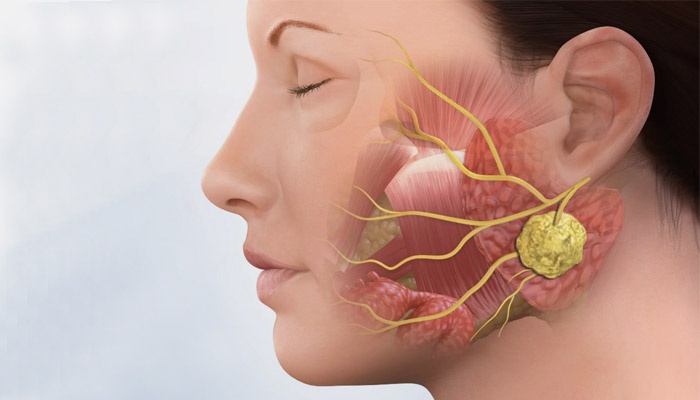
Лимфаденит челюстно-лицевой области
Общая информация
Краткое описание
Лимфаденит – это острое или хроническое воспаление лимфатического узла.
Название протокола: Лимфаденит челюстно-лицевой области.
Код протокола:
Код(ы) МКБ-10:
L04.0 Острый лимфаденит лица, головы и шеи;
I88.1 Хронический лимфаденит, кроме брыжеечного.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги, врачи оториноларингологи, врачи скорой и неотложной медицинской помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень диагностических мероприятий [6,7,13].
Основные (обязательные) диагностические обследования на амбулаторном уровне:
· УЗИ лимфатического узла [6,7,13] (УД-В).
· ОАК;
· ОАМ;
· Рентгенография органов грудной клетки.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови;
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот);
· рентгенография челюстей в 2 проекциях.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· МРТ лимфатических узлов челюстно-лицевой области[6,7,13] (УД-В):
· Определение Ig M к цитомегаловирусу (ВПГ-V) в сыворотке крови методом иммунохемилюминисценции ИФА паразитов [6,7,13] (УД-В):
· иммунограмма;
· ПЭТ лимфатических узлов лица и шеи;
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии постановки диагноза:
Жалобы и анамнез;
Острый лимфаденит:
Жалобы;
· боли и припухлость в области пораженного узла или группы узлов;
· неловкости при движении головой;
· болезненное открывание рта;
· появление болезненного «шарика» под кожей;
· гиперемия кожи, болезненность при пальпации;
· повышение температуры тела.
Анамнез:
· длительность заболевания;
· предшествующие травмы в области расположения лимфоузлов;
· воспаление слизистой оболочки полости рта или кожных покровов;
· оперативное вмешательство (удаление зуба);
· острое респираторное заболевание, тонзиллит;
· периодонтит, периостит, остеомиелит.
Хронический лимфаденит:
Жалобы:
· неловкости при движении головой;
· появление болезненного «шарика» под кожей;
· Анамнез:
· длительность заболевания в течение 1 месяца и более.
Физикальное обследование:
Острый лимфаденит:
Общий осмотр:
· асимметрия лица за счет отека мягких тканей;
· болезненное открывание рта;
· кожа над ними не изменена в цвете, либо гиперемирована;
Пальпация:
· лимфатический узел подвижный, болезненный;
· округлой или овальной формы, диаметром до 2-3 см;
· плотноэластической консистенции;
· повышение температуры кожи над инфильтратом;
Хронический лимфаденит:
· ограничение подвижности шеи;
Пальпация:
· лимфатический узел увеличен, подвижный, безболезненный;
· округлой или овальной формы, диаметром более 3 см;
· мягкоэластической консистенции.
Лабораторные исследования:
· ОАК – умеренно выраженный нейтрофильный лейкоцитоз, относительный лимфоцитоз, ускоренное СОЭ,
· Биохимический анализ крови и отклонения от нормы характерные для острой фазы воспаления; при хронических формах лабораторные исследования без изменений.
Инструментальные исследования:
· УЗИ лимфатических узлов лица и шеи: увеличение лимфатического узла, напряжение его капсулы, усиление сосудистого рисунка, расширение корковой и околокорковой зон, отек и разволокнение капсулы, расширение синусов, в лимфатическом узле единичные анэхогенные «кистозные » структуры, в дальнейшем может происходить абсцедирование;
Показания для консультации узких специалистов:
· Врач-терапевт,
врач-педиатр, врач-инфекционист: для исключения неодонтогенной природы лимфаденита.
Дифференциальный диагноз
| № | Нозология | Основные клинические дифференциально-диагностические критерии |
| 1. | Острый сиалоаденит | Отек, гиперемия, гнойное отделяемое из устьев выводных протоков слюнных желез, увеличение размеров желез. |
| 2. | Метастазы злокачественных опухолей | Лимфатические узлы плотные, малоподвижные, иногда спаянные с окружающими тканями, безболезненные. Снижение веса, бледность кожных покровов. |
| 3. | Одонтогенные абсцессы и флегмоны | Местные признаки воспаления в виде инфильтрации тканей, гиперемии кожных покровов выражены гораздо ярче. Более выраженные симптомы интоксикации. |
Лечение
Цели лечения:
· Определение и лечение источника воспалительного процесса;
· Купирование острого и хронического процесса в лимфатическом узле.
Тактика лечения [3,6,10,11,].
1. Клинико-рентгенологическое обследование;
2. Оперативное лечение;
3. Медикаментозное лечение;
4. Профилактические мероприятия;
5. Другие виды лечения (физиолечение, ЛФК, массаж и др).
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет;
Медикаментозное лечение, оказываемое на стационарном уровне:
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет.
Хирургическое вмешательство [3,6,7,10,11]:
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
· удаление «причинного» зуба.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Острый лимфаденит:
· Рассечение и дренирование лимфатических структур;
· Биопсия лимфатической структуры;
· Радикальное иссечение лимфатических узлов.
Дальнейшее ведение:
· физиолечение (УЗТ, электрофорез);
· дыхательная гимнастика.
Индикаторы эффективности лечения:
· отсутствие воспалительного процесса в лимфатическом узле;
· восстановление функц
ии полного открывания рта, жевания, глотания, речи.
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
· острый серозно-гнойный лимфаденит;
· острый лимфаденит с абсцедированием и аденофлегмона;
· хронические продуктивные;
· хронические абсцедирующие.
Показания для плановой госпитализации:
· длительный хронический лимфаденит (более 1 месяца);
· вакцинальные лимфадениты (после БЦЖ);
· хронический специфический лимфаденит (начальная стадия).
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензент: Нурмаганов Серик Балташевич – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», врач челюстно-лицевой хирург высшей категории, заведующий кафедрой стоматологии постдипломного образования.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Сиаладенит
В теле человека каждый орган влияет на работу всего организма. Колоссальную работу проводят даже небольшие системы и крошечные узлы. К примеру, неправильное функционирование слюнных желез приводит к тому, что развивается сиаладенит. Это заболевание поражает слюнные железы. Чаще всего имеет бактериальную или вирусную природу. Воспаление сопровождается уплотнением органа, увеличением его в объеме, болезненными ощущениями. Сиалоденит – это поражение малых и больших слюнных желез, от чего нарушается процесс слюноотделения. Больной человек чувствует общую слабость, упадок сил. По статистике эта патология диагностируется более чем у 50% случаев. Поражаются ткани околоушных, подчелюстных, подъязычных органов.
Терапией этой аномалии занимается стоматология. Чтобы эффективно лечить болезнь, сначала проводится диагностирование. Важно, чтобы пациент вовремя обратился за помощью. В таком случае лечение пройдет легче и быстрее. Если игнорировать симптоматику или заниматься самолечением, у больного развиваются тяжелые осложнения. Поэтому, следует записаться на прием к врачу-специалисту, то есть к стоматологу. Только врач может назначить адекватные лечебные мероприятия.
Классификация
Сиаладенит входит в общую терминологию. Для установления точной локализации поражений используется такая систематизация:
Существует разделение болезни с учетом ее клинического проявления, причин, способа инфицирования, изменений морфологических структур. В медицине выделяют:
Поражение может распространяться на правую и левую сторону, реже – на обе стороны. Код заболевания по МКБ-10 (Международная классификация болезней) – К11.2. При аутоиммунном виде болезни в периоды обострения интоксикация не возникает. В группе риска находятся аллергики.
Причины
Основная причина появления заболевания – проникновение бактерий, возбудителей вирусов в железу. Также провоцирующие факторы могут иметь специфическую природу. Это:
Обычно инфекция попадает через выводной проток, изредка лимфогенным или гематогенным путем. Воспалительный процесс может начаться при временном прекращении, существенном уменьшении отделения слюны. Чаще всего это бывает в тяжелых случаях, после сложных операций, травм, при застое секрета в просвете протоков. Кроме того, бывают вторичные причины:
Нарушение нормального слюноотделения не позволяет полноценно очищаться железе от агентов инфекции. Кроме того, негативно влияют на работу железы периодонтиты, конъюктивиты, фурункулез. В группу риска попадают больные с анорексией. Важно своевременно проводить профессиональную чистку полости рта в кабинете гигиениста. Санация ротовой полости позволит предотвратить заболевания десен, языка, жевательных органов. Тщательная гигиена полости рта – залог здоровья всего организма.
Симптомы
Чаще всего диагностируется поражение околоушных узлов, так как к этому располагают анатомические особенности организма. Острая форма болезни выражается в увеличенном объеме и уплотнении пораженного органа, припухлостях мягких структур, болевых ощущениях, которые усиливаются при поворотах головы, глотании, жевании. Боль иррадирует в челюсть, висок, ухо. Бывает, что амплитуда открывания рта значительно ограничивается, в ушах ощущается заложенность. Симптом воспаления — нарушение функций органа. В таких случаях в слюне появляется слизь, хлопья, гной. Зачастую в острый период болезни пациенты жалуются на лихорадку, их самочувствие ухудшается.
Хронический сиалоаденит характеризуется смазанной клинической картиной. В зоне поражения определяется припухлость небольшого размера. Ее болезненность незначительная. Пациенты могут ощущать уменьшение объема выделяемой слюны, во рту появляется нетипичный привкус. Когда заболевание обостряется, кроме слизи из протоков вытекает гной, появляется абсцесс. Не исключено появление свищей, флегмон, стеноза протоков. Температура тела держится в норме. Больных периодически беспокоит сухостью во рту, могут формироваться камни в протоках. При отсутствии терапии могут возникать тяжелые последствия:
Особую опасность представляет мастит, энцефалит, обширное поражение нервных волокон.
Диагностика
Исследования назначаются в зависимости от этиологии, возраста больного, сопутствующих заболеваний. При внешнем осмотре стоматолог видит наружную локальную припухлость или отеки со стороны ротовой полости. Врач установит, не выделяется ли гной из устья протока при пальпации органа. Кроме визуального осмотра, дантист может направить пациента на дополнительную диагностику. Методы:
По результатам диагностирования врач определяет тип болезни. На КТ снимке видны размеры и очертания органа, его структура и протока. Ультразвуковое исследование выявит асимметричность железы, неоднородность ее структуры, плотность ткани. Важную информацию получают с помощью гистологии. Количественную оценку секреции дает сиалометрия. Дифференциальная диагностика поможет исключить слюннокаменную болезни, опухоли, кисты, инфекционный мононуклеоз.
Нередко обнаруживается сиалоаденит у детей. Часто это обусловлено снижением защитных сил организма. Развитию заболевания способствует лимфаденит, тонзиллит, острые аномалии респираторной системы, инфицирование ротовой полости, кариозное поражение жевательных органов. Провоцирующим фактором может выступать особенность анатомического строения паренхиматозных тканей и протока, что способствует быстрому размножению бактерий.
Лечение
Лечить сиаладенит нужно обязательно. Этим должен заниматься специалист. Попытки самолечения обычно ухудшают ситуацию. Корректное лечение подберет квалифицированный стоматолог, исходя из данных анализов. Важно вовремя справиться с болезнями полости рта, чем занимается терапевтическая стоматология. Курс лечения при поражении железы зависит от формы ее патологии.
В схему лечения входит прием препаратов, снимающих воспаление, и лекарств, которые стимулируют процесс обмена веществ. Обычно, терапия длительная. Сиалоаденит околоушной слюнной железы вирусной природы лечится путем орошения слизистых интерфероном, также могут назначаться специальные аппликации. При бактериальной природе болезни антибиотики могут вводиться лимфотропно или внутримышечно. Тяжелые поражения требуют назначения орального или внутривенного курса эффективных антибиотиков.
Профилактика
Сиаладенит обычно имеет благоприятный исход. Острая форма болезни при адекватной терапии проходит через 10-15 дней. Запущенные тяжелые форма заболевания могут сопровождаться деформацией ткани в виде рубцевания или заращением (частичным, полным) протоков, а также прекращением слюноотделения и некрозом органа. Клинические рекомендации врача заключаются в укреплении общего и местного иммунитета, чтобы в организм поступало ценное железо. Следует тщательно очищать полость рта, соблюдать все правила гигиены, вовремя устранять сопутствующие патологии, очаги хронической инфекции.
Несвоевременное лечение органа может привести к необратимым изменениям (некроз). Предупредить патологию всегда легче, чес бороться с последствиями и осложнениями. Вовремя начатая терапия длится недолго, протекает легче. При хронизации полного выздоровления добиться трудно. В таком случае не следует допускать наступления обострений и перехода патологии в тяжелую форму.
Доброкачественное новообразование больших слюнных желез
Общая информация
Краткое описание
Определение [3] (УД – С):
Доброкачественная опухоль – это новообразование, характеризующееся медленным ростом, отсутствием метастазирования и рецидивирования после полного удаления.
Название протокола: Доброкачественное новообразование больших слюнных желез.
Код протокола:
Код(ы) МКБ-10:
D11.0 Доброкачественные образования околоушной слюнной железы
D11.7 Доброкачественные образования других больших слюнных желез
D11.9 Доброкачественные образования большой слюнной железы неуточненное.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги (взрослые и детские).
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий [4,6,7,8] (УД – С):
Основные (обязательные) диагностические обследования на амбулаторном уровне:
· УЗИ слюнной железы;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК.
· МРТ слюнной железы.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· Определение группы крови по системе АВО стандартными сыворотками;
· Определение резус фактора крови;
· Гистологическое исследование.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· УЗИ слюнных желез;
· МРТ слюнных желез;
· Цитологическое исследование.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
Жалобы:
· на наличие безболезненного образования в области слюнной железы;
· деформация лица;
· косметический дефект;
Анамнез:
· медленный безболезненный рост в течение нескольких месяцев или лет.
Физикальное обследование:
· асимметрия лица за счет образования в области околоушной или поднижнечелюстной слюнной железы;
· при локализации опухоли в области подъязычной слюнной железы отмечается смещение языка в противоположную сторону;
· смещение миндалины в сторону глотки при локализации опухоли в области глоточного отростка околоушной слюнной железы;
Пальпация:
· образование безболезненное, бугристое, плотно-эластической консистенции;
· имеет четкие границы;
· подвижность опухоли зависит от глубины ее залегания.
Инструментальные исследования:
· УЗИ слюнной железы при аденоме: образование размерами от 10,0 до 66,0 мм, овальной или округлой формы, с четкими контурами и неоднородной, гипоэхогенной структурой;
· УЗИ слюнной железы при липоме: образование размерами от 15,0 до 50,0 мм, овоидной формы, с типичной полосатой «перистой» эхогенностью структуры;
· МРТ или КТ: наличие образования в области слюнной железы с четкими, ровными контурами, повышенной плотности;
· Цитологическое исследование: отсутствие атипичных клеток, наличие клеток, характерных для доброкачественной опухоли;
· Цитограмма аденом характеризуется однородностью эпителиального компонента, пролиферирующий эпителий имеет некоторый полиморфизм ядер, без атипии;
· Гистологическое исследование материала: ткань образования построена из двух типов клеток: 1. Эпителиоцитов, формирующих железистые структуры. 2. Миоэпителиальных клеток, образующих строму. Типичной является хондроидная строма напоминающая гиалиновый хрящ.
Показания для консультации специалистов:
· консультация врача общей практики – при наличии сопутствующей патологии;
· консультация анестезиолога – с целью обеспечения общего обезболивания по показаниям;
· консультация врача лучевой диагностики – с целью интерпретации рентгенограммы, ультразвуковой эхограммы и компьютерной или магнитно-резонансной томограммы;
· консультация врача-онколога – при необходимости с целью исключения злокачественной опухоли.
Дифференциальный диагноз
Дифференциальный диагноз [5]:
Лечение
Цели лечения:
· удаление опухоли околоушной слюнной железы с сохранением железы и ветвей лицевого нерва,
· при опухоли поднижнечелюстной слюнной железы – удаление образования вместе с железой.
· восстановление эстетического вида лица;
· восстановление функций челюстно-лицевой области.
Тактика лечения [1,2,6,9,10] (УД – С):
· Направление на госпитализацию и оперативное лечение в стационаре в плановом порядке.
· Оперативное лечение в стационаре.
· Медикаментозное лечение.
· Другие виды лечения.
· Дальнейшее ведение.
Немедикаментозное лечение:
· Режим больного – в ранний послеоперационный период – полупостельный с последующим переходом на общий.
· При оперативном вмешательстве стол №1 с переходом на стол №15.
· У детей до 3-х лет стол №16.
Хирургическое вмешательство [1,2,6,9,10] (УД – С):
1. удаление образования;
2. удаление образования с частичной сиаладенэктомией;
3. удаление образования с полной сиаладенэктомией;
Медикаментозное лечение, оказываемое на стационарном уровне:
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика (один из нижеперечисленных препаратов) | |||
| 1 | Цефазолин (УД – В) | 1 г в/в, в/м (детям из расчета 50-100 мг/кг) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции с целью снижения риска развития послеоперационной раневой инфекции. |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Линкомицин(УД – В) | ||
Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг).
Другие виды лечения:
· ежедневная обработка раны растворами антисептиков;
· ирригация полости рта антисептическими растворами.
Индикаторы эффективности лечения:
· отсутствие новообразования в слюнной железе;
· восстановление функций слюнных желез;
Дальнейшее ведение:
· миогимнастика челюстно-лицевой области;
Препараты (действующие вещества), применяющиеся при лечении
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Линкомицин (Lincomycin) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации: нет.
Показания для плановой госпитализации:
· наличие опухоли в области слюнной железы, приводящей к деформации челюстно-лицевой области;
· нарушение эстетического вида лица;
· нарушение функции приема пищи.
Информация
Источники и литература
Информация
Список разработчиков протокола с указанием квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.