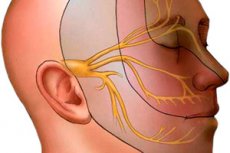
Невралгия тройничного нерва
Общая информация
Краткое описание
Невралгия тройничного нерва (тригеминальная невралгия) – пароксизмальная колющая боль продолжительностью несколько секунд, часто вызывается вторичными чувствительными стимулами, соответствует зоне иннервации одной или нескольких ветвей тройничного нерва на одной стороне лица, без неврологического дефицита [2,4]. Основной причиной заболевания является конфликт между сосудом и корешком тройничного нерва (нейроваскулярный конфликт). В редких случаях лицевая боль вызвана другими патологическими состояниями (опухоль, сосудистые мальформации, герпетическое поражение нерва) [4].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии [5]
Магнитно-резонансная томография головного мозга выполняется для определения этиологии тригеминальной невралгии.
Жалобы и анамнез
Жалобы:
Пароксизмальные приступы боли в области иннервации одной или нескольких ветвей тройничного нерва.
• Исключение других причин болей при обследовании;
Инструментальные исследования:
МРТ является стандартным методом для выявления нейроваскулярного конфликта в зоне тройничного нерва, и исключения другой причины (например, опухоль, сосудистая мальформация и др.) заболевания.
Показания для консультации специалистов:
Дифференциальный диагноз
Дифференциальный диагноз [13]
Дифференциальный диагноз проводится с патологическими состояниями, характеризующимися лицевой и/или краниальной болью. К таким заболеваниям (Таблица 1) относятся пульпит, темпоромандибулярная боль, нейропатическая тригеминальная боль, пароксизмальная гемикрания.
Таблица 1. Сравнение признаков тригеминальной невралгии с симптомами других заболеваний
Лечение
Цели лечения
Устранение или уменьшение боли путем микроваскулярной декомпрессии (код операции 04.41) или чрескожной радиочастотной термокоагуляции тройничного нерва (код операции 04.20). Выбор хирургического метода лечения зависит от возраста и сопутствующей патологии пациента, причины тригеминальной невралгии, характера болей, а также желания пациента [1, 7-10].
Тактика лечения
Немедикаментозное лечение:
Диета при отсутствии сопутствующей патологии – соответственно возрасту и потребностям организма.
Медикаментозное лечение [3,6,11,14]
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Карбамазепин 200 мг, доза и кратность зависят от частоты и интенсивности лицевой боли, перорально.
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
Прегабалин 50-300 мг, доза и кратность зависят от частоты и интенсивности лицевой боли, перорально.
С целью уменьшения лицевой боли до операции пациенты обычно принимают энтерально препарат Карбамазепин [12], доза и кратность приема которого зависят от интенсивности и частоты приступов лицевой боли.
Антибиотикопрофилактика: Цефазолин 2 г, внутривенно, за 1 час до разреза.
Послеоперационная анальгетическая терапия: НПВС или опиоидные средства.
Послеоперационная противорвотная терапия (метоклопрамид, ондансетрон), внутривенно или внутримышечно, по показаниям в возрастной дозировке.
Гастропротекторы в послеоперационном периоде в терапевтических дозировках по показаниям (омепразол, фамотидин).
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения
Другие виды лечения, оказываемые на амбулаторном уровне:
Блокады точек выхода нерва.
Другие виды лечения, оказываемые на стационарном уровне: радиохирургия (Гамма нож).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: Не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: Не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях
Методы хирургического лечения невралгии тройничного нерва:
Целью микроваскулярной декомпрессии является устранение конфликта между сосудом и тройничным нервом. При радиочастотной термокоагуляции выполняется селективное термическое поражение нерва, тем самым достигается прерывание проводимости болевых импульсов.
Дальнейшее ведение
Первый этап (ранний) медицинской реабилитации – оказание МР в остром и подостром периоде травмы или заболевания в стационарных условиях (отделение реанимации и интенсивной терапии или специализированное профильное отделение) с первых 12-48 часов при отсутствии противопоказаний. МР проводится специалистами МДК непосредственно у постели больного с использованием мобильного оборудования или в отделениях (кабинетах) МР стационара. Пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений БСФ МДК в соответствии с международными критериями и назначением врачом-координатором следующего этапа, объема и медицинской организации для проведения МР [15].
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Наблюдение невропатолога в поликлинике по месту жительства.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Отсутствие или уменьшение интенсивности и частоты приступов лицевой боли в области иннервации тройничного нерва.
Препараты (действующие вещества), применяющиеся при лечении
Группы препаратов согласно АТХ, применяющиеся при лечении
| (N02) Анальгетики |
| (J01) Противомикробные препараты для системного применения |
Госпитализация
Показания для госпитализации
Показания для плановой госпитализации:
Невралгия тройничного нерва
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Код по МКБ-10
Причины невралгии тройничного нерва

Симптомы невралгии тройничного нерва
Симптомы невралгии тройничного нерва патогномоничны. Для постгерпетических болей характерна устойчивость, типичны предшествующие высыпания, рубцы и склонность к поражению первой ветви. При мигрени лицевая боль обычно более длительна и часто пульсирует. Неврологическое обследование патологии не выявляет. Появление неврологического дефицита указывает на альтернативную причину боли (например, опухоль, бляшка при рассеянном склерозе, сосудистая мальформация, другие поражения, приводящие к компрессии нерва или проводящих путей в стволе мозга, инсульт). На поражение ствола мозга указывают нарушения чувствительности в зоне иннервации V пары, роговичного рефлекса и двигательной функции. Выпадение болевой и температурной чувствительности, утрата роговичного рефлекса при сохранении двигательной функции предполагают медуллярное поражение. Дефицит V пары возможен при синдроме Шегрена или ревматоидном артрите, но только с сенсорным дефицитом, вовлекающим нос и область вокруг рта.
Поражения нервных корешков и сплетений
Общая информация
Краткое описание
Периферические нервы обеспечивают связь между центральной нервной системой и всеми другими органами и тканями организма. Периферическая нервная система состоит из нервов, нервных корешков и сплетений. Они представляют единственный в своем роде путь не только для проведения нервных импульсов, но и для циркуляции микромолекул между центральной нервной системой и внутренними органами.
Протокол «Поражение нервных корешков и сплетений»
Код по МКБ-10: G54; G 56; G 57
G54.0 Поражение плечевого сплетения
G 54.8 Поражения отдельных нервов, нервных корешков и сплетений
G 56.0 Синдром запястного сустава
G 56.3 Поражение лучевого нерва
G 56.8 Другие мононевропатии верхней конечности. Межпальцевая неврома верхней конечности
G 57.0 Поражение седалищного нерва. Исключены: ишиас, связанный с поражением межпозвоночного диска
G 57.2 Поражение бедренного нерва
G 57.8. Другие мононевралгии нижней конечности
Межпальцевая неврома нижней конечности
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация периферических невропатий, основанная на этиологических и патоморфологических признаках (ВОЗ, 1982)
Аксонопатии
Миелопатии
Другие типы
А. Генетически обусловленные
Перонеальная мышечная атрофия
Наследственные сенсорные типы
Агенезия мозолистого тела
Б. Приобретенные в результате или потребления:
1. Экзогенных ядов и лекарственных средств:
— металлов: мышьяка, ртути, золота, алкилололова, алюминия, цинка, талия;
— растворителей: гексана, четыреххлористого углерода, серуглерода, метил-и-бутилкетона, ацетил-ацетона;
— препаратов разных групп: акриламида, лептофоса, органических фосфатов, окиси углерода, двуокиси азота, 2,4-дихлолрфенолуксусной кислоты, хлордекона;
— лекарственных средств: винкристина, нитрофурантонна, изониазида, адриамицина, клиохинола, дансона, фенитоина, амитриптилина;
— пищевых продуктов: чечевицы, алкоголя;
— ядов беспозвоночных: ботулинического токсина, яда черного паука-ткача, яда клещей.
2. Связанные с метаболическими нарушениями: сахарный диабет, почечная недостаточность, недостаточность печени, порфирия, гипогликемия, микседема.
3. Связанные с недостаточностью: тиамин (при злоупотреблении алкоголем), витамина В12, пиридоксина, ниацина, пантотеновой кислоты, рибофлавина, с белковой алиментарной недостаточностью.
4. Другие причины и виды невропатии: злокачественные новообразования, миелома, «старческая» невропатия.
А. Генетически обусловленные:
1. Идиопатические инфекционные или постинфекционные:
— острые (синдром Гийена-Барре);
— вызванные цианидами (маниока).
— при сахарном диабете;
При опоясывающем лишае
При коллагеновых сосудистых болезнях, прочих васкулитах, сахарном диабете, атеросклерозе.
При сдавлении (позиционном), растяжении, отрыве.
Новообразования (первичные, вторичные)
Термическое поражение и электротравма
Идиопатический паралич Белла
Классификация заболеваний периферической нервной системы (Всесоюзная проблемная комиссия по заболеваниям периферической нервной системы, 1982-1984 г.г.)
Вертеброгенные поражения
1.1. Рефлекторные синдромы.
1.1.2. Цервикокраниалгия (задний шейный симпатический синдром и др.).
1.1.3. Цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми или нейродистрафическими проявлениями.
1.2. Корешковые синдромы.
1.2.1. Дискогенные (вертеброгенное) поражения («радикулит») корешков (указать, каких именно).
1.3. Корешково-сосудистые синдромы (радикулоишемия).
2.1. Рефлекторные синдромы.
2.1.1. Торакалгия с мышечно-тоническими или вегетативно-висцеральными, или нейродистрафическими проявлениями.
2.2. Корешковые синдромы.
2.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно).
3. Пояснично-крестцовый остеохондроз.
3.1. Люмбаго (прострел).
3.1.3. Люмбоишалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрафическими проявлениями.
3.2. Корешковые синдромы.
3.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно, включая синдром конского хвоста).
3.3. Корешково-сосудистые синдромы (радикулоишемия).
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично-крестцовые).
2. Радикулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
4. Травмы сплетений.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого (паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично-крестцового (частичного или тотального).
Множественные поражения корешков, нервов
1. Инфекционно-аллергические полирадикулоневриты (Гийена-Баре и др.).
2. Инфекционные полиневриты.
3.1.1. При хронических бытовых и производственных интоксикациях (алкогольные, свинцовые, хлорофосные и др.).
3.1.2. При токсикоинфекциях (дифтерия, ботулизм).
3.1.4. Бластоматозные: при раке легких, желудка и др.
3.2. Аллергические (вакцинальные, сывороточные, медикаментозные и др.).
3.5. Идиопатические и наследственные формы.
Поражения отдельных спинномозговых нервов
— на верхних конечностях: лучевого, локтевого, срединного, мышечно-кожного и других нервов.
— на нижних конечностях: бедренного, седалищного, малоберцового, большеберцового и других нервов.
2. Компрессионно-ишемические (мононевропатии):
— на верхних конечностях;
— синдромы запястного канала (поражение срединного нерва в области кисти);
— синдром канала Гийена (поражение локтевого нерва в области кисти);
— синдром кубитального канала (поражение локтевого нерва в локтевой области);
— поражение лучевого или срединного нервов в локтевой области, поражение надлопаточного, подмышечного нервов;
3. Воспалительные (мононевриты).
Поражение черепных нервов
1. Невралгии тройничного нерва и других черепных нервов.
2. Невриты, невропатии лицевого нерва.
3. Невриты других черепных нервов.
4.1. Ганглиониты (ганглионевриты) крылонебного, ресничного, ушного, подчелюстного и других узлов.
4.2. Сочетанные и другие формы прозопалгии.
5. Стомалгия, глоссалгия.
Помимо этиологии и локализации процесса указывается:
— характер течения (острое, подострое, хроническое), а при хроническом: прогредиентное, стабильное (затяжное), рецидивирующее часто, редко, регредиентное;
— стадия (обычно в случае рецидивирующего течения);
— характер и степень нарушения функций: выраженность болевого синдрома (слабо выраженный, умеренно выраженный); локализация и степень двигательных нарушений чувствительности, вегетативно-сосудистых или трофических расстройств; частоту и тяжесть пароксизмов, приступов.
Диагностика
При атеросклерозе, сахарном диабете, узелковом периартериите и других коллагеновых мононевропатиях, обусловленных ишемией (ишемические невропатии) непосредственное инфицирование отдельных нервов наблюдается редко (лептоспироз, проказа). Исключение составляет лишь поражение черепных нервов при герпетической инфекции.
В немалом числе случаев этиология невропатий остается неясной. Поражение основного ствола приводит к выпадению всех его функций. Более дистальные очаги вызывают лишь частичные нарушения. Клиническая картина зависит и от степени повреждения нервных волокон.
Синдром спирального канала. Синдром ночного субботнего паралича
Компрессионная невропатия лучевого нерва на уровне дистального отдела спирального канала, образованного спиральной бороздой плечевой кости и головками трехглавой мышцы плеча. Может развиться в частности, при длительном придавливании нерва в этом месте во время сна на жестком ложе, в неудобной позе, особенно после приема алкоголя, а также при переломах плеча. Клиника такая же, как при невропатии лучевого нерва.
Синдром Шассеньяка
Возникает остро у ведомого за руку ребенка при резком (рывком) ее натяжении. В таких случаях происходит травматическое поражение лучевого нерва на уровне локтевого сустава. Проявляется тем, что рука свисает в состоянии пронации, пассивные движения и особенно супинация руки в таком случае оказываются болезненными. Предрасполагающим фактором может быть малый размер головки лучевой кости, а также слабость кольцевой связки ее, в связи с чем возникает подвывих лучевой кости. Прогноз обычно благоприятный.
Лучевая сенсорная невропатия. Болевая форма туннельного синдрома лучевого нерва
Невропатия глубокой ветви лучевого нерва. Суппиторного канала синдром
Протекает без боли и нарушений чувствительности, проявляясь только двигательными расстройствами в виде невозможности активного разгибания пальцев руки и отведения I пальца при сохранности разгибания кисти в лучезапястном суставе. При этом обычно нарастающая атрофия мышц тыльной поверхности предплечья.
Поражение плечевого сплетения
Поражение плечевого сплетения невоспалительной этиологии могут быть обусловлены травмой (в том числе родовая травма), вывих плечевого сустава, компрессией, сахарным диабетом, васкулитом, онкологической патологией, радиоактивным облучением. Уточняют диагноз с помощью КТ-сканирования.
Клиническая картина: боль, вялый парез руки, выпадение глубоких рефлексов, вегетативные нарушения.
В случае преимущественного вовлечения верхних отделов плечевого сплетения (корешков CV-VI) развивается синдром Эрба-Дюшенна: нарушаются движения в плечевом и локтевом суставах (отведение руки и сгибание в локте), отмечаются проксимальные атрофии и расстройства чувствительности на наружной поверхности плеча.
В случаях преимущественного вовлечения нижних отделов плечевого сплетения (CVIII-DI) развивается синдром Дежерина-Клюмпке: атрофический парез кисти и пальцев, расстройство чувствительности на внутренней поверхности плеча и предплечья, а также синдром Горнера (этот признак возникает обычно при отрыве корешков CVIII-DI от спинного мозга).
Синдром запястного канала.
Боль и парестезии усиливают:
— постукавание по проекции срединного нерва на уровне лучезапястной кожной складки (тест Тинеля);
— удерживание над головой руки больше одной минуты (элевационный тест);
— удержание резко согнутой в лучезапястном суставе кисти в течение 2 минут (тест Фалена);
— сдавление плеча манжеткой тонометра до исчезновения пульса в течение 1 минуты (манжетный тест).
При длительном течении болезни возможны гипотрофия тенара, снижение силы короткой мышцы, отводящей большой палец и мышцы, противопоставляющей большой палец, что ведет к уменьшению силы сдавления между большим и указательным пальцами и невозможности обхватить бутылку (бутылочный тест). Синдром запястного канала встречается столь широко, что может сочетаться с другими более серьезными заболеваниями (рассеянный склероз, БАС, спондилогенная шейная миелопатия). Поэтому важно обращать внимание, нет ли диффузной атрофии кисти, оживления сухожильных рефлексов и других симптомов, указывающих на иное заболевание. В отличии от больных с шейным радикулитом, предпочитающих прижимать руку к туловищу и не делать лишних движений, больные с синдромом запястного канала, наоборот, встряхивают руку.
Невропатия седалищного нерва
Невропатия бедренного нерва
Межпальцевая невропатия
Компрессионный синдром провоцируется переразгибанием в плюснофаланговых суставах при разведенных пальцах, что бывает, в частности при приседании и тем более при длительной работе в положении «на носках», а также в связи с ношением обуви на высоких каблуках, особенно при наличии плоскостопия, функциональной слабости и деформации I пальца стопы. Чаще болеют женщины. Сначала боли проявляются преимущественно при ходьбе, иногда они вынуждают снимать обувь и массировать стопы подчас в неподходящей ситуации. Позже возможно усиление болей в любое время и, в частности, по ночам. Характерных рентгенологических признаков при этом нет.
Лабораторные исследования: ОАК, ОАМ., биохимический анализ крови.
Инструментальные исследования: рентгенография, ЭМГ, реовазография сосудов конечностей. КТ или МРТ по показаниям.
Показания для консультаций специалистов: ортопед, психолог, протезист.
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
Нейропатия ветвей тройничного нерва
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нейропатия тройничного нерва представляет собой одну из форм патологии тригеминальной системы. При этой форме патологии дегенеративным изменениям подвергается интестинальная ткани. Возможны ее многочисленные трансформации, а также функциональные изменения. Также изменению подвергаются миелиновые волокна и осевые цилиндры. Представляет собой серьезную проблему, с которой все чаще приходится сталкиваться современной неврологии. Она существенно снижает качество жизни человека, усложняет ее. Неприятным явлением выступает боль, также существенно снижается чувствительность, наблюдается онемение, потеря многих функциональных возможностей. Наиболее опасным является парестезия лица, паралич.
Повреждение нерва чревато серьезными последствиями, поскольку происходит нарушение многих структур. Соответственно, нарушаются и их функции. Нарушается иннервация многих органов и систем. Тройничный нерв образован тремя ветвями, которые обеспечивают передачу нервного импульса от иннервируемых органов к тем структурам, которые отвечают за обработку нервного импульса. Тройничный нерв отвечает за иннервацию лица и ротовой полости. Также под зону иннервации попадают кожные покровы, зубы, язык, нервы, глаза. Этот нерв обеспечивает двигательные рефлексы, а также отвечает за различные вегетативные реакции.
Причин нейропатии может быть множество. Это могут быть как структурные, так и функциональные нарушения. Чаще всего встречается нарушение отдельной ветви нерва. Нарушение первой ветви является достаточно редкой формой патологии, тогда как самой распространенной формой является нарушение второй ветви. Все три ветви нарушаются крайне редко. Это единичные случаи во всей неврологической практике. Особенность данной формы заболевания состоит в том, что оно может развиваться достаточно длительно. Зачастую заболевание развивается от нескольких месяцев и более.

Код по МКБ-10
Эпидемиология
На данный момент частота проявлений 25 к 10000. Патологии в одинаковой степени подвержены как мужчины, так и женщины.

Причины нейропатии тройничного нерва
Первичная патология развивается в том случае, если нерв подвергся прямому, непосредственному воздействию. Это может быть сдавливание нерва костными выступами, связками, патологическими смещениями тканей. Это может быть прямое повреждение нерва в результате удара, сжатия, растяжения.
Вторичные причины представлены перечнем факторов, которые привели к воспалению или повреждению нерва. Таким образом, вторичные причины являются следствием патологических явлений, происходящих в организме, которые отражаются на структурном и функциональном состоянии нерва.
В качестве вторичных причин развития патологии рассматривают проказу, различные новообразования. Одинаково негативно сказываются на тройничном нерве как доброкачественные, так и злокачественные новообразования, поскольку они оказывают механическое давление на него. Негативно отражается и сдавливание нерва патологически измененными сосудами, которые имеют место при развитии опухоли. Также опасны изменения, отложения в сосудах, тромбы. Атеросклероз является одной из причин патологии, поскольку внутри сосуда образуются бляшки, которые также могут оказывать давление на нерв. Особую опасность представляет собой бляшка, которая образуется в области чувствительного ядра тройничного нерва.
К основным причинам следует отнести и наследственные факторы, которые обеспечивают предрасположенность нерва к патологическим изменениям. Негативно отражаются патологические явления, наблюдающиеся при беременности, в ходе внутриутробного развития. Особенно опасны родовые травмы, а также различные повреждения, полученные уже после рождения, особенно в ранний период младенчества.
Все чаще нейропатии развиваются после перенесенных хирургических операций, косметических процедур, инвазивных манипуляций, в ходе которых повреждается нерв. Часто нерв травмируется зубными протезами, а также в ходе различных стоматологических процедур. Черепно-лицевые, черепно-мозговые травмы также часто заканчиваются нейропатиями. Часто нерв повреждается токсическими веществами, факторами аллергической, аутоиммунной природы. Многие вирусы, бактерии, простейшие, и даже скрытые инфекции, могут стать причиной повреждения нерва. Токсическое воздействие могут оказывать различные пластмассы, протезы, железные конструкции, которые применяются в стоматологии.
Причиной повреждения нерва может стать даже обычное переохлаждение. Особенно легко можно повредить нерв на сквозняке, при пониженных температурах, на ветру. Негативное воздействие оказывает резкая смена температур, а также кондиционеры, вентиляторы, обогреватели, работающие в помещении. Опасность состоит и в том, что подобные воздействия могут снижать иммунитет и сопротивляемость организма, в результате чего нерв становится более уязвимым и подверженным негативным воздействиям. Нерв в таком состоянии более подвержен воздействию инфекции, воспалений, и даже механических повреждений. Могут повредить нерв различные выхлопные газы, токсины из окружающей среды, никотин.
Не стоит пренебрегать и воздействием таких тяжелых воспалительных и инфекционных заболеваний, как брюшной тиф, корь, краснуха. Поражение нерва может развиться в результате воспаления в области уха, носа, глотки. Герпесвирусная инфекция, воспаление лимфоузлов, гайморит, кариес, синусит часто приводят к поражению нерва. Часто симптомы этих заболеваний настолько близки с повреждением нерва, что их путают с нейропатией. Поэтому может потребоваться дифференциальная диагностика. Причиной поражения тройничного нерва может стать и общее повреждение нервной системы, головного и спинного мозга, а также других отделов нервной системы, при котором патологический процесс распространяется на дургие участки и нервы. Паралич нервных окончаний, как тройничного нерва, так и других нервов, парезы и опухоли головного мозга могут также привести к повреждению нерва и другим осложнениям. Даже небрежное отношение к лечению, при котором пациент не соблюдает рекомендаций врача, занимается самолечением, может закончиться воспалением. Даже столь отвлеченные проблемы, как сифилис, туберкулез, гнойно-септические патологии, могут привести к нейропатии.
Первичная нейропатия тройничного нерва
Первичная патология встречается довольно часто как следствие инфекционного и воспалительного процесса, который развивается в результате переохлаждения, травмы, сдавливания и механического повреждения нерва, на фоне сниженного иммунитета. Также первичная патология может развиться в результате прямого повреждения нерва в ходе операций, стоматологических манипуляций. Врожденные аномалии, при которых повреждается нерв, также служат фактором, который вызывает прямое развитие нейропатии. Существенных отличий в клинической картине между первичной и вторичной формой патологии нет.

Вторичная нейропатия тройничного нерва
Вторичная форма нейропатии также встречается нередко. Она является следствием развития различных патологических процессов в организме. Например, повреждение нерва может развиваться в результате развития вирусной и бактериальной инфекции в организме. Часто опухоли головного мозга, различные врожденные патологии, атеросклеротические отложения, спазмы влекут за собой повреждение нерва. Часто нейропатии развиваются на фоне таких заболеваний, как туберкулез, сифилис, герпесвирусная инфекция. Гайморит, кариес, пульпит также зачастую влекут за собой повреждение нервов.
Невропатия тройничного нерва после удаления зуба
Наиболее распространенной патологией в стоматологии является острое токсическое поражение тройничного нерва, при котором травмируется нижний альвеолярный нерв, а также подбородочный нерв, который возникает при попадании пломбировочного материала в нижнечелюстной канал. Такое случается при лечении пульпита. Особенно часто такая патология наблюдается при лечении пульпита премоляров (первого и второго). Лечение зубов нижней челюсти часто сопровождается воспалительным процессом в области нижней челюсти. Характерным признаком такого повреждения служит сильная боль, которая сначала возникает в ходе выполнения процедуры, а затем сопровождает человека и в восстановительный период.
Позже эта боль остается тупой и ноющей, тем не менее довольно сильно изнуряет человека и требует применения сильных обезболивающих средств, иногда даже госпитализации для дальнейшего проведения комплексных мероприятий. Возникновение острой боли в ходе лечения зуба требует оказания срочной неотложной помощи, в ходе которой проводится обязательная декомпрессия канала. Для этого применяют дексаметазон, раствор эуфиллина и раствор глюкозы. Эти средства вводятся внутривенно, струйным методом. Одновременно внутримышечно вводят димедрол и фуросемид. Это позволит предотвратить наиболее опасные повреждения нерва. В дальнейшем требуется лечение, в ходе которого применяют препараты, направленные на нормализацию микрогемоциркуляции. Также применяются нейропротекторы, десенсибилизаторы.
Частым следствие повреждения нерва в ходе стоматологических манипуляций является нейропатия щечного нерва, которая часто переплетается с воспалением тройничного нерва и влечет за собой его воспаление. Боль носит подоострый характер, является относительно постоянной, отличить ее достаточно просто.
Нередко наблюдается и поражение верхнего альвеолярного нерва. Распознать можно по острой боли и онемению в области верхней челюсти. Также повреждается участок слизистой оболочки щеки и десны.
Факторы риска
В группу риска попадают люди, страдающие стоматологическими заболеваниями, особенно, если это поражение глубинных слоев, например, глубокий кариес, пульпит, периодонтит. Фактором риска служит наличие в организме постоянного очага хронической инфекции, недавно перенесенные острые инфекционные заболевания, опухоли. В группу риска попадают и люди, которые постоянно подвергаются воздействию токсических веществ, переохлаждаются, работают под кондиционерами и вытяжками.
Существенно возрастает риск развития заболевания у лиц, страдающих атеросклерозом, опухолями, сосудистыми патологиями, имеющие врожденные аномалии и генетические дефекты в развитии.

Патогенез
В основе патогенеза лежит нарушение нормального функционирования волокон тела. При этом зачастую нарушается именно их функция, а не структура. Часто наблюдаются патологические явления в рецепторах, воспринимающих раздражение, а также многочисленные патологии в области рефлекторной дуги, поддерживающей путь от зоны иннервации и до головного мозга, а также в обратном порядке.
Сопутствующим фактором такой патологии является боль, которая в большинстве случаев развивается подостро. Болевой синдром может быть кратковременным. Часто он сопровождается спазмом жевательной мускулатуры. Боль и спазм носят постоянный, нарастающий характер, интенсивность также постоянно увеличивается. Болевые ощущения сопровождаются онемением и парестезиями, при которых человек ощущает боль и покалывание в соответствующей области иннервации. Также наблюдаются мурашки, покалывание.

Симптомы нейропатии тройничного нерва
На поражение тройничного нерва указывают различные расстройства. Их локализация соответствует зоне поражения. Распознать повреждение достаточно просто, поскольку оно сопровождается резкой острой реакцией носящей постоянный характер и практически не утихает. Ночью она носит ноющий, жгучий характер, днем становится острой, невыносимой. Также боль может отдавать и в другие участки.
Отличительной чертой является то, что она отдает в область волос, подбородка, уха, глаз. Часто боль сопровождается сильным спазмом. В первую очередь от спазма страдает жевательная мускулатура. Появляется чувство невозможности опустить нижнюю челюсть. Со временем человек действительно не может опустить ее. Может развиваться острая боль, а затем и воспалительный процесс в области уха. При надавливании образуются ямки и повышается болезненность.
Первые признаки
В первую очередь появляется чувство боли, которая носит ноющий характер. Боль изначально локализована в области брови, над глазами. Постепенно может происходить ее распространение на другие участки. Особенно боль усиливается в холодное время года. Отличительной чертой такой боли является ее развитие кратковременными приступами острой боли, которые сопровождаются затишьем, болью ноющего характера. Чаще всего локализована боль только с одной стороны. При этом она становится более интенсивной ночью, простреливает. Позже развивается спазм лица, губ. Боль усиливается во время движений.
Также многие люди отмечают давление в районах щек, ушей, носа, глаз. Постепенно ощущения могут распространяться на затылок. Некоторые ощущают даже боль в большом пальце, которая часто охватывает и указательный палец.

Отеки при нейропатии тройничного нерва
Нейропатия может сопровождаться отеками, поскольку нарушается нормальный обмен веществ, как в самом нерве, так и в окружающих тканях. Появляется гиперемия, в сдавленном и воспаленном участке нарушается кровообращение, развивается отечность и набухание тканей. Причиной также является задержка жидкости и нарушение выведения продуктов метаболизма из поврежденных тканей.

Нейропатия 1 ветви тройничного нерва
Случаи поражения первой ветви тройничного нерва крайне редки. Такого практически не встречается в медицинской практике. Чаще происходит сочетанное поражение 1 и 2 ветви тройничного нерва. При этом повреждение чаще всего сопровождается воспалительным процессом, который возникает в области головного мозга. При этом развивается спаечный процесс. Часто в воспалительный процесс вовлекают и другие структуры, например, верхнечелюстная и лобная пазухи.
Часто наблюдается постоянная ноющая боль, которая пульсирует. Особенно сильно пульсация развивается в области иннервации тройничного нерва. При этом процесс сопровождается онемением, чувством ползания мурашек. У многих людей сводит зубы, что зачастую объясняется поражением двигательной части нерва. Больные не могут воспринимать движения челюсти. Они либо становятся непроизвольными, либо человек вообще практически перестает двигать челюстью. Также становится тяжело употреблять пищу и разговаривать. В полости рта и на лице невозможно определить триггерные зоны этого процесса.
Диагностировать патологию несложно. В большинстве случаев для постановки диагноза требуется провести качественное объективное и субъективное обследование. Часто диагноз ставят уже на основании анамнеза болезни – основным диагностическим признаком, указывающим на развитие патологии, служит сам факт возникновения сильной боли в области зубочелюстной системы, возникший в ходе стоматологического и хирургического вмешательства.
Для данного заболевания свойственно длительное клиническое течение, а также значительная продолжительность боли, ее высокая интенсивность. Также характерен высокий уровень клинического полиморфизма. Обострение часто наблюдается на фоне переохлаждения, в зимнее холодное время года, а также после переутомления, после стрессов и нервного перенапряжения. Обострение может возникнуть и на фоне других соматических патологий.
Довольно опасным признаком считается образование рубцов на нерве, или его втягивание в мягкие ткани, возникающее в ходе заживления повреждений и травм. Особенно высок риск таких поражений при наличии врожденных или приобретенных дефектов и аномалий челюсти, костей.
Нейропатия 2 ветви тройничного нерва
Отмечают боль кратковременного характера, которая проявляется сильными приступами, длящимися примерно по 1-2 минуты. Между болевыми приступами возникает безболезненный период, который затем сменяется интенсивными болями острого характера. Часто возникает неожиданная, стреляющая боль, которую многие сравнивают с ударом ножа или сильным электрическим разрядом.
Боль может возникать самопроизвольно и неожиданно, или же провоцируется другими факторами, например, резкими движениями, давлением. Также приступ боли может возникнуть во время приема пищи, при беге, движении, при глотании, разговоре и даже во время прикосновений. При этом стоит отметить, что все зоны, запускающие болевые ощущения, локализованы в области лица, особенно в его центральных отделах. Болевая волна распространяется в область анатомической иннервации нерва. При этом распространение происходит на область 1,2,3 ветвей нерва.
Характерным признаком поражения второй ветви служит иррадиация боли по всей рефлекторной дуге тройничного нерва. Болевая волна распространяется достаточно быстро. При этом боль носит характер мультинейронного процесса. При этом поражается вся система нерва. Существует определенный полиморфизм, в рамках которого выделяют различные клинические формы. В основном существенные отличия наблюдаются между невралгиями центрального и периферического генеза.
Важное значение отводится топическому диагнозу, поскольку он лежит в основе подбора оптимального метода лечения. При этом следует отметить, что боль всегда носит односторонний характер и усиливается в дневное время. чаще всего боль носит приступообразный характер. Вне приступа боль не беспокоит человека. часто возникают тризмы, которые часто путают с симптомами столбняка, бешенства.
Поражению второй ветви наиболее подвержены люди пожилого возраста. У них боль может быть продолжительной, носит постоянный характер. Ее характеризуют как тупую и ноющую, которая разливается на всю область пораженного нерва. Часто сопровождается нарушением вкусовых ощущений, обоняния. В ходе объективного обследования можно выявить отсутствие или частичное снижение чувствительности в области лица, а также по всей протяженности нерва.
При пальпации обнаруживается болезненность. Особенно чувствительны в этом отношении точки выхода нерва. В основном причиной служит первичное поражение нервов различными факторами, в том числе, и механическое повреждение. Часто становится следствием вибрационной болезни и хронических отравлений. Сахарный диабет также может повлечь за собой повреждение нерва. Воспаления в соседних органах и инфекция часто вовлекают в воспалительный процесс и сам нерв. Также может развиться как следствие воспаления головного мозга, опухоли, воспалительного процесса в других нервах, расположенных по периферии.
Нередко длительное течение заболевания приводит к изменению основного симптомокомплекса. Поражение нерва требует неотложной помощи. В ходе оказания помощи обязательно применение антиконвульсантов, которые устраняют судорожное напряжение и способствуют релаксации. Применяется антиневротическая терапия.
Для профилактики проводят своевременную санацию ротовой полости, повышать иммунитет, соблюдать режим дня, избегать стрессов и переутомления. Нейропатия тройничного нерва может быть полностью вылечена только при условии соблюдения всех рекомендаций врача и при комплексном воздействии на организм.