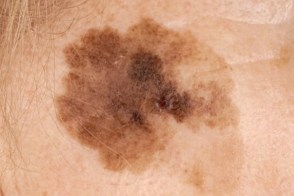
Доброкачественные пигментные новообразования кожи (родинки)
Невус представляет особый интерес в связи с тем, что на месте предсуществовавшего врождённого или приобретённого доброкачественного невуса нередко развивается такое грозное злокачественное новообразование, как меланома.
Различные врождённые и приобретённые невоидные новообразования есть почти у всех людей. Более чем у 90% населения имеются пигментные новообразования кожи. Среднее количество невусов у каждого человека составляет 20, варьируя от 3 до 100, причём их число обычно увеличивается с возрастом. Далеко не все невусы потенциально могут переродиться в меланому, поэтому принято их делить на меланомоопасные и меланомонеопасные.
Общие принципы лечения пигментных новообразований
Любые пигментные новообразования кожи требуют особого внимания. Большую настороженность следует проявить к невусам, локализованным на травмоопасных участках кожи, а также к ранее травмированным, быстро увеличивающимся или интенсивно меняющим свою пигментацию невусам.
Лечебная тактика при пигментных невусах сводится, прежде всего, к категорическому отказу от любых травмирующих методов лечения: электрокоагуляции, криодеструкции и применения различных прижигающих растворов.
Пациенты, отказавшиеся от радикального хирургического лечения, а также в случае его невозможности из-за трудной анатомической локализации должны тщательно оберегать свое новообразование, исключать его травмирование, солнечное облучение и находится на диспансерном наблюдении у онколога.
Пограничный пигментный невус
Особенно опасны следующие пограничные невусы: систематически травмируемые, располагающиеся на подошве, ногтевом ложе, в перианальной области. Своевременное удаление невусов этих локализаций является надёжной профилактикой меланомы. Чрезмерная инсоляция, тепловое или бальнеологическое лечение сопутствующих хронических заболеваний также играют отрицательную роль в развитии меланомы. Ускорение роста невуса после травмы или активной инсоляции, воспалительные изменения, изменение окраски, появление зуда, мокнутия, уплотнения должны настораживать.
Синий или голубой невус
Невус Ота
Гигантский пигментный невус

Меланоз Дюбрея
Дифференциальный диагноз необходимо проводить с большой себорейной (старческой) кератомой, пигментированной базалиомой, некоторыми формами невусов. Однако для всех этих нозологических форм характерна чёткая отграниченность очагов поражения. При базалиоме виден (особенно в лупу) приподнятый валик с «жемчужинами», центральная часть опухоли часто изъязвлена. Поверхность себорейной кератомы более бугриста и часто «жирна» на ощупь. Весьма помогает в диагностике меланоза Дюбрея такой клинический симптом, как неравномерность гиперпигментации, а также данные анамнеза — начало заболевания в пожилом возрасте и очень медленное прогрессирование единичного очага.
Лечебная тактика при меланозе Дюбрея существенно отличается от таковой при меланомоопасных невусах. Прежде всего, недопустимо оставлять больных без активного лечения, что возможно при невусе Отта и при других меланомоопасных невусах после предупреждения больных об опасности травмы. Другое отличие состоит в том, что широкое хирургическое иссечение меланоза Дюбрея, учитывая его преимущественное расположение на лице, сопряжено с серьёзными техническими и косметическими трудностями, особенно при больших размерах очага. Иногда иссечение крупных очагов на туловище заканчивают пластикой перемещёнными лоскутами. Метод выбора при меланозе Дюбрея на туловище и конечностях — иссечение очага, отступив 0,5 см от его краёв.
Фиброэпителиальный невус
У большинства пациентов воспалительных явлений вокруг фиброэпителиального невуса не бывает. Иногда после травмы невус воспаляется (при бритье лица, после удара). В этих случаях развивается воспалительный венчик по окружности. В типичных случаях диагностика невоспалённого фиброэпителиального невуса не вызывает затруднений. Отличия от пограничного пигментного и синего невусов: цвет (даже при пигментированных фиброэпителиальных невусах цвет менее насыщен), форма, множественность, частое наличие волос. Воспалённый фиброэпителиальный невус по своей клинике резко отличается от картины, которую наблюдают при озлокачествлении меланомоопасного невуса.
Папилломатозный невус
Веррукозный невус

Halo-невус (невус Сеттона)
«Монгольское пятно»
Внутридермальный невус

Диспластический невус

Диспластический невус — это пигментированные пятна неправильной формы и с нечеткими границами, слегка возвышаются над уровнем кожи, окраска их варьирует от рыжевато-коричневой до темно-бурой на розовом фоне. Диспластические невусы впервые привлекли к себе внимание своим необычным видом и повышенной частотой в некоторых семьях (передаются по наследству). Как правило, они крупнее обыкновенных родимых пятен, достигая 5–12 мм в диаметре; локализация также иная: диспластические невусы, хотя и могут возникнуть в любом месте, чаще встречаются на участках, обычно закрытых одеждой (на ягодицах, груди), или на волосистой части головы. У большинства людей имеется в среднем по 10 обыкновенных родинок, тогда как диспластических невусов может быть больше 100. Обыкновенные невусы обычно появляйся в период наступления зрелости, диспластические же продолжают возникать даже после 35 лет.
Сравнительная характеристика диспластического невуса и приобретенного невоклеточного невуса
Признак
Диспластический невус
Приобретенный невоклеточный невус
Цвет
Неоднородный — различные сочетания светло-коричневого, коричневого, черного, красного и розового цветов; диспластические невусы могут значительно отличаться друг от друга
Однородный — светло-коричневый или коричневый
Форма
Неправильная; нечеткие, размытые границы; периферические участки находятся на уровне кожи
Правильная, круглая или овальная; границы четкие; образование либо находится на уровне кожи, либо равномерно приподнято над ней
Размеры
Обычно диаметром > 6 мм, нередко > 10 мм; изредка Количество
Часто множественные (> 100), но возможны одиночные образования
В среднем у взрослого человека — от 10 до 40 невусов; примерно у 15% их нет вообще
Локализация
Открытые участки тела, чаще всего — спина; встречаются на волосистой части головы, молочных железах и ягодицах
Обычно открытые участки тела выше талии; волосистая часть головы, молочные железы и ягодицы — крайне редкая локализация
Сосудистый невус

Капиллярная гемангиома
Нейрокожный меланоз мкб 10 код
Опубликованные данные показывают наличие лентиго-меланоза у лиц старше 40 лет, средний возраст заболевания составляет 65 лет.Негры и азиаты, в том числе уроженцы Юго-Восточной Азии, болеют редко. Самая высокая заболеваемость — среди белых со светочувствительностью кожи I, II и III типов. Частота с возрастом растет и достигает пика в 7-й и 8-й декадах жизни.Описательная эпидемиология предполагает, что заболевание возникает вследствие хронического кумулятивного воздействия солнца. Очаги появляются на открытых солнцу участках преимущественно у людей с белым цветом кожи. Микроскопия показывает солнечный эластоз и атрофию эпидермиса.
Очаг обычно одиночный, наиболее часто располагающийся на открытых участках (лицо, тыл кистей, реже — на предплечьях). Инфильтрация в зоне пигментации отсутствует, но кожа менее эластичная В зонах гиперпигментации могут наблюдаться участки побледнения как клинический признак регрессии. Лентиго-меланоз медленно увеличивается в размерах в течение многих лет, поскольку часто симптомы отсутствуют. Его диаметр при постановке диагноза может составлять от 1 до нескольких сантиметров. Если в пределах очага имеются узлы или он утолщен и пальпируется, этот очаг не является лентиго-меланозом, а может быть злокачественным меланомным либо поверхностно распространяющейся меланомой.
Диагноз базируется на сопоставлении клинических и гистологических данных. Гистологическое исследование является определяющим во всех случаях, когда подозревается данный диагноз, поскольку заболевание имеет статус преинвазивной меланомы (МЛМ), а точный клинический диагноз затруднен. Некоторые авторы дискутируют применение инцизионной биопсии для разграничения ЛМ и МЛМ, однако на практике биопсия проводится и помогает при дифференциальной диагностике. Этот подход поддерживает и одно из исследований, которое показало, что клиническая оценка + однократная инцизионная биопсия достаточны для установления диагноза и точного определения статуса предмеланомы. В последующем все очаги подвергались полной эксцизии.
Гистологически характеризуется пролиферацией атипичных дендритических, часто веретенообразной формы меланоцитов, содержащих цитоплазматические вакуоли и неправильной формы, гиперхромные, часто угловатые ядра. Эти клетки образуют палисадный узор и захватывают эпителий придатков кожи. Пигментация может иметь место на всю толщину эпидермиса, включая роговой слой. Верхние слои дермы демонстрируют выраженный солнечный эластоз, присутствует атрофия эпидермиса. Оценить состояние границ очага при эксцизии на наличие остаточных и атипичных меланоцитов достаточно трудно; недавно в качестве ценного вспомогательного метода стали применять иммуногипирование НМВ-45.
Общие терапевтические рекомендации
Рекомендуемые методы лечения
Оперативное лечение
Неоперативные методы
Общее количество пациентов во всех сообщениях о применении криохирургии при ЛМ за последние 15 лет составило 169, из них в 16 случаях наблюдались рецидивы, таким образом, частота рецидивов составила 9, 5%. Было замечено, что рецидивы, если они вообще имеют место, происходят в первые 3 года после лечения. К наиболее распространенным побочным эффектам относятся гипопигментация, атрофия, гипертрофические рубцы и поствоспалительная преходящая периферическая гиперпигментация. Может иметь место реактивная лентигинозная гиперпигментация. В этом случае необходима биопсия для исключения рецидивов, если пигментация персистирует дольше 2-3 мес. после лечения.
Обзор литературы по криохирургии показывает, что проблемой при оценке значимости криохирургии часто является отсутствие стандартизации в лечении как в пределах отдельных групп пациентов (время заморозки зависит от размеров очага), так и между различными медицинскими центрами. Кроме того, в этих исследованиях, так же как и в исследованиях по хирургическим методам, недостаточно большое количество пациентов.
Основным аргументом против криохирургии является отсутствие гистологического подтверждения излечения. Однако исследования с последующим контролем показывают, что по степени рецидивов криохирургия не уступает показателям традиционной хирургии (за исключением случаев МЛМ).
Важно подчеркнуть, что холод является мощным стимулом опосредуемого лимфоцитами иммунитета. Поэтому возможно, что криохирургия уменьшает систематизацию опухоли по сравнению с другими методами лечения, если имеет место МЛМ.
Лучевая терапия рекомендуется, в частности, пожилым пациентам, а также при наличии очагов в трудных для хирургии зонах. В Европе для лечения часто применяется методика Miescher или ее варианты. Она включает:
Альтернативные и экспериментальные методы лечения
Азелаиновая кислота является конкурентным, зависящим от концентрации, ингибитором различных оксидоредуктаз. Была показана ее эффективность в лечении мелазмы и поствоспалительной меланодермии. Воздействие азелаиновой кислоты на гиперфункцию и аномальную пролиферацию меланоцитов обеспечивается за счет обратимой блокировки тирозиназы и ингибиции митохондриальных ферментов.На этом основании 20% азелаиновая кислота в форме крема и 15-35% азелаиновая кислота в форме мази применялись рядом исследователей для лечения на протяжении от нескольких месяцев до 1 года. Однако результаты в различных исследованиях были разными.Это объясняется главным образом применением различных составов и концентраций азелаиновой кислоты, различной продолжительностью лечения, а также выбором очагов, которые ранее лечили другими методами, или наличием очагов МЛМ, которые не были диагностированы при биопсии до лечения.В литературе имеются сообщения о 81 пациенте, получавшем лечение азелаиновой кислотой. Из них у 58 наблюдалось полное разрешение очагов, у 17 пациентов улучшения не было, у 3 улучшение было частичным, у 2 очаги развились в МЛМ, и 1 пациент не прошел последующий контроль.
Дальнейшая модификация молекулярной структуры азелаиновой кислоты может улучшить результаты лечения. Рецидивы в начале лечения и относительно длительное время до полного разрешения очагов требуют очень тщательного последующего контроля, чтобы исключить развитие очагов в МЛМ. Мы считаем, что частота рецидивов 22% слишком высока, а время ответа на лечение слишком длительное, чтобы это метод рассматривать как основной выбор для лечения ЛМ.
Лазер на углекислом газе испускает инфракрасный свет с длиной волны 10 600 нм. Эта световая энергии поглощается водой и преобразуется в тепло. Корега применял этот лазер у 4 пациентов с ЛМ. Последующий контроль проводился в среднем в течение 15 мес., при этом рецидивы отсутствовали. Однако, как и в случае аргонового лазера, хотя эти результаты и являются многообещающими, исследование проводилось только у 4 пациентов и последующий контроль был кратковременным.
Было показано, что ретиноиды блокируют пролиферацию и приводят к дифференциации культивированных клеток меланомы мышей. Местные ретиноиды испытывались при инвазивной меланоме, диспластических невусах и лентиго-меланозе. Этот метод не рекомендуется для повседневной клинической практики.
Прогноз.Трансформация в злокачественную меланому отмечается у 25-30% больных (в некоторых работах приводится цифра до 50%). Очаги в преинва- зивной форме могут существовать от 1, 5 до 30 лет. Причины малигнизации не установлены
Нейрокожный меланоз мкб 10 код
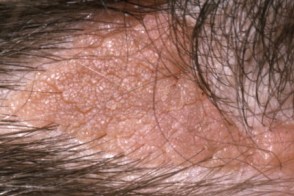
Почти у 50% больных невус сальных желез локализуется в области головы (волосистая часть, лоб, центрофациальная и периаурикулярная области) и на гениталиях.Обычно присутствует единственный очаг.Он представляет собой линейную или овальную, слегка приподнятую над уровнем кожи безволосую бляшку желтого, оранжевого или телесного цвета диаметром 1-3 см.Очаг проходит три стадии развития, которые соответствуют стадиям созревания сальных желез в детском возрасте, в период полового созревания и в зрелом возрасте.
Невус сальных желез детского возраста
Невус сальных желез пубертатного периода
 В период полового созревания очаг утолщается и становится крупнее.На этой стадии очаги легко травмируются и могут быть болезненными, а на их поверхности формируются многочисленные, тесно расположенные папулы, более интенсивно окрашенные (от желтых до темно-коричневых, иногда розовых) и приобретающие часто веррукозный характер. В период полового созревания очаг утолщается и становится крупнее.На этой стадии очаги легко травмируются и могут быть болезненными, а на их поверхности формируются многочисленные, тесно расположенные папулы, более интенсивно окрашенные (от желтых до темно-коричневых, иногда розовых) и приобретающие часто веррукозный характер. |
Невус сальных желез зрелого возраста
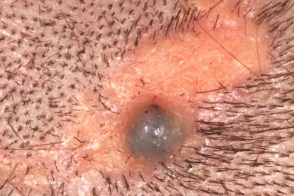 Третья стадия эволюции происходит в зрелом возрасте. Примерно 20-25 % очагов подвергаются неопластическим изменениям и могут развиваться в доброкачественные или злокачественные опухоли кожи. Такое изменение наблюдается по мере того, как новый узел или эрозия развиваются в пределах ранее стабильного невуса сальных желез. Третья стадия эволюции происходит в зрелом возрасте. Примерно 20-25 % очагов подвергаются неопластическим изменениям и могут развиваться в доброкачественные или злокачественные опухоли кожи. Такое изменение наблюдается по мере того, как новый узел или эрозия развиваются в пределах ранее стабильного невуса сальных желез. |
Церебриформный невус сальных желез
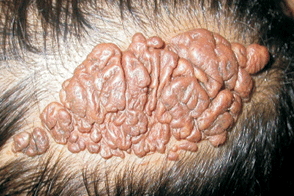 Особый вариант себорейного невуса, наблюдающийся в стадии пубертатного периода и характеризующийся образованием массивных бляшек с извилинами, напоминающими мозговые, в бороздах между которыми может наблюдаться рост коротких терминальных волос.Локализация такого невуса аналогична классическому, на туловище он располагается по линиям Блашко. Особый вариант себорейного невуса, наблюдающийся в стадии пубертатного периода и характеризующийся образованием массивных бляшек с извилинами, напоминающими мозговые, в бороздах между которыми может наблюдаться рост коротких терминальных волос.Локализация такого невуса аналогична классическому, на туловище он располагается по линиям Блашко. |
Синдром себорейного невуса
| Редкий факоматоз, включающий поражения кожи, центральной нервной, сердечно-сосудистой систем, опорно-двигательного аппарата, глаз и мочеполовых органов в различных комбинациях.Регистрируются спорадические случаи с частотой 1:1000 новорожденных без гендерной и этнической предрасположенности. |
Очаг поражения кожи обычно имеет более распространенный и линейный характер, чем классический невус, располагается унилатерально по линиям Блашко и ограничивается средней линией тела. В отдельных случаях обнаруживаются проявления в полости рта в виде линейно расположенных папилломатозных бляшек на слизистых губ, твердого и мягкого нёба, языка.
Эпилепсия отмечается у 67% больных, задержка умственного развития у 61%. Нередко обнаруживают гемипарезы, гемипараличи черепно-мозговых нервов, различные аномалии головного мозга (гемимегалэнцефалию, агенезию мозолистого тела, расширение желудочков, арахноидальные кисты)
Офтальмологическая патология, наблюдаемая примерно у 60% больных, включает помутнение роговицы, катаракту, стеноз протоков слезных желез, эктопию слезных желез с вторичным эктропионом, колобому, аномалии зрительного нерва, увеличение одного из глазных яблок и др.
Скелетная патология отмечается в 50% случаев. Наблюдаются краниофациальные аномалии (ассиметрия костей черепа, дисплазия клиновидной кости, одонтогенные опухоли нижней челюсти, односторонняя гипоплазия гайморовых пазух), spina bifida, аплазия ребер.
Сердечно-сосудистые аномалии наблюдаемые в 12-33% случаев, включают дефекты межжелудочковой перегородки, недостаточность трехстворчатого клапана, аневризмы и стенозы аорты, сонной и почечной артерий.
Мочеполовые органы поражаются в 10% всех случаев и обычно представлены подковообразными почками, кистами почек, удвоением мочеточников, гидронефрозом, гипоспадией, крипторхизмом и опухолями яичек.
Синдром «SCALP»
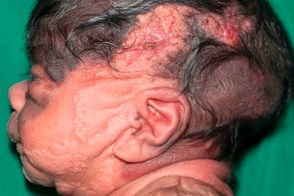 (Sebaceous nevus syndrome + CNS malformations + Aplasia cutis congenita + Limbal dermoid + Pigmented nevus syndrome).Редкий факоматоз, для которого характерны ассоциации синдрома невуса сальных желез и врожденной аплазии (как правило, на коже головы и лица) в сочетании с лимбальной дермоидой глаза, гигантским врожденным меланоцитарным невусом и различными нарушениями центральной нервной системы, включая судороги, гидроцефалия, нейрокожный меланоз и арахноидальные кисты. (Sebaceous nevus syndrome + CNS malformations + Aplasia cutis congenita + Limbal dermoid + Pigmented nevus syndrome).Редкий факоматоз, для которого характерны ассоциации синдрома невуса сальных желез и врожденной аплазии (как правило, на коже головы и лица) в сочетании с лимбальной дермоидой глаза, гигантским врожденным меланоцитарным невусом и различными нарушениями центральной нервной системы, включая судороги, гидроцефалия, нейрокожный меланоз и арахноидальные кисты. |
Течение невуса сальных желез
Невус сальных желез остается стабильным в течение детства и подвергается предсказуемым изменениям в возрасте полового созревания.В зависимости от локализации невус сальных желез может обезображивать человека. Неопластические изменения происходят в зрелом возрасте достаточно часто, так что у некоторых детей целесообразна профилактическая эксцизия невуса в период полового созревания.Примерно в 20-25 % случаев очаги подвергаются неопластическим изменениям:
Диагноз ставится на основании клинической картины, дерматоскопи и биопсии очага поражения.
Дерматоскопия
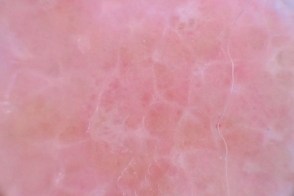 Розовые-оранжевые бесструктурные области, лишенные волос, ассоциированные с беловатой сетью Розовые-оранжевые бесструктурные области, лишенные волос, ассоциированные с беловатой сетью |
Гистологическое исследование
Гистологические характеристики варьируют в зависимости от возраста пациента.
Рекомендуется полная эксцизия всего очага.Крупные очаги можно иссекать частями, не беспокоясь при этом о возможном инициировании злокачественного процесса. Очаги больших размеров на волосистой части головы легче исправить в младенческом периоде.