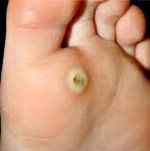
Мозоли и омозолелости
Содержание
Определение и общие сведения [ править ]
Реакция кожи в виде гиперкератоза в ответ на ее длительное механическое раздражение.
Этиология и патогенез [ править ]
При патогистологии выявляется утолщение рогового слоя, иногда с более выраженным паракератозом.
Клинические проявления [ править ]
Чаще наблюдаются профессиональные омозолелости вследствие регулярного трения или давления инструментами (землекопы, лесорубы) на кожу. На ладонях за счет выраженного гиперкератоза формируются роговые бляшки желтоватого цвета с размытыми границами, гладкой или шероховатой поверхностью. Могут образовываться болезненные трещины. Утолщение рогового слоя кожи (омозолелость) отличается от мозоли отсутствием центрального стержня. Омозолелости бытового характера встречаются реже, в основном у мусульман в виде симметрично расположенных участков гиперкератоза на коже стоп в области латеральных лодыжек из-за их ежедневного травмирования во время совершения молитв в мечети или дома.
Мозоли и омозолелости: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальную диагностику проводят с ограниченными ладонноподошвенными кератозами, возникающими в зрелом, а не в детском возрасте.
Кератодермия Бушке-Фишера развивается в возрасте 15-30 лет и клинически характеризуется множественными плоскими полушаровидными очажками ороговения округлых или овальных очертаний, расположенными по всей поверхности ладоней и подошв, а не только в местах давления.
Мозоли и омозолелости: Лечение [ править ]
Рекомендуются теплые мыльно-содовые ванночки, после которых накладывают повязки с мазями, содержащими 10% салициловую или молочную кислоту, механическое удаление роговых масс, смягчающие кремы с витамином А.
Мозоль
Мозоль — это локальное утолщение поверхностных слоев кожи, возникающее под воздействием давления или трения чаще всего на кистях и ступнях. Различают сухие и мокрые мозоли. Последние выглядят как обычные ранки и требуют соответствующего лечения. Сухие мозоли представляют собой плотные ограниченные участки омертвевшей кожи. Регулярная обработка сухой мозоли при проведении педикюра или маникюра и ношение специальных защитных средств, как правило, приводит к ее постепенному уменьшению и исчезновению. Лишь в некоторых случаях необходимо хирургическое лечение мозоли.
МКБ-10
Общие сведения
Обычно дерматология сталкивается с проблемой мозоли при развитии осложнений в виде инфицирования или в случаях, когда длительные попытки пациента избавиться от мозоли не привели к желаемым результатам. Большинство мозолей проходят при регулярном удалении слоев огрубевшей кожи с их поверхности. Эту процедуру обычно проводят в кабинетах маникюра и педикюра.
Причины мозоли
При постоянном трении или давлении на определенном участке кожи происходит интенсивное омертвение ее поверхностных слоев. При этом отмершие клетки эпидермиса не успевают отслаиваться и удаляться с поверхности кожи. В результате происходит наслоение и уплотнение омертвевшего эпидермиса с образованием мозоли. При повышенной потливости пот размягчает омертвевшую кожу и образуется мягкая мозоль. Под слоем утолщенного эпидермиса может скапливаться лимфа, что приводит к появлению водяной мозоли.
Образование мозоли на кистях связано с постоянным трением кожи рук о рукоятку инструмента (молоток, стамеска), садового инвентаря (тяпка, секатор), спортивного снаряда (перекладина, брусья, теннисная ракетка) или музыкального инструмента (у скрипачей, гитаристов и др.). Мозоль может возникать на коже локтей и коленей.
На ступнях мозоль чаще всего возникает из-за неудобной и слишком узкой обуви. Так туфли на высоком каблуке вызывают сдавление переднего отдела стопы, слишком тонкая подошва увеличивает нагрузку на свод стопы, а грубые внутренние швы обуви могут оказывать дополнительное трение. Постоянное трение определенных участков кожи стопы с образованием мозоли может быть обусловлено неправильной походкой или занятием спортом (бегуны, лыжники). Часто мозоли бывают связаны с различными заболеваниями и деформациями стопы: бурсит или артрит суставов стопы, деформирующий остеоартроз, плоскостопие, молоткообразные пальцы стопы, пяточная шпора.
Симптомы мозоли
Твердая мозоль представляет собой плотное ограниченное утолщение кожи желтоватого или желто-серого цвета немного возвышающееся над поверхностью кожного покрова. Твердая мозоль отличается малой чувствительностью и сама по себе обычно не вызывает боли. Болевой синдром обусловлен надавливанием на мозоль при работе с инструментом или ходьбе, при сдавлении тесной обувью.
Мягкая мозоль имеет вид открытой ранки и характеризуется выраженной болезненностью. Водяная мозоль или водянка представляет собой содержащий серозную жидкость пузырь. При вскрытии пузыря образуется ранка, прикрытая сверху остатками омертвевшей кожи пузыря.
Отдельно выделяют стержневую мозоль. Чаще всего такие мозоли образуются на коже подушечек в области III и IV межпальцевых промежутков. Они могут встречаться на тыльной стороне пальцев и изредка на подошве. Стержневая мозоль — это сухая мозоль, имеющая глубоко уходящий под кожу корень. В центре мозоли имеется отверстие, из которого видна его «шляпка». Обычно образование стержневой мозоли происходит на месте проникновения под кожу мелкого камешка или занозы.
Осложнения
При неправильном лечении мозоли, ее срезании, образовании на ее поверхности трещин может произойти инфицирование. Проникающие при этом в мозоль микроорганизмы вызывают ее воспаление, что проявляется покраснением, отеком и выраженной болезненностью мозоли. Без должного лечения происходит размягчение мозоли и при надавливании на нее начинает выделяться гной. Воспалительный процесс с мозоли может распространяться на окружающие ткани с развитием мозольного абсцесса или флегмоны, на кости стопы с возникновением остеомиелита, на синовиальные оболочки и суставы стопы.
Диагностика мозоли
Диагностировать мозоль по характерному внешнему виду совсем не трудно. Необходимо отличать мозоль от заусенец, воспалительных изменений в суставах плюсневых костей, болезни Мортона, генетически обусловленного повышенного ороговения кожи. Некоторые бородавки, особенно подошвенные, по внешнему виду могут напоминать мозоль. Отличительным признаком является большая чувствительность бородавки и возникновение болезненности при ее прокручивании, в то время как мозоль болит при надавливании.
Если пациент обратился на консультацию дерматолога, то врач обязательно должен выяснить, с чем связано образование мозоли. Для этого он будет расспрашивать пациента про его работу, хобби, спортивные и другие увлечения, характер обуви, которую он обычно носит. При локализации мозоли на стопе врач проведет осмотр, направленный на выявление деформаций и заболеваний стопы, при необходимости направит пациента к подологу, ревматологу или ортопеду. Важное значение имеет наличие у пациента таких заболеваний как сахарный диабет, неврит, облитерирующий эндартериит, варикозная болезнь с хронической венозной недостаточностью. При выявлении в анамнезе таких заболеваний для определения наиболее адекватной тактики лечения мозоли требуется консультация соответственно эндокринолога, невролога, сосудистого хирурга или флеболога.
Лечение мозоли
Как правило, не сопровождающаяся болевым синдромом мозоль не требует лечения. При возникновении боли необходимо устранить фактор ее вызывающий: узкую обувь, трение о рукоятку инструмента и т. п. Смягчить трение и давление на мозоль, возникающие при ходьбе, помогают специальные защитные подкладки для мозоли. Такую подкладку можно сделать самостоятельно. Из мягкой и достаточно толстой ткани вырезают круг с отверстием в центре. Круг прикладывают так, чтобы в центральном отверстии была мозоль. Если мозоли находятся под пальцами ног, используют специальную плюсневую подкладку, изготовленную из войлока, резины или мягкого пластика. При расположении мозоли на пальцах применяют прокладоки между пальцами, рукава и чехлы для пальцев. Разделяющие пальцы прокладки устраняют их трение друг о друга. Рукава и чехлы, которые одеваются на пальцы, защищают их боковую поверхность и кончики.
В случае сухой мозоли обработку мозоли проводят в салонах красоты как отдельную процедуру или в ходе выполнения педикюра или маникюра. Для этого применяют специальные размягчающие мозоль составы, салициловую кислоту, аппаратный педикюр. Мягкие мозоли и вскрывшиеся водянки обязательно обрабатывают антисептиками с наложением защитной повязки, которую фиксируют пластырем.
При выявлении деформаций стопы по возможности проводится ортопедическое лечение. В случае сопутствующей патологии, приводящей к нарушению иннервации или кровоснабжения в области мозоли, лечение должно проводиться совместно с соответствующим специалистом. Если консервативные методы лечения мозоли не приносят результата, необходимо ее удаление. Может быть проведена криодеструкция мозоли, ее удаление лазером, электрокоагуляция, удаление радиоволновым методом или хирургическое иссечение.
Профилактика образования мозоли
Профилактические мероприятия, направленные на предупреждение образования мозоли, состоят в ношении мягкой, достаточно свободной обуви с хорошей подошвой; применении защитных перчаток при работе с инструментами, наколенников и других защитных средств на места, подвергающиеся постоянному трению. Правильный уход за кожей кистей и стоп, регулярное применение смягчающих кремов, обработка пемзой участков повышенного ороговения кожи также способствует предупреждению образования мозолей.
Общая информация
Краткое описание
Коды по МКБ-10:
Д 16.0 Доброкачественные новообразования лопатки и длинных костей верхней конечности
Д 16.1 Доброкачественные новообразования коротких костей верхней конечности
Д 16.2 Доброкачественные новообразования длинных костей нижней конечности
Д 16.3 Доброкачественные новообразования коротких костей нижней конечности
Д 16.7 Доброкачественные новообразования ребер, грудины и ключицы
Д 16.8 Доброкачественные новообразования костей таза, крестца и копчика
Д 16.9 Доброкачественные новообразования костей и суставных хрящей неуточненное
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
3. Костно-хрящевой экзостоз.
Диагностика
Диагностические критерии
Жалобы и анамнез: выявленные во время рентгенологического обследования внутрикостные и исходящие из кости образования.
Физикальное обследование: утолщения кости, пальпируемые костные новообразования, ограничение функции суставов.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах кости выявляются внутрикостные или растущие из кости новообразования, вздутие кости.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография пораженных костей в двух проекциях.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому, по показаниям.
2. Анализ мочи по Зимницкому, по показаниям.
3. Посев мочи с отбором колоний, по показаниям.
4. Рентгенография грудной клетки, по показаниям.
5. ЭхоКГ, по показаниям.
Дифференциальный диагноз
Признак
Доброкачественное новообразование кости
Остеосаркома
Хондросаркома
Отсутствует или в ночное время
Постоянная локальная выраженная боль
Непостоянная тупая боль
Метастазы во все органы
Метастазы в легкое
Вздутие кости, четкие контуры, истончение кортикального слоя, отсутствие периостальной реакции
Слоистые периостозы, нечеткие контуры, реакция надкостницы, лизис кортикального слоя
Узурация кортикального слоя, пятнистость тени, кальцификаты
Лечение
Тактика лечения
Цели лечения: резекция костного новообразования.
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) по показаниям в возрастной дозировке в течение 1-5 суток.
5. С целью профилактики гипокальциемии препараты кальция (глюконат кальция, кальций-Дз Никомед, кальцид, остеогенон) перорально с 3-5 суток, после операции, в возрастной дозировке по показаниям.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия:
— профилактика бактериальной и вирусной инфекции;
— профилактика контрактур и тугоподвижности суставов;
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
Индикаторы эффективности лечения:
1. Восстановление функционального объема движений в суставах.
Госпитализация
Показания к госпитализации: плановое, наличие утолщения кости, костных наростов, ограничение движений в суставах, болевой синдром.
Флегмона стопы
Гнойное поражение мягких тканей стопы, которое носит разлитой характер, т. е. не имеет четко обозначенных границ, и может с течением времени распространяться на костную ткань или сухожилия, называют флегмоной стопы. Это достаточно распространенный гнойный процесс, к тому же, часто протекающий с различными осложнениями. Заболевание поражает людей в любом возрасте, однако наиболее частые случаи приходятся на наиболее активную возрастную группу 35-45 лет. Мужчины травмируются чаще, чем женщины. Это объясняется характером повреждений, приводящих к инфицированию, которые в большинстве случаев пациенты получают в ходе трудовой деятельности.
Общие сведения
Кроме того, воспалительный процесс может быть спровоцирован попаданием определенных химических веществ в мягкие ткани, однако такие случаи происходят крайне редко.
В качестве возбудителя воспаления выступает ряд патогенных бактерий – стафилококки, стрептококки, кишечная палочка, синегнойная палочка, протей и др. При инфицировании анаэробной бактерией развивается наиболее тяжелая гангренозная форма патологии. Среди микроорганизмов, которые могут вызвать воспаление, наиболее часто встречаются пептококки и клостридии.
Все перечисленные микроорганизмы вызывают гнойное воспаление в острой форме. Существует и хроническая флегмона стопы, которая развивается из-за инфицирования мягких тканей пневмококками, дифтерийной либо паратифозной палочкой.
Характерной особенностью развития гнойного процесса является его распространение: при поражении подошвенной части воспаление часто переходит на фаланги пальцев ноги или на голень. Достаточно часто процесс осложняется остеомиелитом. Инфекция распространяется по кровеносным и лимфатическим путям, мышцам, сухожилиям. Все это делает флегмону стопы патологией, создающей непосредственную опасность для жизни больного.
Факторы, провоцирующие развитие воспаления
Ослабленная иммунная система не может справиться с инфекцией, и проникновение возбудителя приводит к развитию гнойного процесса. Наибольшую опасность инфицирование мягких тканей представляет для диабетиков, у которых из-за ухудшения кровообращения снижается сопротивляемость патогенным микроорганизмам и ухудшается чувствительность нервных окончаний. При этом во время ходьбы возникают предпосылки для распространения инфекции в костную ткань, сухожилия и т. д.
Клинические проявления гнойного воспаления
Комплекс местных симптомов флегмоны левой или правой стопы развивается в течение нескольких суток с момента инфицирования.
Кроме того, достаточно быстро развиваются клинические проявления, характерные для большинства воспалительных процессов, – повышение температуры тела до 39-40°С, снижение работоспособности, слабость, головные боли. Если процесс быстро распространяется в глубину, состояние пациента ухудшается: появляются одышка и сердцебиение, развивается интоксикационный синдром, нарушается мочеиспускательная функция. Больной нуждается в немедленной госпитализации.
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Лечебные методы
Из-за особенностей анатомического строения стопы гнойно-воспалительный процесс быстро распространяется по нижней конечности и прогрессирует. Поэтому немедленная госпитализация пациента необходима при любой форме патологии. Амбулаторное лечение флегмоны стопы исключено, так как пациент должен находиться под постоянным наблюдением медиков. В медицинском учреждении проводятся хирургическое вмешательство и последующая консервативная терапия.
Хирургическая операция заключается во вскрытии очага воспаления, удаления гноя и некротизированных тканей, промывания и дренирования образовавшихся полостей. По окончании процедуры на рану накладывают асептическую повязку. Дальнейшее лечение заключается в применении антибактериальных и противовоспалительных препаратов, обезболивающих и общеукрепляющих средств. При флегмоне анаэробного генеза пациенту вводят противогангренозные сыворотки. В случае сильной интоксикации показана инфузионная терапия.
Поскольку гнойное воспаление тканей является тяжелой патологией, чрезвычайно важны меры по профилактике флегмоны стопы, которые заключаются в:
Часто возникающие вопросы
Чем опасна флегмона стопы?
Степень опасности зависит от характера воспалительного процесса. Если это поверхностное воспаление тканей, то его легко выявить и ликвидировать. Глубокие воспаления часто выявляют с задержкой, из-за чего процесс успевает развиться и перейти на другие ткани, а также спровоцировать развитие тяжелых осложнений – воспаление сосудов, лимфоузлов, кожных покровов, тромбофлебит, сепсис и т. д. Интоксикационный шок и сепсис могут вызвать сердечно-сосудистую недостаточность, которая при отсутствии адекватной медицинской помощи чревата летальным исходом.
Как выглядит флегмона стопы?
Гнойное воспаление приводит к покраснению кожи, сильному опуханию и отеку конечности. Оно сопровождается острой болью, точно локализовать которую не всегда удается. При появлении признаков воспаления следует немедленно обратиться к врачу, так как своевременное начало лечения позволяет избежать перехода нагноения на костную ткань и сухожилия.
К какому врачу нужно обратиться?
Как правило, при воспалительных процессах стопы пациент нуждается в консультации хирурга. Лечение флегмоны стопы происходит в стационарном отделении гнойной хирургии.
Натоптыш мкб 10 код у взрослых
Поведенческие синдромы, связанные с физиологическими нарушениями
и физическими факторами
/F50/ Расстройства приема пищи
Под этим заголовком описаны два важных и отчетливых синдрома: нервная анорексия и нервная булимия. Заслуживают место и менее специфические булимические расстройства, а также переедание, сочетающееся с психологическими нарушениями. Короткий комментарий посвящен рвоте, сочетающейся с психологическими нарушениями.
— анорексия или потеря аппетита БДУ (R63.0);
— затруднения питания и нарушенное питание (R63.3);
— расстройство приема пищи в младенческом и детском возрасте (F98.2);
— поедание несъедобного у детей (F98.3).
F50.0 Нервная анорексия
Нервная анорексия представляет собой расстройство, характеризующееся преднамеренным снижением веса, вызываемым и/или поддерживаемым самим пациентом. Чаще всего расстройство возникает у девочек подросткового возраста и молодых женщин, но реже могут заболевать и мальчики подросткового возраста и юноши, а также дети, приближающиеся к пубертатному возрасту и женщины старшего возраста вплоть до менопаузы. Нервная анорексия составляет независимый синдром в приведенном смысле:
клинические признаки синдрома легко распознаются, так что диагностика надежна с высоким уровнем согласованности между клиницистами.
Нередко больные диссимулируют свое состояние. В этом случае нервная анорексия представляет определенные трудности в диагностике и лечебно-реабилитационной тактике.
Хотя фундаментальные причины нервной анорексии остаются неясными, накапливаются данные о том, что ее обусловленность определяется взаимодействием социокультуральных и биологических факторов, а также менее специфическими психологическими механизмами и уязвимостью личности. Расстройство связано с недостаточностью питания разной тяжести, приводящей к вторичным метаболическим изменениям и нарушениям функций организма. Остается нерешенным вопрос, является ли характерное эндокринное нарушение всецело обусловленным недостаточностью питания и прямым влиянием поведения, приведшего к ней (например, ограничениями в диете, чрезмерными упражнениями и изменениями строения тела, вызыванием у себя рвоты и приемом слабительных средств и связанными с этим нарушениями электролитного баланса), или же в развитии эндокринных нарушений участвуют и другие неустановленные факторы.
Для достоверного диагноза требуются все следующие признаки:
а) вес тела сохраняется на уровне как минимум на 15% ниже ожидаемого (более высокий уровень был снижен или так и не был достигнут), или индекс массы тела Кветелета составляет 17,5 или ниже (этот индекс определяется соотношением веса тела в килограммах к квадрату роста в метрах). В препубертатном возрасте может обнаружиться неспособность набрать вес в период роста;
б) потеря веса вызывается самим пациентом за счет избегания пищи, которая «полнит», и одного или более приемов из числа следующих: вызывание у себя рвоты, прием слабительных средств, чрезмерные гимнастические упражнения, использование средств, подавляющих аппетит и/или диуретиков;
в) искажение образа своего тела принимает специфическую психопатологическую форму, при которой страх перед ожирением сохра-
няется в качестве навязчивой и/или сверхценной идеи и больной
считает допустимым для себя лишь низкий вес;
г) общее эндокринное расстройство, включающее ось гипоталамус-гипофиз-половые железы и проявляющееся у женщин аменореей, а у мужчин потерей полового влечения и потенции; могут быть повышенными уровни гормона роста и кортизола, изменения периферического метаболизма тиреоидного гормона и аномалии секреции инсулина;
При использовании гормональной терапии для восстановления менструации при аменорее возможно временное прекращение аменореи, которая снова возникает при отмене гормональных средств.
Истинное прекращение аменореи у данных больных возможно только при достижении ими веса, при котором она возникает. Это так называемый «Весовой порог менструации» (ВПМ).
д) при начале в препубертатном возрасте проявления пубертатного периода задерживаются или даже не наблюдаются (прекращается рост, у девочек не развиваются грудные железы и имеет место первичная аменорея, а у мальчиков остаются ювенильными половые органы); при выздоровлении пубертатный период часто завершается нормально, но поздно наступает первая менструация.
Может иметь место сочетание с депрессивной или обсессивной симптоматикой, а также признаками личностного расстройства, что делает дифференциацию трудной и/или требует использования более чем одного диагностического кода. У молодых пациентов среди соматических причин потери веса следует исключать хронические истощающие заболевания, опухоли мозга и кишечные расстройства, такие как болезнь Крона или синдром нарушения кишечной всасываемости.
Нервная анорексия может быть синдромом при других психических заболеваниях, в частности, при шизофрении.
— потеря аппетита (R63.0);
— психогенная потеря аппетита (F50.8).
F50.1 Атипичная нервная анорексия
Этот термин должен использоваться в тех случаях, когда отсутствуют один или более из ключевых признаков нервной анорексии (F50.0), такие как аменорея или значительная потеря веса, но в остальном клиническая картина является достаточно типичной. Такие случаи обычно встречаются в психиатрических кабинетах медицинских учреждений общего профиля или в службе первичного медицинского звена. Этот термин лучше всего подходит и для тех случаев, в которых отмечаются все ключевые симптомы, но только в легкой форме. Не следует использовать этот термин для расстройств питания, которые напоминают нервную анорексию, но обусловлены известными соматическими заболеваниями.
F50.2 Нервная булимия
Нервная булимия представляет собой синдром, характеризующийся повторяющимися приступами переедания и чрезмерной озабоченностью контролированием веса тела, что приводит больного к принятию крайних мер для смягчения «полнящего» влияния съеденной пищи. Этот термин должен ограничиваться той формой расстройства, которая связана с нервной анорексией, фактически разделяя с ней общие психопатологические признаки. Распределение по возрасту и полу сходно с таковым при нервной анорексии, но возраст манифестации расстройства чуть выше. Нервная булимия может рассматриваться как продолжение хронической нервной анорексии (хотя может иметь место и обратная последовательность). Пациентка с нервной анорексией может сначала произвести впечатление улучшения в результате прибавки веса и возможного возоб-
новления менструаций, но затем устанавливается пагубный характер переедания. При повторяющейся рвоте возможны нарушения электролитного баланса, физические осложнения (тетания, эпилептические припадки, сердечные аритмии, мышечная слабость) и дальнейшая весьма значительная потеря веса.
Для достоверного диагноза требуются все следующие признаки:
а) постоянная озабоченность едой и непреодолимая тяга к пище; больной периодически не может удержаться от переедания, когда за короткое время принимается большое количество пищи;
б) больной пытается противодействовать эффекту ожирения от съедаемой пищи с помощью одного или более из следующих прие-
средствами, альтернативные периоды голодания; использование
препаратов, в частности подавляющих аппетит, тиреоидных препаратов или диуретиков; если булимия развивается у больных диабетом, они могут пренебрегать инсулиновой терапией;
в) психопатологическая картина включает болезненный страх ожирения, и больной устанавливает для себя четко определяемый предел веса тела, который намного ниже преморбидного веса, представляющего собой в глазах врача оптимальный или нормальный вес; часто, но не всегда, в анамнезе отмечаются предшествующие эпизоды нервной анорексии с ремиссией между двумя расстройствами от нескольких месяцев до нескольких лет. Предшествующий эпизод может быть полностью выраженным или протекать в легкой скрытой форме с умеренным снижением веса и/или транзиторным периодом аменореи.
Нервная анорексия должна дифференцироваться от:
а) расстройств верхнего отдела кишечника, приводящих к рецидивирующей рвоте (отсутствуют характерные психопатологические признаки);
б) более общей аномалии личности (расстройство приема пищи может сочетаться с алкогольной зависимостью и мелкими правонарушениями, такими как магазинные кражи);
в) депрессивного расстройства (у больных булимией часто отмечаются депрессивные симптомы).
Нервная булимия, как правило, являющаяся этапом или вариантом нервной анорексии, может быть синдромом при некоторых психических заболеваниях.
F50.3 Атипичная нервная булимия
Этот термин должен использоваться в тех случаях, когда отсутствуют один или более признаков из числа ключевых для нервной булимии (F50.2), но в остальном клиническая картина достаточно типична. Чаще всего это относится к людям с нормальным или даже избыточным весом, но с типичными периодами переедания, сопровождающимися рвотой или приемом слабительных средств. Нередки и неполные синдромы с депрессивной симптоматикой, но если депрессивные симптомы оправдывают отдельный диагноз депрессивного расстройства, то следует устанавливать два кода.
— булимия нормального веса.
F50.4 Переедание, связанное с другими психологическими расстройствами
Здесь следует кодировать переедание, которое приводит к тучности и является реакцией на дистресс. «Реактивная тучность» может следовать за утратой близких, несчастными случаями, хирургическими операциями и эмоциональным дистрессом, особенно у лиц, предрасположенных к полноте.
Здесь не следует кодировать и тучность (ожирение) как проявление побочного эффекта долгосрочной терапии нейролептиками, антидепрессантами или другими препаратами. В этих случаях надо использовать код E66.1 (индуцированное препаратами ожирение) и дополнительный код из Класса XX (Внешние причины) МКБ-10 для идентификации препарата.
F50.8, другие расстройства приема пищи, для указания диеты, плюс код
E66.- для указания на тип ожирения.
— полифагия БДУ (R63.2).
F50.5 Рвота, связанная с другими психологическими расстройствами
Помимо вызываемой у себя рвоты при нервной булимии повторяющаяся рвота может иметь место при диссоциативных расстройствах (F44.-), ипохондрическом расстройстве (F45.2), где она может быть одним из соматических симптомов, и при беременности, когда в происхождении тошноты и рвоты могут принимать участие эмоциональные факторы.
F50.8 Другие расстройства приема пищи
— поедание несъедобного неорганического происхождения у взрослых;
— поедание несъедобного (извращенный аппетит) у взрослых;
— психогенная утрата аппетита.
F50.9 Расстройство приема пищи неуточненное
/F51/ Расстройства сна неорганической этиологии
Эта группа расстройств включает:
б) парасомнии: возникающие во время сна анормальные эпизодические состояния; в детском возрасте они связаны в основном с развитием ребенка, а у взрослых они являются преимущественно психогенными, то есть снохождение, ночные ужасы и кошмары.
Во многих случаях расстройство сна является одним из симптомов другого расстройства, психического или соматического. Даже если специфическое расстройство сна представляется клинически независимым, в его развитии принимают участие многие комбинирующиеся психические и/или физические факторы. Вопрос о том, является ли расстройство сна в данном конкретном случае независимым состоянием или просто одним из признаков другого расстройства (классифицируемого в других разделах V Класса или в других Классах МКБ-10), должен решаться на основании клинической картины и течения данного расстройства, а также терапевтических приоритетов во время консультации. В любом случае, если расстройство сна находится среди основных жалоб, оно должно ди-
агностироваться. Предпочтительно указывать диагноз специфического
расстройства сна наряду со всеми другими соответствующими диагнозами, необходимыми для адекватного описания психопатологических и/или патофизиологических особенностей данного конкретного случая.
— расстройства сна (органической этиологии) (G47.-).
F51.0 Бессонница неорганической этиологии
Бессонница представляет собой состояние с неудовлетворительной продолжительностью и/или неудовлетворительным качеством сна на протяжении значительного периода времени. При диагностике бессонницы не следует придавать решающего значения фактической степени отклонения от той продолжительности сна, которую принято считать нормальной, потому что некоторые лица имеют минимальную длительность сна и все же не считают себя страдающими бессонницей. И наоборот, бывают люди, сильно страдающие от плохого качества сна, тогда как продолжительность их сна субъективно и/или объективно оценивается как находящаяся в пределах нормы.
Среди лиц, страдающих бессонницей, наиболее частой жалобой является трудность засыпания, далее следуют жалобы на трудности сохранения состояния сна и на раннее окончательное пробуждение. Тем не менее, обычно больные предъявляют сочетание этих жалоб. Для бессонницы характерно развитие в периоды повышения стрессовых влияний, и она чаще встречается среди женщин, пожилых лиц, а также при психологических нарушениях и в неблагоприятных социо-культуральных условиях. Когда бессонница носит рецидивирующий характер, она может привести к чрезмерному страху ее развития и озабоченности ее последствиями. Таким образом, создается порочный круг с тенденцией к сохранению проблем у больного.
Лица с бессонницей описывают у себя чувство напряженности, тревогу, беспокойство или сниженное настроение когда наступает время ложиться спать, а также чувство скачки мыслей. Они часто обдумывают возможности выспаться, личные проблемы, состояние здоровья и даже
смерть. Избавиться от напряжения они часто пытаются приемом лекарственных средств или алкоголя. По утрам у них нередко возникает чувство физической и умственной усталости, а днем для них характерно сниженное настроение, обеспокоенность, напряженность, раздражительность и озабоченность своими проблемами.
О детях часто говорят, что у них проблемы со сном, тогда как на самом деле проблемой является контролирование их поведения, когда приходит время ложиться спать; затруднения в то время, когда нужно ложиться спать должны кодироваться не здесь, а в Классе XXI МКБ-10 (Z62.0, неадекватность заботы и контроля со стороны родителей).
Основными клиническими признаками для достоверного диагноза являются следующие:
а) жалобы на плохое засыпание, трудности сохранения сна или на плохое качество сна;
б) нарушение сна отмечается как минимум три раза в неделю на протяжении по меньшей мере одного месяца;
в) имеет место озабоченность в связи с бессонницей и ее последствиями как ночью, так и в течение дня;
г) неудовлетворительная продолжительность и/или качество сна или вызывают выраженный дистресс, или препятствуют социальному и профессиональному функционированию.
Здесь должно кодироваться расстройство, при котором единственной жалобой больного является неудовлетвренность продолжительностью и/или качеством сна. Наличие других психиатрических симптомов, таких как депрессия, тревога или обсессия, не исключает диагноза бессонницы в том случае, если она является первичной жалобой или хронический характер и тяжесть бессонницы заставляют больного считать ее первичным расстройством. Другие сосуществующие расстройства должны кодироваться в том случае, если они достаточно выражены и постоянны, чтобы оправдать их лечение. Следует отметить, что большинство больных с хронической бессонницей обычно обеспокоены лишь нарушением своего сна и отрицают существование каких-либо эмоциональных проблем. Таким
образом, прежде чем исключить психологическую основу этого расстройства необходимо провести тщательную клиническую оценку.
Настоящий код не относится к так называемой «транзиторной бессоннице». Транзиторные нарушения сна являются нормальной частью повседневной жизни. Поэтому в этой рубрике не следует кодировать случаи бессонницы в течение нескольких ночей в связи с влиянием психосоциального стресса, но они могут рассматриваться как часть острой реакции на стресс (F43.0) или расстройства адаптации (F43.2х), если имеются и другие клинически существенные признаки.
— бессонница (предположительно органической этиологии) (G47.0).
F51.1 Сонливость (гиперсомния) неорганической этиологии
Гиперсомния определяется как состояние или повышенной сонливости в дневное время и приступов сна (которые не объясняются недостаточ-
ной продолжительностью сна в ночное время), или пролонгированного
перехода к состоянию полного бодрствования после пробуждения. При
отсутствии отчетливых данных за органическую этиологию это состояние
обычно сочетается с психическими расстройствами. Оно часто обнаружи-
вается как проявление депрессивного состояния при биполярном аффек-
тивном расстройстве (F31.3х, F31.4 или F31.5х), рекуррентном депрес-
сивном расстройстве (F33.-) или при депрессивном эпизоде (F32.-).
Тем не менее, критерии диагноза другого психического расстройства иногда не выявляются, хотя часто имеются некоторые свидетельства психопатологической основы для этой жалобы.
Некоторые больные сами устанавливают связь между своей тенденцией засыпать в неподходящее время и некоторыми неприятными переживаниями днем. Другие пациенты отрицают такую связь даже когда умелый клиницист выявляет наличие таких неприятных переживаний. В других случаях нельзя с легкостью установить эмоциональные или другие психологические факторы, хотя предполагаемое отсутствие органических факторов подразумевает, что гиперсомния скорее всего имеет психогенное происхождение.
Для достоверного диагноза необходимы следующие клинические признаки:
а) повышенная сонливость в дневное время или приступы сна, причиной которых не является недостаточная продолжительность сна, и/или пролонгированный переход к состоянию полного бодрствования после пробуждения (опьянение сном);
б) это расстройство сна отмечается ежедневно на протяжении более одного месяца или в виде повторяющихся периодов более короткой продолжительности и приводит к выраженному дистрессу или препятствует социальному или профессиональному функционированию;
в) отсутствие дополнительных симптомов нарколепсии (катаплексия, паралич сна, гипнагогические галлюцинации) или клинических признаков апноэ сна (ночная остановка дыхания, повторяющиеся типичные храпящие звуки и пр.);
г) отсутствие неврологического или соматического состояния, симптомом которого может быть сонливость в дневное время.
Если гиперсомния развивается только как один из симптомов психического расстройства, такого как аффективное расстройство, то должно диагностироваться основное расстройство. Однако, если гиперсомния является доминирующей жалобой у больных с другими психическими расстройствами, то диагноз психогенной гиперсомнии должен устанавливаться в качестве дополнительного. Когда другой диагноз не может быть установлен, регистрируется только код настоящей рубрики.
Важной является дифференциация гиперсомнии от нарколепсии. При нарколепсии (G47.4) обычно присутствуют один или более из дополнительных симптомов, таких как катаплексия, паралич сна и гипнагогические галлюцинации; приступы сна непреодолимы и более освежающи, а ночной сон фрагментирован и сокращен. В отличие от этого, при гиперсомнии приступы сна на протяжении дня обычно более редки, хотя каждый из них продолжительнее, больной часто способен предотвратить их развитие, ночной сон обычно продолжителен и существуют значительные трудности в достижении полного состояния бодрствования после пробуждения (опьянение сном).
Важно дифференцировать гиперсомнию неорганической природы от гиперсомнии, связанной с апноэ сна и другими гиперсомниями органической природы. Помимо повышенной сонливости в дневное время у большинства больных с апноэ сна в анамнезе отмечается остановка сна, типичные повторяющиеся храпящие звуки, ожирение, гипертензия, импотенция, когнитивные нарушения, повышенная подвижность и профузное потоотделение в ночное время, головные боли по утрам и нарушения координации. При обоснованных подозрениях на апноэ сна следует рассмотреть возможность подтверждения диагноза и квантификации состояния апноэ с помощью лабораторной регистрации сна.
Гиперсомния, обусловленная выявляемой органической причиной (энцефалитом, менингитом, сотрясением и другими повреждениями мозга, опухолями мозга, цереброваскулярным поражением, дегенеративными и другими неврологическими заболеваниями, метаболическими расстройст-
вами, токсическими состояниями, эндокринными аномалиями, пострадиационным синдромом), может дифференцироваться от гиперсомнии неорганической природы за счет наличия органического фактора, о чем свидетельствуют клиническая картина случая и результаты соответствующих лабораторных тестов.
— гиперсомния (предположительно органической этиологии) (G47.1);
F51.2 Расстройство режима сна и бодрствования неорганической этиологии
Для достоверного диагноза необходимы следующие клинические признаки:
б) больной страдает от бессонницы в течение основного периода сна и от гиперсомнии в период бодрствования почти ежедневно на протяжении минимум одного месяца или повторяющимися эпизодами более короткой продолжительности;
в) неудовлетворительные продолжительность, качество и время сна приводят к выраженному дистрессу или препятствуют социальному или профессиональному функционированию.
— психогенная инверсия циркадного ритма;
— психогенная инверсия никтогемерального ритма;
— психогенная инверсия ритма сна.
— нарушения цикличности сна и бодрствования (предположительно органической этиологии) (G47.2).
F51.3 Снохождение (сомнамбулизм)
Снохождение или сомнамбулизм является состоянием измененного сознания, при котором сочетаются феномены сна и бодрствования. Во время эпизода снохождения больной поднимается с постели обычно в первую треть ночного сна и ходит, обнаруживая низкие уровни осознавания, реактивности и моторных навыков. Иногда при снохождении больной покидает спальню и временами может фактически выйти из дома и, таким образом, подвергнуться значительному риску травмы во время эпизода. Чаще всего, однако, он тихо возвращается в постель без посторонней помощи или если его осторожно отводит другой человек. При пробуждении от эпизода снохождения или на следующее утро воспоминание о происшедшем обычно отсутствует.
Имеется тесная связь между снохождением и ночными ужасами во время сна (F51.4). Они рассматриваются как расстройства пробуждения, в частности пробуждения после наиболее глубоких стадий сна (стадии 3 и 4). У многих больных отмечается наследственная отягощенность одним из этих состояний, а также оба этих состояния в анамнезе. Более того, оба расстройства гораздо более распространены в детском возрасте, что указывает на роль факторов онтогенетического развития в их этиологии. Кроме того, в некоторых случаях начало этих состояний совпадает с фебрильным заболеванием. Если они сохраняются и после детского возраста или впервые наблюдаются в зрелом возрасте, то оба этих состояния имеют тенденцию сочетаться с существенными психологическими нарушениями. Эти состояния могут также впервые возникать в позднем возрасте или ни ранних стадиях деменции. Основываясь на клиническом и патогенетическом сходстве снохождения и ужасов во время сна, а также том факте, что дифференциальная диагностика этих расстройств обычно зависит от того, какое из этих расстройств является преобладающим, оба они в последнее время считаются частью одного нозологического континуума. Однако, чтобы не идти вразрез с клинической традицией и чтобы подчеркнуть различия в интенсивности клиничес-
ких проявлений, в данной классификации выделены отдельные коды для
Для достоверного диагноза необходимы следующие клинические признаки:
а) основной симптом заключается в одном или более эпизодах подъема с постели и хождения, что обычно имеет место в первую треть ночного сна;
б) во время эпизода у больного пустое выражение лица с пристальным взглядом; он слабо реагирует на попытки окружающих повлиять на его поведение или вступить с ним в общение и требуются значительные усилия чтобы разбудить его;
в) при пробуждении (после эпизода или на следующее утро) воспоминание об эпизоде отсутствует;
г) через несколько минут по пробуждении от эпизода отсутствуют нарушения психической активности или поведения, хотя вначале может быть короткий период некоторой спутанности и дезориентировки;
д) отсутствие данных за органическое психическое расстройство, такое как деменция, или физическое расстройство, такое как эпилепсия.
Снохождение должно дифференцироваться от психомоторных эпилептических приступов. Психомоторная эпилепсия очень редко проявляется в ночное время. Во время эпилептического приступа больной совершенно не реагирует на окружающие стимулы и частыми являются персеверативные движения, такие как глотание и потирание руками. Диагноз подтверждается наличием эпилептических разрядов на ЭЭГ, хотя судороги сами по себе не исключают возможность сосуществующего с ними снохождения.
От снохождения следует также дифференцировать диссоциативную фугу (смотри F44.1). При диссоциативных расстройствах эпизоды намного продолжительнее, а больные более бдительны и способны к сложному и
целенаправленному поведению. Кроме того, эти расстройства редки среди детей и в типичных случаях начинаются в часы бодрствования.
F51.4 Ужасы во время сна (ночные ужасы)
Ужасы во время сна или ночные ужасы представляют собой ночные эпизоды крайнего ужаса или паники, сочетающихся с интенсивными вокализациями, подвижностью и высокими уровнями вегетативной активности. Больной садится или поднимается с паническим криком обычно в течение первой трети ночного сна, часто бросается к двери, как бы пытаясь бежать, хотя он очень редко покидает комнату. Попытки других людей оказать влияние на состояние ночного ужаса могут фактически привести к еще более интенсивному страху, поскольку индивидуум не только относительно слабо реагирует на подобные усилия, но на несколько минут может стать дезориентированным. При пробуждении воспоминание об эпизоде обычно отсутствует. Учитывая эти клинические характеристики, следует отметить, что больной подвержен большому риску травмирования во время эпизодов ночных ужасов.
Ужасы во время сна и снохождение (F51.3) тесно связаны: в их развитии играет роль сочетание генетических, онтогенетических, органических и психологических факторов, состояниям свойственны общие клинические и патофизиологические характеристики. На основании существенного сходства эти два состояния стали недавно рассматриваться как часть одного нозологического континуума.
Для достоверного диагноза необходимы следующие клинические признаки:
а) основным симптомом являются один или более эпизодов пробуждения от сна с паническим криком; эти эпизоды характеризуются интенсивной тревогой, подвижностью и вегетативной гиперактивностью, в частности тахикардией, учащенным дыханием, расширением зрачков и потением;
б) зти повторяющиеся эпизоды в типичных случаях длятся от 1 до 10 минут и обычно возникают в первую треть ночного сна;
в) больной слабо реагирует на попытки других людей повлиять на эпизоды ужасов во время сна, и такие попытки почти всегда приводят к дезориентировке и персеверативным движениям в течение по меньшей мере нескольких минут;
г) воспоминание о событии, если и имеется, то очень ограниченное
(обычно 1-2 фрагментарных образа);
д) отсутствие данных за соматическое расстройство, такое как опухоль мозга, или эпилепсию.
Ужасы во время сна должны дифференцироваться от кошмаров. Последние представляют собой обычные «дурные сны» с ограниченными вокализациями и подвижностью тела, если таковые вообще имеют место. В отличие от ужасов во время сна, кошмары возникают в любой период ночи и человека легко разбудить, и он очень детализировано и живо вспоминает происшедшее.
При дифференциации ужасов во время сна с эпилептическими приступами врач должен иметь в виду, что приступы очень редко развиваются лишь в ночное время; диагноз эпилепсии подтверждается аномалиями на ЭЭГ.
Кошмары представляют собой насыщенные тревогой или страхом сны, которые больной помнит очень детально. Сны являются крайне живыми и обычно имеют темы, включающие угрозу жизни, безопасности или самоуважению. Довольно часто повторяются одни и те же или сходные темы кошмарных сновидений. Во время типичного эпизода повышен уровень вегетативной активности, но отсутствуют существенные вокализации и подвижность тела. При пробуждении быстро достигается нормальный уровень бодрствования и ориентировки. Больной полностью коммуникабелен и обычно дает детальный отчет о сновидении как при пробуждении от эпизода, так и на следующее утро.
У детей нет четкой связи с психологическими нарушениями, и кошмары обычно имеют отношение к специфической фазе эмоционального раз-
вития. В отличие от них у взрослых кошмары часто сочетаются с психологическими нарушениями, обычно в форме личностного расстройства. Возникновению кошмаров может способствовать и употребление некоторых психотропных препаратов, таких как резерпин, тиоридазин, трициклические антидепрессанты и бензодиазепины. Более того, резкая отмена препаратов, таких как небензодиазепиновые гипнотики, которые подавляют REM-сон (стадия сна, связанная со сновидениями), может привести к усилению сновидений и кошмаров за счет растормаживания REM-сна.
Для достоверного диагноза необходимы следующие клинические признаки:
а) пробуждение от ночного сна или дремы с детализированным и живым воспроизведением сновидений ярко устрашающего содержания, обычно включающего угрозу для жизни, безопасности или для самоуважения; пробуждение может наступать в любое время периода сна, хотя как правило во вторую половину;
б) при побуждении от страшного сна быстро достигаются нормальный уровень бодрствования и ориентировки;
в) сновидения и возникающие как их следствие расстройства сна приводят к выраженному дистрессу.
— ночное тревожное расстройство;
— расстройство тревожных сновидений.
Кошмары важно дифференцировать от ужасов во время сна. В последнем случае эпизоды возникают в течение первой трети периода сна и характеризуются интенсивной тревогой, паническими криками, чрезмерной подвижностью тела и крайними проявлениями вегетативной активности. Далее, при ужасах во время сна нет детального воспроизведения сновидений как непосредственно при пробуждении от эпизода, так и наутро.
F51.8 Другие расстройства сна неорганической этиологии
F51.9 Расстройство сна неорганической этиологии неуточненное
— эмоциональное расстройство сна БДУ.
/F52/ Сексуальные расстройства (дисфункции), не обусловленные
органическими нарушениями или болезнями
Сексуальная реакция представляет собой психосоматический процесс, и в происхождении сексуальных расстройств обычно принимают участие и психологические и соматические факторы. Может оказаться возможным выявить несомненно психогенную и органическую этиологию, но чаще, особенно при таких проблемах как отсутствие эрекции или диспареуния, трудно определить относительное значение психологических и/или органических факторов. В таких случаях нарушение следует определить как состояние смешанной или неуточненной этиологии.
Некоторые типы расстройства (дисфункции) (например, отсутствие полового влечения) возникают как у мужчин, так и у женщин. Тем не менее, женщины чаще жалуются на субъективное качество сексуальных переживаний (например, отсутствие удовлетворения или интереса), а не на отсутствие специфических реакций. Не является редкой жалоба на оргазмическую дисфункцию, но при расстройстве одного из аспектов женской сексуальной реакции имеется вероятность нарушения и остальных. Например, если женщина неспособна к переживанию оргазма, то она часто оказывается неспособной получать удовлетворение и от других аспектов физической близости и таким образом значительно снижается
ее сексуальное влечение. С другой стороны, мужчины, хотя и жалуются
F52.0 Отсутствие или потеря сексуального влечения
Потеря полового влечения является основной проблемой, а не вторичной по отношению к другим сексуальным затруднениям, таким как отсутствие эрекции или диспареуния. Отсутствие полового влечения не исключает сексуального удовлетворения или возбуждения, но делает половую активность менее вероятной.
— сниженное сексуальное влечение;
— гипоактивное сексуальное влечение.
/F52.1/ Отвращение к половым сношениям
и отсутствие полового удовольствия
F52.10 Сексуальное отвращение
Предстоящая половая связь с партнером вызывает сильные негативные чувства, которых достаточно, чтобы привести к уклонению от половой активности.
F52.11 Отсутствие чувства сексуального удовлетворения
F52.2 Недостаточность генитальной реакции
У женщин основная проблема заключается в сухости влагалища или отсутствии увлажнения. Причина может быть психогенной или соматогенной (например, инфекционной), или речь идет об эстрогенной дефицитарности (например, после менопаузы). Женщины редко жалуются на первичную сухость влагалища, если только она не выступает как симптом
эстрогенной дефицитарности после менопаузы.
— расстройство полового возбуждения у женщин;
— расстройство эрекции у мужчин;
— импотенция органического происхождения (N48.4).
F52.3 Оргазмическая дисфункция
Оргазм не возникает или заметно задерживается. Это может иметь ситуационный характер (то есть возникает лишь в определенных ситуациях), и в таком случае этиология скорее всего является психогенной. В других случаях оргазмическая дисфункция инвариабельна, и физические или конституциональные факторы могут быть исключены только на основании положительной реакции на психологическую терапию. Оргазмическая дисфункция чаще наблюдается у женщин, чем у мужчин.
— ингибированное семяизвержение у мужчин;
— психогенное анэякуляторное расстройство.
/F52.4/ Преждевременная эякуляция
Невозможность контролировать эякуляцию в той мере, которая достаточна, чтобы оба партнера получили удовлетворение от полового акта.
Продолжительность полового акта менее одной минуты (менее 20 фрикций) на фоне регулярной половой жизни.
— абсолютное ускоренное семяизвержение.
Продолжительность полового акта в пределах физиологической нормы (от 1 до 3 минут). Однако этой продолжительности полового акта недостаточно для получения оргастической разрядки партнершей.
— относительное ускоренное семяизвержение.
— преждевременное семяизвержение неуточненное;
F52.5 Вагинизм неорганического происхождения
Спазм окружающих влагалище мышц, вызывающий окклюзию его открытия. Введение полового члена или невозможно, или причиняет боль. Вагинизм может быть вторичной реакцией на локально обусловленную боль и в таком случае настоящая рубрика не должна использоваться.
— вагинизм (органический) (N94.2).
F52.6 Диспареуния неорганического происхождения
Диспареуния (боль во время полового акта) возникает как у мужчин, так и у женщин. Часто она может быть отнесена за счет местной патологии и тогда кодироваться соответствующим образом. Однако в некоторых случаях явные причины не обнаруживаются и важными могут быть эмоциональные факторы. Эта категория должна использоваться только в том случае, если нет другой первичной сексуальной дисфункции (например, вагинизма или влагалищной сухости).
— диспареуния (органическая) у женщин (N94.1);
F52.7 Повышенное половое влечение
F52.8 Другая сексуальная дисфункция, не обусловленная органическим нарушением или болезнью
F52.9 Сексуальная дисфункция, не обусловленная органическим нарушением или болезнью, неуточненная
/F53/ Психические расстройства и расстройства поведения,
связанные с послеродовым периодом,
не классифицированные в других рубриках
F53.0 Легкие психические расстройства и расстройства поведения, связанные с послеродовым периодом,
не классифицированные в других рубриках
— постнатальная депрессия БДУ;
— послеродовая депрессия БДУ.
F53.1 Тяжелые психические расстройства и расстройства поведения, связанные с послеродовым периодом,
не классифицированные в других рубриках
— послеродовый психоз БДУ.
F53.8 Другие психические расстройства и расстройства поведения, связанные с послеродовым периодом,
не классифицированные в других рубриках
F53.9 Послеродовое психическое расстройство неуточненное
F54 Психологические и поведенческие факторы, связанные с нарушениями или болезнями, классифицированными в других рубриках
Эта категория должна использоваться для регистрации наличия психологических или поведенческих факторов, которые, как предполагается, сыграли важную роль в этиологии физических расстройств, классифицируемых в других Классах МКБ-10. Возникающие в результате психические нарушения обычно являются легкими и часто пролонгированными (такие как беспокойство, эмоциональные конфликты, дурные предчувствия), сами по себе они не оправдывают использование какой-либо из
категорий, описанных в других частях этой книги. Для регистрации соматического расстройства следует использовать дополнительный код. (В редких случаях, когда предполагается, что явное психическое расстройство вызвало соматическое расстройство, при регистрации психического расстройства следует использовать второй дополнительный код).
Примеры использования настоящей рубрики: астма (F54 плюс J45.-); дерматит и экзема (F54 плюс L23-L25); язва желудка (F54 плюс K25.-); мукозный колит (F54 плюс K58.-); язвенный колит (F54 плюс K54.-) и крапивница (F54 плюс L50.-).
— психологические факторы, влияющие на физическое состояние;
— психологические факторы, нарушающие соматическое состояние.
— головная боль тензионного (напряженного) типа (G44.2).
/F55/ Злоупотребление веществами,
не вызывающими зависимости
Речь может идти о широком разнообразии медикаментов, патентованных препаратов и народных средств лечения, но можно выделить три особенно важных группы: не вызывающие зависимости препараты, такие как антидепрессанты; слабительные; и анальгетики, которые могут быть приобретены без медицинского рецепта, такие как аспирин и парацетамол. Хотя в первый раз лекарство может выписываться или рекомендоваться медицинским работником, оно начинает приниматься затем пролонгированно, без необходимости и часто в повышенных дозировках, что упрощается за счет доступности этого вещества, продаваемого без медицинского рецепта.
Хроническое и неоправданное употребление этих веществ обычно связано с ненужными затратами, часто включает излишние контакты с медицинскими работниками и иногда замечается по вредным соматическим
Для определения типа употребляемого вещества используется четвертый знак.
— злоупотребление антацидными средствами;
— злоупотребление травами и средствами народной медицины;
— злоупотребление стероидными или другими гормонами;
— увлечение слабительными средствами.
F55.0 Злоупотребление антидепрессантами
(Например, трициклические и тетрациклические антидепрессанты и ингибиторы моноаминооксидазы).
F55.1 Злоупотребление слабительными
F55.2 Злоупотребление анальгетиками
F55.3 Злоупотребление средствами снижения кислотности
F55.4 Злоупотребление витаминами
F55.5 Злоупотребление стероидами или гормонами
F55.В Злоупотребление специфическими травами и народными средствами
F55.8 Злоупотребление другими веществами, которые не вызывают зависимости
F55.9 Злоупотребление неуточненными веществами
F59 Поведенческие синдромы, связанные с физиологическими нарушениями
и физическими факторами, неуточненные
— психогенная физиологическая дисфункция БДУ.