Хроническая недостаточность мозгового кровообращения
Хроническая недостаточность мозгового кровообращения — медленно прогрессирующая дисфункция мозга, возникшая вследствие общего и/или мелкоочагового повреждения мозговой ткани на фоне длительно существующей недостаточности мозгового кровоснабжения.
Синонимы:
Наиболее широко в отечественную неврологическую практику вошёл термин «дисциркуляторная энцефалопатия», сохраняющий своё значение и на сегодняшний день.
Причины хронической недостаточности мозгового кровообращения:
Основные:
Дополнительные:
Для адекватной работы мозга необходим высокий уровень кровоснабжения. Головной мозг, масса которого составляет 2,0-2,5% массы тела, потребляет 20% циркулирующей в организме крови. Величина мозгового кровотока в полушариях составляет 50 мл на 100 грамм в минуту, потребление глюкозы составляет 30 мкмоль на 100 грамм в минуту, а в сером веществе эти величины в 3-4 раза выше, чем в белом. В условиях покоя потребление мозгом кислорода составляет 4 мл на 100 грамм в минуту, что соответствует 20% всего кислорода, поступающего в организм. С возрастом и при наличии патологических изменений величина мозгового кровотока снижается, что играет решающую роль в развитии и нарастании хронической недостаточности мозгового кровообращения.
Наличие головной боли, головокружения, снижения памяти, нарушения сна, появление шума в голове, звона в ушах, нечёткости зрения, общей слабости, повышенной утомляемости, снижения работоспособности и эмоциональной лабильности – эти симптомы чаще всего просто «информируют» человека об усталости. Только при подтверждении сосудистого генеза «астенического синдрома» и выявлении очаговой неврологической симптоматики устанавливают диагноз «дисциркуляторная энцефалопатия».
Основой клинической картины дисциркуляторной энцефалопатии в настоящее время признаны когнитивные (познавательные) нарушения. При хроническом нарушении мозгового кровообращения следует отметить обратную зависимость между наличием жалоб, особенно отражающих способность к познавательной деятельности (память, внимание), и степенью выраженности хронической недостаточности: чем больше страдают когнитивные (познавательные) функции, тем меньше жалоб. Параллельно развиваются эмоциональные расстройства (эмоциональная лабильность, инертность, отсутствие эмоциональной реакции, потеря интересов), разнообразные «двигательные нарушения» (расстройства ходьбы и равновесия).
Неврологические синдромы при дисциркуляторной энцефалопатии:
— паркинсонический синдром характерен замедленными движениями, гипомимией, негрубой мышечной ригидностью, тремор отсутствует, нарушения походки характеризуются замедлением скорости ходьбы, уменьшением длины шага, «скользящим», шаркающим шагом, мелким и быстрым топтанием на месте, поворачиванием всем корпусом с нарушением равновесия, что иногда сопровождается падением. При хронической недостаточности мозгового кровообращения двигательные нарушения проявляются, прежде всего, расстройствами ходьбы и равновесия;
— психоорганический синдром может проявляться эмоционально-аффективными расстройствами (астено- депрессивными и тревожно-депрессивными), когнитивными (познавательными) нарушениями;
В основе всех синдромов, свойственных дисциркуляторной энцефалопатии, лежит разобщение внутримозговых связей вследствие диффузного повреждения белого вещества мозга.
Острая сердечная недостаточность: определение понятия, стратификация риска, классификация, формулировка диагноза
Острую сердечную недостаточность (ОСН) можно определить как осложнение болезни системы кровообращения, выражающееся в быстром возникновении или нарастании жалоб (трудно переносимых больным) и объективных расстройств (опасных для жизни, особенно при отсутствии срочного лечения), вызванных сердечной недостаточностью. Проблема ОСН приобретает все большую актуальность в связи с улучшением возможностей поддержания жизни больных c наиболее тяжелыми формами острых и хронических заболеваний сердца. Для эффективного лечения, правильного ведения этих пациентов важно ясно понимать определения ключевых понятий острой сердечной недостаточности, классификацию, принципы формулировки диагноза, а также возможности стратификации риска и прогнозирования. Названные аспекты критически рассмотрены в настоящей статье.
Впоследние десятилетия внимание многих кардиологов – исследователей и практических врачей было поглощено проблемой сердечной недостаточности (СН), точнее хронической СН (ХСН). Причин этому было достаточно: с одной стороны, эпидемический масштаб заболеваемости, с другой стороны, улучшившиеся возможности диагностики, значительный прогресс в лекарственном и хирургическом лечении, появление полезных имплантируемых устройств. Для врачей разрабатывались рекомендации и руководства, им на смену приходили новые – уточненные, более совершенные версии. В конце 20-го – начале 21-го века «Школы сердечной недостаточности» были в России популярнейшей формой врачебного всеобуча. Все это обеспечило значительный прогресс в лечении больных ХСН.
Тем временем, в результате более эффективного лечения, увеличения продолжительности жизни произошло парадоксальное увеличение числа больных с поздними стадиями и наиболее тяжелыми формами ХСН, для которых характерна острая декомпенсация СН, образующая большую часть случаев острой сердечной недостаточности (ОСН).
Проблема ОСН долгое время пребывает в информационной тени, да и изучается значительно меньше, нежели ХСН. И все же появляются новые идеи, полезные для фундаментального осмысления ОСН, а, кроме того, последовательно совершенствуются приемы ее диагностики и лечения. В этой ситуации важно критически пересмотреть некоторые базисные для клинической практики аспекты: определение понятия ОСН, классификацию, принципы формулировки диагноза, а также возможности стратификации риска и прогнозирования, что чрезвычайно важно для эффективного лечения и правильного ведения больных.
Определение понятия «острая сердечная недостаточность»
Однако спустя всего одно десятилетие именно этот «нерекомендованный» термин и стал заглавным для нового издания документа. «Руководство по диаг но стике и лечению ОСН» было подготовлено экспертами Европейского общества кардиологов и Европейского общества интенсивной медицины [2]. В нем и было сформулировано новое развернутое определение ОСН:
ОСН – это быстрое возникновение жалоб и объективных расстройств, связанных с нарушением функции сердца как на фоне предшествующего заболевания сердца, так и при его отсутствии. Нарушения могут затрагивать систолическую и/или диастолическую функции миокарда, ритм сердца, пред- или посленагрузку на него. Они часто означают угрозу для жизни, необходимость срочного лечения. ОСН может быть самостоятельным, вновь возникшим (de novo) состоянием или острой декомпенсацией ХСН.
Это определение было принято за основу и фактически широко применяется на протяжении уже 15 лет, хотя в последних двух версиях Руководства ESC по диагностике и лечению острой и хронической сердечной недостаточности (2012 и 2016 гг.) [3,4] оно выглядит более лаконичным и полностью клиническим определением (патофизиологические аспекты оставлены в стороне), но по существу изменилось мало:
ОСН – термин, описывающий быстрое возникновение или нарастание жалоб и объективных расстройств, свойственных сердечной недостаточности. Это опасное для жизни состояние, требующее неотложного внимания и обычно приводящее к госпитализации.
Однако и новая версия определения не вполне безупречна. Во-первых, что касается быстрого появляющихся или нарастающих симптомов, то весьма свойственные ОСН одышка и отеки не являются для нее строго специфичными. Например, причиной внезапно возникшей одышки может быть не ОСН, а пневмония, пневмоторакс, иная патология легких, почек, головного мозга. Увеличение отеков на ногах также не всегда вызвано ОСН, причинами могут быть нефротический синдром, флеботромбоз и т.д. Поэтому определения СН должно основываться не на симптомах, свойственных ей, а на симптомах, вызванных ею. Установление этой взаимосвязи является важнейшей задачей диагностики и дифференциальной диагностики.
Наряду с выяснением принадлежности симптомов к ОСН имеет значение оценка динамики, субъективной тяжести и прогностической значимости симптомов. Для больных ХСН характерно волнообразное или неуклонное и довольно быстрое (за часы или дни, но может быть и недели) нарастание одышки и отеков, которое означает декомпенсацию ХСН, являющуюся наиболее частой разновидностью ОСН. ОСН соответствует такая выраженность субъективных симптомов, которую можно охарактеризовать как нестерпимость для больного (например, субъективное удушье). В остальном симптомы – субъективные (жалобы больного) или объективные (физические, лабораторные, инструментальные параметры) – для установления их принадлежности к ОСН должны оцениваться с точки зрения того, какую опасность они представляют, т.е. их прогностической значимости.
ОСН – осложнение болезни системы кровообращения, выражающееся в быстром возникновение или нарастании жалоб (трудно переносимых больным) и объективных расстройств (опасных для жизни, особенно при отсутствии срочного лечения), вызванных СН.
Классификации ОСН. Клинические формы
Традиционно основанием для суждения о риске служит классификация – выделение клинических форм, стадий, степеней тяжести. В настоящее время наиболее общим, первоначальным классификационным принципом является разделение случаев ОСН, возникших впервые (de novo), и эпизодов острой декомпенсации сердечной недостаточности (ОДСН), существовавшей ранее (т.е. декомпенсации ХСН). В основе ОСН de novo обычно лежат внезапно возникшие патологические состояния (инфаркт миокарда, тахиаритмия, миокардит, острая дисфункция клапана и т.д.), при которых возможно и зачастую эффективно лечение этих заболеваний, наряду с коррекцией ОСН. В популяции значительно чаще встречаются случаи ОДСН (в совокупности ОСН их доля составляет около 80-90% [5]), в лечении которых ставку в большинстве случаев следует делать на средства лекарственной коррекции СН, если лежащие в ее основе заболевания не поддаются радикальной коррекции.
Классификации ОСН при остром коронарном синдроме и инфаркте миокарда
Наиболее известны и изучены с точки зрения обоснованности применения (валидности) две системы оценки тяжести ОСН, использующиеся в отделениях интенсивной терапии для коронарных больных – классификации Киллипа и Форрестера.
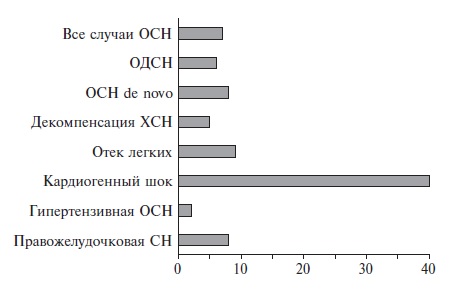
Классификация ОСН, известная под именем Killip, была предложена и апробирована Томасом Киллипом и Джоном Кимбалом для оценки тяжести и динамики поражения миокарда у больных инфарктом в 1967 году [8], когда еще отсутствовали возможности эффективного лечения этого заболевания, т.е. восстановления проходимости пораженной артерии. Основанная на учете клинических (и, возможно, рентгенологических) симптомов, она оказалось простой, удобной и востребованной в клинической практике и традиционно используется во многих клиниках нашей страны. Важным достоинством классификации является также доказанная валидность в условиях современного лечения. Наличие ОСН и ее стадия (по Киллипу) являются сильным независимым предиктором смерти как в ближайшем, так и в отдаленном периоде после инфаркта миокарда (как с подъемом, так и без подъема сегмента ST, при выполнении тромболизиса и при катетерных вмешательствах) [9,10].
Классификация Форрестера появилась на 10 лет позже и также была предназначена для стратификации ОСН у больных инфарктом миокарда [11]. Больные подразделяются на 4 группы (рис. 2) на основании, с одной стороны, клинических признаков (гипоперфузия периферических тканей – нитевидный пульс, холодная липкая кожа, периферический цианоз, артериальная гипотензия, тахикардия, спутанность сознания, олигурия, а также симптомы застоя в легких – хрипы, изменения на рентгенограмме), а, с другой стороны, гемодинамических данных – снижение сердечного индекса (≤2,2 л/мин/м2) и повышение давления в легочных капиллярах (>18 мм рт. ст.).
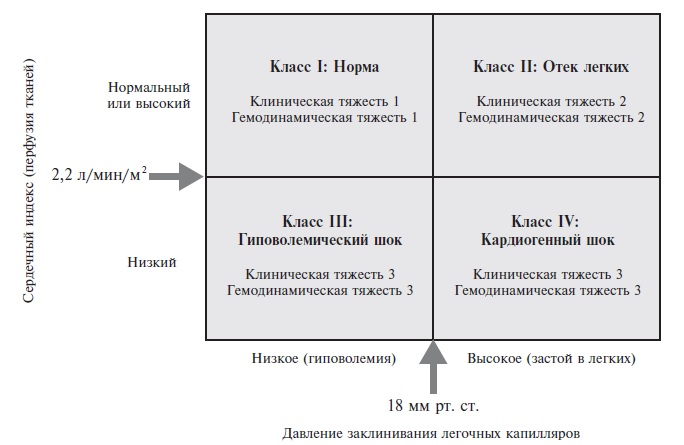
Имеются немногочисленные исследования применимости данной классификации. Некоторые подтверждают ее валидность (а именно, прогностическую значимость) в условиях современного (тромболитического) лечения инфаркта миокарда [12], а другие это отвергают, в частности, в связи отсутствием связи между показателями катетеризации правых камер сердца (давление заклинивания) и прогнозом [13]. Обращает на себя внимание усложненность данной классификации, ее зависимость от инвазивных измерений, малочисленность публикаций об исследованиях, в которых она так или иначе применялась, в том числе и крупных клинических испытаний. И если в оригинальной публикации предлагалось выбирать лечение в зависимости от гемодинамического статуса, то сейчас, спустя почти 4 десятилетия, невозможно судить о том, насколько эффективна такая стратегия. Наконец, следует отметить, что градации ОСН, установленные на основании рассмотренных альтернативных классификаций, вполне совпадают лишь в 42% случаев, т.е. они скорее не совпадают [13]
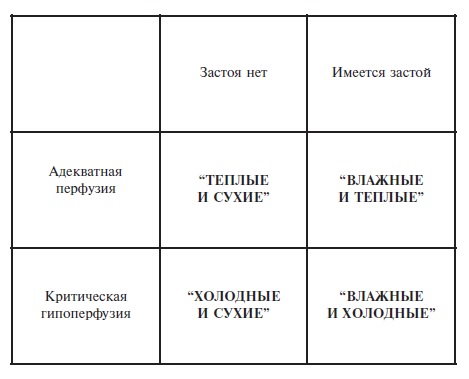
Существует также классификация клинической тяжести сердечной недостаточности, основанная на оценке состояния периферического кровообращения (перфузии периферических тканей) и данных аускультации легких (застойные явления) – она относится скорее к ОДСН (рис. 3). Эта классификация предполагает выделение класса I («теплые и сухие»), класса II («теплые и влажные»), класса III («холодные и сухие») и класса IV («холодные и влажные»). Правомерность этой классификации была изначально валидировна (с точки зрения связи с прогнозом) при кардиомиопатиях, и, хотя сведения о ее научной апробации крайне ограничены, по экспертному заключению может применяться у больных ХСН (ОДСН) – госпитализированных или амбулаторных и [2,14].
В целом рассмотрение имеющихся классификаций ОСН показывает их несовершенство – в большей или меньшей степени к ним можно отнести упреки в архаичности, недостаточной научной аргументированности, во фрагментарном подходе к сложным явлениям или, наоборот, в громоздкости.
Течение заболевания и стратификация риска при ОСН
Стратификация риска – одно из наиболее значимых в практическом отношении направлений научных исследований ОСН. В то же время на стратификацию риска как на систему медицинской оценки возлагаются функции, с выполнением которых с помощью традиционных классификаций справиться трудно: выбор типа медицинской помощи (например, решение вопроса о том, следует больного госпитализировать или нет, а если да – то в отделение интенсивной терапии или отделение общего типа), методов мониторинга за состоянием больных, средств лечения (из числа стандартных или резервных), планирования продолжительности пребывания в клинике, тактики ведения больного на амбулаторном этапе.
Число пациентов, доставляемых в клиники по поводу СН, очень велико. В США, например, оно составляет около 1 млн в год, однако примерно в половине этих случаев госпитализация не требуется [15]. Поэтому полезно выделять больных ОСН с наибольшим риском, явно нуждающихся в госпитализации (в отделения интенсивной терапии). Сопоставление соответствующих критериев, предлагаемых группами наиболее авторитетных международных экспертов в последние годы, показывает значительное сходство, а также тенденцию к упрощению и сокращению числа критериев с течением времени (табл. 1) 15.
Формулировка диагноза
Состоявшийся эпизод ОСН должен найти отражение в окончательном диагнозе. Документирование – важный пункт ведения таких больных, поскольку ОСН является сильным предиктором прогноза их жизни. При появлении (возобновлении) ОСН или ОДСН требуется внимательный анализ причин, выработка тактики наблюдения и лечения – сейчас и на отдаленную перспективу. Информация об эпизоде ОСН важна для обеспечения преемственности в ведении больного. Между тем она зачастую все же отсутствует или теряется в современном диагнозе, разрастающемся по мере расширения арсенала возможностей.
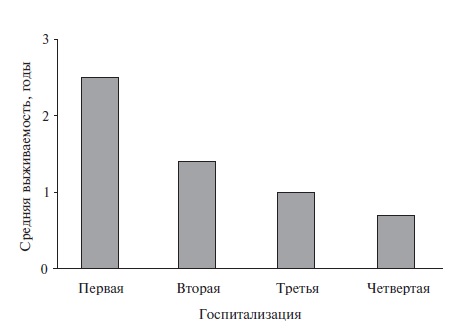
Преобладающую часть случаев ОСН составляют эпизоды ОДСН у немолодых пациентов, для подавляющего большинства из которых характерно наличие нескольких заболеваний сердца (гипертоническое сердце, ишемическая кардиомиопатия, постинфарктный кардиосклероз, дегенеративные поражения клапанов, фибрилляция предсердий и т.д.) и экстракардиальной коморбидности, также, как правило, множественной (хроническая болезнь почек, сахарный диабет, анемия, хроническая обструктивная болезнь легких, цереброваскулярная болезнь, апноэ во время сна, болезни щитовидной железы) и потенцирующей сердечную недостаточность и ее декомпенсацию [18,19]. По существующей традиции в начале диагноза указывают основное заболевание, а затем его следствия (их может быть немало, и они также могут конкурировать с сердечной недостаточностью – почечная недостаточность, дыхательная недостаточность, цереброваскулярная недостаточность). Так что затеряться диагнозу ОДСН в таких случаях есть где. С учетом прогностической важности ОДСН и того, которое по счету это обострение, (рис. 4), сколь долго оно длилось, запись об этом должна занимать заметное место в диагнозе (или сопроводительном эпикризе).
Что же касается вновь развившейся ОСН, то и в этом случае существует возможность не указать на это в выписном эпикризе (диагнозе). Например, во многих случаях инфаркта миокарда явления умеренно выраженной ОСН удается быстро купировать в отделении интенсивной терапии (после реваскуляризации), и к моменту выписки больного из общего (кардиологического) отделения врачи о ней в диагнозе не упоминают как о несущественной детали анамнеза, утратившей актуальность.
Заключение
Итак, многие важные аспекты феномена ОСН – определение понятия, систематизация клинических форм, подходы к классификации, стратификация риска и оформление диагноза – сформулированы к настоящему времени достаточно ясно и рационально, чтобы применяться в клинической практике. Это важно как для успешного лечения больных при данном эпизоде обострения заболевания, так и для планирования врачом стратегии ведения. Проблема ОСН выходит из тени забвения и требует к себе внимания практических врачей, лечебный арсенал которых заметно пополняется.
Злокачественные новообразования молочной железы. Рак молочной железы
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| А | Неинвазивный рак (in situ): | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Внутрипротоковый (интраканаликулярный) рак in situ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Дольковый (лобулярный) рак in situ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| В | Инвазивный рак (инфильтрирующая карцинома): | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Протоковый | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Дольковый | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Слизистый (муцинозный) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Медуллярный (мозговидный) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тубулярный | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Апокриновый | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Тх | Недостаточно данных для оценки первичной опухоли. |
| Т0 | Опухоль в молочной железе не определяется. |
| Тis | |
| Т1а | Опухоль более 0,1 см, но не более 0,5 см в наибольшем измерении |
| Т1b | Опухоль более 0,5 см, но не более 1 см в наибольшем измерении |
| Т1с | Опухоль более 1 см, но не более 2 см в наибольшем измерении |
| T2 | Опухоль более 2 см, но не более 5 см в наибольшем измерении |
| Т3 | Опухоль более 5 см в наибольшем измерении |
| Т4 | |
| Т4c | Признаки перечисленные в 4а и 4b вместе |
| Т4d | Воспалительная форма рака молочной железы |
| NX | Недостаточно данных для оценки состояния регионарных лимфатических узлов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| N0 | Нет признаков метастатического поражения регионарных лимфатических узлов | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| N1 |
| Мх | Данных для суждения о наличии отдаленных метастазов недостаточно |
| М0 | Признаков отдаленных метастазов нет |
| М1 | Имеются отдаленные метастазы |
Категории М1 и рМ1 могут быть более уточнены в соответствии со следующими условными обозначениями:
| рN1mi | Микрометастаз (более 0,2 мм, но не больше 2 мм в наибольшем измерении) | |||||||||||||||||||||||||||||||||||||||||||||||||
| РN1 |
| Стадия 0 | TiS | N0 | M0 |
| Стадия I | T1* | N0 | M0 |
| Стадия IIА | T0 | N1 | M0 |
| T1* | N1 | M0 | |
| T2 | N0 | M0 | |
| Стадия IIB | T2 | N1 | M0 |
| T3 | N0 | M0 | |
| Стадия IIIА | T0 | N2 | M0 |
| T1* | N2 | M0 | |
| T2 | N2 | M0 | |
| T3 | N1, N2 | M0 | |
| Стадия IIIB | T4 | N0, N1, N2 | M0 |
| Стадия IIIC | любая Т | N3 | M0 |
| Стадия IV | любая T | любая N | M1 |
Факторы и группы риска
Диагностика
Дифференциальный диагноз
Лечение
Облучение парастернальной зоны с помощью 60С о или только фотонным пучком с энергией свыше 4 МэВ чревато развитием постлучевого пульмонита, медиастинита, перикардита. Предоперационную лучевую терапию во многих научных центрах мира не проводят, за исключением местно-распространенного РМЖ резистентных к неоадъювантной химиотерапии и эндокринотерапии.
Наблюдалось полное согласие экспертов в отказе от лучевой терапии после мастэктомии у больных РМЖ без регионарных метастазов (рNО) с опухолями категории Т1-Т2. В то же время чуть более половины экспертов считают целесообразным проведение лучевого лечения при наличии 4-х и более пораженных лимфоузлов. Данные Оксфордской группы EBCTCG представленные в Сан-Антонио в декабре 2006 г., свидетельствуют о целесообразности лучевого лечения после мастэктомии и у женщин с 1-3 пораженными лимфоузлами.
У больных с вовлеченными лимфатическими узлами рекомендуется включать в объем облучения грудную стенку и надключичную обл. Эксперты согласились, что облучения подмышечной обл. следует избегать, если проведена полная подмышечная диссекция. Большинство экспертов предпочитают избегать лучевой
Как и в 2005 г. главным решением было определение приемлемой целенаправленной (таргетной) терапии. Для высоко чувствительных и недостаточно чувствительных к эндокринотерапии опухолей выбор гормонального лечения будет зависеть от менопаузального статуса пациента. Могут быть затруднения его определения у пациентов, только что получивших цитотоксическую химиотерапию, когда решается вопрос о назначении ингибиторов ароматазы. Эксперты настояли на обязательном подтверждении постменопаузального статуса до и во время применения ингибиторов ароматазы.
Другие факторы, характеризующие организм, сопутствующие заболевания, также важны при выборе лечения. Например, тромбоэмболия в анамнезе исключает применение тамоксифена. Наличие сопутствующей кардиальной патологии может повлиять на выбор определенных химиотерапевтических средств (антрациклины) или на возможность лечения трастузумабом. Возраст больной и сопутствующая патология могут ограничить применение более интенсивных режимов химиотерапии. Различные виды ожидаемых побочных эффектов могут повлиять на предпочтения пациентов от одной к другой лечебной стратегии.
Существенное меньшинство Панели также поддержало первоначальное использование ИА. И очень небольшое число членов Панели высказались в пользу «проспективной» политики: 5-летнее применение тамоксифена с последующим применением ИА. Для больных уже закончивших 5-летнее лечение тамоксифеном Панель поддерживает последующее дополнительное использование ИА, но только у больных с регионарными метастазами. Первоначальное (up front) применение ИА более приемлемо у больных с высоким риском рецидива или с НЕR 2-позитивным РМЖ. Также целесообразно изначальное применение ИА у пациентов, получающих антидепрессанты класса SSRI.
В табл.3 кратко представлены рассмотренные выше лечебные подходы и концепции.
В 2007 г онкологи имели две терапевтические мишени для целенаправленной (таргетной) терапии: рецепторы стероидных гормонов (ЭР/ПР) и НЕR 2. В планировании лечения риск рецидива заболевания играет второстепенную роль, хотя и величина риска должна учитываться у больных с эндокринно чувствительными опухолями при определении показаний к дополнительной химиотерапии (до эндокринотерапии).






