Омфалит новорожденного с небольшим кровотечением или без него (P38)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Омфалит новорожденного с небольшим кровотечением или без него
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Возбудителем инфекции чаще бывает золотистый стафилококк.
Длительное мокнутие пупочной ранки ведёт к образованию избыточных грануляций, что в свою очередь затрудняет эпителизацию. Инфекция легче проникает через пупочную ранку, если не соблюдается гигиенический режим ухода за ребёнком. Омфалит может осложняться развитием гнойных метастатических очагов.
Клинические проявления [ править ]
Различают катаральную, флегмонозную и некротическую формы омфалита.
• Катаральная форма проявляется длительным заживлением пупочной ранки с серозным или серозно-гнойным отделяемым. Общее состояние ребёнка не нарушается. Периодически ранка покрывается коркой; грануляции могут разрастаться избыточно (продуктивное воспаление), образуя выпячивание грибовидной формы (фунгус пупка).
• Флегмонозная форма характеризуется распространением воспаления на окружающие ткани. Кожа в окружности пупка гиперемирована, инфильтрирована. Пупочная ранка представляет собой язву, покрытую фибринозными наложениями, окружённую плотным кожным валиком. При надавливании на околопупочную область из ранки выделяется гной. Общее состояние ухудшается, нарастает интоксикация, повышается температура тела.
• Осложнённое течение омфалита переходит в флегмону передней брюшной стенки. Кожа и подкожная клетчатка некротизируются. Процесс может охватывать все слои мягких тканей и вызывать перитонит.
Омфалит новорожденного с небольшим кровотечением или без него: Диагностика [ править ]
При местных формах диагностика не вызывает затруднения, основывается на характерной клинической картине. В случае осложнённой формы преобладают симптомы интоксикации и перитонита.
Дифференциальный диагноз [ править ]
Омфалит новорожденного с небольшим кровотечением или без него: Лечение [ править ]
Лечение зависит от формы омфалита.
• При катаральной форме промывают пупочную ранку раствором водорода пероксида с последующим смазыванием 5% раствором калия перманганата или раствором бриллиантового зелёного. Фунгус прижигают нитратом серебра, назначают ванны с раствором калия перманганата.
• При появлении гнойного отделяемого используют повязки с гипертоническим раствором, полуспиртовые и мазевые повязки.
• При некротической форме омфалита иссекают некротические ткани до границы со здоровой кожей. Затем накладывают мазевые повязки до полного заживления. Общее лечение включает назначение антибактериальной, дезинтоксикационной и иммунокорригирующей терапии.
Омфалит пупка: катаральный, гнойный, флегмонозный, некротический
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Омфалит – это процесс воспаления области пупочного канатика и окружающих тканей, которое чаще встречается у новорожденных. Особенности строения кожи и подкожной клетчатки у младенцев таковы, что воспалительный процесс очень быстро распространяется. Поэтому риск осложнений при омфалите очень велик, что доказывает необходимость о знании первых симптомов и проявлений этой патологии.

Код по МКБ-10
Эпидемиология
Статистика говорит о том, что на сегодняшний день встречается от 2 до 7 случаев омфалита на 100 новорожденных детей. Это весьма высокая распространенность, учитывая последствия. Средний возраст возникновения симптомов зависит от срока гестации: 3-5 дней для недоношенных детей; 5-9 дней для доношенных новорожденных. Частота осложнений зависит от начала лечения, и чем позже начать лечение, тем больше увеличивается риск летального исхода, причем счет может быть на часы, а не дни.

Причины омфалита
Пупок выполняет жизненно важную функцию, когда ребенок находится внутриутробно. В составе пупочного канатика содержится две артерии и вена, которые являются главными сосудами, обеспечивающими для ребенка доставку кислорода и выведение углекислого газа. После рождения эту функцию начинают выполнять легкие, поэтому пупочный канатик перевязывают и он облитерируется. Пуповина состоит из двух артерий и одной вены, заключенной в слизистую соединительную ткань и тонкую слизистую оболочку. Обычно после рождения воспаление на проксимальном конце пуповины приводит к отсоединению пуповины от кожи. Этот естественный процесс сопровождается беловатыми слизистыми выделениями, который в нормальных условиях могут быть.
Нужно понимать, что пупок – это прямые ворота в брюшную полость, поэтому любое инфицирование тканей может привести к быстрому распространению инфекции вглубь. После рождения на пупок накладывается клемма, а со временем она отпадает и остается сухой и чистый пупок. В нормальных условиях пупок отпадает между пятыми и пятнадцатыми сутками после рождения ребенка. По истечению этого срока место пупка должно быть сухим, чистым и не должно кровоточить.
Пуповина является подходящей «культуральной средой» для бактериального роста и пролиферации, поскольку там есть живые ткани, которые легко могут инфицироваться. Таким образом, причины омфалита – это микроорганизмы, которые попадают на кожу пупка и более глубокие ткани и вызывают воспалительный процесс. Инфекция может распространяться на пупочные кровеносные сосуды, лимфатические сосуды брюшной стенки и кровеносные сосуды окружающих тканей.
Несколько видов бактерий были идентифицированы как возбудители, которые наиболее часто вызывают такое воспаление. Отдельный вид или комбинация как аэробных, так и анаэробных микробных видов могут стать причиной омфалита.
Аэробные организмы включают: Staphylococcus aureus (наиболее распространенный), стрептококк группы А, кишечная палочка, Klebsiella, Протей.
Анаэробные виды, вызывают примерно 30% случаев омфалита: Bacteroides fragilis, Peptostreptococcus, Clostridium perfringens.

Патогенез
Патогенез развития изменений при омфалите заключается в том, что бактерии привлекают полиморфноядерные лейкоциты к пуповине, как естественный механизм защиты организма. Источниками потенциально патогенных бактерий, которые колонизируют пуповину, являются родильный канал матери и различные местные бактериальные источники в месте родов. Когда лейкоциты первыми реагируют на источник инфекции, далее активизируются моноциты и лимфоциты, который дополняют воспалительную реакцию. Выделяются различные цитокины и биологически активные вещества, которые приводят к инфильтрации кожи и мягких тканей вокруг пупка. Так происходят локальные воспалительные изменения. Процесс очень быстро распространяется не только на глубокие ткани, но и на подкожную клетчатку, что в дальнейшем поддерживает процесс разрушения этих тканей. Происходит инфильтрация нейтрофилами, что характеризуется выраженными экссудативными проявлениями и образованием гнойного процесса. Если ребенку не проводится лечение, то образовываются очаги некроза, а микроорганизм может проникать в кровь и становится причиной сепсиса.
Есть такое понятие, как «омфалит от мочалки». Что это такое? Попадание микроорганизмов на ткани пупка, когда он заживает, приводит к воспалению. Это понятие подразумевает тот факт, что для некоторых деток источником омфалита может быть неправильный уход за пупком дома или неправильные гигиенические меры. Это включает в себя растирание незажившего пупка мочалкой, обработка пупочного остатка растворами антисептиков, мацерация пупка подгузником, и другие факторы, которые приводят к экзогенному инфицированию раневой поверхности незажившего пупка. Поэтому главный фактор развития омфалита – это неправильный послеродовой уход за пупком. Метод ухода за пуповиной после рождения влияет как на бактериальную колонизацию, так и на время отделения пупка. Общие факторы риска развития неонатального омфалита включают незапланированное домашнее рождение, низкий вес при рождении, длительный разрыв мембран, пупочную катетеризацию и хориоамниониты. Также к факторам риска можно отнести иммунодефицитные состояния у новорожденных; генетические дефекты, связанные с сократительными белками во время родов; синдром дефицита адгезии лейкоцитов и дефект подвижности нейтрофилов. Если у мамы есть воспалительные заболевания половых органов хронического или острого характера, то эти микроорганизмы заселяют кожу ребенка и могут быть в дальнейшем этиологическим фактором омфалита.

Симптомы омфалита
Симптомы омфалита могут развиваться остро у доношенных деток, тогда как у недоношенных, первые признаки могут быть стертые из-за неразвитой температурной реакции.
Клинические особенности омфалита отличаются по остроте среди детей разного возраста. Первые признаки омфалита у новорожденных – это возникновение трудностей с кормлением, а затем ребенок становится все более раздражительным, летаргическим или сонным, когда уже происходит распространение инфекции. Вместе с этим появляются признаки локализованной инфекции: наличие неприятного запаха гноя из пуповины; покраснение кожи вокруг пупка, отек кожи в этой области. Выделения из пупка могут быть прозрачные, но если они появились спустя какое-то время после того, как пупок начал заживать, то это также должно насторожить. Температурная реакция у новорожденных развивается не часто, но, по мере нарастания интоксикации на фоне распространения инфекции вглубь тканей пупка, может повышаться и температура тела у ребенка. Любое изменение цвета кожи вокруг пупка можно считать одним из опасных симптомов, который может сигнализировать о воспалении.
Острый омфалит у детей старшего возраста встречается реже, поскольку нет прямых ворот для вхождения инфекции. Но, тем не менее, у детей с иммунодефицитами на фоне раневой инфекции или повреждений кожи в этой области может возникать воспалительный процесс пупка. Тогда симптомы более выражены: интоксикация; боль в области пупка, на которую указывает ребенок; гипертермия.
По степени распространения инфекционного процесса различают некоторые виды омфалита. Простой омфалит характеризуется начальными проявлениями без серьезных осложнений. Это, как правило, первые сутки заболевания, когда процесс охватывает только область кожи вокруг пупка. Катаральный омфалит развивается, когда происходит повреждение кожи и подкожной клетчатки в начале заболевания. При этом могут быть начальные проявления отека, покраснение кожи и слизистые выделения из пупка прозрачного характера. Серозный омфалит – это выделение слизистого содержимого серозного характера из пупка, что может быть и в нормальных условиях. При большом микробном числе в очаге воспаления происходит мобилизация огромного количества нейтрофильных лейкоцитов, что сопровождается их гибелью и выделением гноя. Так катаральный процесс может быстро переходить в гнойный омфалит. Это сопровождается появлением неприятного запаха из воспаленных тканей и зеленого или желтого цвета выделений.
Если процесс распространяется на более глубокие слои кожи и клетчатки, то развивается флегмонозный омфалит. Флегмонозный омфалит вызван продуцированием факторов (одним или несколькими микроорганизмами), которые непосредственно приводят к гибели клеток ткани, расщеплению ферментами бактерии клеточных мембран. Токсины, продуцируемые в анаэробной среде некротической ткани, позволяют быстро распространять организмы через тканевые плоскости. Это приводит к тому, что мышцы и соединительная ткань разрушается, что позволяет продолжать рост организмов и увеличивать выработку токсинов. Из-за прогрессивного глубокого разрушения тканей такие инфекции могут быть фатальными, если их не лечить быстро. Кроме того, нарастание местного отека приводит к компрессии мышц внутри своей фасции, что может привести к ишемическому некрозу мышц и развитию некротического омфалита. Это является конечным этапом острого омфалита, что у новорожденных сопоставляется с высоким риском летального исхода.
Осложнения и последствия
Последствия и осложнения омфалита могут возникать при колонизации бактериями пуповины и прямого доступа к кровотоку. Наиболее частые осложнения – это распространение инфекции с вовлечением здоровых тканей. Так развивается некротический фасциит, абсцесс, флегмона, перитонит.
Любые осложнения омфалита намного повышают риск летальности.

Диагностика омфалита
Диагностика омфалита должна быть ранней, тогда эффект от лечения будет быстрым, и осложнения будут развиваться с меньшей вероятностью. Если есть любые подозрительные выделения из пупка или изменение цвета кожи, то необходимо обязательно обратиться к врачу. Визуальный осмотр имеет важное значение, поскольку можно определить цвет кожи, характер выделений, их запах. Необходимо уточнить, каким образом происходило заживление пупочной ранки, если это новорожденный. У детей старшего возраста нужно уточнить, не было ли травмы этой области.
Анализы, которые необходимы при подозрении на омфалит – это общий анализ крови. Изменения в виде нейтрофилии или нейтропении указывают на острую инфекцию. Иногда при прогрессирующем ухудшении состояния на фоне омфалита необходимо исключить сепсис. Для этого изучают более широкие показатели – отношение количества незрелых нейтрофилов к зрелым, что превышает 0,2 при системной бактериальной инфекции, а также может быть тромбоцитопения.
Другие неспецифические лабораторные тесты, которые могут использоваться для оценки тяжести воспалительного процесс при омфалите: нейтрофил CD64, прокальцитонин, C-реактивный белок, скорость оседания эритроцитов.
Подтверждающими диагностическими критериями сепсиса и синдрома диссеминированного внутрисосудистого сворачивания являются: мазок периферической крови, фибриноген, D-димер, протромбиновое время и активированное частичное тромбопластиновое время. Для выделения и идентификации микроорганизмов при омфалите используют исследование мазков из пупочных выделений и исследование культуры крови.
Инструментальная диагностика включает в себя: абдоминальную ультразвуковая диагностика для обнаружения наличия перитонита. Ультрасонография и КТ показывают анатомические аномалии, фасциальное утолщение и жидкость в тканях.

Дифференциальная диагностика
Дифференциальная диагностика омфалита должна проводиться в первую очередь с обычным серозным процессом, который может быть при нормальном заживлении пупка. В нормальных условиях в области пупка может быть скопление жидкости между пупочным канатиком и брюшной стенкой. Это может проявляться серозными выделениями после отпадания пупка. Но если нет покраснения системных реакций, то это не является омфалитом.
Задержка эпителизации пупка может оставить тусклую серо-розовую гранулему, которая просачивается жидкостью. Такую гранулему нужно дифференцировать с абсцессом.
Также нужно дифференцировать омфалит и пупочный свищ. Пупочный свищ может возникать, когда инфекция из брюшной полости через податливое место – пупок – начинает попадать на кожу. При этом в процесс воспаления само пупочное отверстие не вовлечено. При омфалите первично возникает воспаление мягких тканей вокруг пупка, что сразу можно увидеть.
Лечение омфалита
Лечение омфалита обязательно проводится в стационаре. Если ребенок недоношенный или новорожденный, может быть необходимость лечения его в реанимации.
Целью лечения омфалита является устранение бактериальных возбудителей и коррекция сопутствующих симптомов с профилактикой осложнений. Важное значение имеет быстрое и адекватное применение противомикробных препаратов. Антибиотики при омфалите используют обязательно, иногда есть необходимость в использовании даже двух препаратов одновременно. Результаты тестов на чувствительность должны определять выбор антибиотиков. Рекомендуется комбинирование ампиокса, оксациллина, метициллина и гентамицина с метронидазолом для анаэробов. Кратковременное лечение в течение 7 дней подходит в неосложненных случаях, а в более сложных случаях с развитием осложнений необходимо 10-14 дней парентерального введения. В случае осложнений, таких как гипотония, диссеминированная внутрисосудистая коагуляция и респираторная недостаточность, рекомендуется вводить внутрисосудистые жидкости и перелитую кровь или плазму.
Эмпирическая антимикробная терапия должна быть всеобъемлющей и должна охватывать все возможные возбудители в контексте клинической ситуации. Лекарства, которые могут быть использованы, следующие:
Таким образом, антибиотики в лечении омфалита являются обязательными препаратами. Кроме этого используют симптоматическую терапию – жаропонижающие средства, инфузионную терапию для снятия интоксикации. Мази от омфалита используют редко, поскольку при выраженном воспалительном процессе они могут приводить к нарушению процесса заживления. Левомеколь – это мазь, которую часто используют при простом омфалите. Это гидрофильная мазь, которая имеет свойства вытягивать гнойное и слизистое содержимое. Используется в остром периоде по назначению доктора.
Витамины и физиотерапевтическое лечение могут использоваться уже при выздоровлении ребенка.
Народное лечение и лечение травами ограничено, поскольку омфалит – это воспалительный процесс, который очень быстро распространяется и приводит к последствиям, поэтому такие методы могут только осложнять его течение.
Заболеваемость и смертность при омфалите зависят от развития осложнений и от начала своевременного лечения. Поэтому медицинское вмешательство при омфалите должно основываться на комплексном лечении хирургических осложнений. Хирургическое лечение проводится при появлении гнойного содержимого в области пупка – первичная хирургическая обработка. Если есть другие осложнения, то антибактериальная терапия обязательно должна дополняться оперативным вмешательством. Операция при омфалите проводится с целью санации источника инфекции и дренирования.
Некротический фасциит характеризуется образованием участков некроза фасций, а затем и мышц. Главное задание лечения такого осложнения – это удаление мертвых или дегенерированных тканей путем обработки раны и промывания. После заживления большие раны могут быть позже ушиты или заменены кожным трансплантатом.
Перитонит без абдоминального абсцесса может не потребовать хирургического вмешательства, а инфекция может контролироваться с помощью внутривенных антибиотиков широкого спектра действия. Интраперитонеальный абсцесс, подтвержденный ультрасонографией или лапаротомией, должен быть полностью очищен хирургическим путем с дальнейшим дренированием. Внутрибрюшинный абсцесс обязательно санируется при лапаротомии.
Профилактика
Профилактика омфалита – это в первую очередь правильный уход за пуповиной новорожденного. На сегодняшний день это понятие включает как можно меньше вмешательств со стороны персонала и родителей, а также необходимость всегда сухого и чистого пупка. Поэтому после выписки домой ничем пупок смазывать не нужно, а просто купать ребенка в чистой кипяченой водичке, не растирая место заживления пупка. Профилактика осложнений имеет важное значение, поэтому при появлении любых выделений из пупка или нарушении общего состояния ребенка на фоне этого, необходимо проконсультироваться с врачом.

Прогноз
Прогноз при омфалите в целом благоприятный, но осложнения, если их не лечить вовремя, могут привести к смертности до 7-15%. В 4% новорожденных с локализованной формой омфалита развивается клиническая картина сепсиса. Летальность при этом, несмотря на успехи современной медицины, остается все еще высокой, достигая 30-40% у доношенных детей, 50% и более у недоношенных. Такой прогноз еще раз доказывает высокую необходимость своевременной диагностики омфалита.
Омфалит – это патология, которую можно увидеть, поэтому, несмотря на быструю распространенность воспаления при омфалите, диагностика его должна проводиться даже мамами на основе визуальной оценки состояния пупка. Несвоевременная диагностика и лечение омфалита приводит к инвалидизации или смерти детей. А потому, предупреждение, своевременная диагностика, эффективное лечение имеет не только медицинское, но и социальное значение.

Омфалит
Общие сведения
Инфекционно-воспалительные заболевания у новорожденных детей встречаются достаточно часто. Это объясняется не совершенностью защитных механизмов в этом периоде. Наиболее выражена недостаточность иммунитета и незрелость барьерной функции кожи у недоношенных детей, у которых гнойно-воспалительные заболевания составляют 80% из всех заболеваний периода новорожденности. Большинство заболеваний — это малые инфекции: омфалит, гнойничковые сыпи, отит, дакриоцистит (воспаление слезного мешка).
Омфалит (код по МКБ-10 Р38) — это воспалительный процесс дна пупочной ранки, кожи и подкожной клетчатки области пупка и пупочного кольца. В зависимости от формы омфалита в процесс могут вовлекаться пупочные сосуды и более глубокие слои кожи. Это заболевание относится к приобретенным заболеваниям пупка, которые возникают при нарушении нормального ухода за новорожденным.
Для предотвращения инфицирования пуповинного остатка он должен быть чистым и нельзя допускать попадания на него кала и мочи. Пуповинный остаток отпадает к концу второй недели и, если это не произошло, возможно развитие омфалита. Некоторые авторы придерживаются мнения о том, что инфицирование происходит до рождения ребенка (при преждевременном разрыве околоплодных оболочек) и в момент прохождения через родовые пути. К воспалению околопупочной области также приводят некоторые врожденные патологии пупка, которые будут рассмотрены в данной статье. В дальнейшем человек постоянно контактирует со множеством микроорганизмов внешней среды, что не исключает (при определенных условиях) развития этого заболевания и у взрослых. Немаловажное значение в этом имеют и врожденные аномалии пупочной области, не обнаруженные в детском возрасте и не проявлявшие себя длительное время во взрослом возрасте.
Патогенез
Возбудитель проникает в ткани, окружающие пупок разными путями (через плаценту или культю пуповины) и вызывает катаральное, гнойное или даже некротическое воспаление. Инфекция распространяется на пупочные сосуды, вызывая в них воспалительный процесс (флебит, артериит). Частота развития флебитов у новорожденных увеличивается при катетеризации пупочной вены для проведения инфузионной терапии.
Распространение воспаления приводит к тому, что развивается флегмона в околопупочной области. Инфекционный процесс при тромбофлебите пупочной вены распространяется по воротной вене на внутрипеченочные разветвления воротной вены — образуются гнойные очаги по ходу вен несмотря на то, что пупочная ранка может к этому времени зарубцеваться.
Классификация
Воспаление пупка не имеет общепринятой классификации, однако на основании клинических данных выделяют следующие формы:
Если поражаются пупочные сосуды — возникает флебит и артериит.
Чаще всего эта патология встречается у детей. Однако, воспаление пупка у взрослых тоже встречается и причинами этому являются:
Если мокнет пупок у женщины это не является нормой. Рубец на месте отпавшей пуповины всегда должен быть сухим и не вызывать у женщины никаких неприятных ощущений. Если при этом появилась боль, неприятный запах и покраснение — это признаки воспаления. Если пупок покраснел и мокнет, прежде всего нужно заподозрить омфалит у взрослых, и обратиться к хирургу.
Катаральный омфалит протекает с серозным отделяемым из пупка, возникает незначительное покраснение кожи внутри пупка и самого пупочного кольца. Обычно тщательная обработка углубления антисептиками (перекись водорода, Хлоргексидин, Мирамистин) и мазями с антибиотиком (Левомеколь, Левосин) дают быстрый положительный результат.
При отсутствии лечения и снижении защитных свойств организма воспалительный процесс прогрессирует и развивается гнойный омфалит.
При этом усиливается отек и покраснение кольца пупка, выраженным становится воспаление жировой клетчатки и появляется гной в пупке. Флегмонозный омфалит проявляется выраженным воспалением вокруг пупочного кольца, отеком и выпячиванием области пупка. Образовавшийся гнойник приводит к флегмоне брюшной стенки. При этой форме вовлекаются вены и артерии — пупочные сосуды утолщаются, болезненны и хорошо прощупываются. Сосуды передней брюшной стенки расширяются, пупочная область выбухает, а кожа вокруг пупка значительно гиперемирована.
Некротическая форма омфалита является достаточно редким осложнением флегмонозной формы у резко ослабленных и недоношенных детей. Кожа при этой форме становится багрово-синюшной, наступает некроз кожи и отслойка от нижележащих тканей. В обширной ране обнажаются мышцы брюшной стенки и фасции, который подвергаются гнойному расплавлению. Также может произойти выпадение кишечника через образовавшийся мышечный дефект. Эта форма наиболее тяжелая и заканчивается развитием сепсиса.
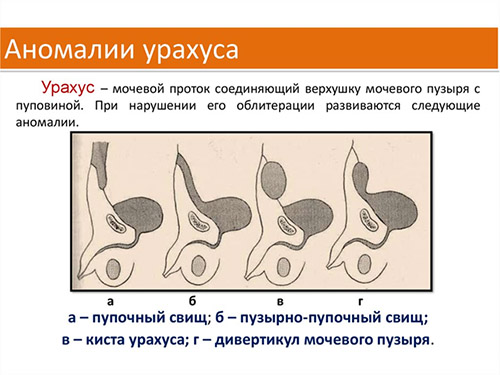
Одной из причин воспаления пупка являются патологии урахуса (мочевого протока), который чаще диагностируются у новорожденных и встречаются у 30-50% детей. Мочевой проток в определенные сроки эмбрионального периода должен закрыться. Пороки развития урахуса в зависимости от степени незаращения разделяются на: пупочный свищ, кисту урахуса, пузырно-пупочный свищ и дивертикул мочевого пузыря. Из всех возможных аномалий урахуса чаще встречается киста урахуса и пупочный свищ.
Свищ пупка чаще всего является врожденной патологией и выявляется сразу после рождения. Мочевой проток, соединяющий пупок с верхней частью мочевого пузыря в норме должен закрыться к 5-6 месяцу развития плода. Иногда просвет урахуса сохраняется в течение всей жизни и в этом случае формируется пузырно-пупочный свищ (код по МКБ-10 Q64.4. Аномалия мочевого протока) или киста. При свище в качестве отделяемого выступает моча. Кожа вокруг него воспаляется и раздражается отделяемым. При исследовании зондом определяют карман в направлении к мочевому пузырю. Свищ развивается не только при незаращении мочевого протока, но и желточно-кишечного протока. При незаращении желточно-кишечного протока формируется кишечно-пупочный свищ и тогда отделяемое может быть кишечным или слизистым. В редких случаях через этот свищевой ход выходит слизистая кишки или значительно реже — сальник.
Приобретенный пупочный свищ формируется после длительного воспалительного процесса, локализующегося на передней стенке живота, если через пупок вскрывается абсцесс. Патология урахуса у взрослых часто не проявляет себя и является случайной находкой при цистоскопии и цистографии.
Проявиться только может нагноившаяся киста урахуса. В случае врожденного и приобретенного свища лечение хирургическое — выполняют иссечение свища и ушивают имеющиеся дефекты в стенке кишки или пузыря. При наличии пупочного свища возможна первое время и консервативная терапия в надежде на полное заращение протока.
Кисты урахуса проявляют себя при воспалении и нагноении. Нагноившаяся киста может образовывать свищевой ход и гной будет выходить наружу, а количество его увеличивается при пальпации ниже пупка. Если нагноившаяся киста урахуса сообщается с мочевым пузырем, развивается цистит. При ее разрыве возникает перитонит, а нагноение осложняется флегмоной передней брюшной стенки. Оба состояния являются крайне тяжелыми.
Причины омфалита (мокнущего пупка)
Среди возбудителей, вызывающих омфалит, выделяют стафилококки, стрептококки, кишечную и синегнойную палочки, протей. В 47-80% случаев развитие заболевания вызывают ассоциации микроорганизмов. Анаэробы (клостридии, бактероиды и другие) вызывают гангрену пупочного канатика.
Если рассматривать причины мокнущего пупка у взрослого, то среди основных можно выделить:
Почему мокнет пупок у женщины? Это место является скоплением условно-патогенных микробов, и при избыточном весе, повышенной потливости и других провоцирующих факторах они вызывают воспаление. Неправильная гигиена и микротравматизация кожи чаще всего становятся причиной сначала мокнутия, а затем и выраженного воспаления.
После принятия душа нужно смочить ватную палочку шампунем и хорошо протереть ею внутри пупка. После этого просушить с использованием сухой ватной палочки и нанести увлажняющий крем. Отсутствие должной дезинфекции после пирсинга, который часто делают женщины, также является причиной мокнутия. Возможно, у женщины была лапароскопическоя операция, а местом доступа явился пупок. В таком случае нужно исключить наличие свища, который часто образуется после лапароскопической операции. Если исключены все вышеперечисленные факторы, то такое явление может еще наблюдаться при свищах пупка — при незаращенном мочевом или желточно-кишечном протоке.
Причины мокнущего пупка у новорожденных — это чаще всего инфекция (внутриутробная или приобретенная после рождения):
Из врожденной патологии периода новорожденности, которые вызывают мокнутие этой области, стоит отметить незаращение протоков (мочевого и желточно-кишечного). Также причиной данной патологии являются медицинские манипуляции: катетеризация пупочных вен и лигирование пуповинного остатка. Основное значение имеет неправильный уход за пуповинным остатком: его полное отсутствие или применение спиртсодержащих средств для обработки, которые способствуют высыханию кожи и формированию «карманов».
Симптомы
Флегмонозная форма характеризуется бурным развитием воспаления вокруг пупка и образованием абсцессов. Пупочная ранка у новорожденных покрывается грязным налетом, а дно ее становится рыхлым и появляются глубокие периодически кровоточащие язвы. Ткани вокруг раны резко отечны и повышена местная температура. Отек кожи может захватывать не только область живота, но и груди. Гиперемия быстро распространяется и переходит на область живота. Процесс очень быстро распространяется за пределы пупочной раны по кровеносным и лимфатическим сосудам. На значительном отдалении от раны развиваются гнойные отсевы (абсцессы). Лимфоузлы увеличены.
Некротическая форма — это самая тяжелая форма, которая является осложнением катаральной. Характеризуется выраженным покраснением кожи и поражением всех слоев дермы. Кожа при этой форме становится багрово-синюшной, развивается некроз кожи и отслойка от нижележащих тканей. В обширной ране обнажаются мышцы брюшной стенки и фасции, который подвергаются гнойному расплавлению. Также может произойти выпадение кишечника через образовавшийся мышечный дефект. При отсутствии лечения данная форма переходит в септический процесс. Именно последние две формы являются основной причиной гнойно-септических заболеваний грудных детей — сепсис, остеомиелит и прочие. Лечение всех форм будет рассмотрено в соответствующем разделе.
Анализы и диагностика
Диагноз устанавливается при осмотре больного: наличие серозного или гнойного воспаления пупочной ранки, отек и гиперемия пупочного кольца, болезненность пупочных сосудов, замедленная эпителизация ранки.
Лабораторные исследования включают:
Инструментальные исследования. Проводится зондирование раны для исключения свищей пупка. Также выполняется проба с раствором метиленового синего, который вводится в свищ и наблюдают за появлением препарата в моче или кале (они приобретают синий цвет).
Лечение омфалита
Эффективность лечения зависит от формы воспаления и своевременности начала лечения.
Лечение омфалита у взрослых
Воспаление пупка у взрослых бывает не так часто. Прежде всего нужно обратить внимание на соблюдение личной гигиены и частую обработку проблемной зоны антисептиками. У взрослых больше возможностей в отношении их применения. Это может быть не только перекись водорода, раствор марганца, раствор бриллиантового зеленого и Фукорцина, но и растворы Хлоргексидина, Мирамистина, которыми обрабатывают полость пупка. Это можно делать с помощью ватных палочек или шприца без иглы. После нескольких минут экспозиции лечебных растворов, они удаляются сухой ватной палочкой, после этого можно нанести порошок стрептоцида или Банеоцина, но при катаральной форме лечение мокнущего пупка обычно заключается только в обработках антисептиками. В более запущенных случаях при появлении гнойного отделяемого область пупка обрабатывают чаще и накладывают повязки с 10% гипертоническим раствором. При гнойной форме показано применение мазей, содержащих антибиотик: Левосин, Левомеколь, Бактробан, Банеоцин, линимент Синтомицина.
Что делать при мокнущем пупке у новорожденного?
У детей достигнуть полного выздоровления бывает очень трудно — на это уходит 3-4 недели. Причина этого — сниженная реактивность организма новорожденного, поэтому эпителизация происходит очень медленно. Особенно это выражено у недоношенных. Поэтому при всех формах омфалита серьезное внимание уделяется общему лечению наряду с местным лечением. Новорожденным ежедневно обрабатывают пупочную ранку перекисью водорода, а потом бриллиантовым зеленым или раствором перманганата калия.
После обработок антисептическими растворами раневая поверхность присыпается тальком, Дерматолом (препарат висмута), опыляется порошком антибиотика Банеоцин или антибиотиками, подобранными по чувствительности микрофлоры. Лечить рану в остром периоде лучше под сухой повязкой, а использование мазевых повязок нежелательно. Хороший эффект дает препарат цинка с гиалуроновой кислотой Куриозин, который обеспечивает антимикробный эффект, усиливает регенераторную функцию кожи и увеличивает продукции коллагена. Препарат выпускается в виде раствора и геля. В острой форме показано применение раствора (одна капля на 1 см2 дважды в день). С 7-9 дня начинают применять гель.
Перспективным является лечение омфалита у новорожденного применением пиобактериофага Секстафаг, который принимается внутрь (20 мл трижды в день в течение 7-14 дней). Также существует гель с бактериофагами Отофаг, который можно применять местно не только при воспалительных заболеваниях ЛОР-органов, но и кожи, в частности зоны около пупка. При осложненных формах омфалита лечение проводится только в хирургическом стационаре: вскрытие абсцессов, местная и общая антибиотикотерапия. Важное значение, особенно в случаях гнойных осложнений, уделяется повышению защитных сил организма. Среди которых можно выделить стимулирующую терапию в виде переливания крови по 25-40 мл через 3 дня.
Доктора
Шарнов Михаил Борисович
Морозова Елена Валентиновна
Куцепалов Александр Владиславович
Лекарства
Процедуры и операции
Из физиопроцедур используют ультрафиолетовое облучение области пупочной ранки.
Хирургическая операция необходима при абсцедировании при флегмонозной форме. После хирургического вмешательства назначается антибактериальная терапия, препараты иммуноглобулинов, которые содержат иммуноглобулины A, M, G. При некротической форме и гангрене пупочного канатика проводят некрэктомию — иссечение некротических тканей до здоровой кожи. Больной нуждается в массивная антибактериальной и дезинтоксикационной терапии.
Операции производятся при всех вариантах патологии урахуса. При полных свищах пупка оперативное вмешательство является единственным способом лечения. Его выполняют сразу после установления диагноза чтобы избежать различных осложнений: инфицирование, кровотечение, выпадение. Операция заключается в иссечении свища на всём его протяжении. При наличии кисты (неосложненной или нагноившейся) проводится радикальное иссечение ее с мочевым протоком. В последнее время операции выполняются лапароскопическим доступом — это малоинвазивное и малотравматичное оперативное вмешательство, которое сокращает время заживления и пребывания ребенка в больнице.
Омфалит у новорожденных
Присутствие микробных ассоциаций в посевах беременной и роженицы значительно увеличивает риск тяжелого течения внутриутробных инфекций: отит, воспаление пупка у новорожденных, конъюнктивит, а также гнойных осложнений. Тяжесть состояния новорожденного и осложнения инфекций зависят от возраста новорожденного — тяжелее они протекают у недоношенных детей. Физиологические особенности кожи младенца, наличие пуповинного остатка и пупочной ранки — все это предрасполагает к появлению гнойно-септических заболеваний при нарушении ухода. Заболевания пупочной ранки и пуповинного остатка занимают первое место среди инфекционно-воспалительных заболеваний у грудных детей.
До момента эпителизации пупочной ранки сохраняется риск инфицирования и даже попадания возбудителя в кровь новорожденного через пупочные сосуды.
Наиболее частая форма заболевания — катаральный омфалит — состояние, когда мокнет пупок у новорожденного. Начинается оно обычно на второй неделе жизни и появляется длительно не заживающей ранкой с незначительным серозным отделяемым. Периодически ранка покрывается коркой. Возможна незначительная локальная гиперемия (покраснение), невыраженный отек пупочного кольца. Инфильтрация клетчатки вокруг кольца выражена незначительно, возможно появление неприятного запаха от пуповины. Часто в ранке избыточно разрастаются грануляции и образуется выпячивание — фунгус пупка, напоминающий по форме гриб. Пупочные сосуды не определяются. Общее состояние малыша не страдает и температура тела нормальная.
Флегмонозный омфалит у детей возникает при распространении воспаления на окружающие ткани. Флегмона передней брюшной стенки проявляется выраженным отеком, распространенной гиперемией кожи и выпячиванием пупочной области. На дне ранки в пупке может образовываться язва, покрытая фибринозными наложениями. При надавливании в области пупка из ранки выделяется гной. Отмечаются ухудшение состояния новорожденного: вялость, слабое сосание, высокая температура, бледность кожи, срыгивания.
При присоединении анаэробной инфекции развивается некротическая форма заболевания. Это осложнение флегмонозной формы встречается очень редко у резко ослабленных и недоношенных детей. Для этой формы характерно распространение процесса вглубь и развитие некроза тканей. Пуповинный остаток становится грязно-бурым, влажным и приобретает гнилостный запах. Кожа багрово-синюшная, отслаивается и образуются обширная рана. В процесс захватываются мышцы и фасции брюшной стенки. Возможно выпадение части кишечника через дефект, образованный некротизированными мышцами. Эта форма часто приводит к перитониту и сепсису, что само по себе является угрожающим для жизни новорожденного.
Свищ пупка бывает полным и неполным. Полный свищ образуется при не заращении протока между петлей кишки (желточный проток) и пупком или сохранении на всем протяжении мочевого протока. При не заращенном желточном протоке у ребёнка при рождении бросается в глаза ненормально утолщённый пупочный канатик и расширенное пупочное кольцо. Пуповинный остаток долго не отпадает, а после его отпадения в центре пупка становится видным свищевое отверстие, из которого отделяется кишечное содержимое. Основным проявлением полного свища является длительное мокнутие ранки и выделение содержимого кишечника (бывает не всегда). Если свищ широкий, при беспокойстве малыша часть кишки выходит и сдавливается, что сопровождается кишечной непроходимостью. При не заращении мочевого протока из пупочной ранки выходит кислое отделяемое. Неполный свищ пупка образуется в том случае, если нарушается заращение дистального отдела желточного протока. При неполных свищах развивается картина катарального омфалита.
Обычно протяжённость свищевого хода 2-3 см. Диагноз подтверждают зондированием хода: специальный зонд вводится на глубину 1-2 см. Окончательное обследование пупка у новорожденного на свищи заключается в проведении фистулографии или пробы с метиленовым синим. Рентгеноконтрастное вещество при проведении фистулографии вливают в свищ через катетер. Количество вводимого вещества зависит от вида свища. В узкие ходы вводят водорастворимое вещество. Вводят вещество под рентгенотелевизионным контролем и делают прицельные рентгенограммы. По окончании фистулографии вещество отсасывают шприцем, свищ промывают физраствором и накладывают повязку.
Лечение воспаления пупка
В домашних условиях проводится лечение только катарального омфалита и неполного свища. Остальные заболевания ранки пупка требуют комплексного лечения в условиях стационара (местное лечение, антибактериальная терапия и по показаниям — хирургическое лечение). При катаральной форме новорожденным показаны гигиенические ванны с отварами череды, ромашки, чистотела, раствором калия перманганата. Местное лечение заключается в обработке ранки перекисью водорода, калия перманганатом, бриллиантовым зеленым, хлорофиллиптом, раствором прополиса, генциан фиолетовым.
Можно использовать комбинированный препарат — порошок и мазь Банеоцин (бацитрацин + неомицин). Оба компонента действуют бактерицидно. Данный препарат безопасен и его можно применять с первых дней жизни. При использовании его пупочная ранка эпителизируется в 2 раза быстрее, чем при стандартном лечении (перекись водорода + бриллиантовый зеленый или перманганат калия). При наличии эрозий, они полностью эпителизируются в течение 7 дней при применении мази Банеоцин. Недоношенным детям проводят два курса антибиотика по 7 дней (на второй курс назначается антибиотик с учетом чувствительности микрофлоры). При фунгусе назначаются прижигания грануляций раствором нитрата серебра — процедуру выполняет врач.
При флегмонозной форме в условиях стационара делают повязки с раствором Димексида, гипертоническим раствором, мазями Левосин и Левомиколь. В качестве гипертонического раствора может быть использован 25% раствор магния сульфата. При флебите и артериите сосудов пупка выполняют туалет ранки как мокнущем пупке и гнойном омфалите и накладывают повязки с гелем Троксерутин.
Лечение неполных свищей у новорожденных в течение первых месяцев проводится консервативно в надежде на излечение естественным путем. Назначают ванны с раствором перманганата калия, обрабатывают свищевой ход перокисью водорода и накладывают повязки с 1% раствором хлорофиллипта. Если данные мероприятия оказались неэффективными, показана операция. При некротической форме и гангрене после хирургического вмешательства на рану применяют мази на гидрофильной основе (Левомеколь, Левосин).
Диета
Специальная диета для взрослых при этом заболевании не разработана и не требуется.
Профилактика
Мерами профилактики омфалита у взрослых являются:
К мерам профилактики данного заболевания у детей относятся:
Последствия и осложнения
Осложнениями гнойных форм омфалита являются:
Прогноз
При нетяжелых формах и воспалении пупочных сосудов прогноз благоприятный, если своевременно и правильно проводится лечение. Простая (катаральная) форма хорошо поддается лечению и чаще всего не приводит к осложнениям. Тем не менее, учитывая длительный процесс заживления даже при катаральной форме, инфицированная рана представляет риск развития гнойно-септического процесса. Вызвать вспышку гнойного воспаления могут разнообразные экзогенные и эндогенные причины.
Гнойно-септические формы являются изначально тяжелыми и опасны грозными осложнениями, поэтому прогноз при них всегда серьезный. Успех лечения некротической и гнойной формы зависит от времени начала терапии. Если лечение по каким-то причинам началось поздно, то воспалительный процесс переходит на переднюю брюшную стенку и становится причиной развития абсцессов и свищей. При гнойно-септических формах отмечается высокая летальность, поскольку флегмонозный и некротический омфалиты очень часто осложняются сепсисом, который и становится причиной летального исхода.
Список источников
Образование: Окончил Свердловское медицинское училище (1968 ‑ 1971 гг.) по специальности «Фельдшер». Окончил Донецкий медицинский институт (1975 ‑ 1981 гг.) по специальности «Врач эпидемиолог, гигиенист». Проходил аспирантуру в Центральном НИИ эпидемиологии г. Москва (1986 ‑ 1989 гг.). Ученая степень ‑ кандидат медицинских наук (степень присуждена в 1989 году, защита ‑ Центральный НИИ эпидемиологии г. Москва). Пройдены многочисленные курсы повышения квалификации по эпидемиологии и инфекционным заболеваниям.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.