Хлоазма
Рубрика МКБ-10: L81.1
Содержание
Определение и общие сведения [ править ]
Дерматоз относят к заболеваниям кожи из группы ограниченных меланодермий.
Этиология и патогенез [ править ]
Хлоазму у женщин можно наблюдать и при воспалительных заболеваниях половых органов (метриты, аднекситы и др.). У обоих полов хлоазма может возникнуть при заболеваниях печени (печеночные пятна), при гельминтозах, патологии щитовидной железы.
Клинические проявления [ править ]
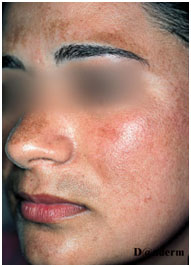
Пигментация развивается медленно в области кожи лба, щек, верхней губы в виде пятен однородного цвета, от желтого до темно-коричневого, расположенных нередко симметрично. Веки и подбородок пигментируются крайне редко. Величина пятен различна: нередко очаги хлоазмы занимают все лицо. Субъективные ощущения отсутствуют. Явлений воспаления или шелушения кожи в области хлоазмы тоже нет.
При хлоазме, связанной с беременностью, пигментируется не только лицо, но и соски, и ареолы молочных желез, белая линия живота, наружные половые органы. Обычно в I триместре беременности наблюдают пигментацию белой линии живота, особенно выраженную у блондинок. Пигментируется также и область вокруг пупка с усилением пигментации к концу беременности.
Хлоазма: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Хлоазма: Лечение [ править ]
В лечении используют солнцезащитные средства от ультрафиолета А и В, азелаиновую кислоту, отбеливающие кремы и поверхностные отшелушивающие средства.
Мелазма (хлоазма)
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения мелазмы
Оглавление
Мелазма (хлоазма, маска беременности, меланодермия, melasma, chloasma) — это хроническая рецидивирующая приобретенная дисхромия, обусловленная повышенной активностью эпидермально-меланиновых единиц. Эпидермально-меланиновая единица представляет собой объединение, которое состоит из одного меланоцита и нескольких кератиноцитов, способствуя переносу гранул пигмента из меланоцита в окружающие его кератиноциты.
В нашей компании Вы можете приобрести следующее оборудование для лечения мелазмы:
Мелазма возникает на участках кожи, которые подвергаются выраженной и/или регулярной инсоляции, чаще у женщин репродуктивного возраста. Она негативно влияет на качество жизни из-за высокой распространенности, поражения видимых областей лица и тела у молодых пациентов и относительной резистентности к терапии. Мелазмой страдают в основном женщины (90% случаев) любой расы, но чаще с темными фототипами кожи (IV–VI). Средняя распространенность заболевания в популяции колеблется от 8,8% до 40%. По некоторым данным, вероятность появления мелазмы во время беременности составляет 15–50%.
Хлоазмой называют мелазму, возникшую при беременности («маска беременности»). Слово «хлоазма» происходит от греческого «chloazein» (зеленый), тогда как «мелазма» — от греческого «melas» (черный). Поскольку хлоазма никогда не бывает зеленого цвета, правильнее называть ее мелазмой.
Этиология и патогенез
Важным этиологическим фактором мелазмы является наследственность. В одном из исследований с участием 324 женщин, страдавших данным заболеванием, 48% сообщили о его наличии у ближайших родственников. Мелазма практически всегда возникает у однояйцевых близнецов, тогда как у разнояйцевых братьев или сестер ее может не быть.
Еще одним фактором появления мелазмы является ультрафиолетовое излучение спектра В (UVB, 290–320 нм) и спектра А (UVA, 320–700 нм). Оно вызывает перекисное окисление липидов, способствуя увеличению числа активных форм кислорода, которые стимулируют меланоциты к активному синтезу пигмента.
Мелазма вызывается гормональными изменениями в организме. Причем это может быть не только беременность, но и прием оральных контрацептивов. У нерожавших женщин обычно нет значительного подъема уровня эстрогена или меланоцит-стимулирующего гормона (МСГ), однако у них в области поражений мелазмой наблюдается увеличение числа клеточных рецепторов к эстрогену. В постменопаузе мелазма может возникать на фоне приема препаратов с прогестероном (тогда как при назначении эстрогена ее обычно нет), что говорит о значительной роли этого гормона в патогенезе заболевания.
В целом же патогенез мелазмы изучен недостаточно хорошо. Отмечается, что в данном случае меланогенез отличается от загара и поствоспалительной гиперпигментации. При этом в процесс вовлекаются эпидермально-меланиновые единицы, тучные клетки и цитокины, продуцируемые фибробластами и эндотелием. В верхних слоях дермы встречаются аномалии, отличные от других приобретенных расстройств пигментации.
Клинические проявления
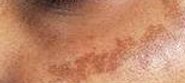
Заболевание проявляется как в виде одиночного поражения, так и в форме множественных очагов темно-коричневой или черной гиперпигментации, симметрично расположенных на лице и/или шее (рис. 1). Клинически выделяют 3 варианта локализации мелазмы:
До сих пор неясно, почему некоторые из областей лица могут оставаться интактными при мелазме. Считается, что это связано с плотностью сальных желез на коже и их активностью. В редких случаях мелазма клинически появляется на предплечье, что связано с приемом прогестерона.
Глубину залегания пигмента при мелазме можно выявить с помощью лампы Вуда — этот метод хорошо подходит для определения эпидермального меланина, но плохо оценивает дерму. Можно лишь косвенно судить о наличии меланина в дерме при голубоватом оттенке гиперпигментации в свечении лампы Вуда. К сожалению, у людей с темными фототипами кожи данный подход не работает.
Для оценки тяжести заболевания клиницисты обычно используют Индекс площади и тяжести мелазмы (Melasma Area and Severity Index, MASI) и Шкалу качества жизни при мелазме (Melasma Quality of Life scale, MELASQoL).
Рис. 1. Центрофациальная мелазма (Danish national service on dermato-venereology)
Принципы лечения
Гиперпигментация при мелазме появляется медленно и столь же медленно исчезает по мере лечения, поэтому врачам и пациентам следует запастись терпением.
Важным терапевтическим фактором является полное избегание солнечного света. Причем солнцезащитная косметика не может в полной мере защитить кожу, поскольку обычно блокирует только UVB диапазон, тогда как UVA попадает на кожу и продолжает ухудшать состояние болезни. Поэтому при мелазме рекомендовано носить закрытую одежду, шляпы с широкими полями и козырьками, находиться преимущественно в тени. Это не отменяет необходимости использования УФ-фильтров, хотя пациентам следует учитывать, что нельзя полагаться только на них.
В качестве осветляющего кожу ингредиента в ряде стран, где это разрешено, используют гидрохинон. Для повышения эффективности его сочетают с третиноином и/или гликолевой кислотой (благодаря отшелушивающему действию, они улучшают проникновение гидрохинона) и кортикостероидами (для снижения воспаления). В одном из исследований рецептура, содержащая 4% гидрохинон, 0,15% ретинол и антиоксиданты, за 12 недель применения значительно уменьшила пигментацию при мелазме. Важно помнить, что поскольку гидрохинон хорошо проникает через кожу и может всасываться в кровь, его нельзя применять во время беременности и кормления грудью. Кроме того, у него есть ряд серьезных побочных эффектов, поэтому с февраля 2001 года он запрещен в странах Европейского союза и в Швейцарии.
Транексамовая кислота действует сразу в нескольких направлениях: напрямую блокирует образование меланина в клетках, не позволяет ему накапливаться локально и рассеивает тот меланин, который уже присутствует в коже. В случае, когда необходимо воздействовать на более глубоко залегающие гранулы пигмента, транексамовую кислоту транспортируют в дерму с помощью липосомальных систем доставки.
Для лечения мелазмы можно использовать азелаиновую кислоту в форме 15% геля или 20% крема.
Нельзя не отметить возможности химических пилингов — рекомендуется гликолевая кислота (50–70%, рН 2,0–3,0), трихлоруксусная кислота 10–30%, раствор Джесснера (14% молочная кислота + 14% салициловая кислота + 14% резорцин), резорцин (20–50%).
Сообщалось о долгосрочном улучшении состояния рефрактерной мелазмы после микронидлинга — малоинвазивной процедуры, при которой кожа прокалывается короткими тонкими иглами, что приводит к стимуляции пролиферации фибробластов, высвобождению факторов роста и увеличению продукции коллагена. Однако точный механизм положительного эффекта данной процедуры при мелазме не установлен.
Для лечения мелазмы применяются такие виды аппаратной косметологии, как неаблятивный фракционный фототермолиз, IPL-терапия и короткоимпульсный Q-switched Nd:YAG лазер. Принцип действия фракционных лазеров — разрушение микроучастков эпидермиса и дермы с последующим их заживлением и образованием здоровой, свободной от дефектов кожи. Так, неаблятивный фракционный лазер Fraxel показал высокую эффективность в лечении мелазмы при выполнении 2–3 процедур с интервалом в 1 месяц. Неаблятивный фракционный фототермолиз является методом выбора у пациентов с IV фототипом кожи и выше, которым нельзя выполнять другие лазерные процедуры.
Для лечения мелазмы также активно применяется IPL-терапия. В этом случае мишенью для воздействия высокоинтенсивным импульсным светом является меланин. Данный метод дает хорошие результаты у пациентов со светлыми фототипами. Наконец, в случаях трудно поддающейся лечению мелазмы, развитие которой стимулируется тепловыми процедурами, применяют Nd:YAG Q-switched лазер, который также избирательно воздействует на меланин, но не нагревает кожу, благодаря сверхкороткой длительности импульса.
Хлоазма ( Мелазма )
Хлоазма — это очаговая гиперпигментация кожи различного размера, располагающаяся чаще всего на лице и имеющая четкие границы. Хлоазма имеет вид пятна светло-коричневого, коричневого или буроватого цвета. Может носить множественный характер. Диагноз устанавливается по типичной клинической картине и локализации пигментации, дополнительно проводят сиаскопию, дерматоскопию, исследуют состояние печени, гинекологической сферы и органов ЖКТ. Лечение хлоазмы сводится к использованию косметологических способов уменьшения насыщенности ее окраски. Применяются отшелушивающие и отбеливающие средства, дермабразия, лазерный пилинг, фотоомоложение, мезотерапия и криотерапия.
МКБ-10
Общие сведения
По своей сути хлоазма (мелазма) является приобретенным пигментным пятном. Ее образование обусловлено избыточным отложением пигмента меланина в ограниченном участке эпидермиса и расположенной под ним дермы. Наряду с веснушками, возрастными пигментациями и вторичными гиперпигментациями после перенесенных ожогов и глубоких дерматитов, хлоазма относится к наиболее часто встречаемым нарушениям пигментации кожи. У женщин хлоазма возникает значительно чаще, чем у мужчин (90% и 10% соответственно). Более широкая распространенность мелазмы отмечается среди народов азиатской и восточной групп.
Причины хлоазмы
На сегодняшний день клиническая дерматология не может назвать точные причины появления хлоазмы. Большинство исследователей склонны считать, что избыточное отложение меланина при хлоазме обусловлено происходящими в организме эндокринными и метаболическими нарушениями. Эту точку зрения подтверждает частое появление хлоазм у следующих групп людей:
Симптомы хлоазмы
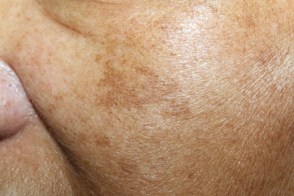
Хлоазма представляет собой усиленную пигментацию ограниченного участка кожи. Она имеет четкие неровные границы и не возвышается над окружающим кожным покровом. Окраска хлоазмы может колебаться в пределах различных оттенков коричневого цвета: светло-коричневая, желтоватая, темно-коричневая, буровато-коричневая. Размер хлоазм сильно варьирует. В одних случаях он составляет не более 1 см в диаметре, в других — хлоазма может занимать целые области на лице.
Излюбленное расположение хлоазм — это кожа лица: лоб, верхняя губа, переносица, щеки, периорбитальная область. Кожа век и подбородка, как правило, не затрагивается. В более редких случаях хлоазмы встречаются на внутренней поверхности бедер, в области средней линии живота и на груди. Пигментации чаще имеют одиночный изолированный характер, но могут быть множественными и при близком расположении сливаются друг с другом, образуя довольно обширные пигментированные зоны. Появление хлоазм не сопровождается зудом или болезненностью. Эстетический и психологический дискомфорт является единственным субъективным ощущением, которое хлоазма доставляет пациенту.
Отдельно выделяют околоротовую хлоазму девушек и пигментный околоротовый дерматоз, которые наблюдаются в основном у лиц женского пола. Эти заболевания характеризуются появлением вокруг рта симметричных коричневых пятен. Типично длительное течение, изменение насыщенности пигментации с течением времени и возникновение аналогичных пигментаций на коже носогубных складок и подбородка.
В станах Азии распространена «бронзовая хлоазма», получившая такое название благодаря специфическому бронзовому окрашиванию. Она встречается как у коренного населения, так и у проживающих в Азии европейцев. При переезде последних обратно на родину отмечается постепенное снижение интенсивности окраски хлоазмы и ее самопроизвольное исчезновение.
Диагностика
Для диагностики хлоазмы врачу-дерматологу достаточно провести осмотр образования, при опросе исключить его врожденный или поствоспалительный характер. Сиаскопия и дерматоскопия позволяют определить распространенность и глубину хлоазмы, что имеет значение для выбора метода лечения.
При выявлении хлоазмы необходим целый ряд дополнительных обследований, направленных на исследование желудочно-кишечного тракта и печени пациента. К ним относятся:
Дифференциальную диагностику хлоазмы проводят с профессиональной меланодермией, вторичными гиперпигментациями, монгольским пятном, пограничным пигментным невусом, при особо больших размерах хлоазмы — с гигантским пигментным невусом.
Лечение хлоазмы
Пациентам с хлоазмами рекомендовано избегать излишнего ультрафиолетового облучения и применять солнцезащитные средства с SPF 25-30. Необходима коррекция существующих обменных и гормональных нарушений. С целью нормализации обмена меланина назначают витаминотерапию: аскорбиновую и фолиевую кислоту, рибофлавин, витамины группы В.
Следует отметить, что специфических методов коррекции пигментного обмена или удаления хлоазм пока не существует. В лечении применяются в основном косметологические способы уменьшения интенсивности пигментации. Они имеют два направления: уменьшение выработки меланина в коже и отшелушивание рогового слоя эпидермиса в зоне пигментации.
Лечебная косметика
Уменьшению меланинообразования способствуют следующие группы веществ: ингибиторы тирозиназы (койевая кислота, арбутин); ингибиторы синтеза пигмента в меланоцитах (азелаиновая кислота, гидрохинон); производные витамина С. Большинство этих веществ токсичны, особенно гидрохинон. Однако их применение продолжается, поскольку дает заметный эффект. Указанные средства входят в состав различных отбеливающих кремов и мазей. Серные мази и белая осадочная ртуть также обладают отбеливающим действием.
Методы профессиональной косметологии
К отшелушивающим средствам относятся: лимонная и молочная кислота, альфа-гидроксикислоты, гликолиевая кислота. Эти вещества используются для проведения химического пилинга. При хлоазме применяется:
Хороший эффект дают аппаратные методы: дермабразия, лазерный пилинг. Устранению хлоазмы, как и других пигментаций, способствуют фотоомоложение, лазерная косметология, криомассаж, Биоревитализация кожи с применением гиалуроновой кислоты и мезотерапия отбеливающими коктейлями приводят к нормализации обменных процессов кожи, в том числе и пигментного.
Все используемые в лечении хлоазмы методы требуют неоднократного и комплексного применения. При хлоазме беременных лечение лучше не проводить, поскольку в этот период существует масса противопоказаний, а после родов такая хлоазма обычно проходит самостоятельно.
Мелазма код по мкб 10
Результаты эпидемиологических исследований по заболеваемости мелазмой пока не опубликованы. Ограниченность сведений связана также с тем, что многие пациенты предпочитают пользоваться отбеливающими препаратами, продающимися без рецепта, а не консультироваться у дерматолога. Хотя болеют преимущественно женщины, мужчины не являются исключением и составляют примерно 10% больных мелазмой.Поражаются представители всех рас, однако мелазма намного чаще встречается у людей с более темным цветом кожи испанского, восточного и индокитайского происхождения, которые живут в местах с сильным солнечным излучением. У таких лиц, особенно у женщин, мелазма появляется в довольно раннем возрасте. Мелазма часто встречается у лиц с черной кожей.
Точная причина мелазмы неизвестна. Возникновение заболевания приписывают воздействию, солнечного света и генетической предрасположенности.В этиологии и патогенезе этого заболевания предполагают участие многих факторов. Считается, что в патогенезе заболевания определенную роль играют природные и синтетические гормоны эстроген и прогестерон. Это происходит вследствие ассоциации заболевания с беременностью, приемом оральных контрацептивов и опухолями яичников. Обширные исследования эндокринологических параметров у пациенток с мелазмой показали повышение уровней лютеинизирующего гормона (ЛГ) и более низкие уровни эстрадиола в сыворотке. Эти аномалии являются свидетельством легкой субклинической дисфункции яичников. Было показано, что гормональный профиль больных мелазмой мужчин также отклоняется от нормы с повышением уровней циркулирующего ЛГ и снижением уровней тестостерона в сыворотке. Хотя механизм воздействия эстрогена на ухудшение мелазмы неизвестен, сообщалось, что меланоциты содержат рецепторы эстрогенов, которые стимулируют гиперактивность этих клеток.
Применение косметических средств с определенными компонентами (оксидированной линолиевой кислотой, салицилатами, консервантами и т.п.) и употребление некоторых лекарств (противосудорожных препаратов и т.п.), а также фотосенсибилизирующих веществ часто рассматриваются в качестве этиологических факторов.
Количество гиперпигментированных пятен может варьировать от единичного очага до множества пятен, расположенных обычно симметрично на лбу, щеках, крыльях носа, верхней губе (мелазма в виде усов), подбородке и иногда в области декольте. Мелазма не поражает слизистые оболочки.
В зависимости от локализации очагов различают три клинические формы мелазмы: центрофациальная, назолабиальная и мандибулярная (в области подбородка). Гистологически мелазму классифицируют на три типа: эпидермальную, дермальную и смешанную. Гистологический тип мелазмы определяют с помощью исследования под лампой Вуда.
Эта классификация имеет важное значение для прогнозирования эффективности лечения. Пациенты с эпидермальным типом мелазмы гораздо лучше реагируют на применение депигментирующих препаратов. В случае отложения меланина в дерме устранение пигмента зависит от транспортировки действующего вещества через макрофаги, поэтому пигментация не поддается действию депигментирующих средств.
Диагноз устанавливают клинически. Первоначальная беседа с пациентом должна дать всю значимую информацию (беременность, применение оральных контрацептивов, раса, реакция на воздействие солнечного излучения). Применение лампы Вуда помогает классифицировать мелазму на три описанных выше гистологических типа.
Мелазма является косметической проблемой, которая иногда причиняет большие эмоциональные страдания. В настоящее время нет эффективного универсального препарата для лечения мелазмы. Большинство существующих методов могут временно обесцветить мелазму, но состояние обычно рецидивирует. Однако имеются различные терапевтические модальности, которые могут принести значительную пользу. Перед тем как пытаться лечить мелазму, важно учесть те факторы, которые связаны с аномальной пигментацией.
Целью терапии мелазмы должно быть: а) замедление пролиферации меланоцитов; б) замедление формирования меланосом и в) усиление их деградации.
Общие терапевтические рекомендации
Отбеливающие препараты
Из многочисленных веществ, которые применялись в разное время для лечения мелазмы, наиболее эффективным является ГХ. Способ действия ГХ в качестве депигментируюшего вещества основывается на следующих свойствах:
Эффективность ГХ напрямую связана с концентрацией препарата, составом вещества- основы и химической стабильностью конечного продукта. Концентрации ГХ варьируют от 2% (безрецептурный продукт) до 10%, причем последняя концентрация прописывается ex tempore в торпидных случаях. Такие ex tempore препараты ГХ часто оказывают эффект у пациентов, которые не реагировали на более низкие концентрации. При контролируемом применении и мониторинге побочные эффекты этих препаратов минимальные.Наиболее подходящим веществом-основой для лекарственной формы является либо водно-спиртовой раствор (равные части пропилен гликоля и абсолютного этанола), либо гидрофильная мазь, либо гель, содержащий 10% а-гидроксильных кислот (АГК).Химическая стабильность лекарственных форм ГХ имеет большое значение. ГХ легко окисляется и теряет свою действенность. Поэтому для сохранения стабильности лекарственной формы необходимо использовать антиоксиданты, такие как 0, 1 % бисульфат натрия и 0, 1 % аскорбиновая кислота.
С учетом желаемой концентрации ГХ, вещества-основы и химической стабильности можно назначить следующий препарат
Аскорбиновая кислота (для профилактики осложнений)
Комбинация гидрохинона и других веществ
Было показано, что эффект осветления кожи, присущий ГХ, можно усилить, добавляя различные местные вещества, такие как третиноин и кортикостероиды. Была предложена следующая комбинация (формула Klingman и Willis):
Третиноин стимулирует клеточный обмен, способствуя быстрой потере пигмента посредством эпидермофореза. Более того, он действует как слабый раздражитель и поэтому облегчает эпидермальную пенетрацию ГХ. Третиноин действует как антиоксидант, препятствуя окислению ГХ. Кортикостероиды могут замедлять синтез меланина, подавляя общую метаболическую активность клетки. К тому же кортикостероиды могут снять раздражение, вызываемое ГХ и/или третиноином. Депигментация начинается в пределах 3 нед. после применения препарата 2 раза в день в течение максимум 5-7 нед. Эту формулу нельзя сохранить посредством антиоксидантов, и поэтому она не должна быть старше 30 дней.
Небольшая модификация формулы Klingman и Willis:
В этой формуле третиноин в концентрации 0, 05% и гидрокортизон в концентрации 1% применяются вместо дексаметазона. Снижение концентрации третиноина и применение нефторированного стероида направлено на то, чтобы свести к минимуму раздражение, вызываемое третиноином, и устранить местные эффекты стероидов. Эти две формулы следует хранить в бутылочке темного стекла объемом 25 мл с плотной пробкой в холодильнике при температуре 2-3°С.
Азелаиновая кислота (АЗК)
Поверхностный и средней глубины химический пилинг применяется для лечения мелазмы у светлокожих людей. Все типы химического пилинга, и особенно трихлоруксусная кислота и АГК в различных концентрациях, применялись как в качестве ионотерапии, так и в комбинации с другими депигментирующими веществами. Подчеркивается, однако, что реакция мелазмы на химический пилинг довольно непредсказуемая: тенденция к изменениям пигментации имеется, но у темнокожих людей мелазма может ухудшиться после химического пилинга в результате поствоспалительной гиперпигментации.
Альтернативные и экспериментальные методы лечения
В последние несколько лет мелазму пытались лечить различными видами лазеров, но, к сожалению, без значительного успеха. В то время как при лечении очагов лентиго специальные лазеры для пигментных образований с модуляцией добротности давали отличный результат, их применение при мелазме было неэффективным и часто приводило к гиперпигментации. Применение рубинового лазера с модуляцией добротности вначале дало некоторые положительные результаты, особенно у пациентов со светлым цветом кожи и мелазмой эпидермального типа, однако при прекращении лечения быстро наступал рецидив. Поскольку лечение лазером не лишено побочных действий (гиперпигментация, незначительный рубец, атрофия и др.), роль лазера в лечении мелазмы еще предстоит определить. Обнадеживающие результаты наблюдались при лечении более торпидной мелазмы дермального типа с помощью корректировки поверхности кожи лазером (ИАГ-лазеры: пульсирующие / сканированный СО2 или эрбий) с целью удаления поверхностных участков кожи, включая аномальные меланоциты. У пациентов с торпидной меланомой, которые получали лечение эрбиевым ИАГ-лазером (2940 нм), значительное осветление пигментации наблюдалось через 6 мес. после процедуры, несмотря на возникавшую вначале поствоспалительную гиперпигментацию практически у всех пациентов. Еще один подход к лечению мелазмы дермального типа включает обработку поверхности кожи пульсирующим СО2-лазером, а затем применение лазера на александрите с модуляцией добротности для селективного устранения меланина в дерме.
Это метаболический продукт грибов, который тормозит катехолазную активность тирозина. Она применялась в качестве монотерапии в концентрации 2-4%, а также в комбинации с 2% ГХ на основе геля с АГК.
Препарат также обладает способностью блокировать выработку пигмента с помощью фермента тирозиназы. Он доступен как местно, так и перорально и может быть рассмотрен у пациентов, у которых гидрохинон или другие комбинированные местные препараты не дали результатов. Транексамовую кислоту, также можно использовать для поддерживающей терапии после достижения эффекта от гидрохинона. Транексамовая кислота противопоказана пациентам с тромбозом глубоких вен или принимающим оральные контрацептивы, т.к. препарат повышает свертывание крови.Стандартная доза составляет 250-500 мг 2 раза в день. Местное лечение проводится растворами 2% или 3% концентрации.
Негидрохиноновый топический космецевтик изготовлен из цистина. 5% крем содержит гидрохлорид цистеамина, ингибирующий синтез меланина.Наносится как маска, которую в дальнейшем необходимо смыть.
Пероральный антиоксидант,содержащий в своем составе экстракт листьев папоротника,флебодиум золотистый, желатин, лютеин, ликопин, витамины: Е, D,С; Е171, Е172, Е132, обеспечивает дополнительный уровень защиты от свободных радикалов в солнечном, инфракрасном и видимом свете, которые могут повредить кожу.Принимают по 1 капсуле в день в течении 1-2 месяцев.
Эффективность всех перечисленных выше веществ требует дальнейших исследований.
Подходы к лечению мелазмы можно суммировать следующим образом.
Имеются противопоказания.Проконсультируйтесь с врачом