Меланоформный невус (D22)
Кожи перианальной области
Кожи грудной железы
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Меланоформный невус неуточненный
Рубрика МКБ-10: D22.9
Содержание
Определение и общие сведения [ править ]
Семейный синдром множественных атипичных пигментных пятен
Синонимы: ВК-невус, семейный невус Кларка, семейный диспластический невус, синдром меланома-рак поджелудочной железы, атипичный меланоформный (меланоцитарный) невус.
Семейный синдром множественных атипичных пигментных пятен является наследственным генодерматозом, характеризуется наличием множественных меланоцитарных невусов (часто> 50) и семейной историей развития меланомы. Также у пациентов имеется повышенный риск развития рака поджелудочной железы и других злокачественных опухолей.
Распространенность неизвестна. Синдром семейного диспластического невуса наследуется по аутосомно-доминантному типу с неполной пенетрантностью.
Этиология и патогенез [ править ]
Синдром атипичного меланоформного (меланоцитарного) невуса связан с мутациями в локусе 16P гена-супрессоре опухолей CDKN2A (9p21), участвующего в ингибирования клеточного цикла. Тем не менее, примерно 60% больных с синдромом не имеют мутации CDKN2A.
Клинические проявления [ править ]
Меланоформный невус неуточненный: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальный диагноз включает кожные нейрофибромы, протоковую аденокарциному поджелудочной железы, а также нейрофиброматоз 1-го типа.
Меланоформный невус неуточненный: Лечение [ править ]
Прогноз плохой при развитии рака поджелудочной железы. Ранняя диагностика и лечение меланомы, как правило, приводит к улучшению прогноза.
Профилактика [ править ]
Прочее [ править ]
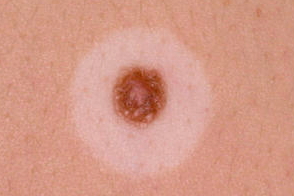
Невус Сеттона клинически представляет собой меланоцитарный невус, окруженный зоной депигментации в виде ореола. Некоторые авторы относят невус Сеттона к разновидностям витилиго.
Возникает галоневус обычно у детей и лиц молодого возраста, нередко страдающих витилиго. Располагается на любом участке кожного покрова, чаще на спине. Представляет собой коричневую папулу диаметром около 0,5 см, окруженную четко очерченным депигментированным ободком. Центральная папула обычно является пограничным, внутридермальным или сложным меланоцитарным невусом. Невус Сеттона может быть множественным. Возможен спонтанный регресс, после которого остается депигментированный участок.
Клиническая картина невуса Сеттона настолько характерна, что его трудно спутать с другим заболеванием.
Эпидермальный невус (ЭН) представляет собой доброкачественный порок развития кожи.
Выделяют локализованную, воспалительную и системную формы ЭН.
— Локализованный невус представляет собой ограниченный очаг поражения, состоящий из экзофитных одиночных или множественных папилломатозных образований, тесно прилежащих друг к другу, округлых, овальных или неправильных очертаний, цвета нормальной кожи или с разной степенью пигментации, с гладкой или (чаще) веррукозной поверхностью.
— При системном невусе очаги располагаются линейно, в виде гирлянд, большей частью монолатерально, иногда в сочетании с дефектами развития глазных яблок, аномалиями скелета (особенно костей черепа) и энцефалопатией.
— Воспалительный невус имеет вид обычно уплотненных, линейных веррукозных изменений на воспаленном основании, нередко псориазиформных, иногда сопровождающихся зудом.
Диагноз ставят на основании данных клинического обследования и биопсии.
Характерными патоморфологическими признаками являются папилломатоз и бородавчатый гиперкератоз. При воспалительной форме в сосочковом слое дермы определяются неспецифический мононуклеарный инфильтрат, а в эпидермисе очаговый паракератоз; кроме того, морфологические изменения могут напоминать таковые при псориазе.
Применяются электрокоагуляция, лазерное испарение, дермабразия, которые являются методами выбора в зависимости от локализации и площади поражения.
В некоторых случаях при небольших по площади очагах и с учетом психоэмоционального состояния пациента возможна химиодеструкция.
Синонимы: фолликулярный кератотический невус, Comedo Nevus
Комедоновый невус может существовать с рождения либо проявиться в пубертатном или более позднем периоде жизни.
Клинически комедоновый невус представлен множественными комедонами, сгруппированными в виде лентообразных тяжей различной протяженности или скоплений иной конфигурации, обычно односторонней локализации, но описаны и двусторонние варианты. Как правило, локализация комедонового невуса связана с наличием волосяных фолликулов, хотя на волосистой части головы он возникает редко. Резко расширенные фолликулярные каналы округлой или овальной формы, содержат роговое вещество, с трудом поддающееся удалению. Течение обычно бессимптомное, но при повреждении стенки фолликула осложняется воспалением различной степени выраженности.
Шпилюс-невус (пятнистый невус, герпетиформный лентигинозный невус) отличается тем, что на фоне светло-коричневого крупного пятна (в диаметре от 3 до 20 см) выявляются мелкие (около 0,5 см в диаметре) множественные округлые пятна или папулы интенсивно-коричневого цвета с четкими границами. Мелкие темные пятна на фоне крупного более светлого пятна почти всегда выявляются в более поздние сроки его существования.
Cоединительнотканные невусы могут быть одиночными или множественными, спорадическими или семейными. Они могут возникать как изолированные поражения кожи или они могут быть связаны с развитием целоо ряда синдромов.
Причина неизвестна. Возраст начала зависит от типа поражения. Коллагеномы и эластомы, как правило, возникают постпубертатном периоде. При синдроме Бушке-Оллендорфа, изменения кожи не могут быть наблюдаться в зрелом возрасте. Муцинозный невус может присутствовать при рождении, в детстве или в подростковом возрасте.
Хирургическое иссечение необходимо, если пациент хотел бы удалить поражение в косметических целях. Операция не может быть рекомендована, если присутствуют большие или множественные поражения.
а. Монгольское пятно — врожденное серовато-синее пятно на коже поясничной и крестцовой области. Напоминает синяк; к 3—4 годам обычно исчезает.
б. Голубой невус — обычно одиночное сине-черное пятно или бляшка диаметром не более 6 мм; примерно в половине случаев локализуется на тыльной поверхности кистей и стоп либо поблизости. Лечения не требует.
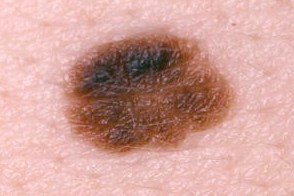
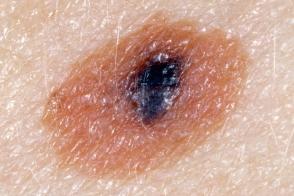
в. Диспластический невус, известный также как невус Кларка и атипичное родимое пятно, содержит пролиферирующие атипичные меланоциты. Это приобретенное новообразование в виде пятна или бляшки неправильной формы с размытыми, нечеткими границами. Цвет — от бронзового до темно-коричневого; размеры — больше, чем у невоклеточных невусов (превышают 6 мм). Возникает на любых участках тела, но чаще всего на туловище. Появление диспластического невуса у больного с меланомой в семейном анамнезе расценивают как признак высокого риска меланомы. Больным этой группы показано диспансерное наблюдение с осмотром всех кожных покровов каждые 6—12 мес. Хирургическое удаление невуса не позволяет предотвратить меланому. Спорадические диспластические невусы (то есть возникающие у больных с неотягощенным анамнезом), по-видимому, не связаны с повышенным риском меланомы.
Источники (ссылки) [ править ]
Меланоцитарный невус код мкб
Диспластический меланоцитарный невус занимает промежуточную позицию в спектре заболеваний между распространенными приобретенными невусами и злокачественной меланомой кожи. Он считается потенциальным предшественником меланомы и маркером лиц с высоким ее риском. Синдром атипичных невусов и меланомы определяется как наличие большого количества (> 50) меланоцитарных невусов, причем некоторые из них имеют атипичные признаки.
Диспластические невусы подразделяются на семейные (синдром атипичного невуса) и спорадические в зависимости от наличия в семейном анамнезе меланомы кожи.Встречаются у 5% белого населения США и у 1, 8-18% населения других стран.Присутствуют почти у всех пациентов с семейной меланомой и у 30-50% пациентов со спорадической меланомой кожи. Преимущественно поражаются лица белой расы. Предпочтения по половому признаку отсутствуют. Зарегистрирована семейная распространенность. Большинство диспластических невусов появляются в детстве и подростковом возрасте, иногда в период кризисов. Спорадические очаги могут появляться в любое время жизни (вплоть до 60 лет).
В случае семейных невусов имеет место аутосомно-доминантный способ наследования с довольно высокой пенетрантностью. В качестве причинных признаются многие гены, включая 1р36, 9р21. Предполагается полигенная этиология. Воздействие солнца, особенно острое и периодическое, считается фактором, способствующим развитию заболевания. Однако невусы могут возникать и на полностью закрытых участках тела. Состояние иммунодефицита способствует прогрессированию в злокачественное новообразование. Определенную роль играют эндокринные и пищевые факторы, а также воздействия окружающей среды.
Общие характерные признаки
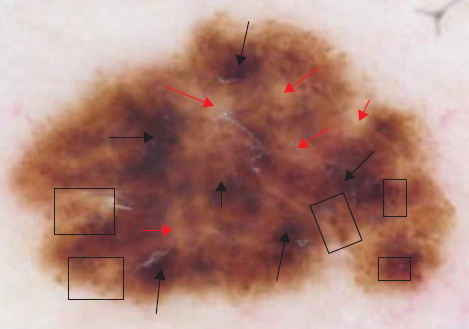
Критерии клинической диагностики диспластического невуса
 |
Клинические подтипы
 |  | 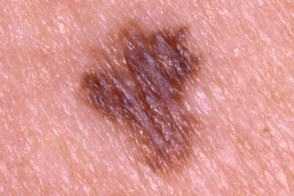 |
| по типу яичницы | мишеневидный | лентигинозный |
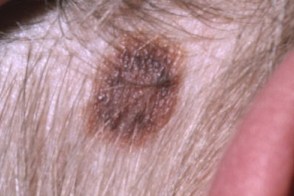 | 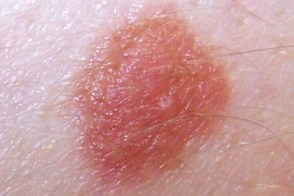 | 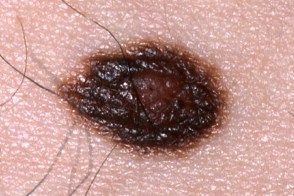 |
| подобный себорейному кератозу | эритематозный | меланома-подобный |
Течение и прогноз
Диспластические невусы, как правило, начинают появляться позже, чем приобретенные меланоцитарные невусы, незадолго до начала полового созревания, и продолжают появляться на протяжении многих лет, до самой старости. Для них нехарактерна инволюция (по крайней мере, они подвергаются ей гораздо реже, чем приобретенные невусы). В отличие от диспластического невуса приобретенные меланоцитарные невусы никогда не появляются у пожилых, а те, которые есть, в пожилом возрасте исчезают.
Хотя большинство очагов остаются стабильными или развиваются в доброкачественный дермальный меланоцитарный невус, атипичный невус является одним из наиболее важных предшественников злокачественной меланомы кожи. Пациенты с синдромом семейных или атипичных спорадических невусов имеют повышенный риск развития меланомы. Анатомическая ассоциация с диспластическими невусами наблюдалась у 8-35% пациентов со спорадической меланомой, примерно у 70% пациентов с семейной меланомой и более чем у 90% лиц с синдромом семейного атипичного невуса и меланомы.
В США риск развития меланомы в течение жизни оценивается в 0, 8% для населения. У пациентов с атипичным невусом риск меланомы значительно возрастает и достигает 6% или даже 10-15%, если она присутствует в семейном анамнезе. Риск меланомы возрастает с увеличением числа невусов, увеличением атипичных характеристик и при наличии диспластического невуса или меланомы в семейном анамнезе. Меланома у пациентов с диспластическим невусом может возникать либо de novo (на нормальной коже), либо в пределах ранее существовавшего невуса, чаще всего в возрасте старше 30 лет.
В клиническом установлении диагноза помогают дерматоскопия или эпилюминесцентная микроскопия. Исследование под лампой Вуда акцентирует эпидермальную гиперпигментацию очага. Гистологическое исследование подтверждает диагноз.
Дерматоскопия
Гистологическое исследование
Эпидермис атрофичен и обычно содержит большое количество меланина.В базальных отделах эпидермиса определяется пролиферация атипичных меланоцитов с длинными отростками, часто принимающих веретеновидную форму, с вакуолизированной цитоплазмой и гиперхромными ядрами с выраженным полиморфизмом. При прогрессировании заболевания атипичные меланоциты группируются в гнезда. Встречаются многоядерные меланоциты.В субэпидермальных отделах дермы обнаруживают меланофаги, дистрофические изменения коллагена, иногда воспалительный инфильтрат из лимфоцитов и плазматических клеток.
Диспластический меланоцитарный невус дифференцируют с:
Общие терапевтические рекомендации
Лечение зависит от числа невусов наличия меланомы кожи в анамнезе и семейного анамнеза (наличие у родственников атипичного невуса и меланомы кожи)
Рекомендуемые методы лечения
К очагам, которые требуют эксцизии, относятся:
Полная хирургическая эксцизия является лечением выбора. Достаточно начальных границ шириной 5 мм. Если очаг атипичный или переходит на границы, необходима эксцизия с чистыми границами. При выраженных атипичных признаках рекомендуется повторная эксцизия с границами 5—10 мм. За эксцизией должно всегда следовать гистологическое исследование, чтобы исключить злокачественность.
Следует избегать лазеров, электрохирургии, криотерапии и других вариантов лечения, в результате которых происходит физическая деструкция очага, поскольку эти методы не позволяют провести гистологическое исследование очага.
Меланоцитарный невус код мкб
Чаще всего поражает подростков и молодых взрослых, общая заболеваемость составляет 1 % у лиц младше 20 лет. Нередко встречаются семейные случаи. 18-26% всех пациентов имеют витилиго. Более того, галоневус может быть предвестником витилиго.
Меланоцитарный невус, который часто спонтанно регрессирует, может быть распространенным приобретенным (внутридермальным или сложным) невусом, врожденным или атипичным меланоцитарным невусом, невусом Шпитц или голубым невусом.
Галоневус возникает в результате иммунного ответа (как клеточного, так и гуморального), направленного или против антигенноизмененных невусных клеток, подвергающихся диспластическим изменениям, или против неспецифично измененных невусных клеток в ответ на различные влияния. В процесс регрессии центрального невуса вовлечены механизмы иммунитета. Цитокины могут действовать как медиаторы в развитии белого ореола.
Клинически галоневус состоит из центрального пятна или папулы однородного темно-коричневого или розового цвета с четкой границей правильной формы, которые окружены симметричным, круглым или овальным, гипопигментированным или белым кольцом, четко отграниченным от окружающей кожи. Очаг не вызывает симптомов, может присутствовать легкий зуд. Чаще всего высыпание располагается на туловище, особенно на спине. Однако может поражаться любой участок кожи. У 25-50% пациентов присутствуют множественные очаги.
Ореол образуется вокруг возникшего ранее меланоцитарного невуса в течение месяцев. Заболевание протекает различно. Лишь изредка очаг остается неизменным. Чаще центральный невус спонтанно регрессирует полностью, затем следует репигментация белого ореола. Этот процесс занимает месяцы и годы. В одних случаях депигментированное пятно остается, в других ореол вновь приобретает пигментацию, а центральный невус остается неизменным.
Злокачественные трансформации могут осложнить галоневус. Иногда ореол может образоваться вокруг первичной злокачественной меланомы. У взрослых старшего возраста неожиданное возникновение множественных галоневусов ассоциируется с развитием первичной кожной злокачественной меланомы на другом участке.
Диагноз устанавливается легко, исходя их характерной клинической картины. Однако очень важно оценить центральный невус на наличие злокачественности, поскольку ореол может образовываться вокруг первичной злокачественной меланомы кожи. Большое значение имеют семейный анамнез и общий осмотр кожи на наличие галоневусов, диспластических невусов, витилиго или меланомы кожи. Для исключения злокачественности может потребоваться гистологическое исследование.
Гистологически имеет характерные признаки любого из трех основных типов невусов, густой воспалительный инфильтрат, содержащий, кроме невусных клеток, лимфоциты, гистиоциты, иногда проникающие в нижние слои эпидермиса. В зоне депигментации отсутствуют меланоциты и увеличенное количество белых отростчатых эпидермоцитов (клетки Лангерганса).
Распространенный приобретенный меланоцитарный невус с ореолом необходимо отграничивать от других пигментных невусов с ореолом, а именно:
Асимметричный неправильной формы ореол, окружающий крупный очаг с выраженной неравномерностью окраски, может указывать на наличие феномена ореола на первичной кожной злокачественной меланоме.
При наличии меланоцитарных очагов с ореолом можно предположить:
Галоневусы с доброкачественной клинической картиной не требует эксцизии. Паццента следует успокоить и периодически контролировать. Очаги с атипичными клиническими проявлениями необходимо подвергнуть эксцизии для гистологического исследования. Лица старше 40 лет, а также пациенты с меланомой кожи или диспластическими невусами в семейном анамнезе должны быть тщательно обследованы на наличие злокачественной меланомы кожи.
Меланоцитарный невус код мкб
Почти у 50% больных невус сальных желез локализуется в области головы (волосистая часть, лоб, центрофациальная и периаурикулярная области) и на гениталиях.Обычно присутствует единственный очаг.Он представляет собой линейную или овальную, слегка приподнятую над уровнем кожи безволосую бляшку желтого, оранжевого или телесного цвета диаметром 1-3 см.Очаг проходит три стадии развития, которые соответствуют стадиям созревания сальных желез в детском возрасте, в период полового созревания и в зрелом возрасте.
Невус сальных желез детского возраста
Невус сальных желез пубертатного периода
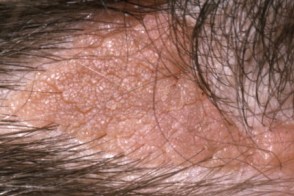 В период полового созревания очаг утолщается и становится крупнее.На этой стадии очаги легко травмируются и могут быть болезненными, а на их поверхности формируются многочисленные, тесно расположенные папулы, более интенсивно окрашенные (от желтых до темно-коричневых, иногда розовых) и приобретающие часто веррукозный характер. В период полового созревания очаг утолщается и становится крупнее.На этой стадии очаги легко травмируются и могут быть болезненными, а на их поверхности формируются многочисленные, тесно расположенные папулы, более интенсивно окрашенные (от желтых до темно-коричневых, иногда розовых) и приобретающие часто веррукозный характер. |
Невус сальных желез зрелого возраста
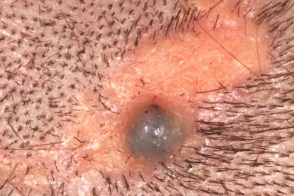 Третья стадия эволюции происходит в зрелом возрасте. Примерно 20-25 % очагов подвергаются неопластическим изменениям и могут развиваться в доброкачественные или злокачественные опухоли кожи. Такое изменение наблюдается по мере того, как новый узел или эрозия развиваются в пределах ранее стабильного невуса сальных желез. Третья стадия эволюции происходит в зрелом возрасте. Примерно 20-25 % очагов подвергаются неопластическим изменениям и могут развиваться в доброкачественные или злокачественные опухоли кожи. Такое изменение наблюдается по мере того, как новый узел или эрозия развиваются в пределах ранее стабильного невуса сальных желез. |
Церебриформный невус сальных желез
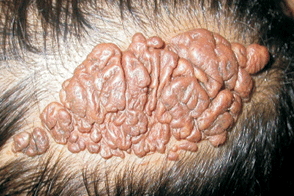 Особый вариант себорейного невуса, наблюдающийся в стадии пубертатного периода и характеризующийся образованием массивных бляшек с извилинами, напоминающими мозговые, в бороздах между которыми может наблюдаться рост коротких терминальных волос.Локализация такого невуса аналогична классическому, на туловище он располагается по линиям Блашко. Особый вариант себорейного невуса, наблюдающийся в стадии пубертатного периода и характеризующийся образованием массивных бляшек с извилинами, напоминающими мозговые, в бороздах между которыми может наблюдаться рост коротких терминальных волос.Локализация такого невуса аналогична классическому, на туловище он располагается по линиям Блашко. |
Синдром себорейного невуса
| Редкий факоматоз, включающий поражения кожи, центральной нервной, сердечно-сосудистой систем, опорно-двигательного аппарата, глаз и мочеполовых органов в различных комбинациях.Регистрируются спорадические случаи с частотой 1:1000 новорожденных без гендерной и этнической предрасположенности. |
Очаг поражения кожи обычно имеет более распространенный и линейный характер, чем классический невус, располагается унилатерально по линиям Блашко и ограничивается средней линией тела. В отдельных случаях обнаруживаются проявления в полости рта в виде линейно расположенных папилломатозных бляшек на слизистых губ, твердого и мягкого нёба, языка.
Эпилепсия отмечается у 67% больных, задержка умственного развития у 61%. Нередко обнаруживают гемипарезы, гемипараличи черепно-мозговых нервов, различные аномалии головного мозга (гемимегалэнцефалию, агенезию мозолистого тела, расширение желудочков, арахноидальные кисты)
Офтальмологическая патология, наблюдаемая примерно у 60% больных, включает помутнение роговицы, катаракту, стеноз протоков слезных желез, эктопию слезных желез с вторичным эктропионом, колобому, аномалии зрительного нерва, увеличение одного из глазных яблок и др.
Скелетная патология отмечается в 50% случаев. Наблюдаются краниофациальные аномалии (ассиметрия костей черепа, дисплазия клиновидной кости, одонтогенные опухоли нижней челюсти, односторонняя гипоплазия гайморовых пазух), spina bifida, аплазия ребер.
Сердечно-сосудистые аномалии наблюдаемые в 12-33% случаев, включают дефекты межжелудочковой перегородки, недостаточность трехстворчатого клапана, аневризмы и стенозы аорты, сонной и почечной артерий.
Мочеполовые органы поражаются в 10% всех случаев и обычно представлены подковообразными почками, кистами почек, удвоением мочеточников, гидронефрозом, гипоспадией, крипторхизмом и опухолями яичек.
Синдром «SCALP»
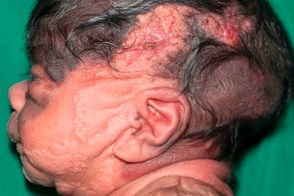 (Sebaceous nevus syndrome + CNS malformations + Aplasia cutis congenita + Limbal dermoid + Pigmented nevus syndrome).Редкий факоматоз, для которого характерны ассоциации синдрома невуса сальных желез и врожденной аплазии (как правило, на коже головы и лица) в сочетании с лимбальной дермоидой глаза, гигантским врожденным меланоцитарным невусом и различными нарушениями центральной нервной системы, включая судороги, гидроцефалия, нейрокожный меланоз и арахноидальные кисты. (Sebaceous nevus syndrome + CNS malformations + Aplasia cutis congenita + Limbal dermoid + Pigmented nevus syndrome).Редкий факоматоз, для которого характерны ассоциации синдрома невуса сальных желез и врожденной аплазии (как правило, на коже головы и лица) в сочетании с лимбальной дермоидой глаза, гигантским врожденным меланоцитарным невусом и различными нарушениями центральной нервной системы, включая судороги, гидроцефалия, нейрокожный меланоз и арахноидальные кисты. |
Течение невуса сальных желез
Невус сальных желез остается стабильным в течение детства и подвергается предсказуемым изменениям в возрасте полового созревания.В зависимости от локализации невус сальных желез может обезображивать человека. Неопластические изменения происходят в зрелом возрасте достаточно часто, так что у некоторых детей целесообразна профилактическая эксцизия невуса в период полового созревания.Примерно в 20-25 % случаев очаги подвергаются неопластическим изменениям:
Диагноз ставится на основании клинической картины, дерматоскопи и биопсии очага поражения.
Дерматоскопия
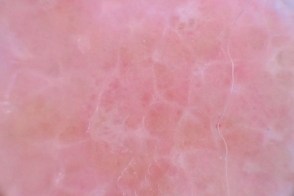 Розовые-оранжевые бесструктурные области, лишенные волос, ассоциированные с беловатой сетью Розовые-оранжевые бесструктурные области, лишенные волос, ассоциированные с беловатой сетью |
Гистологическое исследование
Гистологические характеристики варьируют в зависимости от возраста пациента.
Рекомендуется полная эксцизия всего очага.Крупные очаги можно иссекать частями, не беспокоясь при этом о возможном инициировании злокачественного процесса. Очаги больших размеров на волосистой части головы легче исправить в младенческом периоде.