Послеродовой мастит
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением). Заболевание может р
Послеродовой мастит (ПМ) — воспалительное заболевание молочной железы (МЖ) бактериального характера, развивающееся после родов и связанное с процессом лактации (МКБ-10:091. Инфекции молочной железы (МЖ), связанные с деторождением).
Заболевание может развиваться в родильном доме или после выписки («отсроченный»). В настоящее время ПМ развивается преимущественно во внебольничных условиях на 2–4-й неделе послеродового периода.
Частота ПМ составляет 3–8% от общего числа родов. Частота гнойного ПМ колеблется от 2 до 11%. Крайне редко развивается мастит во время беременности (0,1–1% по отношению ко всем больным маститом). В структуре гнойно-воспалительных заболеваний в гинекологии ПМ достигает 5–65%.
У 90% больных поражается одна молочная железа, причем правосторонний ПМ встречается в 55%, левосторонний — в 34%, двусторонний — в 10% случаев.
Основными возбудителями ПМ являются Staphylococcus aureos (70–80%), значительно реже — другие микроорганизмы: Streptococcus A и B, Enterobacter spp., Escherichia spp., Pseudomonas aerugenosa, Klebsiella spp. Золотистый стафилококк является доминирующим возбудителем и в виде монокультуры или в ассоциации с другими патогенными микроорганизмами высевается в 88% случаев ПМ.
Этиологическая структура серозного и инфильтративного мастита представлена в табл. 1.
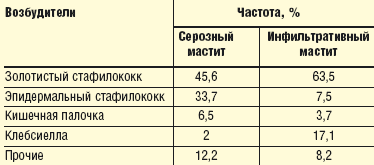 |
| Таблица 1. Этиологическая структура серозного и инфильтративного мастита |
В зависимости от стадии развития послеродового мастита выделяют:
Предрасполагающими факторами к возникновению ПМ являются:
Патологический лактостаз развивается на 2–6-е сутки лактации. Общее самочувствие изменяется мало. Температура тела — 38–38,5 o С. Наблюдается равномерное нагрубание и болезненность молочной железы при пальпации. Без стадии патологического лактостаза мастит развивается редко, но между ПМ и первыми проявлениями серозного мастита может пройти от 8 до 30 дней.
Серозный ПМ, как правило, начинается остро. Температура тела при серозном мастите повышается до 38–39 o С, с ознобом. Ухудшается общее состояние (головная боль, слабость), появляются постепенно усиливающиеся боли в молочной железе, особенно при кормлении ребенка. Больная грудь несколько увеличивается в объеме, хотя вначале форма ее не меняется. Кожа в области поражения слегка или умеренно гиперемирована. При пальпации в толще железы могут определяться более уплотненные участки, чаще овальной формы, плотно-эластической консистенции, умеренно болезненные.
При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1–3 дней) переходит в инфильтративную. Продолжается лихорадка. Под измененным участком кожи пораженной молочной железы пальпируется плотный, малоподатливый инфильтрат, нередко увеличиваются регионарные подмышечные лимфатические узлы. В зависимости от особенностей возбудителя инфекции, состояния защитных сил организма и характера проводимой терапии, длительность этой стадии варьирует от 5 до 10 дней. Если инфильтрат не рассасывается, обычно происходит его нагноение. В современных условиях нередко отмечается более быстрая (в течение 4–5 дней), иногда бурная динамика процесса — переход серозной формы мастита в инфильтративную, а затем в гнойную.
Для гнойного мастита характерны высокая температура тела (39 о С и выше), озноб, плохой сон, потеря аппетита. Форма пораженной молочной железы изменяется в зависимости от локализации и степени распространения процесса, кожа ее резко гиперемирована, пальпация болезненна. Как правило, увеличиваются и становятся болезненными подмышечные лимфатические узлы (регионарный лимфаденит).
Преобладающей формой гнойного мастита является инфильтративно-гнойная, она диагностируется у 2/3 больных. Диффузная форма характеризуется гнойным пропитыванием тканей без явного абсцедирования. При узловой форме образуется изолированный округлый инфильтрат без образования абсцесса.
Абсцедирующий мастит встречается реже. Флегмонозный мастит представляет собой обширное диффузное гнойное поражение молочной железы. Он встречается у каждой 6–7-й больной с гнойным маститом и характеризуется очень тяжелым течением. Отмечаются резкое ухудшение общего состояния, частые ознобы, повышение температуры тела до 40 о С. Возможна генерализация процесса с переходом в сепсис.
Гангренозный мастит является крайне редкой и очень тяжелой формой заболевания. Наряду с местными проявлениями определяются признаки выраженной интоксикации — обезвоживание, гипертермия, тахикардия, тахипноэ.
Наряду с типичной клиникой серозного, инфильтративного и гнойного мастита встречаются стертые, субклинические формы заболевания. Они характеризуются невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий.
Характерной особенностью ПМ в современных условиях является его более позднее начало, преимущественно после выписки из роддома (запоздалый, «отсроченный» мастит).
Высокая вирулентность возбудителя, снижение иммунологической защиты, запоздалая диагностика и неадекватное лечение могут явиться факторами, способствующими развитию сепсиса (септикопиемии) на почве ПМ.
Специальные методы исследования и диагностические критерии ПМ
— В норме структура молочной железы однородна. Молочные протоки в виде эхонегативных образований диаметром 0,1–0,2 см. Поверхностная пластинка собственной грудной фасции имеет четкие контуры.
— Серозный мастит: утолщение и отек железистой ткани, участки повышенной эхогенности, нечеткие контуры поверхностной пластинки собственной грудной фасции.
— Инфильтративный мастит: наличие зон пониженной эхогенности в толще инфильтрата.
— Инфильтративно-гнойный мастит: ячеистое строение инфильтрата.
— Гнойный мастит: появление в зонах пониженной эхогенности очагов повышенной звукопроводимости неправильной формы, различных размеров.
Лечение
Цель лечения — эрадикация возбудителя, купирование симптомов заболевания, нормализация лабораторных показателей и функциональных нарушений, профилактика осложнений.
В период заболевания маститом, независимо от клинической формы, вскармливание ребенка как больной, так и здоровой грудью запрещается. Вопрос о возможности его возобновления после излечения мастита или прекращения лактации решается индивидуально на основании результатов бактериологического исследования молока.
В качестве физиотерапии при серозном мастите используют микроволны дециметрового или сантиметрового диапазона, ультразвук, УФ-лучи, при инфильтративном мастите — те же физические факторы, но с увеличением тепловой нагрузки. При гнойном мастите после хирургического лечения вначале используют электрическое поле УВЧ в слаботепловой дозе, затем УФ-лучи в субэритемной и слабоэритемной дозах.
Необходимо подавление или торможение лактации. При серозном и инфильтративном мастите прибегают к торможению лактации, при отсутствии эффекта от терапии в течение 2–3 сут подавляют лактацию. На подавление лактации необходимо получить согласие роженицы.
Гнойный мастит является показанием для подавления лактации. Для торможения или подавления лактации используются бромокриптин (Парлодел) или каберголин (Достинекс).
Парлодел назначают по 2,5 мг 2 раза в сутки для торможения лактации в течение 2–3 дней, с целью подавления — 14 дней. Достинекс для предотвращения послеродовой лактации назначают по 1 мг однократно в первый день после родов; для подавления установившейся лактации — по 0,25 мг (1/2 таблетки) каждые 12 ч в течение 2 дней.
При назначении антибактериальной терапии препаратами выбора являются пенициллины, цефалоспорины, эффективны также аминогликозиды, макролиды, линкозиды. Дозы и путь введения указаны в табл. 2.
Кроме того, назначают средства, повышающие специфическую и неспецифическую иммунную реактивность организма: антистафилококковый гамма-глобулин, иммуноглобулин человеческий нормальный и др.
В комплексном лечении с целью профилактики развития кандидоза рекомендуется назначение противогрибковых препаратов (флуконазол, нистатин и др.).
Хирургическое лечение обязательно при гнойном мастите. Оперативное лечение гнойного мастита должно осуществляться своевременно и рационально. Производят широкое вскрытие гнойного очага с дренированием при минимальной травматизации молочных протоков. При флегмонозном и гангренозном мастите иссекают и удаляют некротизированные ткани.
Критериями эффективности комплексной терапии ПМ являются:
Профилактика послеродового мастита
Строгое соблюдение санитарно-противоэпидемического режима в родовспомогательном учреждении, личной гигиены роженицей является основой профилактики ПМ. С этой целью женщин готовят к грудному вскармливанию во время беременности и в послеродовом периоде, обучают правильному уходу за молочными железами и сосками, основам правильного кормления ребенка и сцеживанию молока. В послеродовом периоде проводят профилактику лактостаза.
Своевременная терапия и профилактика лактостаза включают физические методы и использование молокоотсосов. Молокоотсос является патогенетическим средством профилактики и лечения лактостаза как такового, вне зависимости от его генеза. При этом следует обратить внимание на необходимость применения молокоотсосов, обеспечивающих адекватное сцеживание. Желательно, чтобы ручной молокоотсос не использовал силу пальцев (пальцы быстро устают).
 |
| Рис. 1. Клинический молокоотсос Medela Lactina Electric Plus |
Наиболее эффективный молокоотсос — клинический, моделирующий естественный процесс сосания ребенком материнской груди. Молокоотсос должен: автоматически имитировать трехфазный цикл сосания ребенка; иметь регулятор уровня разрежения, систему, сбрасывающую вакуум при достижении опасных значений; быть снабжен клапаном, отделяющим бутылочку от воронки молокоотсоса, чтобы уровень разрежения не зависел от заполнения бутылочки и была возможность применять пакеты для сбора и хранения молока; быть легко разборным для удобного мытья и стерилизации. Все молокоотсосы Medela соответствуют этим требованиям.
Клинический молокоотсос Medela Lactina Electric Plus (рис. 1) предназначен для длительной интенсивной эксплуатации. Этот молокоотсос максимально эффективен и надежен. Достаточно широко используется в системе ЛПУ Москвы и в системе проката. Молокоотсос имеет автоматически воспроизводимый трехфазный цикл, имитирующий сосание ребенка, а также регулировку степени разрежения. Основная, электрическая часть и части, контактирующие с молоком, полностью разделены. Последние легко обрабатываются и стерилизуются различными методами, в том числе и автоклавированием. Таким образом, перенос инфекции полностью исключен. Контактирующие с молоком части входят в отдельный комплект. Набор может быть как одинарным, так и двойным (для одновременного сцеживания обеих молочных желез). Также существуют одноразовые комплекты для сцеживания, что особенно удобно для условий стационара.
 |
| Рис. 2. Клинический молокоотсос Medela Symphony |
Клинический молокоотсос Medela Symphony (рис. 2) — новейшая разработка компании Medela. Эта новая модель, обладая всеми преимуществами молокоотсосов Medela, является первым клиническим молокоотсосом, работающим по принципу двухфазного сцеживания. Впервые в мире имитируются не только три этапа цикла сосания, но и две фазы кормления: фаза стимуляции и фаза сцеживания. Кроме того, молокоотсос Symphony создает все условия для максимально эффективного и комфортного выделения молока, а также имеет микропроцессорное управление, позволяющее индивидуально подбирать параметры сцеживания.
К ошибкам и необоснованным назначениям следует отнести в лечении ПМ: 1) нерациональное использование антибактериальных препаратов; 2) резкое ограничение питья; 3) рекомендации продолжения грудного вскармливания; 4) сохранение лактации при гнойном ПМ.
Литература
А. В. Мурашко, доктор медицинских наук
И. Е. Драгун, кандидат медицинских наук
Е. Н. Коноводова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, Москва
Публикации в СМИ
Мастит (грудница)
Мастит (грудница) — воспаление молочной железы. Мастит перидуктальный (плазмоцитарный мастит, субареолярный абсцесс) — воспаление дополнительных желёз в зоне ареолы. Мастит новорождённых — мастит, возникающий в первые дни жизни в результате инфицирования гиперплазированных железистых элементов.
Классификация • По течению •• Острый: серозный, гнойный, флегмонозный, гангренозный, абсцедирующий •• Хронический: гнойный, негнойный • По локализации: субареолярный, интрамаммарный, ретромаммарный, разлитой (панмастит).
Этиология • Лактационный (возникает в послеродовом периоде; см. Вскармливание грудное) • Бактериальный (стрептококки, стафилококки, пневмококки, гонококки, нередко сочетания с другой кокковой флорой, кишечной палочкой, протеем) • Карциноматозный.
Факторы риска • Период лактации: нарушение оттока молока по млечным протокам, трещины сосков и околососкового поля, неправильный уход за сосками, нарушения личной гигиены • Гнойные заболевания кожи молочной железы • СД • Ревматоидный артрит • Силиконовые/парафиновые имплантаты молочных желёз • Приём ГК • Удаление опухоли молочной железы с последующей рентгенотерапией • Длительный стаж курения.
Клиническая картина
• Острый серозный мастит (может прогрессировать с развитием гнойного мастита) •• Внезапное начало •• Лихорадка (до 39–40 °С) •• Сильные боли в молочной железе •• Железа увеличена в размерах, напряжена, кожа над очагом гиперемирована, при пальпации — болезненный инфильтрат с нечёткими границами •• Регионарный лимфаденит.
• Острый гнойный абсцедирующий мастит •• Лихорадка, озноб •• Боль в железе •• Молочная железа: покраснение кожи над очагом поражения, резкая болезненность при пальпации, размягчение инфильтрата в центре с наличием флюктуации •• Регионарный лимфаденит.
• Острый гнойный флегмонозный мастит •• Тяжёлое общее состояние, лихорадка •• Молочная железа резко увеличена, болезненна, пастозна, инфильтрат без резких границ занимает почти всю железу, кожа над инфильтратом гиперемирована, имеет синюшный оттенок •• Лимфангиит, регионарный лимфаденит.
Лабораторные исследования • Лейкоцитоз, повышение СОЭ • Необходимо бактериологическое исследование с определением чувствительности микроорганизмов к антибиотикам, бактериоскопия при подозрении на грибковые поражения, туберкулёз.
Специальные исследования • УЗИ • Маммография (при невозможности полностью исключить рак молочной железы у больных с нелактационным маститом) • Биопсия молочной железы.
Дифференциальная диагностика • Инфицирование кист молочной железы (в том числе паразитарных) • Маститоподобный рак • Туберкулёз • Актиномикоз • Нагноившаяся атерома • Сифилис.
ЛЕЧЕНИЕ
Консервативная терапия • Изоляция матери и ребёнка от других родильниц и новорождённых • Повязка или бюстгальтер, поддерживающий молочную железу • Сухое тепло на поражённую молочную железу • Сцеживание молока из поражённой железы с целью уменьшения её нагрубания • Прекращение кормления грудью при развитии гнойного мастита • Если сцеживание невозможно и есть необходимость в угнетении лактации, используют препараты, подавляющие образование пролактина, — каберголин по 0,25 мг 2 р/сут в течение двух дней, бромокриптин по 0,005 г 2 р/сут в течение 4–8 дней • Противомикробная терапия при продолжении грудного вскармливания — полусинтетические пенициллины, цефалоспорины: цефалексин по 500 мг 2 р/сут, цефаклор по 250 мг 3 р/сут, амоксициллин+клавулановая кислота по 250 мг 3 р/сут; при подозрении на анаэробную микрофлору клиндамицин по 300 мг 3 р/сут (в случае отказа от кормления можно использовать любые антибиотики) • НПВС • В случае прекращения кормления — раствор диметил сульфоксида в разведении 1:5, местно.
Хирургическое лечение • Тонкоигольная аспирация содержимого • При неэффективности пункций — вскрытие и дренирование абсцесса с тщательным разделением всех перемычек • Операционные разрезы •• При субареолярном гнойнике — по краю околососкового поля •• Интрамаммарный абсцесс — радиарный •• Ретромаммарный — по субмаммарной складке • При небольших размерах очага грибковой или туберкулёзной этиологии, хроническом абсцессе — возможно его иссечение с прилегающими изменёнными тканями • При прогрессировании процесса с развитием панмастита — удаление железы (простая мастэктомия).
Осложнения • Формирование свища • Субпекторальная флегмона • Сепсис.
Течение и прогноз благоприятные • Полное выздоровление наступает в течение 8–10 дней при адекватном дренировании.
Профилактика • Тщательный уход за молочными железами • Соблюдение гигиены кормления • Использование смягчающих кремов • Сцеживание молока.
МКБ-10 • O91.2 Негнойный мастит, связанный с деторождением • P39.0 Неонатальный инфекционный мастит • N61 Воспалительные болезни молочной железы • P83.4 Набухание молочных желёз у новорождённого
Код вставки на сайт
Мастит (грудница)
Мастит (грудница) — воспаление молочной железы. Мастит перидуктальный (плазмоцитарный мастит, субареолярный абсцесс) — воспаление дополнительных желёз в зоне ареолы. Мастит новорождённых — мастит, возникающий в первые дни жизни в результате инфицирования гиперплазированных железистых элементов.
Классификация • По течению •• Острый: серозный, гнойный, флегмонозный, гангренозный, абсцедирующий •• Хронический: гнойный, негнойный • По локализации: субареолярный, интрамаммарный, ретромаммарный, разлитой (панмастит).
Этиология • Лактационный (возникает в послеродовом периоде; см. Вскармливание грудное) • Бактериальный (стрептококки, стафилококки, пневмококки, гонококки, нередко сочетания с другой кокковой флорой, кишечной палочкой, протеем) • Карциноматозный.
Факторы риска • Период лактации: нарушение оттока молока по млечным протокам, трещины сосков и околососкового поля, неправильный уход за сосками, нарушения личной гигиены • Гнойные заболевания кожи молочной железы • СД • Ревматоидный артрит • Силиконовые/парафиновые имплантаты молочных желёз • Приём ГК • Удаление опухоли молочной железы с последующей рентгенотерапией • Длительный стаж курения.
Клиническая картина
• Острый серозный мастит (может прогрессировать с развитием гнойного мастита) •• Внезапное начало •• Лихорадка (до 39–40 °С) •• Сильные боли в молочной железе •• Железа увеличена в размерах, напряжена, кожа над очагом гиперемирована, при пальпации — болезненный инфильтрат с нечёткими границами •• Регионарный лимфаденит.
• Острый гнойный абсцедирующий мастит •• Лихорадка, озноб •• Боль в железе •• Молочная железа: покраснение кожи над очагом поражения, резкая болезненность при пальпации, размягчение инфильтрата в центре с наличием флюктуации •• Регионарный лимфаденит.
• Острый гнойный флегмонозный мастит •• Тяжёлое общее состояние, лихорадка •• Молочная железа резко увеличена, болезненна, пастозна, инфильтрат без резких границ занимает почти всю железу, кожа над инфильтратом гиперемирована, имеет синюшный оттенок •• Лимфангиит, регионарный лимфаденит.
Лабораторные исследования • Лейкоцитоз, повышение СОЭ • Необходимо бактериологическое исследование с определением чувствительности микроорганизмов к антибиотикам, бактериоскопия при подозрении на грибковые поражения, туберкулёз.
Специальные исследования • УЗИ • Маммография (при невозможности полностью исключить рак молочной железы у больных с нелактационным маститом) • Биопсия молочной железы.
Дифференциальная диагностика • Инфицирование кист молочной железы (в том числе паразитарных) • Маститоподобный рак • Туберкулёз • Актиномикоз • Нагноившаяся атерома • Сифилис.
ЛЕЧЕНИЕ
Консервативная терапия • Изоляция матери и ребёнка от других родильниц и новорождённых • Повязка или бюстгальтер, поддерживающий молочную железу • Сухое тепло на поражённую молочную железу • Сцеживание молока из поражённой железы с целью уменьшения её нагрубания • Прекращение кормления грудью при развитии гнойного мастита • Если сцеживание невозможно и есть необходимость в угнетении лактации, используют препараты, подавляющие образование пролактина, — каберголин по 0,25 мг 2 р/сут в течение двух дней, бромокриптин по 0,005 г 2 р/сут в течение 4–8 дней • Противомикробная терапия при продолжении грудного вскармливания — полусинтетические пенициллины, цефалоспорины: цефалексин по 500 мг 2 р/сут, цефаклор по 250 мг 3 р/сут, амоксициллин+клавулановая кислота по 250 мг 3 р/сут; при подозрении на анаэробную микрофлору клиндамицин по 300 мг 3 р/сут (в случае отказа от кормления можно использовать любые антибиотики) • НПВС • В случае прекращения кормления — раствор диметил сульфоксида в разведении 1:5, местно.
Хирургическое лечение • Тонкоигольная аспирация содержимого • При неэффективности пункций — вскрытие и дренирование абсцесса с тщательным разделением всех перемычек • Операционные разрезы •• При субареолярном гнойнике — по краю околососкового поля •• Интрамаммарный абсцесс — радиарный •• Ретромаммарный — по субмаммарной складке • При небольших размерах очага грибковой или туберкулёзной этиологии, хроническом абсцессе — возможно его иссечение с прилегающими изменёнными тканями • При прогрессировании процесса с развитием панмастита — удаление железы (простая мастэктомия).
Осложнения • Формирование свища • Субпекторальная флегмона • Сепсис.
Течение и прогноз благоприятные • Полное выздоровление наступает в течение 8–10 дней при адекватном дренировании.
Профилактика • Тщательный уход за молочными железами • Соблюдение гигиены кормления • Использование смягчающих кремов • Сцеживание молока.
МКБ-10 • O91.2 Негнойный мастит, связанный с деторождением • P39.0 Неонатальный инфекционный мастит • N61 Воспалительные болезни молочной железы • P83.4 Набухание молочных желёз у новорождённого
Мастит у новорожденных
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Мастит у новорожденных – это воспаление молочной железы у ребенка первого месяца после рождения. Данный процесс встречается и у детей более старшего возраста, но чаще именно у новорожденных из-за особенностей строения и функционирования молочной железы. Любой воспалительный процесс у такого малыша грозит серьезными осложнениями и генерализацией воспаления, поэтому проблема мастита так важна для своевременной диагностики.

Код по МКБ-10
Эпидемиология
Эпидемиология мастита у новорожденных такова, что около 65% всех деток первого месяца жизни страдают на физиологическую мастопатию, а около 30% случаев осложняется гнойным маститом. Смертность от гнойного мастита составляет 1 на 10 случаев заболевания, что невероятно большая цифра, не смотря на наличие новых современных методов лечения. Около 92% случаев мастита является первичным, вызванным экзогенным попаданием возбудителя через трещины или царапины соска. Такие данные позволяют профилактировать заболевание простыми разговорами с родителями о правилах ухода за ребенком, что уменьшит количество мастита.

Причины мастита у новорожденных
Мама – это первый человек, который замечает любые изменения состояния здоровья своего малыша. Мастит развивается очень быстро у такого ребенка, поэтому иногда сложно точно установить его причину. Но обязательно нужно знать о всех возможных факторах, которые влияют на развитие мастита, чтобы именно мама могла предупреждать их развитие.
Грудные железы у новорожденного ребенка имеют свои анатомические и физиологические особенности. Молочная железа состоит из железистой ткани, рыхлой соединительной ткани и молочных протоков. У новорожденных она лежит на большой «жировой подушке», которая состоит из соединительной ткани, имеющей рыхлое строение. Сами молочные протоки развиты не сильно, но они имеют небольшое разветвление в радиальном направлении. Под действием гормонов мамы может быть активация синтеза миоцитов и клеток соединительной ткани перед самыми родами, что через некоторое время после рождения дает клинические проявления физиологического нагрубания молочных желез. Это процесс считается нормальным и не сопровождается воспалением. Из соска может даже выделяться небольшое количество секрета – молозиво, что также не является патологией. Но часто родители по неопытности или просто по неосторожности травмируют железу или пытаются как-то лечить нагрубание, выдавливая секрет. Это зачастую является главной причиной мастита, как первичного осложнения физиологической мастопатии.
Патогенез развития воспалительного процесса заключается в том, что при малейших трещинах на соске или на ореоле бактерии, которые находятся на поверхности кожи, попадают в ткань железы. Это приводит к активации иммунной защиты и лейкоциты активизируются в данном месте проникновения бактерий. После этого начинается активная иммунная реакция и воспалительный процесс вызывает появление симптомов. Но особенностью строения молочной железы новорожденных является большое количество рыхлой соединительной ткани, что в свою очередь позволяет воспалительному процессу мгновенно распространиться далее с быстрым поражением других тканей. Такие особенности патогенеза развития мастита приводят к раннему появлению осложнений, что нужно учитывать при своевременной диагностике.
Еще частой причиной мастита у новорожденных можно считать неправильный уход за кожей малыша. Эта группа причин включает не только недостаточные гигиенические мероприятия, но и также чрезмерный уход. Под этим термином подразумевается, что часто мамы делают массаж ребенку неправильно, или пытаются тщательно его мыть, протирая кожу мочалкой. Это все является дополнительными факторами травматизации, и как последствие – входящими воротами для инфекции. Поэтому здоровому новорожденному ребенку не нужны такие мероприятия, достаточно легкого купания в водичке без растираний.
Причиной мастита может быть не только местная воспалительная реакция, но и системная. Например, у ребенка при наличии ангины или отита, который не диагностирован вовремя, может быть распространение инфекции лимфогенным или гематогенным путем. При этом на фоне ослабленного иммунитета или у недоношенных деток может быть генерализация инфекции с развитием вторичного по отношению к ангине мастита.
Говоря о причинах мастита у новорожденных нужно выделить главные этиологические факторы именно у деток такого возраста. Причиной чаще является стрептококки, стафилококки, энтерококки. Это важно не только с диагностической целью, но и для выбора тактики лечения.
Причины мастита у новорожденного – это патогенные бактерии, которые вызывают воспалительный процесс. На сегодняшний день этиологическое значение в развитии мастита имеют стрептококки группы В (которые являются частой причиной мастита у новорожденных), группы С (являются причиной сепсиса у новорожденных). Начиная с 80-х годов увеличивается число заболеваний, пиогенных инфекций, вызванных коагулазонегативными штаммами стафилококков St.epidermidis, St.saprophiticus, St. hemoliticus, St.xylosus, то есть изменяется видовой состав стафилококков. Поэтому деление стафилококков на «патогенных» и «непатогенных» на сегодняшний день является условным. Болезнетворное действие стафилококков объясняется их способностью выделять токсины (летальный токсин, энтеротоксин, некротоксин, гемотоксин, лейкоцидин) и ферменты агрессии(коагулаза, фибринолизин, гиалуронидаза), которые значительно облегчают распространение возбудителя в тканях организма младенца. Кроме того, большинство патогенных штаммов выделяют пеницилиназу, цефалоспориназу, которые разрушают пенициллины, цефалоспорины в обычных терапевтических дозах.
Дальше рядом со стафилококковой инфекцией, которая встречается у новорожденных в 45-50 % мастита и других инфекций кожи, увеличивается удельный вес грамм-негативной флоры. Начинают появляться вспышки, вызванные кишечной палочкой, клебсиеллой, серрацией, протеем, синегнойной палочкой (у 30-68 %), их ассоциацией. Граммотрицательная условно-патогенная флора владеет выраженной биологической пластичностью, которая позволяет им адаптироваться к разным экологическим нишам. Одни из них: кишечная палочка, клебсиела, протей, энтеробактер являются представителями нормальной микрофлоры человека, другие серрация, псевдомонас в основном находятся в окружающей среде. Они могут вызывать у новорожденных разные патологические процессы помимо мастита омфалиты, энтериты, пневмонии, конъюнктивиты, менингиты, сепсис. Особенную опасность составляют госпитальные штаммы, которые формируются в стационарах в результате широкого, часто нерационального использования антибиотиков широкого спектра действия. В результате чего формируются штаммы с высокой резистентностью к антибиотикам, к дезинфицирующим средствам.
Еще одной особенностью этиологической флоры мастита является наличие у бактерий факторов патогенности (энтеротоксигенность, адгезивность), ферментов агрессии (протеазы, ДНК азы), гемолитической активности, которые усиливают их патогенный потенциал. Особенностью является стойкость во внешней среде (способность их к длительному пребыванию и размножению во внешней среде при низкой температуре). Особенно благоприятными для них являются увлажненные места: унитазы, раковины, мыльнички, щетки для мойки рук, реанимационная аппаратура. Все это способствует широкому распространению их в условиях стационара и является фактором риска развития мастита у ребенка при его заражении еще в больнице.
Таким образом, причиной развития мастита у новорожденных являются бактерии, которые могут представлять нормальную флору ребенка или можно инфицироваться ими из внешней среды. Но в таком случае обязательным условием для развития воспаления в молочной железе ребенка является наличие входящих ворот для инфекции. Это может быть царапина или повреждение кожи молочной железы, трещина на соске при физиологическом нагрубании, что позволяет возбудителю попасть под кожу и способствует в дальнейшем развитию воспалительного процесса.
Причины мастита у новорожденных напрямую связаны с внешними факторами, поэтому очень важен правильный уход за малышом в этот период.

Факторы риска
Факторы риска развития мастита:
Таким образом, мастит может развиваться у абсолютно здорового малыша без признаков патологии после рождения, и главным фактором в таком случае является инфицирование бактериальной флорой.

Патогенез
Патогенез образования воспаления молочной железы у новорожденного ребенка основывается на особенностях развития железы у деток после рождения. У каждого ребенка после рождения все органы и системы адаптируются к условиям внешней среды. Одним из таких состояний адаптации ребенка является половой криз. Появление гормонального кризиса обусловлено действием эстрогенных гормонов матери, которые начиная с 7-го месяца гестации внутриутробно переходят от матери к плоду.
Одним из проявлений полового криза является симметричное набухание молочных желез, которое появляется на 2-4 день жизни ребенка, и достигает максимальной величины до 6-7 дня. Это явление наблюдается как у девочек так и у мальчиков. Молочные железы, как правило, незначительно увеличиваются, иногда они набухают до размера грецкого ореха. Кожа над ними напрягается, может становиться гиперемированной. При нажатии из желез выделяется белесоватая жидкость, напоминающая молозиво. На фоне этого главным образом и развивается мастит. Для этого обязательным условием процесса воспаления должно быть проникновение патогенных бактерий внутрь ткани молочной железы. Только это подразумевает развитие в дальнейшем на фоне физиологической мастопатии – мастита.
Восприимчивость к инфекциям у новорожденных высокая, что предопределено анатомо-физиологическими особенностями кожи новорожденного и их сниженной иммунологической реактивностью, несовершенством системы неспецифической защиты:

Симптомы мастита у новорожденных
Первые признаки мастита у новорожденного могут появиться на фоне физиологической мастопатии. Тогда отмечается нарушение общего состояния ребенка, капризность или даже сильное беспокойство. Спустя несколько часов можно увидеть уже объективные симптомы мастита. Сама железа значительно увеличивается в размерах, кожа над ней становится красного цвета или даже с оттенком синего. Если попробовать грудку ребенка, то он мгновенно среагирует, поскольку это сопровождается сильной болью. Если образовался абсцесс, то можно почувствовать, как перемещается гной под пальцами при пальпации – симптом флюктуации. Это процесс, как правило, односторонний. Выделения также могут быть при этом из соска на стороне поражения в виде зеленого или желтого гноя. Это главные симптомы, которые свидетельствуют о местном воспалительном процессе. Они развиваются очень быстро, иногда на протяжении нескольких часов. Но не всегда можно обнаружить такие изменения. Иногда первым симптомом может быть значительное повышение температуры тела. Тогда ребенок кричит, иногда могут быть на фоне этого судороги.
Мастит у новорожденных девочек и мальчиков бывает одинаково часто и симптомы также не отличаются. Но выделяют стадии воспалительного процесса, которые отличаются проявлениями. Не всегда динамику стадий можно проследить у новорожденных, поскольку процесс быстро переходит от одной к другой.
Серозный мастит – это воспаление, которое характеризуется начальными изменениями в ткани молочной железы и накоплением серозного секрета. Эта стадия характеризуется начальными проявлениями заболевания в виде нарушения общего состояния и набухание железы. Изменения цвета кожи еще может не быть, но может повышаться температура тела.
Инфильтративная стадия наступает, когда активный иммунный ответ в ткани железы сопровождается инфильтрацией и образованием разлитого очага. Это уже манифестирует покраснением кожи, болью, высокой температурой тела. Далее очаги инфильтрации сливаются и количество умерших лейкоцитов образует гной, что приводит к следующей стадии.
Гнойный мастит новорожденного характеризуется крайней степенью выраженности симптоматики на фоне массивного инфекционного процесса, который легко может распространяться на ткани, расположенные глубже.
Формы
Виды мастита классифицируют соответственно стадиям, что иногда сложно выделить из-за быстрой динамики у таких деток. Поэтому главным заданием мамы является своевременное немедленное обращение к доктору, если есть симптомы покраснения или увеличения одной железы с нарушением общего состояния ребенка.
Симптомы мастита у новорожденного зависят от стадии заболевания. Различают несколько видов воспаления молочной железы.
У новорожденных в процесс чаще вовлекается одна молочная железа и вся сразу, поэтому речь идет о панмастите. Первые признаки заболевания проявляются местными симптомами. Начало заболевания, как правило, острое. В большинстве случаев заболевание начинается появлением затвердения молочной железы, быстро нарастающей болью. Боль интенсивная, может носить пульсирующий характер, не иррадиирует, усиливается при пальпации железы. Такой воспалительный процесс вызывает раннее повышение температуры тела до высоких цифр (39-40). Вследствие воспалительного процесса развивается слабость, беспокойствие малыша, пронзительный крик. Дальше появляется выраженная гиперемия и флюктуация кожи над местом воспаления. Общее состояние нарушено, выражен интоксикационный синдром, снижен аппетит, вялое сосание. Проходя последовательные стадии заболевания, на этапе формирования гангренозного или флегмонозного процесса, состояние ребенка может значительно усугубляться. Быстро поднимается температура тела, которая не поддается снижению. Ребенок начинает отказываться от еды, он может постоянно спать или наоборот кричит. На коже может быть видно темно-серый или синий цвет воспалительного процесса, который может просвечивать через тонкую кожу ребенка. Воспалительный процесс распространяется очень быстро и состояние ребенка может ухудшаться за несколько часов. Поэтому гнойный мастит у новорожденного встречается наиболее часто, когда процесс быстро переходит из серозной стадии в стадию гнойного воспаления. Это играет огромную роль в лечении и выборе тактики на каждом этапе заболевания.

Осложнения и последствия
Осложнениями мастита может быть генерализация инфекции с развитием сепсиса буквально за считанные часы, поэтому просто необходимо немедленно после установления диагноза начать лечение. Последствием проведенной операции может быть нарушения лактации в будущем, если это девочка, но такие последствия не сравнимы со здоровьем малыша. Прогноз может быть очень серьезным, поэтому нужно профилактировать такую патологию.

Диагностика мастита у новорожденных
Диагностика мастита не сложная, даже по внешним характеристикам. Для начала нужно выслушать все жалобы мамы и выяснить, как развивалась симптоматика. На пользу мастита свидетельствует высокая температура тела, острое начало заболевания, нарушение состояния ребенка.
При осмотре диагностические признаки патологии очень просты – видно увеличенную гиперэмированную молочную железу, иногда может быть повышена местная температура. При пальпации можно отметить, что ребенок начинает кричать и можно ощущать флюктуацию или неравномерную консистенцию из-за скопления гноя.
Как правило, диагноз не вызывает сомнения при наличии таких объективных симптомов. Дополнительные методы исследования для новорожденного ребенка могут быть сложными. Поэтому если ребенок до этого был здоров, то ограничиваются общеклиническими анализами. Изменения могут быть характерны для выраженной бактериальной инфекции с высоким лейкоцитозом и повышением СОЭ. Но отсутствие изменений в анализе крови не исключает острое бактериальное воспаление, поскольку из-за незрелости иммунной системы выраженной реакции может и не быть.
Инструментальная диагностика мастита не часто используется, поскольку нет необходимости при выраженной клинике. Поэтому только с целью дифференциальной диагностики можно проводить ультразвуковое исследование.
Термография: образовываются зоны с повышением температуры местно.
Инвазивное исследование с биопсией места воспаления и лабораторным исследованием экссудата, определением чувствительности микрофлоры к антибиотикам это один из наиболее специфических методов для дальнейшей консервативной диагностики. Это позволяет точно определить возбудитель и при необходимости назначить те антибактериальные препараты, к которым точно возбудитель чувствителен.

Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Дифференциальная диагностика мастита у новорожденных должна в первую очередь проводиться с физиологической мастопатией. Физиологический «мастит» характеризуется симметричным увеличением железы до небольших размеров. Нет изменения цвета кожи и она не вызывает беспокойства у ребенка. При этом аппетит малыша сохранен, сон не нарушен, он достаточно прибавляет в весе, стул нормальный, а также нет никаких признаков интоксикации. А при гнойной мастопатии симптомы обратные.
Мастит также нужно дифференцировать с рожистым воспалением кожи, вызванным гемолитическим стрептококком. Рожа – это воспаление кожных покровов с четкими границами процесса и постепенным началом болезни. Оно вызывает постепенное и умеренное повышение температуры тела без других общих симптомов. Аппетит и сон ребенка, как правило, сохранен, в отличии от мастита.
К кому обратиться?
Лечение мастита у новорожденных
Лечение мастита является комплексным – обязательно у таких маленьких детей используют оперативное вмешательство и массивную антибактериальную терапию.
Тактика лечения зависит от стадии заболевания и распространения воспалительного процесса. На начальных стадиях заболевания серозной и инфильтративной, проводят комплексную консервативную терапию, при формировании абсцесса и гнойного очага проводят оперативное вмешательство.
Лечение мастита у новорожденного с применением лекарств предусматривает использование двух антибиотиков широкого спектра действия. С этой целью можно использовать следующие преператы:
Из антибактериальных средств используют минимально два, а иногда три антибиотика, один из которых обязательно вводят внутривенно.
Местное лечение мастита проводится в зависимости от фазы воспалительного процесса на фоне общей консервативной терапии. В I фазе фазе воспаления, предпочтение следует предоставить многокомпонентным водорастворимым мазям на полиэтиленоксидной основе левосин, левомеколь, офлокаин. Они одновременно обладают антибактериальными, дегидратирующим и обезболивающим действием, а также за счет наличия в их составе такого компонента как метилурацил, способствуют активизации репаративного процесса. При наличии участков некроза, не удаленных во время оперативного вмешательства, применяют протеолитические ферменты. В фазе регенерации целесообразно применять водные растворы антисептиков диоксидин, хлоргексидин, фурацилин.
Обязательным элементом лечения мастита у новорожденных является оперативное лечение, поскольку скопление гноя у такого малыша быстро распространяется и без операции заболевание не разрешится. Сразу после определения диагноза ребенок немедленно госпитализируется в детское хирургическое отделение. Под общим наркозом в ургентном порядке делают операцию. Объем операции заключается в произведении насечек на коже пораженного участка молочной железы в шахматном порядке. Их может быть большое количество, что зависит от объема пораженной железы. Насечки делаются таким образом, чтобы они располагались на грани здоровой и пораженной кожи. Далее устанавливаются дренажи, по которым проводится активное промывание такого участка. Затем дренажи оставляют для лучшего оттока гноя. Перевязки нужно делать после операции несколько раз на день и мама должна следить за этим. Кормление такого ребенка продолжается в обычном режиме грудным молоком, что обеспечивает лучшую защиту ребенка. Кроме этого используют и симптоматическую терапию.
Для дренирования следует отдать предпочтение активным методам проточно-промывочное, вакуум-аспирация. Методы усовершенствованной хирургической обработки гнойной раны, которые применяют с целью уменьшения количества микроорганизмов в ней должны применять физиотерапевтическое лечение:
Витамины и физиотерапевтическое лечение может проводится на этапе реконвалесценсии, когда необходимо поддержать защитные силы малыша.
Народное лечение, лечение травами и гомеопатические средства при мастите не используются, поскольку такое заболевание в периоде новорожденности имеет летальные последствия, которые быстро развиваются. Народные методы не имеют такого свойства быстрой элиминации гноя, поэтому не рекомендуются к использованию докторами.





