Медиальный эпикондилит
Рубрика МКБ-10: M77.0
Содержание
Определение и общие сведения [ править ]
Синонимы: Медиальная эпикондилопатия (МЭ), локоть питчера, локоть игрока в гольф
Этиология и патогенез [ править ]
При медиальном эпикондилите поражено место прикрепления m. pronator, m. fl. carpi radialis и m. fl. carpi ulnaris к медиальному надмыщелку плеча при приложении чрезмерных повторных сгибательных и вращательных сил. Медиальный эпикондилит встречают гораздо реже, чем ЛЭ (латеральная эпикондилопатия). Это можно объяснить анатомическим строением. Область прикрепления сгибателей значительно больше по площади в связи с наличием соединительнотканных перемычек с окружающими мышцами. В связи с большей площадью прикрепления нагрузка на надмыщелок меньшая.
Клинические проявления [ править ]
Медиальный эпикондилит: Диагностика [ править ]
Осмотр и физикальное обследование
В большинстве случаев область надмыщелка визуально не изменена. Возможно незначительное уменьшение сгибательно-разгибательных движений в локтевом суставе. Ротационные движения предплечья при сгибании в локтевом суставе, как правило, совершаются в полном объеме, несмотря на возникающую болезненность в области надмыщелка плеча. При разгибании в локтевом суставе ротация предплечья становится резко болезненной.
Снижение силы хватания связано с болью в области надмыщелка, а не с неврологическими или мышечными нарушениями.
Характерные симптомы эпикондилита следующие:
• Симптом Томсена. Разгибание сжатой в кулак кисти пациента с ЛЭ (латеральной эпикондилопатией) болезненно. Болезненность резко возрастает при разгибании с сопротивлением, оказываемым доктору. При МЭ, наоборот, болезненно сгибание кисти с сопротивлением.
• Симптом Велша (симптом выпада). Невозможно выбросить вперед супинированное предплечье при ЛЭ (латеральной эпикондилопатией) и пронированное предплечье при МЭ из-за сильных болей в области соответствующего надмыщелка.
Пальпация мышц, прикрепляющихся к надмыщелку плеча, резко болезненна.
Лабораторные и инструментальные исследования
Дифференциальный диагноз [ править ]
При деформирующем артрозе симптомы Томсена и Велша отрицательны. На рентгенограммах определяют краевые остеофиты, внутрисуставные тела, уменьшение высоты суставной щели.
Для повреждения медиальной коллатеральной связки характерен положительный valgus-тест, при эпикондилопатии он отрицателен.
Отрыв медиального надмыщелка, или тракционный апофизит, имеет характерную рентгенологическую картину.
При компрессии переднего межкостного нерва боль возникает при напряженных скручивающих моментах. Она появляется при пронации предплечья с сопротивлением. Отмечают слабость оппозиции I и II пальцев, чего не наблюдают при эпикондилопатии.
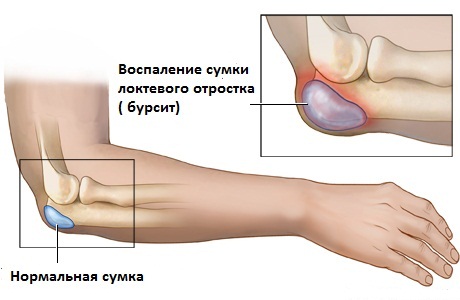
Локтевой бурсит
Мышцы – трицепсы в основном отвечает за выпрямление локтя и особенно активны во время деятельности связанной с толканием. Во время сокращения трицепсов, трение направлено на локтевую бурсу. Давление на сумку локтевого отростка может возникать также вследствие прямого удара. Когда это давление на бурсу оказывается чрезмерным из-за слишком частых движений или приложения силы, то возникают условия для воспаления сумки локтевого отростка.
Причины
Симптомы
Если бурса инфицирована («септический» бурсит локтевого отростка), то, как правило, развиваются боли, покраснение и болезненность в локте.
Бурсит, связанный с артритом может быть сам по себе безболезненным, но могут быть боли в суставах обусловленные артритом. Пациенты с бурситом локтевого отростка обычно испытывают боль, и припухлость в задней части локтя. Боль обычно усиливается, когда, опираются на локоть или при сгибании или выпрямлении локтя. В менее тяжелых случаях, пациенты могут испытывать только боль и скованность в локте в покое после таких видов деятельности как ношение сумки. Кроме того такие виды деятельности как использование молотка или выпрямление локтя против сопротивления тоже могут вызвать боль в начальных стадиях.
По мере прогрессирования, пациенты могут испытывать симптомы, которые увеличиваются во время занятий спортом или физической деятельностью. Пациенты могут заметить отмечать отек и появление большого выступа над локтевым выступом. Большинство пациентов с локтевым бурситом испытывают боль при касании к локтевому отростку. Иногда могут прощупываться небольшие комочки в области локтевого отростка. Пациенты могут также испытывать слабость в локте особенно при попытке выпрямить локоть против сопротивления.
Диагностика
Как правило, для постановки диагноза достаточно физикального обследования врачом. Но для того чтобы исключить возможное наличие инфекции или артрита необходимо также провести лабораторные исследования и рентгенографию. В некоторых случаях для исключения опухолевого генеза образования возможно назначение КТ или МРТ.
Лечение
В большинстве случаев локтевой бурсит может быть излечен самостоятельно с помощью уменьшения нагрузки на локоть. Но в некоторых случаях требуется медицинское вмешательство вплоть до хирургического.
Консервативное лечение локтевого бурсита включает:
Медикаментозное лечение. Нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен (например Advil), напроксен (например, Aleve), и ингибиторы ЦОГ-2 (например, Celebrex) могут уменьшить отек и воспаление и облегчить боль, связанную с локтевым бурситом.
Аспирация. Аспирация опухшей бурсы с помощью иглы и шприца позволяет сразу же сбросить давление. Аспирация также проводится для тестирование жидкости на микробы. (Положительный тест будет означать, септический бурсит).
Инъекции кортикостероидов. Симптомы бурсита могут быть значительно уменьшены с помощью инъекции кортикостероидов. Кортикостероиды является мощными противовоспалительными препаратами, и введение их непосредственно в воспаленную бурсу, как правило, значительно уменьшают боль и отек. Тем не менее, инъекции кортикостероидов имеют потенциальные побочные эффекты, такие как инфекции и дегенерации кожи на локте. Таким образом, эти инъекции, как правило, назначаются при упорно текущих бурситах и не эффективности другого лечения.
Антибиотики. Септический бурсит локтевого отростка требует назначения антибиотиков. Выбор антибиотика зависит от того микроорганизма который является причиной инфекции (чаще всего золотистый стафилококк). У большинства людей с септическим бурситом лечение антибиотиками достаточно эффективно в некоторых случаях требуется госпитализация и внутривенное введение антибиотиков.
Хирургическое лечение
Иногда при хроническом бурсите или септическом бурсите может потребоваться хирургическая операция. При традиционной бурсэктомии проводится надрез на локте и воспаленная сумка удаляется. Так как сумка находится под кожей, то локтевой сустав при операции не затрагивается.
Осложнениями хирургического удаления сумки могут быть проблемы с заживлением кожи в месте разреза и болезненность. Через несколько месяцев после операции как правило на месте удаленной бурсы вырастает новая бурса.
После операции пациентам рекомендуется некоторое время фиксировать локоть специальной повязкой с удержанием руки под углом 90 градусов.
ЛФК. После стихания симптомов бурситом достаточно эффективно назначение ЛФК для укрепления мышечного тонуса.
Прогноз
Большинство пациентов с этим заболеванием восстанавливаются и возвращаются к нормальной жизни в течение нескольких недель. Иногда, реабилитация может занять значительно больше времени (до нескольких месяцев) в тех случаях, когда бурсит протекал достаточно долго. Поэтому раннее лечение и реабилитация необходима для восстановления нормального качества жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Общая информация
Краткое описание
Коды по МКБ-10:
Д 16.0 Доброкачественные новообразования лопатки и длинных костей верхней конечности
Д 16.1 Доброкачественные новообразования коротких костей верхней конечности
Д 16.2 Доброкачественные новообразования длинных костей нижней конечности
Д 16.3 Доброкачественные новообразования коротких костей нижней конечности
Д 16.7 Доброкачественные новообразования ребер, грудины и ключицы
Д 16.8 Доброкачественные новообразования костей таза, крестца и копчика
Д 16.9 Доброкачественные новообразования костей и суставных хрящей неуточненное
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
3. Костно-хрящевой экзостоз.
Диагностика
Диагностические критерии
Жалобы и анамнез: выявленные во время рентгенологического обследования внутрикостные и исходящие из кости образования.
Физикальное обследование: утолщения кости, пальпируемые костные новообразования, ограничение функции суставов.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах кости выявляются внутрикостные или растущие из кости новообразования, вздутие кости.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография пораженных костей в двух проекциях.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому, по показаниям.
2. Анализ мочи по Зимницкому, по показаниям.
3. Посев мочи с отбором колоний, по показаниям.
4. Рентгенография грудной клетки, по показаниям.
5. ЭхоКГ, по показаниям.
Дифференциальный диагноз
Признак
Доброкачественное новообразование кости
Остеосаркома
Хондросаркома
Отсутствует или в ночное время
Постоянная локальная выраженная боль
Непостоянная тупая боль
Метастазы во все органы
Метастазы в легкое
Вздутие кости, четкие контуры, истончение кортикального слоя, отсутствие периостальной реакции
Слоистые периостозы, нечеткие контуры, реакция надкостницы, лизис кортикального слоя
Узурация кортикального слоя, пятнистость тени, кальцификаты
Лечение
Тактика лечения
Цели лечения: резекция костного новообразования.
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) по показаниям в возрастной дозировке в течение 1-5 суток.
5. С целью профилактики гипокальциемии препараты кальция (глюконат кальция, кальций-Дз Никомед, кальцид, остеогенон) перорально с 3-5 суток, после операции, в возрастной дозировке по показаниям.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия:
— профилактика бактериальной и вирусной инфекции;
— профилактика контрактур и тугоподвижности суставов;
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
Индикаторы эффективности лечения:
1. Восстановление функционального объема движений в суставах.
Госпитализация
Показания к госпитализации: плановое, наличие утолщения кости, костных наростов, ограничение движений в суставах, болевой синдром.
Подагрический артрит
В последние годы специалисты отмечают рост заболеваемости подагрой. Лечение далеко не всегда способно предупредить очередной подагрический приступ. Часто это связано с непониманием пациентами необходимости лечения подагрического артрита в состоянии ремиссии, что приводит к хронизации патологического процесса и постепенной утрете функции суставов.
Общие сведения о заболевании
Подагрический артрит – это системное заболевание обмена веществ, связанное с отложением солей мочевой кислоты в суставных и околосуставных тканях. Болеют чаще мужчины после 40 лет. У женщин подагра встречается реже и начинается позже – в постменопаузальном периоде после 50-60 лет. Всего подагрой страдают около 2,5% данных контингентов населения. С возрастом этот процент значительно увеличивается и к 80 годам составляет 9% у мужчин м 6% у женщин. Код по МКБ-10 — М10.
Подагрический артрит коморбиден (часто сочетается) с заболеваниями почек и хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями (стенокардией, высоким АД), сахарным диабетом 2-го типа, ожирением.
Несмотря на то, что лечение этого заболевания разработано, держать под контролем атаки подагры удается далеко не всегда. В основном это происходит из-за непонимания пациентами механизма развития (патогенеза) подагры и отказа или нерегулярного проведения поддерживающей терапии.
Подробнее об артрите, его симптомах и лечении в этой статье.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины – это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль – моноурат натрия (МУН).
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
Классификация
По причинам возникновения подагрический артрит делится на формы:
По механизму накопления МУН подагра делится на типы:
По степени тяжести:
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови. Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л. Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
Чем опасно заболевание
Подагрический артрит опасен тем, что может осложниться:
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
Если подагрический артрит не лечить
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
Лечение подагрического артрита
Целью лечения подагрического артрита является улучшение исходов заболевания. Для этого применяются в основном медикаментозные методы лечения. Немедикаментозные методы имеют вспомогательное значение.
Медикаментозное лечение
Основными задачами медикаментозного лечения подагрического артрита являются:
Лечение острого приступа артрита
В купировании приступа подагрического артрита используют препараты:
Снижение содержания мочевой кислоты в крови в межприступный период
Вне приступов пациентам, страдающим подагрическим артритом, назначают длительные курсы уратснижающей терапии (УСТ), понижающие содержание мочевой кислоты (МК) в сыворотке крови, предупреждающие образование кристаллов МК в тканях. При низком содержании МК в крови уже имеющиеся в тканях кристаллы постепенно рассасываются. При наличии хронического подагрического артрита, тофусов содержание МК снижают до минимального (ниже 0,3 ммоль/л), что способствует ускоренному устранению тофусов. При отсутствии тофусов допустимо содержание МК равное 0,36 ммоль/л.
Для уратснижающей терапии при подагрическом артрите применяют следующие группы лекарственных препаратов:
Пегуриказа – это уриказа с полиэтиленгликолем, который подавляет повышенную аллергенность. Более современный препарат, но он также применяется строго по показаниям.
Поражения нервных корешков и сплетений
Общая информация
Краткое описание
Периферические нервы обеспечивают связь между центральной нервной системой и всеми другими органами и тканями организма. Периферическая нервная система состоит из нервов, нервных корешков и сплетений. Они представляют единственный в своем роде путь не только для проведения нервных импульсов, но и для циркуляции микромолекул между центральной нервной системой и внутренними органами.
Протокол «Поражение нервных корешков и сплетений»
Код по МКБ-10: G54; G 56; G 57
G54.0 Поражение плечевого сплетения
G 54.8 Поражения отдельных нервов, нервных корешков и сплетений
G 56.0 Синдром запястного сустава
G 56.3 Поражение лучевого нерва
G 56.8 Другие мононевропатии верхней конечности. Межпальцевая неврома верхней конечности
G 57.0 Поражение седалищного нерва. Исключены: ишиас, связанный с поражением межпозвоночного диска
G 57.2 Поражение бедренного нерва
G 57.8. Другие мононевралгии нижней конечности
Межпальцевая неврома нижней конечности
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация периферических невропатий, основанная на этиологических и патоморфологических признаках (ВОЗ, 1982)
Аксонопатии
Миелопатии
Другие типы
А. Генетически обусловленные
Перонеальная мышечная атрофия
Наследственные сенсорные типы
Агенезия мозолистого тела
Б. Приобретенные в результате или потребления:
1. Экзогенных ядов и лекарственных средств:
— металлов: мышьяка, ртути, золота, алкилололова, алюминия, цинка, талия;
— растворителей: гексана, четыреххлористого углерода, серуглерода, метил-и-бутилкетона, ацетил-ацетона;
— препаратов разных групп: акриламида, лептофоса, органических фосфатов, окиси углерода, двуокиси азота, 2,4-дихлолрфенолуксусной кислоты, хлордекона;
— лекарственных средств: винкристина, нитрофурантонна, изониазида, адриамицина, клиохинола, дансона, фенитоина, амитриптилина;
— пищевых продуктов: чечевицы, алкоголя;
— ядов беспозвоночных: ботулинического токсина, яда черного паука-ткача, яда клещей.
2. Связанные с метаболическими нарушениями: сахарный диабет, почечная недостаточность, недостаточность печени, порфирия, гипогликемия, микседема.
3. Связанные с недостаточностью: тиамин (при злоупотреблении алкоголем), витамина В12, пиридоксина, ниацина, пантотеновой кислоты, рибофлавина, с белковой алиментарной недостаточностью.
4. Другие причины и виды невропатии: злокачественные новообразования, миелома, «старческая» невропатия.
А. Генетически обусловленные:
1. Идиопатические инфекционные или постинфекционные:
— острые (синдром Гийена-Барре);
— вызванные цианидами (маниока).
— при сахарном диабете;
При опоясывающем лишае
При коллагеновых сосудистых болезнях, прочих васкулитах, сахарном диабете, атеросклерозе.
При сдавлении (позиционном), растяжении, отрыве.
Новообразования (первичные, вторичные)
Термическое поражение и электротравма
Идиопатический паралич Белла
Классификация заболеваний периферической нервной системы (Всесоюзная проблемная комиссия по заболеваниям периферической нервной системы, 1982-1984 г.г.)
Вертеброгенные поражения
1.1. Рефлекторные синдромы.
1.1.2. Цервикокраниалгия (задний шейный симпатический синдром и др.).
1.1.3. Цервикобрахиалгия с мышечно-тоническими или вегетативно-сосудистыми или нейродистрафическими проявлениями.
1.2. Корешковые синдромы.
1.2.1. Дискогенные (вертеброгенное) поражения («радикулит») корешков (указать, каких именно).
1.3. Корешково-сосудистые синдромы (радикулоишемия).
2.1. Рефлекторные синдромы.
2.1.1. Торакалгия с мышечно-тоническими или вегетативно-висцеральными, или нейродистрафическими проявлениями.
2.2. Корешковые синдромы.
2.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно).
3. Пояснично-крестцовый остеохондроз.
3.1. Люмбаго (прострел).
3.1.3. Люмбоишалгия с мышечно-тоническими или вегетативно-сосудистыми, или нейродистрафическими проявлениями.
3.2. Корешковые синдромы.
3.2.1. Дискогенные (вертеброгенные) поражения («радикулит») корешков (указать, каких именно, включая синдром конского хвоста).
3.3. Корешково-сосудистые синдромы (радикулоишемия).
Поражения нервных корешков, узлов, сплетений
1. Менингорадикулиты, радикулиты (шейные, грудные, пояснично-крестцовые).
2. Радикулоганглиониты, ганглиониты (спинальные симптоматические), трунциты.
4. Травмы сплетений.
4.2. Верхнего плечевого (паралич Эрба-Дюшенна).
4.3. Нижнего плечевого (паралич Дежерин- Клюмпке).
4.4. Плечевого (тотального).
4.5. Пояснично-крестцового (частичного или тотального).
Множественные поражения корешков, нервов
1. Инфекционно-аллергические полирадикулоневриты (Гийена-Баре и др.).
2. Инфекционные полиневриты.
3.1.1. При хронических бытовых и производственных интоксикациях (алкогольные, свинцовые, хлорофосные и др.).
3.1.2. При токсикоинфекциях (дифтерия, ботулизм).
3.1.4. Бластоматозные: при раке легких, желудка и др.
3.2. Аллергические (вакцинальные, сывороточные, медикаментозные и др.).
3.5. Идиопатические и наследственные формы.
Поражения отдельных спинномозговых нервов
— на верхних конечностях: лучевого, локтевого, срединного, мышечно-кожного и других нервов.
— на нижних конечностях: бедренного, седалищного, малоберцового, большеберцового и других нервов.
2. Компрессионно-ишемические (мононевропатии):
— на верхних конечностях;
— синдромы запястного канала (поражение срединного нерва в области кисти);
— синдром канала Гийена (поражение локтевого нерва в области кисти);
— синдром кубитального канала (поражение локтевого нерва в локтевой области);
— поражение лучевого или срединного нервов в локтевой области, поражение надлопаточного, подмышечного нервов;
3. Воспалительные (мононевриты).
Поражение черепных нервов
1. Невралгии тройничного нерва и других черепных нервов.
2. Невриты, невропатии лицевого нерва.
3. Невриты других черепных нервов.
4.1. Ганглиониты (ганглионевриты) крылонебного, ресничного, ушного, подчелюстного и других узлов.
4.2. Сочетанные и другие формы прозопалгии.
5. Стомалгия, глоссалгия.
Помимо этиологии и локализации процесса указывается:
— характер течения (острое, подострое, хроническое), а при хроническом: прогредиентное, стабильное (затяжное), рецидивирующее часто, редко, регредиентное;
— стадия (обычно в случае рецидивирующего течения);
— характер и степень нарушения функций: выраженность болевого синдрома (слабо выраженный, умеренно выраженный); локализация и степень двигательных нарушений чувствительности, вегетативно-сосудистых или трофических расстройств; частоту и тяжесть пароксизмов, приступов.
Диагностика
При атеросклерозе, сахарном диабете, узелковом периартериите и других коллагеновых мононевропатиях, обусловленных ишемией (ишемические невропатии) непосредственное инфицирование отдельных нервов наблюдается редко (лептоспироз, проказа). Исключение составляет лишь поражение черепных нервов при герпетической инфекции.
В немалом числе случаев этиология невропатий остается неясной. Поражение основного ствола приводит к выпадению всех его функций. Более дистальные очаги вызывают лишь частичные нарушения. Клиническая картина зависит и от степени повреждения нервных волокон.
Синдром спирального канала. Синдром ночного субботнего паралича
Компрессионная невропатия лучевого нерва на уровне дистального отдела спирального канала, образованного спиральной бороздой плечевой кости и головками трехглавой мышцы плеча. Может развиться в частности, при длительном придавливании нерва в этом месте во время сна на жестком ложе, в неудобной позе, особенно после приема алкоголя, а также при переломах плеча. Клиника такая же, как при невропатии лучевого нерва.
Синдром Шассеньяка
Возникает остро у ведомого за руку ребенка при резком (рывком) ее натяжении. В таких случаях происходит травматическое поражение лучевого нерва на уровне локтевого сустава. Проявляется тем, что рука свисает в состоянии пронации, пассивные движения и особенно супинация руки в таком случае оказываются болезненными. Предрасполагающим фактором может быть малый размер головки лучевой кости, а также слабость кольцевой связки ее, в связи с чем возникает подвывих лучевой кости. Прогноз обычно благоприятный.
Лучевая сенсорная невропатия. Болевая форма туннельного синдрома лучевого нерва
Невропатия глубокой ветви лучевого нерва. Суппиторного канала синдром
Протекает без боли и нарушений чувствительности, проявляясь только двигательными расстройствами в виде невозможности активного разгибания пальцев руки и отведения I пальца при сохранности разгибания кисти в лучезапястном суставе. При этом обычно нарастающая атрофия мышц тыльной поверхности предплечья.
Поражение плечевого сплетения
Поражение плечевого сплетения невоспалительной этиологии могут быть обусловлены травмой (в том числе родовая травма), вывих плечевого сустава, компрессией, сахарным диабетом, васкулитом, онкологической патологией, радиоактивным облучением. Уточняют диагноз с помощью КТ-сканирования.
Клиническая картина: боль, вялый парез руки, выпадение глубоких рефлексов, вегетативные нарушения.
В случае преимущественного вовлечения верхних отделов плечевого сплетения (корешков CV-VI) развивается синдром Эрба-Дюшенна: нарушаются движения в плечевом и локтевом суставах (отведение руки и сгибание в локте), отмечаются проксимальные атрофии и расстройства чувствительности на наружной поверхности плеча.
В случаях преимущественного вовлечения нижних отделов плечевого сплетения (CVIII-DI) развивается синдром Дежерина-Клюмпке: атрофический парез кисти и пальцев, расстройство чувствительности на внутренней поверхности плеча и предплечья, а также синдром Горнера (этот признак возникает обычно при отрыве корешков CVIII-DI от спинного мозга).
Синдром запястного канала.
Боль и парестезии усиливают:
— постукавание по проекции срединного нерва на уровне лучезапястной кожной складки (тест Тинеля);
— удерживание над головой руки больше одной минуты (элевационный тест);
— удержание резко согнутой в лучезапястном суставе кисти в течение 2 минут (тест Фалена);
— сдавление плеча манжеткой тонометра до исчезновения пульса в течение 1 минуты (манжетный тест).
При длительном течении болезни возможны гипотрофия тенара, снижение силы короткой мышцы, отводящей большой палец и мышцы, противопоставляющей большой палец, что ведет к уменьшению силы сдавления между большим и указательным пальцами и невозможности обхватить бутылку (бутылочный тест). Синдром запястного канала встречается столь широко, что может сочетаться с другими более серьезными заболеваниями (рассеянный склероз, БАС, спондилогенная шейная миелопатия). Поэтому важно обращать внимание, нет ли диффузной атрофии кисти, оживления сухожильных рефлексов и других симптомов, указывающих на иное заболевание. В отличии от больных с шейным радикулитом, предпочитающих прижимать руку к туловищу и не делать лишних движений, больные с синдромом запястного канала, наоборот, встряхивают руку.
Невропатия седалищного нерва
Невропатия бедренного нерва
Межпальцевая невропатия
Компрессионный синдром провоцируется переразгибанием в плюснофаланговых суставах при разведенных пальцах, что бывает, в частности при приседании и тем более при длительной работе в положении «на носках», а также в связи с ношением обуви на высоких каблуках, особенно при наличии плоскостопия, функциональной слабости и деформации I пальца стопы. Чаще болеют женщины. Сначала боли проявляются преимущественно при ходьбе, иногда они вынуждают снимать обувь и массировать стопы подчас в неподходящей ситуации. Позже возможно усиление болей в любое время и, в частности, по ночам. Характерных рентгенологических признаков при этом нет.
Лабораторные исследования: ОАК, ОАМ., биохимический анализ крови.
Инструментальные исследования: рентгенография, ЭМГ, реовазография сосудов конечностей. КТ или МРТ по показаниям.
Показания для консультаций специалистов: ортопед, психолог, протезист.
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия: