Абсцесс кожи, фурункул и карбункул (L02)
Спины [любой части, кроме ягодичной]
Исключена: пилонидальная киста с абсцессом (L05.0)
Головы [любой части, кроме лица]
Волосистой части головы
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Абсцесс кожи, фурункул и карбункул других локализаций
Общая информация
Краткое описание
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
Название протокола: Абсцесс кожи, фурункул и карбункул других локализаций
Код протокола:
Код(ы) МКБ-10:
L 02 Абсцесс кожи, фурункул и карбункул
Сокращения, используемые в протоколе:
УЗИ- ультразвуковое исследование
ЭКГ- электрокардиография
СОЭ –скорость оседания эритроцитов
ПМСП – первичная медико-санитарная помощь
АО – акционерное общество
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторномуровне):
Диагностические критерии [1,2,3,4]
Жалобы:
• боль в области инфильтрата.
Физикальное обследование[1,2,3,4]
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с чернойточкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Общий анализ крови: лейкоцитоз, ускорение СОЭ.
Инструментальные исследования:
Лигатурный свищ
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10
Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.
Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
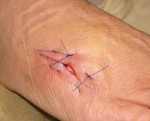
Лигатурный абсцесс код по мкб 10 у взрослых
а) Пример из истории болезни. Молодой человек эвакуирован в приют Сан-Антонио из Нового Орлеана после урагана «Катрина», вызвавшего катастрофические разрушения. Пациент испытывал боль в области лица, в тканях которого отмечался выраженный отек, а возле глаза наблюдалось скопление гноя. Зрение нарушено не было. Пораженный участок анестезировали лидокаином и эпинефрином. Абсцесс вскрыли скальпелем №11. Пациенту назначили антибиотик перорально, так как очаг находился вблизи глаза и наблюдался местный отек, который мог оказаться ранним проявлением целлюлита. Провести культуральный анализ на устойчивый к метициллину штамм Staphylococcus aureus не представлялось возможным, но на следующий день состояние пациента значительно улучшилось, что подтвердилось при осмотре.
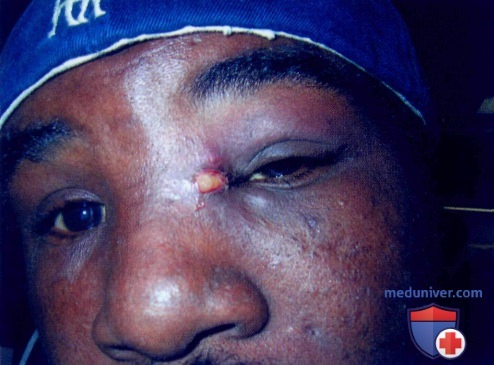
б) Распространенность (эпидемиология):
• Изменение чувствительности S. aureus к антибиотикам указывает на то, что абсцесс может быть вызван устойчивыми к метициллину штаммами этого стафилококка.
• Особенно высок риск инфицирования устойчивым к метициллииу Staphylococcus aureus и формирования других абсцессов при заболеваниях зубов, занятиях контактными видами спорта, среди наркоманов, бездомных и заключенных, а также в случаях распространенности инфекции в данном регионе.
в) Этиология (причины), патогенез (патология):
• Большинство кожных абсцессов вызвано S. aureus.
• Дентальный абсцесс может распространиться на мягкие ткани лица.
• Распространенность устойчивого к метициллину Staphylococcus aureus в некоторых регионах стала настолько высока, что абсцессы могут быть вызваны устойчивыми к метициллину штаммами S. aureus, даже при отсутствии каких-либо факторов риска, как у обоих пациентов.
г) Клиника. Скопление гноя в коже или под кожей. Пациенты часто испытывают боль, зона абсцесса болезненна при пальпации. В большинстве случаев ткани в области поражения отечные, красные, теплые на ощупь и флюктуирующие.
е) Анализы при заболевании. Культуральный анализ проводится для выявления устойчивого к метициллину штамма S. aureus с целью назначения соответствующей антибиотикотерапии.
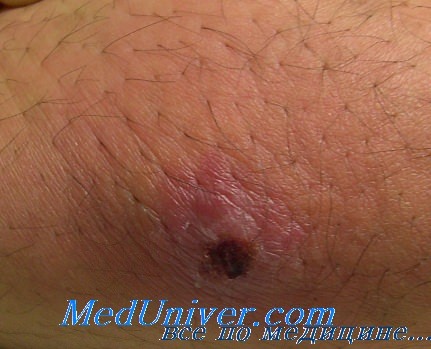
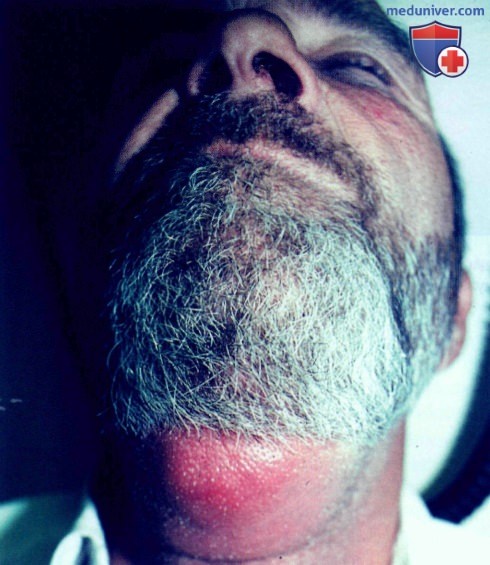
ж) Дифференциальный диагноз абсцесса:



з) Лечение абсцесса:
• Наиболее экономным по времени и наилучшим по результатам лечением при абсцессе является вскрытие и дренирование его полости. В области, где планируется вскрытие, с помощью иглы 27-30 G выполните внутрикожную инъекцию 1% лидокаина с эпинефрином, после чего вскройте абсцесс линейным надрезом скальпеля № 11, по возможности следуя кожным линиям. Дренируйте гной и закройте рану марлевой повязкой.
• При наличии эпидемии, вызванной устойчивым к метициллипу S. aureus целесообразно проводить культуральный анализ содержимого всех абсцессов и инфицированных эпидермальных кист. Хотя вначале антибиотикотерапия может не потребоваться, при ухудшении состояния пациента результаты культу-рального анализа помогут в выборе антибиотика.
• Если подозревается инфицирование устойчивым к метициллипу штаммом S. aureus на фоне признаков перифокального целлюлита, необходимо провести культуральный анализ гнойных выделений и назначит:, один из следующих антибиотиков: триметоприм-сульфаметоксазол, клиндамицин, тетрациклин или доксициклин. Обратите внимание, что у устойчивого к метициллипу штамма S. aureus во время лечения может развиться резистентность к клиндомицину. Если исследование чувствительности резистентных к метициллипу штаммов Staphylococcus aureus выявило устойчивость к эритромицину и реакцию на клиндамицин, убедитесь, что в лаборатории Вашей клиники проводится дисковый диффузионный тест на клиндамицин (если для терапии выбран этот антибиотик). Этот тест наиболее точно определит чувствительность к клиндамицину, что поможет избежать развития резистентности к этому антибиотику в ходе лечения.
• Вскрытие и дренирование полости без сопутствующей антибиотикотерапии при абсцессах кожи и мягких тканей, вызванных распространенным в некоторых популяциях устойчивым к метициллину штаммом S. aureus, будут эффективными мероприятиями у иммунокомнетентных детей, если диаметр абсцесса менее 5 см.
и) Консультирование врачом пациента. Пациентов следует осматривать ежедневно, меняя при этом повязку. До тех пор, пока разрез не заживет, пациентам запрещается принимать ванну или плавать с погружением.
к) Наблюдение пациента врачом. Контрольные посещения врача и перевязку можно организовать по-разному. Каких-либо предпочтений в этом отношении не существует. Пациентов или членов семьи можно научить менять повязку в домашних условиях.
Видео этиология, патогенез прыща и абсцесса
Редактор: Искандер Милевски. Дата обновления публикации: 30.3.2021
Абсцесс кожи, фурункул и карбункул других локализаций
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» марта 2019 года
Протокол №60
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 02 | Абсцесс кожи, фурункул и карбункул |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
| СОЭ | – | скорость оседания эритроцитов |
| ПМСП | – | первичная медико-санитарная помощь |
| АО | – | акционерное общество |
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
Жалобы на болезненную припухлость и покраснение кожи, чувство жара, распирания в очаге поражения.
Наиболее частая локализация – места, подвергающиеся загрязнению (лицо) и трению (задняя поверхность шеи, поясница, ягодицы, задняя поверхность бедер)
Инкубационный период от 3 до 5 дней.
Карбункул – в целом стадийность кожного процесса аналогична таковой при фурункуле, однако при карбункуле инфильтрат крупнее за счет формирования нескольких сгруппированных гнойно-некротических стержней. После их отторжения остается обширная медленно заживающая язва неправильной формы с неровным дном. Рубец на месте язвы крупный грубый втянутый, имеет «мозаичный» вид.
· Волосы и ногти не поражены.
· Общие симптомы – лихорадка, лимфаденопатия.
· Осложнения: лимфаденит, тромбоз венозных синусов твердой мозговой оболочки, менингит, сепсис
Физикальное обследование:
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок,напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Инструментальные исследования:
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Дальнейшее ведение: перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Цели лечения:
• очищение гнойной раны;
• заживление без образования грубого рубца;
• предупреждение развития осложнений.
Карта наблюдения пациента, маршрутизация пациента: нет.
Фурункул
Операция: вскрытие гнойного очага.
Показание для операции: плохое/неполное отторжение гнойно-некротического стержня.
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани.
Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
Карбункул
Операция: вскрытие гнойного очага.
Показание для операции: нарастание интоксикации.
Если консервативное лечение при карбункуле не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Абсцесс
Операция: вскрытие гнойного очага. Показание для операции: абсцесс.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Дальнейшее ведение:
Больной находится на стационарном лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. В последующем больной после выписки из стационара продолжает амбулаторное лечение. Необходимо продолжить перевязки раны с применением бактерицидные, антисептические препаратов и мазей, 10% раствора натрия хлора.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для экстренной госпитализации:
• распространенность гнойного процесса на 2 и более анатомические области;
• локализация фурункула или карбункула на лице выше носогубного треугольника;
• тяжелое течение абсцессов различной локализации с выраженным интоксикационным синдромом;
• развитие осложнений, в частности сепсиса;
• развитие гнойно-воспалительного процесса на фоне декомпенсированного сахарного диабета.
Показания для плановой госпитализации: не проводится
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.