Мастоцитоз
МКБ-10
Общие сведения
Поскольку мастоцитоз связан с пролиферацией тучных клеток, он получил второе название — тучноклеточный лейкоз. Заболевание достаточно редкое, его причины до сих пор не известны. По данным статистических исследований около 75% случаев мастоцитоза приходится на детей в возрасте до двух лет. Причем каждый второй такой случай заболевания самостоятельно разрешается в период полового созревания.
Классификация мастоцитоза
В настоящее время дерматология выделяет 4 клинические формы мастоцитоза:
Кожный мастоцитоз младенческого возраста часто развивается в первые несколько лет жизни ребенка. Его отличительной чертой является полное отсутствие поражений внутренних органов. Как правило, в пубертатном периоде кожные проявления исчезают и заболевание проходит. Лишь в отдельных случаях мастоцитоз младенческого возраста развивается дальше с переходом в системную форму.
Кожный мастоцитоз взрослых и подростков характеризуется инфильтрацией тучными клетками не только кожи, но и внутренних органов: печени, сердца, селезенки, слизистой желудочно-кишечного тракта, почек. Однако, в отличии от системной формы заболевания, изменения, возникающие во внутренних органах, при данной форме мастоцитоза не прогрессируют. В некоторых случаях кожный мастоцитоз может переходить в системный.
Системный мастоцитоз развивается в основном у взрослых. Он представляет собой прогрессирующее поражение внутренних органов в сочетании с кожными изменениями или без них. Системный мастоцитоз встречается в 10% случаев кожного мастоцитоза. При этом он, как правило, развивается вслед за кожными проявлениями.
Злокачественный мастоцитоз обусловлен злокачественным перерождением тучных клеток, от чего и получил название тучноклеточная лейкемия. Измененные тучные клетки инфильтрируют внутренние органы и ткани, что обуславливает быстрый летальный исход заболевания. Кожные проявления при этой форме заболевания обычно отсутствуют.
Симптомы мастотоциза
Примерно у 50% пациентов с мастоцитозом жалобы касаются только изменений со стороны кожи. При мастоцитозе с поражением внутренних органов пациенты жалуются также на периодическое падение артериального давления, приступы пароксизмальной тахикардии, повышение температуры тела и сопровождающееся зудом приступообразное покраснение кожи.
Характерные для заболевания инфильтраты из тучных клеток могут скапливаться в различных слоях кожи, что обуславливает разнообразие кожных проявлений. В связи с этим выделяют пять клинических вариантов кожных изменений при мастоцитозе.
Макулопапулезный вариант мастоцитоза характеризуется появлением на коже множественных гиперпигментированных пятен или папул небольшого диаметра. При этом отдельные очаги поражения на коже имеют четкие очертания. Выражен феномен Дарье-Унны — при механическом воздействии (например, трении) на пятна они превращаются в мелкие пузырьки, похожие на кожные изменения при крапивнице. Из-за этой особенности данный вариант мастоцитоза у некоторых авторов встречается под названием пигментная крапивница.
Узловой вариант мастоцитоза проявляется появлением в коже множественных уплотнений или узелков полушаровидной формы до 1см в диаметре. Цвет узелков может быть розовым, желтым или красным. Узелки могут сливаться в бляшки, поверхность которых бывает гладкой или по типу апельсиновой корки. Бляшки большого размера обычно имеют бугристую поверхность. При узловом варианте особенно у взрослых феномен Дарье-Унны слабо выражен.
Солитарный вариант мастоцитоза проявляется образованием мастоцитомы — узла размером 2-5см с резиновой консистенцией, сморщенной или гладкой поверхностью. Чаще всего узел один, но встречаются клинические формы с образованием 3-4 узлов. В некоторых случаях мастоцитомы сочетаются с высыпаниями макулопаппулезного характера. Солитарный вариант развивается исключительно при кожном мастоцитозе младенческого возраста. Его характерная локализация — кожа предплечий, туловища и шеи. При травматизации поверхности мастоцитомы на ней возникают пузырьки или пустулы (положительный феномен Дарье-Унны), а ребенок может жаловаться на покалывание в этом месте. Обратное развитие солитарных элементов происходит внезапно, при этом мастоцитомы западают и сглаживаются с поверхностью кожи.
Эритродермический вариант мастоцитоза диагностируется в случаях, когда на коже образуются четко отграниченные желто-коричневые очаги поражения с неровными краями и плотной консистенцией. Характерен выраженный зуд. На поверхности эритродермических очагов со временем образуются трещины, расчесы и изъязвления. Наиболее часто встречающаяся локализация — это складки между ягодицами и подмышечные впадины. Резко положителен симптом Дарье-Унны. Даже легкое травмирование очага поражения приводит к образованию пузырей и усилению зуда. При появлении большого количества пузырей говорят о клинике буллезного мастоцитоза. Эритродермический вариант заболевания редко переходит в системную форму, но прогрессирование изъязвления его элементов может привести к развитию эритродермии.
Телеангиэктатический вариант мастоцитоза характеризуется участками поражения кожи красно-коричневого цвета, сформированными из расположенных на гиперпигментированном фоне телеангиэктазий. Наиболее типично поражение кожи конечностей и груди. Телеангиэктатический вариант наблюдается в основном у взрослых и преимущественно у женщин.
Диагностика мастотоциза
Характерная симптоматика и определение феномена Дарье-Унны зачастую позволяют дерматологу заподозрить мастоцитоз. Для подтверждения диагноза необходима биопсия кожных элементов. Гистологическое исследование выявляет инфильтраты, представляющие собой скопление тучных клеток. При макулопапулезном и телеангиэктатическом варианте тучные клетки инфильтрируют верхние слои дермы. При узловом мастоцитозе тучные клетки образуют плотные инфильтраты, захватывающие почти все слои дермы. Для солитарных узлов или мастоцитом характерно распространение инфильтрата не только на всю дерму, но и в подкожную клетчатку. Эритродермический вариант отличается формированием лентообразных инфильтратов из тучных клеток в верхнем слое дермы.
В клиническом анализе крови определяется увеличение количества базофилов и нейтрофилов с резким сдвигом лейкоцитарной формулы влево. При подозрении на мастоцитоз проводят также определение гистамина мочи. Однако содержание гистамина в моче увеличивается не только при мастоцитозе, но и при аллергических или воспалительных заболеваниях.
Системный мастоцитоз диагностируют путем определения 1-метил-4-имидазолуксусной кислоты — метаболита гистамина, содержание которого резко увеличивается в случае системного мастоцитоза и остается в пределах нормы при кожном мастоцитозе. При поражении мастоцитозом внутренних органов на УЗИ органов брюшной полости выявляется увеличение печени и селезенки. Примерно у 25-30% больных мастоцитозом при рентгенологическом исследовании и КТ кости определяются нарушения со стороны костной ткани: остеосклероз или остеопороз.
Дифференцировать мастоцитоз необходимо с веснушками, пигментными невусами, ксантомами. Узловую форму дифференцируют с дерматофибромой, а мастоцитоз младенческого возраста — с пузырчаткой новорожденных, врожденной пойкилодермией Ротмунда-Томсона. Кроме того, мастоцитоз необходимо дифференцировать от других заболеваний, характеризующихся увеличением тучных клеток в образцах для гистологического исследования. К таким заболеваниям относятся лимфома, гемангиома, лимфогрануломатоз, дерматофиброма и др.
Лечение мастотоциза
В лечении мастоцитоза применяют хлоргидрат ципрогептадина, ингибиторы серотонина, противоаллергические препараты (лемастин, цетиризин, фексофенадин), противовоспалительные (диклофенак, ибупрофен), ПУВА-терапию. При системном мастоцитозе назначают цитостатики, при буллезных проявлениях — кортикостероиды. Отдельные мастоцитомы могут быть удалены хирургически.
К сожалению, не смотря на современные достижения в медицине и фармакологии, существующие способы лечения мастоцитоза зачастую оказываются недостаточно эффективными.
Крапивница
Общая информация
Краткое описание
Протокол «Крапивница»
Коды по МКБ-10: L50
L 50.0 Аллергическая крапивница
L 50.1 Идиопатическая крапивница
L 50.2 Крапивница, вызванная воздействием низкой или высокой температуры
L 50.3 Дермографическая крапивница
L 50.4 Вибрационная крапивница
L 50.5 Холинергическая крапивница
L 50.6 Контактная крапивница
L 50.8 Другая крапивница
L 50.9 Крапивница неуточненная
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По длительности заболевания:
По механизму развития:
По патогенетическим механизмам:
4. Не иммунологическая:
— либераторы тучных клеток.
Диагностика
Диагностические критерии
Жалобы и анамнез: на зудящие высыпания на различных участках тела, часто сливающихся, мигрирующих, при выраженных нарушениях микроциркуляции волдыри могут иметь цианотичный оттенок.
Атопия в анамнезе или наследственная предрасположенность (семейный характер и обусловлен генетическим дефектом) к аллергическим заболеваниям или сопутствующие аллергические заболевания.
Физикальное обследование: уртикарные высыпания на различных участках тела, размером от нескольких миллиметров до нескольких сантиметров с эритемой, четко ограниченный от окружающей кожи, часто сливающиеся, высыпания в местах легкого давления и трения с одеждой, простой дермографизм («написание на коже»).
Минимум обследования при направлении в стационар:
— общий анализ крови (6 параметров);
— определение АЛТ, АСТ;
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров).
3. Биохимический анализ крови (общий белок, общий билирубин и прямой, АЛТ, АСТ, глюкоза крови, тимоловая проба, сулемовая проба).
5. Исследование кала на яйца глист.
6. Посев из зева и языка на грибковую флору.
10. УЗИ органов брюшной полости.
11. ИФА на определение антигенспецифического Ig Е.
13. Исследование на кишечный дисбактериоз.
14. Содержание иммуноглобулинов по Манчини.
15. Консультация гастроэнтеролога.
Дополнительные диагностические мероприятия:
Дифференциальный диагноз
Дифференциальная диагностика крапивницы проводится с другими видами кожных высыпаний смешанной этиологии. При дерматитах смешанной этиологии отсутствует наследственная предрасположенность к атопии и аллергоанамнезу. Отсутствует связь с действием тех или иных аллергенов. Дерматиты смешанной этиологии связаны с инфекционными агентами, локализуются на различных участках тела, сохраняется этапность развития, ассиметричные, инфильтративные участки, отмечается температурная реакция.
Лечение
Тактика лечения
Цели лечения:
1. Коррекция лечения.
2. Выявление этиологического фактора.
3. Уточнение и лечение сопутствующей патологии.
4. Выявление и санация очагов хронической инфекции, что позволит уменьшить сенсибилизацию организма к различным аллергенам.
Немедикаментозное лечение: режим антигенного щажения, гипоаллергенная диета.
Медикаментозное лечение
С целью десенсибилизации применяют тиосульфат натрия 30% (в\в капельно на физ. растворе) 1.0 мл на год жизни, №3-5 дней.
Учитывая зуд кожных покровов показано применение антигистаминных препаратов старого поколения: фенистил раствор-капли в 1 мл 20 капель (диментинден малеат), 3 раза в сутки, до года по 3-10 капель; от 1 года до 3 лет по 1-15 капель; старше 3 лет по 15-20 капель, №7-10; курс 1 мл до 30 мл.
Супрастин (хлоропирамин) в таблетке 25 мг, до 1 года 1\4 таб. 2 раза; от 1 до 6 лет по 1\4 таб. 3 раза в сутки; от 6 до 14 лет 1\2 таб. 2-3 раза; старше 14 лет по 1 таб. 3-4 раза во время еды, №5-7; курс 2.5 таб. до 28 таб. Фенкарол (хифенадин) до 2-3 раз в день, до 3 лет 0.005 г; от 3-7 лет 0.01 г; от 7 до 12 лет 0.01-0.015 г; старше 0.025 г и др. № 5-7 дней; курс 75 мг до 525 мг.
При неэффективности назначаются глюкокортикостероиды системного действия: преднизолон 1-2 мг\кг в 1-2 сутки, затем дозы снижают № 3-7 дней.
В ходе лечения повторяется определение лейкоцитарной формулы для определения эозинофилов и подтверждения аллергологического генеза заболевания и динамики на фоне проводимой терапии, также назначаются энтеросорбенты, ферменты.
Гепатопротекторы (гепадиф, эссенциале) по 1-2 капсуле 2-3 раза, №3 недели, курс 42 до 126 капсул.
При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводится только выявление причинно-значимого аллергена.
Дальнейшее ведение
Основные медикаменты:
6. Диментинден малеат.
8. Активированный уголь.
9. Эубиотик: хилак форте.
14. Натрия тиосульфат.
15. Натрия хлорид 0,9%.
17. Спирт этиловый граммы.
18. Системы для инфузий.
19. Системы бабочка.
20. Вата стерильная.
Дополнительные медикаменты:
2. Диментинден малеат.
6. Висмута трикалия дицитрат.
7. Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния.
10. Урсодезоксихолевая кислота.
Индикаторы эффективности и лечения:
1. Уменьшение или отсутствие кожных симптомов.
2. Нормализация сна.
3. Достижение клинико-лабораторной ремиссии.
4. Улучшение самочувствия.
5. Нормализация или улучшение показателей лабораторных анализов.
6. Выявление и уточнение причинно-значимого аллергена.
Госпитализация
Показания для госпитализации (плановая):
1. Часто повторяющиеся симптомы болезни.
2. Отсутствие эффекта от амбулаторной терапии.
3. Проведение комплексного обследования (специфической диагностики).
Информация
Источники и литература
Информация
Составили:
1. Главный внештатный детский аллерголог МЗ РК, д.м.н., профессор, руководитель аллергологического отделения Испаева Ж.Б.
2. Зав. отделением аллергологии Заитова А.Г.
Крапивница пигментная код мкб
Точная распространенность мастоцитоза среди населения неизвестна. По одной из оценок, заболеваемость составляет примерно 1 случай на 5000 пациентов. Мастоцитоз может начаться в любом возрасте, но примерно в 65% случаев он начинается в детстве. Не описано предпочтений ни по расовому, ни по половому признаку. Однозначно ответственных генетических факторов не установлено, хотя сообщалось о нескольких семейных случаях.
Наиболее распространенным проявлением мастоцитоза является пигментная крапивница. Недавние успехи в исследовании мастоцитоза способствовали созданию новой классификации, которая основана на мутации C-kit. Мастоцитоз у взрослых имеет персистирующее и прогрессирующее течение, а у детей он часто носит преходящий и ограниченный характер.Мастоцитоз представляет собой гиперпластичный ответ на аномальный стимул и может считаться пролиферативным процессом тучной клетки. Недавние исследования показывают, что заболевание у детей отличается от заболевания взрослых как по клинической картине, так и по патогенезу.Методами молекулярной биологии был определен механизм регулирования роста тучных клеток. Теперь мы лучше понимаем вариации в клиническом течении мастоцитоза. Исследования мастоцитоза фокусируются на мутациях в протоонкогенном рецепторе C-kit. Анализ мутаций C-kit в коже методом ПЦР может определить пациентов, у которых велика вероятность хронического заболевания (мутация C-kit положительная; главным образом у взрослых), в отличие от пациентов, которые имеют преходящую форму мастоцитоза (в основном дети).
Существует 6 различных подвидов мастоцитоза:
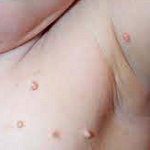
Пигментная крапивница
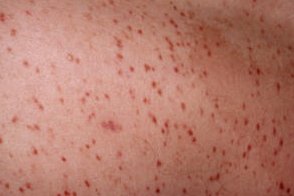 Самый распространенный вариант мастоцитоза, который встречается в 70% случаев.У ряда больных с самого начала заболевания периодически наблюдаются симптомы, обусловленные высвобождением гистамина в ткани и кровь в результате дегрануляции мастоцитов. Это покраснение кожи лица, шеи, туловища, усиление зуда, повышение температуры тела до 38-39 °С, абдоминальная боль, иногда диарея. Приступы продолжаются от нескольких минут до 1 ч и более. У большинства больных к 3-7 годам приступы прекращаются или ослабевают. К этому же возрасту возможно исчезновение сыпи. Самый распространенный вариант мастоцитоза, который встречается в 70% случаев.У ряда больных с самого начала заболевания периодически наблюдаются симптомы, обусловленные высвобождением гистамина в ткани и кровь в результате дегрануляции мастоцитов. Это покраснение кожи лица, шеи, туловища, усиление зуда, повышение температуры тела до 38-39 °С, абдоминальная боль, иногда диарея. Приступы продолжаются от нескольких минут до 1 ч и более. У большинства больных к 3-7 годам приступы прекращаются или ослабевают. К этому же возрасту возможно исчезновение сыпи. |
Системное распространение происходит у 10% пациентов, при пигментной крапивнице появившейся после 5-летнего возраста. Кроме кожи наиболее часто поражаются кости, ЖКТ, печень и селезенка. Головная боль, боль в костях, приливы, диарея, обмороки и замедление роста — признаки системного поражения
Очаги обычно возникают в 1-й год жизни или даже могут присутствовать при рождении.Очаги могут появляться на любом участке тела, высыпание может быть генерализованным. Наибольшая плотность очагов наблюдается на туловище, акральные участки тела не поражаются.
Встречается реже. Начинается с пятен, постепенно превращающихся в милиарные и лентикулярные папулы буровато-коричневого цвета, полусферические, с гладкой поверхностью. Как и при пятнистой разновидности, элементы не сливаются, не шелушатся, располагаются на тех же участках, иногда также наблюдается буллезная реакция в ответ на механическое раздражение кожи.
Мастоцитома
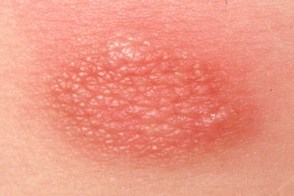 Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении. Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении. |
Это четко выступающая над поверхностью кожи желтовато-бурая или цвета загара, с розовым оттенком овальная или округлая бляшка с резкими границами, диаметром от 2 до 6 см и более, каучукоподобной консистенции с поверхностью напоминающей апельсиновую корку. Мастоцитома, как правило, одиночная, реже могут одновременно существовать 3–4 элемента и даже больше. Преимущественная локализация — шея, туловище, предплечья, особенно запястья. Феномен Дарье–Унны положительный, может сопровождаться развитием пузырьков и пузырей. Иногда появляются высыпания пигментной крапивницы.
Протекает без субъективных ощущений. Бессимптомный одиночный очаг можно не заметить или принять за родинку или ювенильную ксантогранулему. Вдобавок, хотя и редко, ксантогранулема и мастоцитома могут сочетаться.
Течение заболевания при одиночной мастоцитоме обычно легкое с полным разрешением практически во всех случаях. Большинство мастоцитом спонтанно исчезают к возрасту полового созревания
Диффузный кожный мастоцитоз
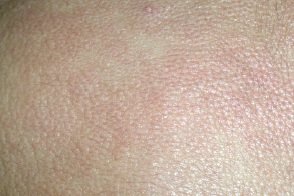 Встречается редко. Заболевание поражает как взрослых, так и детей. Клиническая картина весьма вариабельна. Обычно болезнь манифестирует крупными элементами в подмышечных ямках, паховых и межъягодичных складках. Очаги имеют неправильные очертания или они округлые, с резкими границами, плотной (до деревянистой) консистенции, желтовато-коричневой окраски.В дальнейшем процесс прогрессирует с распространением на кожу туловища и конечностей, которая становиться утолщеной и эластической консистенции. Наблюдают обилие густорасположенных милиарных папул желтоватой окраски или цвета слоновой кости, что придает коже мелкозернистый вид.На поверхности очагов легко возникают изъязвления, трещины, экскориации. Встречается редко. Заболевание поражает как взрослых, так и детей. Клиническая картина весьма вариабельна. Обычно болезнь манифестирует крупными элементами в подмышечных ямках, паховых и межъягодичных складках. Очаги имеют неправильные очертания или они округлые, с резкими границами, плотной (до деревянистой) консистенции, желтовато-коричневой окраски.В дальнейшем процесс прогрессирует с распространением на кожу туловища и конечностей, которая становиться утолщеной и эластической консистенции. Наблюдают обилие густорасположенных милиарных папул желтоватой окраски или цвета слоновой кости, что придает коже мелкозернистый вид.На поверхности очагов легко возникают изъязвления, трещины, экскориации. |
При прогрессировании диффузный мастоцитоз может закончиться эритродермией. Субъективно отмечают сильный, порой мучительный зуд. Легкая травма приводит к образованию пузырей. Диффузный мастоцитоз, как правило, со временем переходит в системный, особенно у детей.
Телеангиэктазия пятнистая эруптивная персистирующая
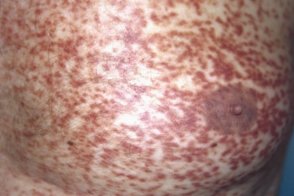 Это редкая форма мастоцитоза кожи, встречающаяся обычно у взрослых, преимущественно у женщин и исключительно редко у детей. Телеангиэктазии появляются через 3-4 года после начала болезни.Клинически проявляется различной величины и очертаний пятнами, состоящими из телеангиэктазий на пигментированном фоне. Первоначальная локализация — кожа головы, особенно в области лица, и верхней половины туловища. Заболевание может дебютировать с поражения кожи голеней и тыла стоп в виде крупнокалиберных телеангиэктазий, располагающихся на неизмененной коже. Пигментацию нельзя относить к числу облигатных признаков этой формы мастоцитоза. Это редкая форма мастоцитоза кожи, встречающаяся обычно у взрослых, преимущественно у женщин и исключительно редко у детей. Телеангиэктазии появляются через 3-4 года после начала болезни.Клинически проявляется различной величины и очертаний пятнами, состоящими из телеангиэктазий на пигментированном фоне. Первоначальная локализация — кожа головы, особенно в области лица, и верхней половины туловища. Заболевание может дебютировать с поражения кожи голеней и тыла стоп в виде крупнокалиберных телеангиэктазий, располагающихся на неизмененной коже. Пигментацию нельзя относить к числу облигатных признаков этой формы мастоцитоза. |
Окраска пятен колеблется от светло-розовой, темно-вишневой до коричневой, иногда с синюшно- фиолетовым оттенком, в зависимости от давности процесса, морфологических особенностей и количества телеангиэктазий. Элементы не шелушатся, имеют размер до 0, 5 см склонны к слиянию. Часто телеангиэктазии вследствие их обилия и густого расположения неразличимы невооруженным глазом и могут формировать обширные очаги красновато-фиолетового цвета. Симптом Дарье–Унны положительный, дермографизм уртикарный.
У больных с этой формой нередко развивается системный мастоцитоз. Наиболее часто в патологический процесс вовлекаются трубчатые кости, печень, селезенка, лимфатические узлы, а также пищеварительный тракт
Буллезный мастоцитоз
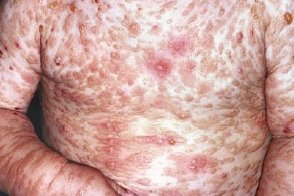 Буллезные высыпания, появляющиеся у детей, особенно грудного возраста, предшествуют разнообразным высыпаниям мастоцитоза или сопутствуют им. Буллезные высыпания диаметром до 2 см вначале имеют напряженную покрышку и прозрачное или геморрагическое содержимое. Жидкость в пузырях обладает гепариновыми антикоагулянтными свойствами, в ней обнаруживают только полинуклеары. При цитологическом исследовании дна пузырей в большом количестве выделяют мастоциты. Постепенно содержимое пузыря рассасывается, что делает его покрышку вялой, морщинистой. Образуется корка. Иногда пузыри вскрываются, в результате чего возникают эрозии. Симптом Никольского отрицательный. Буллезные высыпания, появляющиеся у детей, особенно грудного возраста, предшествуют разнообразным высыпаниям мастоцитоза или сопутствуют им. Буллезные высыпания диаметром до 2 см вначале имеют напряженную покрышку и прозрачное или геморрагическое содержимое. Жидкость в пузырях обладает гепариновыми антикоагулянтными свойствами, в ней обнаруживают только полинуклеары. При цитологическом исследовании дна пузырей в большом количестве выделяют мастоциты. Постепенно содержимое пузыря рассасывается, что делает его покрышку вялой, морщинистой. Образуется корка. Иногда пузыри вскрываются, в результате чего возникают эрозии. Симптом Никольского отрицательный. |
Эволюция буллезных высыпаний заканчивается полным восстановлением тканей, без атрофии. У новорожденных и детей при мастоцитозе, особенно при пигментной крапивнице, на местах давления и трения легко образуются пузыри, которые следует рассматривать как вариант феномена Дарье–Унны
Узловатый мастоцитоз
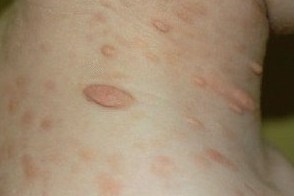 Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни, особенно у новорожденных.Однако узловатому мастоцитозу подвержены и взрослые.При узловатом мастоцитозе независимо от его разновидностей феномен Дарье–Унны выражен слабо или его не выявляют вовсе.Возможны приступы локальной (вокруг высыпаний) и распространенной на весь кожный покров гиперемии, сопровождающиеся выделением с мочой повышенного количества гистамина. Приступы могут возникать внезапно, спонтанно или под влиянием различных воздействий (механическое раздражение, теплая ванна, перегревание, инсоляция, плач и др.). Пузыри появляются как на поверхности узловатостей, так и на внешне здоровой коже. Их эволюция сопровождается образованием эрозий и корок. Симптом Никольского отрицательный. Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни, особенно у новорожденных.Однако узловатому мастоцитозу подвержены и взрослые.При узловатом мастоцитозе независимо от его разновидностей феномен Дарье–Унны выражен слабо или его не выявляют вовсе.Возможны приступы локальной (вокруг высыпаний) и распространенной на весь кожный покров гиперемии, сопровождающиеся выделением с мочой повышенного количества гистамина. Приступы могут возникать внезапно, спонтанно или под влиянием различных воздействий (механическое раздражение, теплая ванна, перегревание, инсоляция, плач и др.). Пузыри появляются как на поверхности узловатостей, так и на внешне здоровой коже. Их эволюция сопровождается образованием эрозий и корок. Симптом Никольского отрицательный. |
Многоузловая форма.При многоузловом мастоцитозе розовые, красные или желтоватые полусферические высыпания диаметром 0, 5–1, 0 см в большом количестве рассеяны по всему кожному покрову. Поверхность их гладкая, консистенция плотная.
Узловато-сливная форма.Узловато-сливная разновидность отличается от многоузловой слиянием элементов, особенно в подмышечных ямках, паховых и межъягодичных складках, с образованием крупных конгломератов.
Ксантелазмоидный мастоцитоз
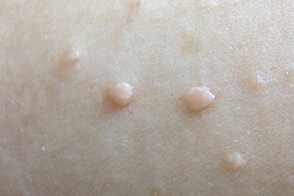 Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1, 5 см, овальные, с резкими границами. Узелки имеют плотную консистенцию, гладкую или типа апельсиновой корки поверхность и светло-желтую либо желтовато-коричневую окраску, что придает им сходство с ксантелазмами и ксантомами. Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1, 5 см, овальные, с резкими границами. Узелки имеют плотную консистенцию, гладкую или типа апельсиновой корки поверхность и светло-желтую либо желтовато-коричневую окраску, что придает им сходство с ксантелазмами и ксантомами. |
Одиночные элементы иногда становятся крупными и характеризуется появлением крупных узлов (до 1-5 см в поперечнике), мягкоэластической консистенции, овальной формы, со светло-желтой гладкой или сморщенной («апельсиновая корка») поверхностью. Симптом Унны — слабоположительный или отрицательный.
Эритродермический мастоцитоз
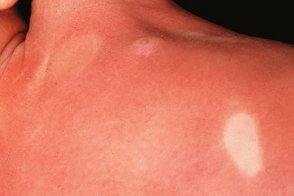 Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов, что говорит о системном мастоцитозе.Окраска эритродермически измененной кожи варьирует в широких пределах — от розово-красной с желтовато-бурым оттенком до темно-коричневой. Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов, что говорит о системном мастоцитозе.Окраска эритродермически измененной кожи варьирует в широких пределах — от розово-красной с желтовато-бурым оттенком до темно-коричневой. |
Консистенция тестоватая при эритродермии, возникшей на фоне пигментной крапивницы, и плотная — при эритродермии, источником которой был диффузный мастоцитоз. Лицо, ладони и подошвы обычно свободны от поражения. Напоминает нейродермит, в результате слияния элементов образуется диффузный инфильтрат. Нередко спонтанно или при механическом воздействии возникают пузыри. Интенсивный зуд
Системный мастоцитоз.
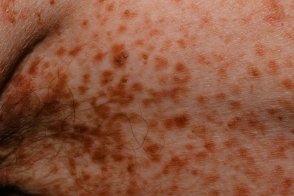 Составляет от 2 до 10% всех разновидностей, в 1 % случаев протекает без кожных проявлений. У взрослых наблюдается в 2, 8 раза чаще, чем у детей. Увеличение периферических лимфоузлов отмечают почти у 50 % больных. Из костных поражений характерны остеопороз и остеосклероз, очаговые у детей и диффузные у взрослых, которые в части случаев предшествуют кожной симптоматике. Течение костных поражений доброкачественное, возможны спонтанные переломы. Составляет от 2 до 10% всех разновидностей, в 1 % случаев протекает без кожных проявлений. У взрослых наблюдается в 2, 8 раза чаще, чем у детей. Увеличение периферических лимфоузлов отмечают почти у 50 % больных. Из костных поражений характерны остеопороз и остеосклероз, очаговые у детей и диффузные у взрослых, которые в части случаев предшествуют кожной симптоматике. Течение костных поражений доброкачественное, возможны спонтанные переломы. |
У 1/4-1/3 больных наблюдаются боль в животе, тошнота, рвота, метеоризм, понос. Описывают развитие язв желудка и двенадцатиперстной кишки, синдрома мальабсорбции, гастродуоденита при нормальной кислотности желудочного сока. При эндоскопии, рентгенологическом исследовании, лапаротомии обнаруживают отек слизистой оболочки ЖКТ, узелково-подобные высыпания.
Часто выявляется гепато- и/или спленомегалия. Гематологические изменения наблюдаются всегда. Отмечаются анемия, лейкопения, тромбоцитопения, моноцитоз.Нередко системный мастоцитоз сочетается со злокачественными новообразованиями и гематологическими заболеваниями: миелолейкоз, лимфолейкоз, болезнь Ходжкина, истинная полицитемия и др.
Диагноз мастоцитоза часто ставят исходя из анамнеза и видимых кожных очагов. Растирание или травма пораженной кожи вызывают появление волдыря и покраснение кожи (симптом Дарье) более чем у 90% пациентов. Во всех случаях для подтверждения диагноза показана биопсия.
Для подтверждения диагноза можно воспользоваться измерениями уровней высвобождаемых медиаторов (гистамина, проста- гландина D2, триптазы) и их метаболитов (например, N-метил гистамина), хотя ни один из этих тестов не имеет 100% специфичности. Большинство лабораторий измеряют N-метилгистамин в моче (NMH) и триптазу в сыворотке. Подтверждено, что показатели NMH в зависимости от возраста были значительно выше в группе детей с активным масто- цитозом, чем в контрольной группе. Была значительная разница, но также и совпадение в показателях NMH в группах детей с диффузным кожным мастоцитозом, активной ПК и активными мастоцитомами. У взрослых совпадений бывает меньше.Рекомендуется измерять уровень NMH в моче вначале, на время установления диагноза, а затем повторять измерения при последующем контроле только в тех случаях, где уровни изначально были повышены или развились системные признаки.
Дальнейшие диагностические процедуры с целью исключения системного поражения проводят детям с очень обширными кожными очагами и высокими показателями NMH в моче или высокими уровнями триптазы в сыворотке, а также детям с признаками поражения других органов (включая кровавую рвоту, дегтеобразный стул, сильную боль в костях и гематологические отклонения, такие как анемия, лейкопения или наличие тучных клеток в периферической крови). Диагностическое исследование внутренних органов проводится взрослым при наличии аномалий в функциональных тестах или системных признаков.
Полный анализ мазка периферической крови и биохимический анализ крови проводятся рутинно и повторяются для исключения ассоциированных гематологических заболеваний и системного поражения при мастоцитозе. Анемия, лейкопения, лейкоцитоз или тромбоцитопения могут указывать на поражение костного мозга. Новые исследования предполагают измерение а-протриптазы, что может явиться еще более чувствительным скрининговым тестом, чем биопсия костного мозга при подозрении на системный мастоцитоз.
Другие инвазивные диагностические процедуры проводятся ограниченно только пациентам со специфическими симптомами, указывающими на системный мастоцитоз. Боль в животе может вызвать необходимость проведения УЗИ брюшной полости, контрастных исследований и/или эндоскопии. Сканирование костей может потребоваться при подозрении на поражение костей. Полезность исследования скелета следует тщательно взвесить, поскольку скелетные очаги могут быть временными, а корреляции между аномалиями скелета и системным поражением обнаружено не было.
Диагностические критерии кожного мастоцитоза
Диагностические критерии системного мастоцитоза
Для постановки диагноза необходимо наличие главного критерии и двух дополнительных
Диффузный кожный мастоцитоз
Общие терапевтические рекомендации Лечение показано только при наличии симптомов и направлено на их облегчение. Более патофизиологический подход к гиперплазии тучных клеток в настоящее время невозможен. ПК обычно протекает доброкачественно. Рекомендуется мультидисциплинарный подход к лечению. В команду врачей должны входить дерматолог, аллерголог, гематолог и специалист-диетолог.
Терапия часто состоит в том, чтобы успокоить и поддержать пациента, а у детей — их родителей. Принципиальный подход к лечению означает устранение всех факторов, о которых известно, что они стимулируют дегрануляцию тучных клеток
Диагностический и лечебный подход
Дети с мастоцитомой или пигментной крапивницей в целом имеют хороший прогноз. Количество очагов после начала заболевания может возрастать, но затем они постепенно разрешаются. Примерно у половины детей с пигментной крапивницей разрешение очагов и симптомов происходит в подростковом возрасте, у остальных наблюдается выраженное снижение симптомных кожных очагов и дермографизма. Частичную регрессию нередко замечают только через 3 года после начала заболевания. Однако у 10% детей с игментной крапивницей развивается системное поражение, причем первые проявления заболевания у этих детей развились после 5-летнего возраста.
Диффузный кожный маетоцитоз, который возник до 5 лет, имеет такой же хороший прогноз, как мастоцитома и пигментная крапивница. Дети, у которых диффузный кожный маетоцитоз проявляется раньше буллезных высыпаний, имеют лучшие шансы на постепенное улучшение, чем дети, у которых пузыри были начальным симптомом мастоцитоза. Образование пузырей обычно прекращается к 1-3 годам, а к пубертатному периоду 90% детей освобождается от симптомов.
Все пациенты с симптомами должны избегать факторов, провоцирующих дегенерацию тучных клеток.
Клинически значимые дегрануляторы тучных клеток.
Наиболее важными стимулами являются поглаживание, расчесы, экстремальные температуры, физическая нагрузка, прием лекарств и пищевых продуктов, высвобождающих гистамин. Необходимость профилактического лечения пациентов с мастоцитозом в случае предстоящей анестезии является предметом дискуссии. У детей с мастоцитозом, которым необходима операция, мы поступаем следующим образом. Обеспечивается тщательный контроль с тем, чтобы избежать применения всех препаратов, высвобождающих гистамин, при наличии лекарственных средств, входящих в число необходимых для проведения реанимации. Пациентов с обширной формой мастоцитоза и системными симптомами госпитализируем за 1 день до хирургического вмешательства. Назначаем преднизон в стрессовой дозе (2 мг/кг в день) и антигистаминные препараты. Перорально даем диазепам в качестве седативного средства, в ходе операции избегаем всех препаратов, высвобождающих гистамин. Эпинефрин должен быть постоянно в наличии.