Абсцесс кожи, фурункул и карбункул других локализаций
Общая информация
Краткое описание
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
Название протокола: Абсцесс кожи, фурункул и карбункул других локализаций
Код протокола:
Код(ы) МКБ-10:
L 02 Абсцесс кожи, фурункул и карбункул
Сокращения, используемые в протоколе:
УЗИ- ультразвуковое исследование
ЭКГ- электрокардиография
СОЭ –скорость оседания эритроцитов
ПМСП – первичная медико-санитарная помощь
АО – акционерное общество
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторномуровне):
Диагностические критерии [1,2,3,4]
Жалобы:
• боль в области инфильтрата.
Физикальное обследование[1,2,3,4]
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с чернойточкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий («сито»), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Лабораторные исследования:
Общий анализ крови: лейкоцитоз, ускорение СОЭ.
Инструментальные исследования:
Абсцесс кожи, фурункул и карбункул (L02)
Спины [любой части, кроме ягодичной]
Исключена: пилонидальная киста с абсцессом (L05.0)
Головы [любой части, кроме лица]
Волосистой части головы
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Код по мкб l02
а) Пример из истории болезни. Молодой человек эвакуирован в приют Сан-Антонио из Нового Орлеана после урагана «Катрина», вызвавшего катастрофические разрушения. Пациент испытывал боль в области лица, в тканях которого отмечался выраженный отек, а возле глаза наблюдалось скопление гноя. Зрение нарушено не было. Пораженный участок анестезировали лидокаином и эпинефрином. Абсцесс вскрыли скальпелем №11. Пациенту назначили антибиотик перорально, так как очаг находился вблизи глаза и наблюдался местный отек, который мог оказаться ранним проявлением целлюлита. Провести культуральный анализ на устойчивый к метициллину штамм Staphylococcus aureus не представлялось возможным, но на следующий день состояние пациента значительно улучшилось, что подтвердилось при осмотре.
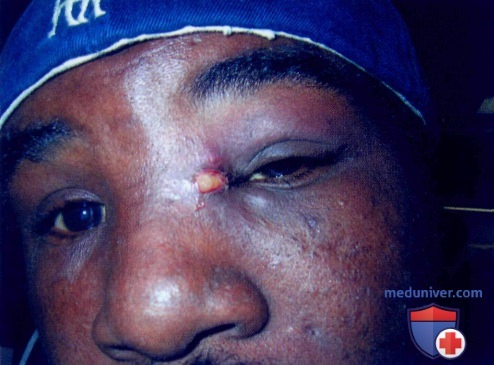
б) Распространенность (эпидемиология):
• Изменение чувствительности S. aureus к антибиотикам указывает на то, что абсцесс может быть вызван устойчивыми к метициллину штаммами этого стафилококка.
• Особенно высок риск инфицирования устойчивым к метициллииу Staphylococcus aureus и формирования других абсцессов при заболеваниях зубов, занятиях контактными видами спорта, среди наркоманов, бездомных и заключенных, а также в случаях распространенности инфекции в данном регионе.
в) Этиология (причины), патогенез (патология):
• Большинство кожных абсцессов вызвано S. aureus.
• Дентальный абсцесс может распространиться на мягкие ткани лица.
• Распространенность устойчивого к метициллину Staphylococcus aureus в некоторых регионах стала настолько высока, что абсцессы могут быть вызваны устойчивыми к метициллину штаммами S. aureus, даже при отсутствии каких-либо факторов риска, как у обоих пациентов.
г) Клиника. Скопление гноя в коже или под кожей. Пациенты часто испытывают боль, зона абсцесса болезненна при пальпации. В большинстве случаев ткани в области поражения отечные, красные, теплые на ощупь и флюктуирующие.
е) Анализы при заболевании. Культуральный анализ проводится для выявления устойчивого к метициллину штамма S. aureus с целью назначения соответствующей антибиотикотерапии.
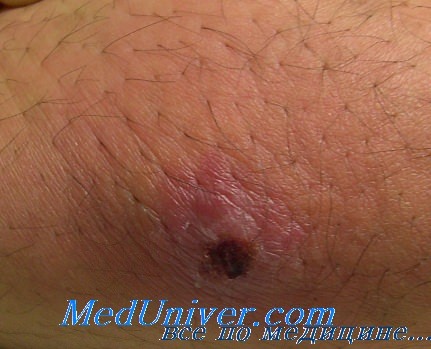
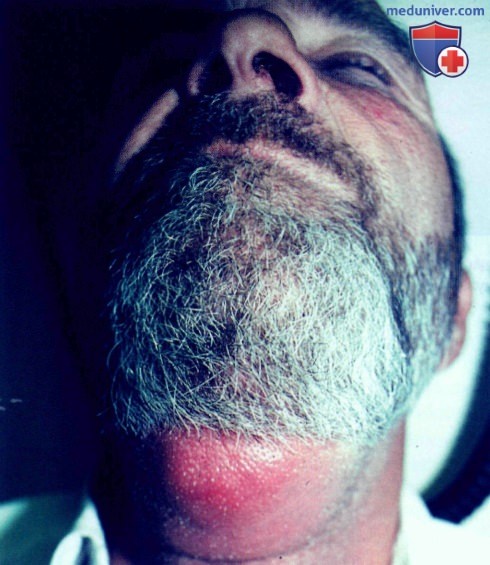
ж) Дифференциальный диагноз абсцесса:



з) Лечение абсцесса:
• Наиболее экономным по времени и наилучшим по результатам лечением при абсцессе является вскрытие и дренирование его полости. В области, где планируется вскрытие, с помощью иглы 27-30 G выполните внутрикожную инъекцию 1% лидокаина с эпинефрином, после чего вскройте абсцесс линейным надрезом скальпеля № 11, по возможности следуя кожным линиям. Дренируйте гной и закройте рану марлевой повязкой.
• При наличии эпидемии, вызванной устойчивым к метициллипу S. aureus целесообразно проводить культуральный анализ содержимого всех абсцессов и инфицированных эпидермальных кист. Хотя вначале антибиотикотерапия может не потребоваться, при ухудшении состояния пациента результаты культу-рального анализа помогут в выборе антибиотика.
• Если подозревается инфицирование устойчивым к метициллипу штаммом S. aureus на фоне признаков перифокального целлюлита, необходимо провести культуральный анализ гнойных выделений и назначит:, один из следующих антибиотиков: триметоприм-сульфаметоксазол, клиндамицин, тетрациклин или доксициклин. Обратите внимание, что у устойчивого к метициллипу штамма S. aureus во время лечения может развиться резистентность к клиндомицину. Если исследование чувствительности резистентных к метициллипу штаммов Staphylococcus aureus выявило устойчивость к эритромицину и реакцию на клиндамицин, убедитесь, что в лаборатории Вашей клиники проводится дисковый диффузионный тест на клиндамицин (если для терапии выбран этот антибиотик). Этот тест наиболее точно определит чувствительность к клиндамицину, что поможет избежать развития резистентности к этому антибиотику в ходе лечения.
• Вскрытие и дренирование полости без сопутствующей антибиотикотерапии при абсцессах кожи и мягких тканей, вызванных распространенным в некоторых популяциях устойчивым к метициллину штаммом S. aureus, будут эффективными мероприятиями у иммунокомнетентных детей, если диаметр абсцесса менее 5 см.
и) Консультирование врачом пациента. Пациентов следует осматривать ежедневно, меняя при этом повязку. До тех пор, пока разрез не заживет, пациентам запрещается принимать ванну или плавать с погружением.
к) Наблюдение пациента врачом. Контрольные посещения врача и перевязку можно организовать по-разному. Каких-либо предпочтений в этом отношении не существует. Пациентов или членов семьи можно научить менять повязку в домашних условиях.
Видео этиология, патогенез прыща и абсцесса
Редактор: Искандер Милевски. Дата обновления публикации: 30.3.2021
Гнойно-воспалительные заболевания кисти
Общая информация
Краткое описание
Название протокола: Гнойно-воспалительные заболевания кисти
Код протокола:
Код(ы) МКБ-10:
L 03.0 Флегмона пальцев и кисти
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,2,3,4,5]
Классификация гнойных заболеваний кисти:
I. Гнойные заболевания пальцев/панариции:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии
Жалобы [1,2,3,4,5]:
Панариций: острая пульсирующая боль, боль усиливается при сгибании и разгибании пальца, повышение температуры тела, недомогание, общая слабость, увеличение лимфатических узлов.
Флегмона кисти: боль, повышение температуры тела и нарушение функции кисти.
Физикальное обследование[1,2,3,4,5]:
Панариций: покраснение кожи, отек тканей и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей и палец отекает. Общее состояние пациента может, как оставаться удовлетворительным, так и значительно ухудшаться.
Флегмона кисти: отек и гиперемия и, нарушение функции кисти, местное повышение температуры, болезненность при пальпации.
Лабораторные исследования:
Общий анализ крови:
Рентгенография кисти: при костном панариции отмечается деструкция костной ткани. На рентгенограммах пальца признаки разрушения кости определяются лишь к концу 2-й/началу 3-й недели.
Показания для консультации специалистов:
Дифференциальный диагноз
Лечение
Тактика лечения
Немедикаментозная терапия: режим III, стол №15, иммобилизация кисти.
Медикаментозное лечение
Антибактериальная терапия:
• Трипсин + Химотрипсин лиофилизат для приготовления раствора для наружного и местного применения 50 мг.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
Операция: вскрытие панариция (под местной анестезией).
Показания к операции: панариций.
Операцию следует производить, не дожидаясь явных рентгенологических деструктивных изменений, руководствуясь клинической картиной заболевания.
• если панариций в форме «запонки», оперативное вмешательство выполняется как при подкожном.
При паронихии: рассекают околоногтевой валик.
В зависимости от локализации можно применять клиновидные, П-образные, парные продольные разрезы.
При под ногтевом панариции:
Операцию завершают промыванием раны, введением дренажей (резиновые полоски), наложением повязки с антисептиком. При оперативном лечении подкожного панариция следует проводить иммобилизацию.
При сухожильном панариции:
На средней, проксимальной фалангах производят одно/двусторонние среднебоковые разрезы по нейтральной линии пальца на каждой пораженной фаланге. Для вскрытия слепого мешка проксимального отдела влагалища выполняют два отдельных разреза на ладони у основания пальца. Следует избегать разрезов по срединной линии пальца или боковых разрезов вдоль всего сухожилия (типа Бира, Канавела), так как они могут привести к тяжелым изменениям сухожилия с утратой функции пальца.
При панарициях 1 и 5 пальцев необходимо произвести дополнительные разрезы в области тенара и гипотенара соответственно, а также на предплечье.
Вскрываются сухожильные влагалища продольными разрезами, удаляют гнойный экссудат и промываются раствором антисептика.
Затем производят дренирование. Дренаж (резиновые полоски, окончатая трубка) следует проводить в поперечном направлении кпереди от сухожилия. Заведение его между сухожилием и костью создаёт опасность повреждения брыжейки с питающими сосудами, что вызовет некроз сухожилия.
При своевременном выполнении операции нет необходимости выполнять некрэктомию. В поздних стадиях приходится удалять тусклые безжизненные участки сухожилия, что, конечно, приведет к утрате функции пальца. Обязательна иммобилизация.
Хирургическое вмешательство, оказываемое в стационарных условиях
Хирургическое вмешательство проводят под местной или общей анестезией
При суставном панариции:
Производят два боковых параллельных разреза в области сустава по тыльной поверхности.
Вскрывают сустав, промывают антисептиками и дренируют. Обязательно производят иммобилизацию.
Результат лечения лучше, если в процесс не были вовлечены хрящевые и костные структуры.
При деструкции суставных концов костей необходимо выполнять экономную резекцию. Исходом будет анкилоз пораженного сустава.
При костном панариции:
Производятся боковые разрезы, вскрывают и обрабатывают гнойно-некротическую полость.
В зависимости от характера поражения, наличия секвестров удаляют последние, производят экономную резекцию или полное удаление кости. Следует стремиться к максимальному сохранению кости.
Операцию заканчивают дренированием и иммобилизацией.
При флегмоне тыла кисти (поверхностные и глубокие):
Вскрывают продольными линейными разрезами в месте наиболее выраженной флюктуации и гиперемии в стороне от проекции сухожилия разгибателей.
Также вскрывают тыльные и ладонные абсцессы кисти.
При поверхностной флегмоне срединного ладонного пространства:
Вскрывают продольными разрезами, на ладонной поверхности кисти по ее средней линии с иссечением некротизированного апоневроза.
При глубоких флегмонах срединного ладонного пространства:
Вскрывают подобными разрезами.
После рассечения ладонного апоневроза манипуляции производят тупым путем из-за опасности повреждения ладонных артериальных дуг.
При флегмонах фасциально-клетчаточного пространства гипотанера:
Вскрывают линейными разрезами с последующим дренированием раны. Разрезы чаще проводят кнаружи от кожной складки, отграничивающей тенар от срединной части ладони.
При вскрытии флегмоны тенара необходимо остерегаться повреждения срединного нерва.
При комиссуральной флегмоне:
Вскрывают линейными разрезами в соответствующем межкостном промежутке. При распространении воспалительного процесса на тыльную поверхность кисти гнойные затеки дренируют из дополнительного разреза.
Применяют также полудугообразные разрезы в дистальном отделе ладони у основания пальца в соответствующем комиссуральном пространстве.
Дренирование ран осуществляют с помощью полихлорвиниловых окончатых трубок.
После операции обязательна иммобилизация кисти и предплечья.
Дальнейшее ведение:
Пациент находится на лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. Далее необходимо продолжить перевязки раны с применением бактерицидных, антисептических препаратов и мазей.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:





