Злокачественное новообразование гортани (C32)
Голосовой складки (истинной) БДУ
Черпалонадгортанной складки гортанной части
Надгортанника (участника над подъязычной костью) БДУ
Ложных голосовых складок
Задней (гортанной) поверхности надгортанника
Желудочковой складки гортани
[см. примечание 5 в блоке C00-D48]
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Код мкб зно гортани
На долю рака гортани приходится примерно 40% всех злокачественных опухолей головы и шеи. Он обычно развивается у лиц в возрасте 45—75 лет. Мужчины заболевают в 10 раз чаще женщин. С 1990 г. наметилась тенденция к снижению смертности от рака гортани, хотя абсолютное число смертей увеличилось, что объясняется увеличением средней продолжительности жизни.
Эти симптомы могут быть как изолированными, так и появляться в различных сочетаниях. Возможны метастазы в регионарные лимфатические узлы.
P.S. Если охриплость голоса не проходит в течение 2-3 нед., больному следует обязательно проконсультироваться у оториноларинголога.
б) Причины и механизмы развития. Инвазивный рак гортани может развиться из эпителиальной дисплазии и особенно рака in situ. Более чем в 90% случаев рак гортани представляет собой ороговевающий или неороговевающий плоскоклеточный рак. К редким формам рака гортани относятся бородавчатый рак, аденокарцинома, карциносаркома, фибросаркома и хондросаркома.
Большинство больных раком гортани были или являются заядлыми курильщиками и зачастую злоупотребляют алкоголем. К более редким этиологическим факторам относятся хроническая интоксикация соединениями хрома, никеля и урана, а также работа на производстве асбеста, радиоактивное облучение.
Выявлены различия в локализации опухоли в пределах гортани в зависимости от географии региона и этнического состава населения. Например, рак надскладочного пространства чаще встречается в Испании и некоторых районах Африки, чем в Германии.
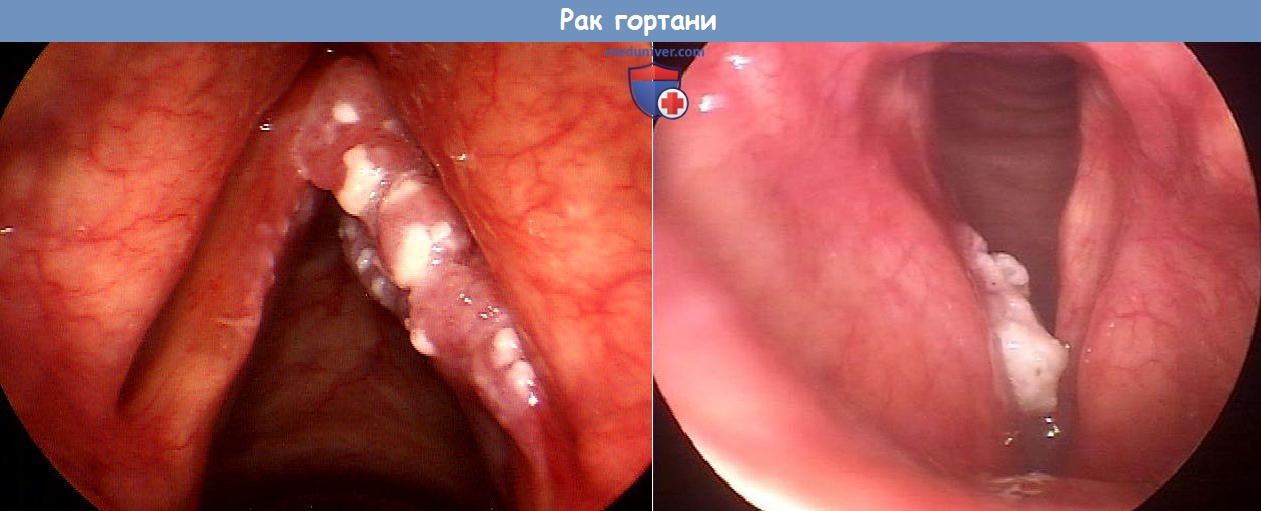
Рак гортани инфильтрирует слизистую оболочку и подслизистые ткани и метастазирует по лимфатическим путям и через кровь. Пределы распространения рака гортани по сосудам детерминированы эмбриологически. Рак надскладочного пространства обычно ограничивается этим отделом гортани и распространяется кпереди в преднадгортанное пространство.
Рак голосовых складок прорастает в подскладочное пространство чаще, чем в надскладочное. Рак «трансщелевого» пространства представляет собой рак голосовых складок, желудочка гортани и складок преддверия. Точно установить место его возникновения бывает невозможно. Особенности строения сети лимфатических сосудов гортани влияют на частоту поражения регионарных лимфатических узлов метастазами.
При одностороннем поражении голосовой складки раком перекрестные метастазы в лимфатические узлы противоположной стороны наблюдаются редко. Если опухоль затрагивает противоположную голосовую складку, переходя через переднюю или заднюю спайки, или распространяется на трахею, или исходит из надскладочного пространства, то двусторонние метастазы выявляют чаще.
При первичном обращении больных раком гортани отдаленные метастазы наблюдаются относительно редко. Возможны также случаи синхронного или метахронного рака дыхательных путей и ЖК Г.
в) Диагностика. Диагноз основывается на результатах непрямой ларингоскопии, видеоларингоскопии и стробоскопии. Во время исследования необходимо установить место и протяженность опухоли и подвижность голосовых складок. Микроларингоскопия позволяет точно установить место и протяженность опухоли, а также осмотреть расположенные под углом к ларингоскопу и труднодоступные желудочки гортани и грушевидные карманы и описать внешний вид опухоли, в частности ее нодулярность, характер роста (экзофитный или эндофитный), наличие гранулем или изъязвлений. Для оценки глубины прорастания выполняют КТ и МРТ.
г) Дифференциальный диагноз. Хронический ларингит и его особые формы, доброкачественные опухоли гортани.
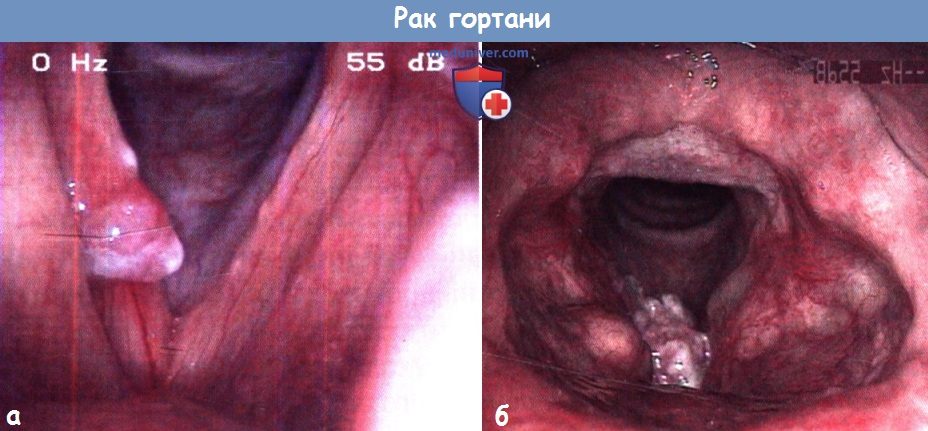
Эти методы лечения часто сочетают друг с другом. Химиотерапия без других методов лечения при раке гортани неэффективна, но ее часто назначают вместе с лучевой терапией. Пятилетняя выживаемость при таком подходе составляет 10%. Лучевую терапию проводят только дистанционно, используя в качестве источника мегавольтного излучения кобальт. За исключением случаев, когда опухоль соответствует стадии T1N0 и в некоторых случаях T2N0 и особенно при наличии метастазов в лимфатические узлы, хирургическое лечение более предпочтительно по сравнению с лучевой терапией.
У больных с далекозашедшими стадиями заболевания наилучшие результаты дает комбинированное лечение: хирургическое вмешательство в сочетании с химиолучевой терапией.
К осложнениям после лучевой терапии относятся стойкий отек, затрудняющий объективную оценку состояния тканей в области шеи и выявление рецидивов. Причиной развития отека обычно бывает лучевой некроз хрящей (хондрорадионекроз), который может потребовать выполнения ларингэктомии. К другим осложнениям относятся дисфагия, агевзия, ксеростомия и синдром «сухого глаза».
У больных, которым хирургическое вмешательство выполняют после полного курса лучевой терапии, условия для заживления раны значительно хуже и прогноз менее благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Злокачественные опухоли гортаноглотки
Общая информация
Краткое описание
Рак гортаноглотки – злокачественная опухоль с поражением анатомической области границей, которой является линия нижней границы ротоглотки на уровне большого рожка подъязычной кости и верхнего края свободной части надгортанника перпендикулярная к задней стенке глотки, нижней – плоскость, проходящая по нижнему краю перстневидного хряща. Граница с гортанью – линия, проходящая по свободному краю надгортанника, краю черпаловидно-надгортанных складок и черпаловидных хрящей. Чаще всего опухоли развиваются в грушевидном синусе. В позади перстневидной области и на задней стенке опухоли возникают редко.
Преобладающей формой злокачественной опухоли являются разновидности плоскоклеточного рака. Неэпителиальные опухоли наблюдаются в 2–3% случаев.
Факторы риска возникновения ЗНО гортани:
· не леченные воспалительные и предраковые заболевания гортаноглотки (папилломы, папилломатоз, дискератоз, лейкоплакия, пахидермия, фиброма);
· возраст и пол (лица старше 55 лет мужского пола);
· вредные привычки (курение, злоупотребление алкоголем) [1];
· генетическая предрасположенность (наличие злокачественных заболеваний у родственников);
· Вирус папилломы человека 16, 18 подтипы [2].
Название протокола: Злокачественные опухоли гортаноглотки
Код протокола:
Сокращения используемые в клиническом протоколе:
Дата разработки/пересмотра: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола : онкологи, челюстно-лицевые хирурги, врачи общей практики, терапевты, врачи скорой и неотложной помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация рака гортаноглотки:
Анатомические области и части гортаноглотки
Глоточно-пищеводное соединение (область позади перстневидного хряща): простирается от уровня черпаловидного хряща и черпаловидно-надгортанных складок до нижней границы перстневидного хряща и формирует переднюю стенку гортаноглотки.
Грушевидный синус: простирается от черпаловидно-надгортанной складки до верхнего края пищевода, латерально ограничен щитовидным хрящом, медиально – поверхностью черпаловидно-надгортанной складки, черпаловидным и перстневидным хрящами.
Задняя стенка: простирается от уровня валлекул до нижнего края перстневидного хряща.
Регионарные лимфатические узлы
Регионарными лимфатическими узлами для гортаноглотки являются глубокие шейные лимфатические узлы, расположенные вдоль внутренней яремной вены и в подчелюстной области.
Группировка по стадиям [3]
| I стадия | Т1 NО М0 | IV А стадия | Т1 N2 М0 |
| II стадия | Т2 NО М0 | Т2 N2 М0 | |
| III стадия | Т3 NО М0 | Т3 N2 М0 | |
| Т1 N1 М0 | Т4а N0 М0 | ||
| Т2 N1 М0 | Т4а N1 М0 | ||
| Т3 N1 М0 | Т4а N2 М0 | ||
| IV В | Т4 b любая N М0 | ||
| Любая Т N3 М0 | |||
| IV С | Любая Т любая N М1 |
| Гортаноглотка | |
| Т1 | £ 2 см и ограничена одной анатомической частью; |
| Т2 | > 2 до 4 см или выходит за пределы одной анатомической части; |
| Т3 | > 4 см или с фиксацией половины гортани; |
| Т4a | Поражены щитовидный или перстневидный хрящ, подъязычная кость, щитовидная железа, пищевод, мягкие ткани шеи (наружные мышцы гортани или подкожная клетчатка шеи); |
| Т4b | Превертебральная фасция, сонная артерия, структуры средостения; |
| N1 | £ 3 см одиночный лимфоузел на стороне поражения; |
| N2 | (a) одиночный лимфоузел > 3 до 6 см на стороне поражения; (b) множественные лимфатические узлы £ 6 см на стороне поражения; (c) двусторонние, контролатеральные лимфатические узлы £ 6 см; |
| N3 | > 6 см. |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Дополнительные диагностические обследования, проводимые на амбулаторном уровне [3](УД – А):
· КТ и/или МРТ от основания черепа до ключицы;
· ПЭТ–КТ (при распространенных опухолях с высоким риском метастазирования);
· КТ органов грудной клетки с контрастированием (при высоком риске мтс в легкие или при выявлении подозрения на мтс при рентгенографии ОГК);
· отрытая биопсия увеличенных лимфатических узлов шеи (при 3-х кратной отрицательной тонкоигольной биопсии и невозможности верификации основного процесса);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
· ЭхоКГ (после консультации по показаниям);
· УЗДГ (при сосудистых поражениях);
· Спирография (при планировании сохранных операций).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· ОАК;
· ОАМ;
· биохимический анализ крови (общ. белок, мочевина, креатинин, глюкоза, АЛТ, АСТ, общ. билирубин);
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
· определение группы крови по системе ABO стандартными сыворотками;
· определение резус – фактора крови.
· ЭКГ;
· рентгенография органов грудной клетки в двух проекциях.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· КТ и/или МРТ от основания черепа до ключицы (при резектабельных местно-распространенных опухолях);
· КТ органов грудной клетки с контрастированием (при наличии метастазов в легких);
· пункционная или эксцизионная биопсия увеличенных лимфатических узлов шеи (при наличии увеличенных лимфоузлов);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
· ЭхоКГ (пациентам 70 лет и старше);
· УДЗГ (при сосудистых поражениях).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
Жалобы:
· дискомфорт в горле, чувство инородного тела, возможно болевые ощущения при глотании;
· увеличение шейных, надключичных, подключичных, подчелюстных, подбородочных лимфоузлов;
· болевой синдром, стреляющие боли в ухо;
· покраснение кожи над опухолью.
· дисфагия;
· стеноз гортани.
Анамнез:
Наличие вышеописанных жалоб в течение, нескольких месяцев, часто в анамнезе безуспешное лечение от ларингита или фарингита. В некоторых случаях течение может быть длительно без симптомным. Также в определённых случаях первым симптомом болезни являются увеличенные безболезненные лимфатические узлы на шее (уровни 2-5).
Физикальные обследования:
· Осмотр – кожных покровов шеи на покраснения, деформацию и симметричность.
· Пальпаторное обследование лимфатических узлов шеи с обеих сторон (все уровни метастазирования I-VI) – увеличенные плотные, часто безболезненные лимфатические узлы. Наиболее часто опухоли гортаноглотки метастазируют в узлы II-V уровней.
Орофарингоскопия, пальпация полости рта и глотки (при осмотре ротовой полости и глотки определяют степень открытия полости рта, пальпаторно оценивается распространенность опухоли на корень языка, боковые стенки ротоглотки).

Рис. Классификация уровней метастазирования в лимфатические узлы шеи (http://medind.nic.in/jay/t12/i3/JIndianSocPeriodontol_2012_16_3_300_100899_f1.jpg)
Лабораторные исследования:
· цитологическое исследование (наличие этого заключения достаточно для постановки окончательного диагноза) Критерии – плоскоклеточный рак, злокачественная опухоль (при этом варианте необходимо наличие гистологического исследования для уточнения типа опухоли);
· гистологическое исследование – ороговевающий или не ороговевающий плоскоклеточный рак (редко, возможны другие варианты гистологической структуры опухоли, однако этот протокол не покрывает тактики лечения этих редких форм).
Инструментальные исследования:
· Непрямая ларингоскопия – наличие опухоли или изъязвления в области гортаноглотки, оценить подвижность голосовой связки и элементов гортани в целом
· Фиброскопия гортани, глотки, пищевода – тоже что и выше, плюс возможность более детально оценить опухоль, ее распространенность на устье пищевода, подсвязочное пространство, заднюю стенку перстневидного хряща.
· УЗИ шейных, подчелюстных, надключичных, подключичных лимфоузлов (наличие увеличенных лимфоузлов, структура, эхогенность, размеры) – относительные критерии, увеличенные лимфатические узлы, более 1см, часто гипоэхогенной структуры, с отсутствием жирового хилуса, более округлой формы, с нарушенной структурой, неровными краями, наличием полостей распада.
· КТ и/или МРТ от основания черепа до ключицы (определяют топику опухоли, ее взаимоотношение с окружающими с окружающими структурами, ее локализацию и распространенность, необходимо оценить распространенность опухоли на хрящи гортани, пищевод, тела позвонков, магистральные сосуды, размер и количество метастазов с указанием уровня узлов рис.__, );
· тонкоигольная аспирационная биопсия из опухоли (позволяет определить опухолевые и неопухолевые процессы, доброкачественный и злокачественный характер опухоли, первичные и вторичные (метастатические) поражения слюнных желез, дифференцировать эпителиальные и неэпителальные опухоли, лимфопролифиративные заболевания).
Показания для консультации специалистов:
· консультация кардиолога (пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии кардиологического анамнеза или патологических изменении на ЭКГ);
· консультация невропатолога (при перенесенных ранее инсультов, черепно- мозговых травм)
· консультация гастроэнтеролога (при наличии эрозивно и/или язвенной болезни органов ЖКТ в анамнезе);
· консультация нейрохирурга (при наличии метастазов головной мозг, позвоночник);
· консультация торакального хирурга (при наличии метастазов в легких);
· консультация эндокринолога (при сахарном диабете ).
Дифференциальный диагноз
Нозологическая форма
Клинические проявления
Возникают в любом отделе гортаноглотки. Дифференциальная диагностика проводится на основании морфологического заключения.
Характерное острое начало, симптомы сохраняются не более 2-3 недель.
Поллипоз гортани, глотки
Возникают в любом отделе гортаноглотки. Дифференциальная диагностика проводится на основании морфологического заключения.
Лечение
Цели лечения:
· достижение полной или частичной регрессии, стабилизации опухолевого процесса.
· Облегчение симптомов распространенного опухолевого процесса
Тактика лечения:
Основные принципы лечения
Лечение рака любой части гортаноглотки менее результативно, чем лечение рядом расположенной гортани, хотя многие принципы лечения созвучны с лечением рака гортани. Так, при раке гортаноглотки применяется методика органосохранного лечения по средствам химиолучевой терапии и варианты резекции глотки при ранних стадиях болезни.
*Неблагоприятные результаты гистологии
· Инвазия за пределы капсулы метастатического лимфатического узлы
· Положительные края резекции
· Периневральная инвазия
· Опухолевые эмболы в сосудах
Медикаментозное лечение:
Химиотерапия
Ниже приведены схемы наиболее часто используемых режимов полихимиотерапии при плоскоклеточном раке любой локализаций в области головы и шеи. Они могут быть использованы при проведении как неоадъювантной (индукционной) химиотерапии так и адъювантной полихимиотерапии, с последующим хирургическим вмешательством или лучевой терапией, а так же при рецидивных или метастатических опухолях.
Основными комбинациями, используемыми при проведении индукционной полихимиотерапии, на сегодняшний день признаны цисплатин с фторурацилом (ПФ) и доцетаксел с цисплатином и фторурацилом (ДПФ) [18, 19, 20]. На сегодняшний день эта комбинация химиопрепаратов стала «золотым стандартом» при сравнении эффективности применения различных химиопрепаратов в лечении плоскоклеточного рака головы и шеи для всех крупных многоцентровых исследований. Последняя схема представляется наиболее эффективной, но и наиболее токсичной, однако при этом обеспечивающей более высокие показатели выживаемости и
локорегионарного контроля по сравнению с использованием традиционной схемы ПФ в качестве индукционной полихимиотерапии [4,5].
Из таргетных препаратов в настоящее время в клиническую практику вошел цетуксимаб.
По последним данным, единственной комбинацией химиопрепаратов, не только увеличивающей количество полных и частичных регрессий, но и продолжительность жизни больных с рецидивами и отдаленными метастазами плоскоклеточного рака головы и шеи, является схема с использованием цетуксимаба, цисплатина и фторурацила [6].
Таблица № 1
Активность препаратов в монорежиме при рецидивном/метастатическом плоскоклеточном раке головы и шеи (модифицировано по В.А. Murphy)
| Препарат | Частота ответов,% |
| Метотрексат | 10-50 |
| Цисплатин | 9-40 |
| Карбоплатин | 22 |
| Паклитаксел | 40 |
| Доцетаксел | 34 |
| Фторурацил | 17 |
| Блеомицин | 21 |
| Доксорубицин | 23 |
| Цетуксимаб | 12 |
| Капецитабин | 23 |
| Винорелбин | 20 |
| Циклофосфамид | 23 |
PF
· Цисплатин 75-100мг/м2 в/в, 1-й день.
Фторурацил 1000мг/м2 24-часовой в/в инфузией (96часовая непрерывная инфузия)
1-4 –й дни.
Повторение курса каждые 21 день.
PF
· Цисплатин 75-100мг/м2 в/в, 1-й день.
Фторурацил 1000мг/м2 24-часовой в/в инфузией (120 часовая непрерывная инфузия)
1-5 –й дни.
Повторение курса каждые 21 день.
При необходимости на фоне первичной профилактики колониестимулирующими факторами.
CpF
· Карбоплатин (AUC 5,0-6,0) в/в, 1-й день
Фторурацил 1000мг/м2 24-часовой в/в инфузией (96-часовая непрерывная инфузия) 1-4-й дни.
Повторение курса каждые 21 день.
· Цисплатин 75мг/м2 в/в 1-й день
Капецитабин 1000мг/м2 перорально дважды в день, 1-14-й дни.
Повторение курсов каждые 21 день.
· Паклитаксел 175мг/м2, в/в, 1-й день.
Цисплатин 75мг/м2, в/в, 2-й день.
Повторение курсов каждые 21 день.
· Паклитаксел 175мг/м2, в/в, 1-й день.
Карбоплатин (AUC 6,0), в/в, 1-й день.
Повторение курсов каждые 21 день.
ТР
· Доцетаксел 75мг/м2, в/в,1-й день.
Цисплатин-75мг/м2, в/в, 1–й день.
Повторение курсов каждые 21 день.
ТPF
· Доцетаксел 75 мг/м2, в/в, 1-й день.
Цисплатин 75-100мг/2,в/в,1-й день.
Фторурацил 1000мг/м2 24-часовой внутривенной инфузией (96-часовая непрерывная инфузия)1-4-й дни.
Повторение курсов каждые 21 день.
· Паклитаксел 175 мг/м2, в/в, 1-й день 3-х часовая инфузия.
Цисплатин 75мг/2, в/в, 2-й день.
Фторурацил 500мг/м2 24-часовой внутривенной инфузией (120-часовая непрерывная инфузия)1-5-й дни.
Повторение курсов каждые 21 день.
· Цетуксимаб 400мг/м2 в/в (инфузия в течение 2 ч), 1-й день 1-го курса, Цетуксимаб 250 мг/м2, в/в (инфузия в течение 1 ч),8,15-й дни и 1,8 и 15-й дни последующих курсов.
Цисплатин 75-100мг/м2, в/в, 1-й день.
фторурацил 1000 мг/м2 24-часовой внутривенной инфузией (96-часовая непрерывная инфузия) 1-4-й дни.
Повторение курсов каждые 21 день в зависимости от восстановления гематологических показателей
CAP(а)
· Цисплатин 100мг/м2, в/в, 1 день
Циклофосфамид 400-500мг/м2, в/в 1 день.
Доксорубицин 40-50 мг/м2, в/в, 1 день.
Повторение курсов каждые 21 день.
PBF
· Фторурацил 1000мг/м2, в/в 1,2,3,4 дни
блеомицин 15 мг 1,2,33 дни
цисплатин 120 мг 4 день
Повторение курса каждые 21 день.
CpP
· Карбоплатин 300мг/м2, в/в, 1день
Цисплатин 100мг/м2 в/в, 3день
Повторение курса каждые 21 день.
МРF:
· Метотрексат 20мг/м2, 2и 8 день;
Фторурацил 375мг/м2, 2 и 3 день;
Цисплатин 100мг/м2, 4 день.
Повторение курса каждые 21 день
*Примечание: при достижении резектабельности первичной опухоли или рецидивного, хирургическое лечение может выполнено не ранее через 3 недели после последнего введения химиопрепаратов.
Химиотерапию в монорежиме рекомендовано проводить:
· у ослабленных больных в преклонном возрасте;
· при низких показателях кроветворения;
· при выраженном токсическом эффекте после предыдущих курсов химиотерапии;
· при проведении паллиативных курсов химиотерапии;
· при наличии сопутствующей патологии с высоким риском осложнений.
При проведении монохимиотерапии рекомендованы следующие схемы:
· Доцетаксел 75 мг/м2, в\в, 1-й день
Повторение курса каждые 21 день.
· Паклитаксел 175мг/м2, в/в, 1-й день.
Повторение каждые 21 день.
· Метотрексат 40мг/м2, в/в, или в/м.
Повторение курса каждую неделю.
· Капецитабин 1500мг/м2, перорально ежедневно 1-14 дни.
Повторение курса каждые 21 день.
· Винорелбин 30 мг/м2, в/в 1 день
Повторение курса каждую неделю.
· Цетуксимаб 400мг/м2, в/в (инфузия в течение 2 ч), 1-е введение, затем цетуксимаб 250мг/м2, в\в (инфузия в течении 1 ч) еженедельно.
Повторение курса каждую неделю.
*метотрексат, винорелбин, капецитабин в монорежиме чаще всего используют как вторую линию лечения.
Таргетная терапия.
Основными показаниями для проведения таргетной терапии является:
· местно-распространенный плоскоклеточный рак головы и шеи в комбинации с лучевой терапией;
· рецидивирующий или метастатический плоскоклеточный рак головы и шеи в случае неэффективности предшествующей химиотерапии;
· монотерапия рецидивирующего или метастатического плоскоклеточного рака головы и шеи при неэффективности предшествуюшей химиотерапии.
Цетуксимаб вводят 1 раз в неделю дозе 400мг/м2 (первая инфузия) в виде 120-минутной инфузией, далее в дозе 250 мг/м2 в виде 60-минутной инфузии.
При применении Цетуксимаба в сочетании с лучевой терапией, лечение цетуксимабом рекомендуется начинать за 7 дней до начала лучевого лечения и продолжать еженедельные введения препарата до окончания лучевой терапии.
У пациентов с рецидивирующим или метастатическим плоскоклеточным раком головы и шеи в комбинации с химиотерапией на основе препаратов платины (до 6 циклов) Цетуксимаб используется как поддерживающая терапия до появления признаков прогрессирования заболевания заболвания. Химиотерапия начинается не ранее чем через 1 час после окончания инфузии Цетуксимаба.
В случае развития кожных реакции на введение Цетуксимаба терапию можно возобновить с применением препарата в редуцированных дозах (200мг/м2 после второго реакции и 150мг/м2-после третьего).
Химиолучевая терапия:
При последовательной химио-лучевой терапии на первом этапе проводится несколько курсов индукционной химиотерапии с последующим проведением лучевой терапии, что обеспечивает улучшение локорегионарного контроля и повышение случаев резектабельности пациентов с сохранением органа, а так же повышение качества жизни, и выживаемости пациентов [1,3].
При одновременном химиолучевом лечении обычно используются препараты платины обладающие способностью потенцировать эффект лучевой терапии (цисплатин или карбоплатин), а также таргетный препарат цетуксимаб [7,8].
При проведении одновременного химиолучевого лечения рекомендованы следующие схемы химиотерапии.
· Цисплатин 20-40мг/м2 в/в еженедельно, при проведении лучевой терапии.
Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр.
· Карбоплатин (AUC1,5-2,0) в/в еженедельно, при проведении лучевой терапии.
Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр.
· Цетуксимаб 400мг/м2 в/в кап(инфузия в течении 2 ч) за неделю до начало лучевой терапии, далее цетуксимаб 250мг/м2 в/в (инфузия в течении 1 ч) еженедельно при проведении лучевой терапии.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
· шейная диссекция одно или двусторонняя;
· резекция гортаноглотки с профилактической односторонней или двухсторонней селективной шейной диссекцией;
· ларингофарингэктомия с пластикой пищевода;
· ларингофарингэктомия с резекцией гортаноглотки и шейного отдела пищевода;
· пластика гортаноглотки и шейного отдела пищевода;
· «спасительная» хирургическая операция.
Показания к хирургическому лечению:
· цитологически или гистологически верифицированные ЗНО гортани;
· при отсутствии противопоказании к хирургическому лечению.
· при неэффективности химиолучевой терапии;
· при рецидиве опухоли;
· при остаточных опухолях.
Все хирургические вмешательства по поводу злокачественных опухолей гортани выполняются под общей анестезией.
Противопоказания к хирургическому лечению при ЗНО гортаноглотки:
· наличие у больного признаков неоперабельности и тяжелой сопутствующей патологии;
· недифференцированные опухоли гортани, которым в качестве альтернативны может быть предложено лучевое лечение;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса;
· синхронно существующий и распространенный неоперабельный опухолевый процесс другой локализации, например рак легкого и т.д.;
· хронические декомпенсированные и/или острые функциональные нарушения дыхательной, сердечно – сосудистой, мочевыделительной системы, желудочно – кишечного тракта;
· аллергия на препараты, используемые при общем наркозе;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса.
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне: лучевая терапия, химиолучевая терапия.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой помощи: нет.
Дальнейшее ведение :
Сроки наблюдения:
· первые полгода – ежемесячно;
· вторые полгода – через 1,5–2 месяца;
· второй год – через 3–4 месяца;
· третий–пятый годы – через 4–6 месяцев;
· после пяти лет – через 6–12 месяцев;
Препараты (действующие вещества), применяющиеся при лечении
| Блеомицин (Bleomycin) |
| Винорелбин (Vinorelbine) |
| Доксорубицин (Doxorubicin) |
| Доцетаксел (Docetaxel) |
| Капецитабин (Capecitabine) |
| Карбоплатин (Carboplatin) |
| Метотрексат (Methotrexate) |
| Паклитаксел (Paclitaxel) |
| Фторурацил (Fluorouracil) |
| Цетуксимаб (Cetuximab) |
| Циклофосфамид (Cyclophosphamide) |
| Цисплатин (Cisplatin) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации: кровотечение и распад опухоли, выраженный болевой синдром, опухолевый стеноз гортани.
Показания для плановой госпитализации: Наличие у больного морфологически верифицированного рака гортаноглотки, подлежащего специализированному лечению.





