Что такое тромбоз артерии? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахметзянова Рустема Вилевича, сосудистого хирурга со стажем в 27 лет.
Определение болезни. Причины заболевания
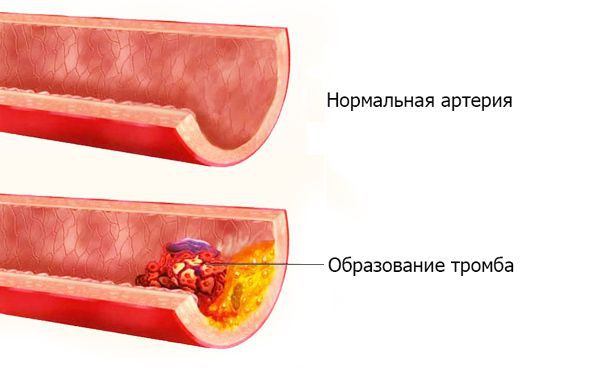
Тромбоз артерии — внезапное острое прекращение артериального кровотока, вызванное перекрытием тромбом кровеносного сосуда. Тромб (с др.-греч. — ком, сгусток) — прижизненный сгусток крови, образующийся при заболеваниях или травмах. В норме в кровеносной системе тромбы не содержатся. Их появление в сосуде угрожает жизни пациента.
Артериальные тромбозы и эмболии нельзя считать самостоятельными заболеваниями. Они всегда возникают как следствие других патологических состояний.
Причины возникновения тромба в просвете сосуда описаны немецким учёным Рудольфом Вирховым. Они объединены в известную триаду:
Тромб образуется под воздействием всех трёх факторов с доминированием одного из них.
Повреждения сосудистой стенки вызывают:
Замедление кровотока возникает в следующих случаях:
К нарушению состава крови приводят патологии [11] :
Эмболии могут быть вызваны как заболеваниями сердца, так и другими причинами.
Кардиальные причины эмболии:
В этих случаях тромб образуется в полостях сердца. Затем под влиянием гипертонического криза, смены сердечного ритма и других причин происходит его дефрагментация. Тромб устремляется с потоком крови, перекрывает участок артериального русла меньшего диаметра или развилку в области деления сосуда.
Внекардиальные причины:
Курение, малоактивный образ жизни и неправильное питание ведут к развитию атеросклероза, гипертонической болезни и сахарного диабета. Одновременно с этим повышается и риск развития артериальных тромбозов.
К индивидуальному риску сосудистой патологии относят:
Симптомы тромбоза артерии
Патологические симптомы при артериальном тромбозе или эмболии вызваны прекращением кровоснабжения органа или конечности. Их выраженность зависит от уровня поражения сосуда и степени ишемии.
Как правило, заболевание развивается достаточно остро, на фоне «полного благополучия». При тромбозах клиническая картина более смазана по сравнению с эмболиями, т. к. при последних закупорка просвета артерии наступает внезапно.
Основные клинические симптомы:
Для удобства применяют симптомокомплекс «5 П» (в англоязычном варианте – 5 Р):
Заболевание в первую очередь проявляется болью в поражённой конечности. Следом возникает чувство онемения, похолодания, парестезии в виде покалываний, жжения, «ползания мурашек». Затем — нарушения как поверхностной, так и глубокой чувствительности вплоть до полного её отсутствия. Побледнение кожи сочетается со снижением температуры поражённой конечности, особенно отстоящих её отделов. При выраженной ишемии вскоре присоединяются нарушения двигательных функций в виде пареза со снижением мышечной силы и до полной обездвиженности конечности. Если кровоток не восстанавливается, появляется болезненность и отёчность поражённых тканей конечности. На финальных этапах наступает контрактура, при которой невозможны даже пассивные движения в конечности, а в дальнейшем — некроз.
Симптомы не оторвавшегося тромба точно такие же, но наступают не так резко, как при эмболиях.
Патогенез тромбоза артерии
Первичными нарушениями, ведущими к образованию тромба является триада Вирхова. В процессе образования и тромба участвуют три компонента:
Разрушение тромбоцитов сопровождается высвобождением фермента тромбопластина. Под действием тромбопластина неактивный фермент плазмы крови протромбин, образующийся в печени, переходит в активную форму — тромбин. Тромбин действует на растворимый белок плазмы — фибриноген. Фибриноген превращается в нерастворимый волокнистый белок фибрин. Нити фибрина захватывают форменные элементы крови и образуется плотный субстрат — тромб.
Мигрировавший эмбол, как правило, достигает места деления артерии. В ряде случаев при хорошо развитой сети обходных коллатералей (ветвей сосудов) закупорка артерии не приводит к существенным изменениям. В других случаях даже небольшого размера эмбол может значительно ухудшить кровообращение в конечности, особенно при изначальном выраженном поражении артериального русла.
Классификация и стадии развития тромбоза артерии
Классификация основана на прогрессировании острой артериальной непроходимости. В нашей стране наиболее часто применяется клиническая классификация острой артериальной непроходимости, разработанная В.С. Савельевым. Она состоит из 4-х степеней:
Классификация Савельева не всегда отражает выраженность ишемии при артериальных тромбозах. Клинически более востребована классификация, созданная И. И. Затевахиным. Она позволяет определять тактику лечения вне зависимости от причины ишемии и состоит из 3-х степеней:
— ишемия IIА степени — парез конечности, активные и пассивные движения сохранены, но мышечная сила ослаблена;
— ишемия IIБ степени — паралич конечности, пассивные движения возможны, активные отсутствуют, подвижность суставов сохранена;
— ишемия IIВ степени — присоединяется отёк мышц.
— ишемия IIIА степени — ограниченные дистальные контрактуры;
— ишемия IIIБ степени — полная контрактура конечности.
По расположению в сосуде различают тромбы:
По форме:
По механизму образования и строению выделяют следующие виды тромбов:
Осложнения тромбоза артерии
Во время операции по удалению тромба возможны следующие осложнения:
Редким осложнением артериального тромба служит его гнойное расплавление при инфицировании. Это осложнение проявляется местной (покраснение, отёк, болезненность) и общей (повышение температуры, септическое состояние) симптоматикой.
Диагностика тромбоза артерии
Диагностика включает клинические и инструментальные методы.
Клинические методы диагностики:
К инструментальной диагностике относят ультразвуковые и лучевые методы обследования.
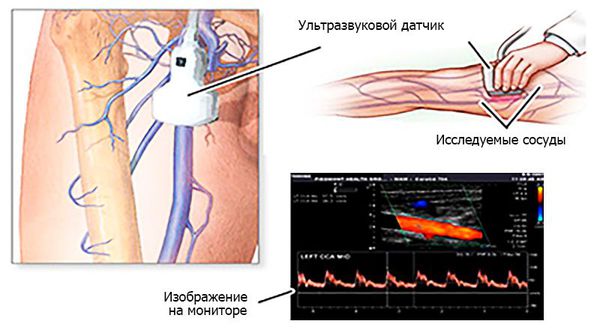
Ультразвуковая допплерография позволяет выявить наличие либо отсутствие допплеровских сигналов от артериального сосуда. С помощью ультразвукового дуплексного ангиосканирования можно определить характер, степень и протяжённость тромба.
Если предыдущие исследования недостаточно определяют локализацию, степень, протяжённость и анатомо-топографические особенности поражения и не позволяют выбрать оптимальную тактику оперативного лечения, применяют высокоточные лучевые методы диагностики. К ним относятся:
Лечение тромбоза артерии
Цели консервативной терапии:
Для терапии применяют:
Тромболитическую терапию с введением препаратов фибринолизина, стрептокиназы, урокиназы и стрептодеказы назначают на начальных этапах заболевания для растворения тромба. В качестве самостоятельного лечения применение препаратов ограничено. Их эффективность повышается в сочетании с баллонной ангиопластикой и катетерной аспирационной тромбэктомией.
Консервативная терапия является профилактикой прогрессирования ишемических явлений. При отсутствии эффекта от медикаментозного лечения назначают операцию, которая также предотвращает развитие ишемии.
Хирургическое лечение включает:
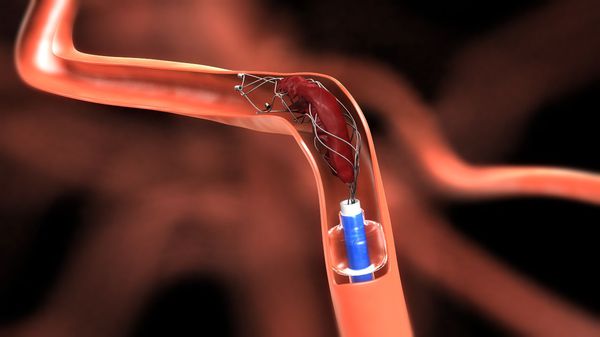
Тромбэмболэктомией называют удаление патологических тромбоэмболических масс из просвета поражённого сосуда. При прямой тромбэмболэктомии удаление масс проводят через хирургический доступ артерии непосредственно над ними. Непрямая тромбэмболэктомия подразумевает удаление патологического субстрата вне артериального доступа специальным баллонным катетером Фогарти. Этот катетер вводят в артерию через её разрез и продвигают дальше патологических масс. После чего раздувают баллон, которым перекрывают просвет сосуда и путём обратной тракции катетера извлекают его вместе с этими массами.
В ряде случаев проводят хирургическое устранение причины эмболии — резекцию добавочного шейного ребра и аневризмы, митральную комиссуротомию и т. д.
Необходимость реконструктивных операций возникает примерно в 10 % при выраженных атеросклеротических и атеротромботических процессах, когда результаты тромбэмболэктомии не могут обеспечить полноценное поступление крови в поражённую конечность. К реконструктивным операциям относят различные виды шунтирований, например бедренно-подколенное или бедренно-берцовые шунтирования.
При ишемии IIВ степени операцию необходимо завершить рассечением поверхностных фасций (фасциотомия) для предотвращения некроза мышц вследствие их отёка. Всего в данной операции нуждается от 5 до 25 % пациентов с острой артериальной непроходимостью.
Прогноз. Профилактика
Острую ишемию конечностей ежегодно выявляют у 14 пациентов на 100 тыс. населения. Её распространённость достигает 16 % среди всех сосудистых заболеваний.
Прогноз в отношении сохранения нижних конечностей зависит от локализации и характера поражения артерий, степени и остроты ишемии конечности, возможностей восстановления артериального кровообращения.
Тромб, как правило, отрывается при высоком давлении, резких движениях, низкой фиксированности к сосудистой стенке, его «хрупкости». Полностью тромб заполнит просвет или нет, зависит от системы коагуляции (свёртываемости крови). Станет ли тромб причиной ишемии, обусловлено его размером и сосудом, в котором он находится, а также степенью компенсации.
Прогноз для жизни зависит как от тяжести ишемии конечности, так и от сопутствующих патологий.
Профилактические мероприятия сводятся к предупреждению развития заболеваний, которые служат причиной артериальных тромбозов и эмболий и борьбе с факторами риска атеротромбоза.
К факторам риска относятся:
Для профилактики тромбозов европейское общество кардиологов предлагает стратегию «0-3-5-140-5-3-0»:
Венозные тромбозы и тромбофлебиты, посттромбофлебитический синдром
Общая информация
Краткое описание
Определение [1]:
Тромбоз глубоких вен конечностей – формирование одного или нескольких тромбов в пределах глубоких вен, сопровождаемое воспалением сосудистой стенки, что приводит к нарушению венозного оттока и является предиктором трофических расстройств.
Тромбофлебит – воспаление стенок вен с образованием в них тромба.
Синдром Мей-Тернера или синдром компрессии левой общей подвздошной вены – результат сдавления указанного сосуда правой общей подвздошной артерией, в связи с чем происходит нарушение оттока крови из левой нижней конечности и малого таза.
Название протокола: Венозные тромбозы и тромбофлебиты, посттромбофлебитический синдром.
Код протокола:
Код (ы) МКБ-10:
I80.0 Флебит и тромбофлебит поверхностных сосудов нижних конечностей
I80.1 Флебит и тромбофлебит бедренной вены
I80.2 Флебит и тромбофлебит других глубоких сосудов нижних конечностей
Тромбоз глубоких вен БДУ
I80.3 Флебит и тромбофлебит нижних конечностей неуточненный
Эмболия или тромбоз нижних конечностей БДУ
I80.8 Флебит и тромбофлебит других локализаций
I80.9 Флебит и тромбофлебит неуточненной локализации
I83.1 Варикозное расширение вен нижних конечностей с воспалением
I87.0 Постфлебитический синдром
Сокращения, используемые в протоколе:
| АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза АЧТВ – активированное частичное тромбопластиновое время ВБ – варикозная болезнь ВРВНК – варикозное расширение вен нижних конечностей ДБК – добезилат кальция ЖКТ – желудочно-кишечный тракт ИВЛ – искусственная вентиляция легких ИФА – иммуноферментный анализ КТ – компьютерная томография КТА – КТ – ангиография КФК – креатинфосфокиназа ЛДГ – лактатдегидрогеназа ЛФК – лечебная физкультура МКБ – международная классификация болезней МНО – международное нормализованное отношение МРА – магнитно-резонансная ангиография МРТ – магнитно-резонансная томография МФФ – микронизированная флавоноидная фракция ОАК – общий анализ крови ПГ – простагландины ПТБ – посттромботическая болезнь/синдром РКИ – рандомизированные контролируемые исследования УД – уровень доказательности УЗДГ – ультразвуковая допплерография ФГДС – фиброгастродуоденоскопия ФЛП – флеботропные лекарственные препараты ХВН – хроническая венозная недостаточность ХЗВ – хронические заболевания вен ЭКГ – электрокардиография |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: ангиохирурги, врачи общей практики.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· УЗАС;
· коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, МНО)
· ОАК.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: нет
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· ОАК;
· ОАМ;
· Б/х крови;
· ЭКГ;
· флюорография и/или рентгенография грудной клетки.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· D-димер;
· КТ.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии (описание достоверных признаков заболевания в зависимости от степени тяжести процесса):
Жалобы:
· отек конечностей;
· появление болезненного плотного инфильтрата в проекции вен;
· усиление венозного рисунка;
· цианоз конечности;
· болезненность при нагрузке;
· боли при прикосновении.
Анамнез:
· чаще начало острое;
· длительное неудобное положение;
· наличие внутривенных инъекций;
· наличие оперативных вмешательств;
· коагулопатии;
· прием гормональных препаратов;
· наличие травм конечностей;
· малоподвижный образ жизни;
· варикозное расширение вен;
· резкая непривычная нагрузка;
· ранее перенесенный тромбоз;
· беременность.
Физикальное обследование:
общий осмотр:
· усиление венозного рисунка;
· отек;
· наличие расширенных вен;
· эритема над пораженным участком;
пальпация:
· боли при сдавлении голени в передне-заднем направлении (симптом Мозеса);
· боли в икроножных мышцах при резком тыльном сгибании стопы (симптом Хоманса);
· напряжение мягких тканей;
· болезненность по ходу воспаленного инфильтрата;
· локальная гипертермия;
Лабораторные исследовании:
ОАК:
· Лейкоцитоз
· Повышение СОЭ
Коагулограмма:
· гиперкоагулция.
· Появление D-димера
Инструментальные исследования.
УЗАС:
· наличие тромбов;
· утолщение стенки вен;
· ригидность участка вен;
· отсутствие кровотока в просвете вены (окклюзия);
· наличие вертикального рефлюкса в следствие дисфункции венозных клапанов;
· патологическое расширение, увеличение вен.
Флебография, каваграфия:
· отсутствие контрастирования сосуда;
· появление коллатералей;
· наличие пристеночных тромбов.
Показания для консультации узких специалистов:
· консультация узких специалистов при наличии показаний.
Дифференциальный диагноз
Лечение
Цели лечении:
· фиксация и рассасывание тромбов;
· профилактика жизнеугрожающих осложнений (ТЭЛА, синяя флегмазия);
· улучшение качества жизни.
Тактика лечения:
Немедикаментозное лечение:
Режим – I или II или III или IV (в зависимости от тяжести состояния);
В случае признаков острого тромбоза, до исключения флотации тромба, подтвержденной инструментально, пациенту требуется постельный режим.
После исключения флотации назначается общий режим.
Диета – №10.
Компрессионная терапия: может осуществляться как эластическими, так и неэластическими изделиями: эластические бинты, компрессионный трикотаж.
Таблица №1. Выбор класса компрессионного изделия
| 1 класс компрессии 18-21 мм.рт.ст | — ретикулярный варикоз, телеангиэктазии — функциональные флебопатии, синдром «тяжелых ног» — профилактика варикоза у беременных |
| 2 класс компрессии 23-32 мм.рт.ст | — ХВН без трофических расстройств (2–3 классов по СЕАР), в том числе у беременных — состояния после флебэктомии или склерооблитерации — для профилактики тромбоза глубоких вен в группах риска, в т.ч. у оперированных больных |
| 3 класс компрессии 34-36 мм.рт.ст | — ХВН с трофическими расстройствами (4–5 классов по СЕАР) — острый поверхностный тромбофлебит как осложнение варикозной болезни — тромбоз глубоких вен — посттромбофлебитическая болезнь — лимфовенозная недостаточность |
| 4 класс компрессии >46 мм.рт.ст | — Лимфедема — Врожденные ангиодисплазии |
Другие виды лечения: нет;
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в стационарных условиях:
Виды операции:
«Традиционная» хирургия:
· кроссэктомия;
· флебоцентез;
· тромбэктомия;
· стриппинг;
· пликация вен;
· диссекция перфорантных вен;
Эндоваскулярная хирургия:
· механическая тромбэктомия;
· катетерный тромболизис и/или тромбэкстракция;
· имплантация кава-фильтра;
· стентирование вен;
Гибридная хирургия:
Сочетание вышеуказанных методов.
Показания к операции:
· подтвержденная флотация тромба;
· угроза развития «синей» флегмазия;
· восходящий тромбофлебит;
· рецидивирующая ТЭЛА;
Противопоказания к операции:
· агональное состояние пациента.
Хирургические вмешательства выполняемые в амбулаторных условиях: нет.
Дальнейшее ведение:
· наблюдение у ангиохирурга 2 раза в год;
· ультразвуковое обследование раз в год.
Индикаторы эффективности лечения:
· регрессия клинических проявлений;
· подтвержденный инструментально лизис тромба, фиксация тромба к венозной стенке;
· предотвращение риска развития ТЭЛА.
Препараты (действующие вещества), применяющиеся при лечении
| Апиксабан (Apixaban) |
| Варфарин (Warfarin) |
| Гепарин натрия (Heparin sodium) |
| Дабигатрана этексилат (Dabigatran etexilate) |
| Ривароксабан (Rivaroxaban) |
| Стрептокиназа (Streptokinase) |
| Урокиназа (Urokinase) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (B01AB) Гепарин и его производные |
| (M01A) Нестероидные противовоспалительные препараты |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной госпитализации:
· распространение тромбоза из дистальных отделов (подколенная вена и дистальнее) в общую бедренную вену, несмотря на проводимую терапию (восходящий тромбоз);
· флотирующий тромб (имеющий единственную точку фиксацию);
· восходящий тромбофлебит подкожных вен с возможным распространением тромбоза через соустья на глубокую венозную систему;
· симультанное поражение поверхностных и глубоких вен.
Показания для плановой госпитализации:
· посттромботическая болезнь.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола:
1) Коспанов Нурсултан Айдарханович – кандидат медицинских наук, АО «Научный национальный центр хирургии имени А.Н. Сызганова», заведующий отделом ангиохирургии, главный внештатный ангиохирург МЗ и СР РК.
2) Турсынбаев Серик Еришович – доктор медицинских наук, АО «Казахский медицинский университет непрерывного обучения», профессор кафедры сердечно-сосудистой хирургии.
3) Жусупов Сабит Муталяпович – кандидат медицинских наук, заведующий отделением сосудистой хирургии КГП на ПХВ «Павлодарская городская больница №1», главный внештатный сосудистый хирург Управления Здравоохранения Павлодарской области.
4) Азимбаев Галимжан Сайдулаевич – докторант PhD, АО «Научный Национальный Центр Хирургии имени А.Н. Сызганова», ангиохирург отделения рентгенхирургии.
5) Юхневич Екатерина Александровна – магистр медицинских наук, докторант PhD, РГП на ПХВ «Карагандинский государственный медицинский университет», врач клинический фармаколог, ассистент кафедры клинической фармакологии и доказательной медицины.
Конфликт интересов: отсутствует.
Рецензенты: Конысов Марат Нурышевич – доктор медицинских наук, КГП на ПХВ «Атырауская городская больница», главный врач.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Эмболия и тромбоз неуточненных артерий (I74.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
I74.9 Эмболия и тромбоз неуточненных артерий
Острой артериальной непроходимостью (ОАН) принято называть внезапное прекращение кровотока в магистральной артерии, следствием которого является ишемия тканей конечности.
Под эмболией понимают попадание в артериальное русло постороннего тела, приводящего к его закупорке. Чаще всего эмболами служат кусочки организованного тромба, скопления жира или газа, другие инородные тела (пластмассовые трубки, металические предметы, пули).
Артериальным тромбозом называется образование тромба на измененной стенке артерии с постепенным его ростом и закупоркой (окклюзией) просвета сосуда.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Стадии ишемии при ОАН по В.С.Савельеву:
I – боли в конечности, онемение, похолодание, парестезии.
II А – расстройства активных движений, парез,
II Б – активные движения отсутствуют, паралич конечности,
II В – субфасциальный отек.
III А – частичная мышечная контрактура,
III Б – полная мышечная контрактура.
Клинические классификации ОАН
В.А. Жмур (1964 г.) предложил выделять:
I. Неосложненные эмболии:
а) регрессивная эмболия;
б) скрытая (стертая) форма.
II. Осложненные эмболии:
а) заканчивающиеся гангреной;
б) сопровождающиеся развитием тромбофлебита.
Г.Л. Ратнер и И.И. Стрельников (1974 г.) выделили две формы:
По локализации эмбола и вовлечению магистральных артерий конечностей в процесс принято различать:
1. Эмболию изолированную.
2. Эмболию множественную.
3. Сочетанную эмболию.
4. Комбинированную эмболию (сочетание изолированной и множественной эмболии).
5. Повторную эмболию.
Этиология и патогенез
Эпидемиология
Признак распространенности: Редко
Эмболия периферических артерий встречается в 2 раза чаще у женщин, чем у мужчин, что объясняется большей подверженностью женщин ревматизму и большей продолжительностью жизни. Эмболии могут наблюдаться в любом возрасте, но чаще от 40 до 80 лет.
Тромбоз Болеют чаще мужчины, чем женщины. Пик заболеваемости приходится на 5-6 декады жизни.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Наиболее характерные признаки эмболии:
Наиболее тяжело протекает эмболия бифуркации аорты. Начало заболевания всегда внезапное. Появляются сильные боли в поясничной области, в животе, в промежности и в обеих нижних конечностях. Больные нередко впадают в коллаптоидное состояние (тахикардия, падение артериального давления, холодный пот, непроизвольное мочеиспускание и дефекация). Картина ишемии нижних конечностей и нарушение общего состояния прогрессируют быстро, поэтому диагностика эмболии и оказание своевременной помощи имеют решающее значение не только для спасения конечности, но и жизни больного.
Клинические проявления ишемии всегда более выражены в дистальных отделах конечности, и их проксимальная граница часто ниже уровня окклюзии. Однако уровень ишемических расстройств может быть и высоким при окклюзии относительно небольшого сосуда и, наоборот, низким при закупорке крупного артериального ствола
Состояние больного, как правило, средней тяжести или тяжелое. Состояние артерий нижних конечностей определяется пальпаторно в точках их проекции на кожу. Пульсацию наружной подвздошной артерии определяют над пупартовой связкой на границе внутренней и средней ее трети. На 2-3 см ниже пупартовой связки находят пульсацию бедренной артерии. Пульсация подколенной артерии определяется в подколенной ямке, причем пальцем следует прижать артерию к задней поверхности мыщелка большеберцовой кости. Пульсация задней большеберцовой артерии обнаруживается за медиальной лодыжкой, а передней большеберцовой – на тыле стопы в проекции линии, соединяющей середину расстояния между лодыжками и первым межпальцевым промежутком.
Аускультация сосудов поводится в обязательном порядке минимум в трех точках: над бифуркацией аорты, над наружной подвздошной и бедренной артерией. Точка для аускультации аорты находится на середине расстояния между передними верхними остями подвздошной кости. В норме над артериями шумов нет. При частичном закрытии просвета (стенозе) появляется отчетливый систолический шум, иногда с дрожанием.
При эмболических закупорках бифуркации брюшной аорты могут наблюдаться нарушения функции тазовых органов. Восходящий тромб может перекрыть нижнюю брыжеечную и даже почечные артерии, в результате чего развиваются некроз толстой кишки и почечная недостаточность.
Клиническая картина острых тромбозов артерий конечности связана с развитием типичного ишемического синдрома и поэтому имеет ту же симптоматику, что и эмболия, но развивается она не так бурно, зависит от вида поражения сосудов, возможности развития коллатеральной сети.
Диагностика
Лабораторная диагностика
Дифференциальный диагноз
Осложнения
Лечение
Характер артериальной окклюзии
Экстренная или
отсроченная (до 24 ч) эмболэктомия
Обследование (УЗИ,
ангиография), консервативная
терапия или
реваскуляризирующая операция
Срочное обследование (до 24 ч),
реваскуляризирующая операция
Экстренная реваскуляризирующая операция
Экстренная реваскуляризирующая операция + фасциотомия
Экстренная реваскуляризирующая операция + фасциотомия,
некрэктомия. Отсроченная ампутация
Консервативное лечение должно быть направлено на устранение факторов, способствующих прогрессированию ишемии. В комплекс лечебных мероприятий следует включать препараты, обладающие тромболитическим, антикоагулянтным, дезагрегационным и спазмолитическим действием. Одновременно должны быть назначены лекарственные средства, улучшающие микроциркуляцию и центральную гемодинамику, а также устраняющие метаболические нарушения.
Одним из наиболее эффективных антикоагулянтов прямого действия, используемых для лечения больных с острой артериальной непроходимостью, является гепарин. Он препятствует образованию тромбина, блокируя тем самым процесс свертывания крови. Антикоагулянтный эффект гепарина наступает сразу же после внутривенного и через 10–15 мин после внутримышечного введения и продолжается в течение 4–5 ч. Суточная доза гепарина составляет 30 000–50 000 ЕД. Гепаринотерапия считается эффективной, если время свертывания крови превышает исходный уровень в 2–2’/з раза. При передозировке гепарина может возникнуть геморрагический синдром, который устраняют путем введения 1% раствора протамина сульфата, 1 мг которого нейтрализует эффект 100 ЕД гепарина. Лечение гепарином продолжают в течение 7– 10 дней и за 2 сут до отмены назначают антикоагулянты непрямого действия. При этом суточную дозу гепарина постепенно снижают в Г/2–2 раза за счет уменьшения его разовой дозы.
Антикоагулянты непрямого действия (неодикумарин, пелентан, синкумар, фенилин и др.) подавляют биологический синтез протромбина в ретикулоэндотелиальной системе печени. Действие их начинается через 18–48 ч от начала применения и сохраняется в течение 2–3 дней после отмены препарата. Критерием эффективности проводимой терапии служит величина протромбинового индекса. Оптимальной дозой препарата Следует считать такую, ко-горая снижает протромбиновый индекс до 45–50%. Наиболее ранним симптомом передозировки служит появление микрогематурии. Антидотом антикоагулянтов непрямого действия является витамин К (викасол). Повышение у больных с острой артериальной непроходимостью адгезивно-агрегационной функции тромбоцитов делает необходимым назначение препаратов, обладающих дезагрегационным действием, в частности трентала и курантила. Указанные средства наибольший эффект оказывают при внутривенном введении. Целесообразно также использование низкомолекулярного декстрана реополиглюкина, улучшающего микроциркуляцию, обладающего дезагрегационными свойствами и усиливающего фибринолиз.
Спазмолитические средства (но-шпа, папаверин, галидор) предпочтительнее вводить внутривенно.
Метаболический ацидоз, который нередко развивается у больных, требует контроля за показателями кислотно-щелочного состояния и их своевременной коррекции с введением 4% раствора бикарбоната натрия. Для улучшения метаболических процессов в тканях целесообразно назначение витаминов, компламина, солкосерила. При соответствующих показаниях должны быть назначены сердечные гликозиды и антиаритмические препараты.
Хирургическое лечение
1) агональное состояние больных,
2) тотальная ишемическая контрактура конечности ( III В стадия),
3) крайне тяжелое общее состояние больных при легких степенях ишемии (IБ степень).
Во всех остальных случаях, как при эмболиях, так и при тромбозах, показана экстренная операция, которая иногда может быть вынуждено отсрочена.
Эмболэктомия может быть прямой и непрямой. Под прямой эмболэктомией подразумевается удаление эмбола через доступ непосредственно к зоне острой окклюзии. Непрямая эмболэктомия предусматривает удаление эмболов и тромботических масс из артериальных сегментов, расположенных проксимальнее и дистальнее артериотомического отверстия (сосудистым кольцом, либо баллон-катетером).
Распространению метода непрямой тромбэктомии способствовало внедрение в практику баллонных катетеров Фогарти, позволяющих эффективно удалять эмболы и продолженные тромбы через поверхностные, легко доступные артерии, что привело к стандартизации оперативных доступов для эмболэктомии как из нижних, так и из верхних конечностей.
Эмболэктомия из бедренной и подвздошных артерий выполняется из типичного бедренного доступа с обнажением бифуркации бедренной артерии. При эмболии бифуркации аорты применяют двухсторонний бедренный доступ, позволяющий повторным ретроградным зондированием фрагментировать и по частям удалять проксимально расположенный эмбол.
Прямые доступы к аорте и подвздошным артериям применяют при необходимости одномоментного устранения причины эмболии, например аневризмы аорты или подвздошной артерии, а также при сочетании эмболэктомии с реконструкцией аорто-подвздошного сегмента. Оптимальным доступом для эмболэктомии из подколенной артерии является тибиомедиальный доступ.
Этот же доступ используется для ретроградного удаления эмболов и тромбов из берцовых артерий. Доступом позади медиальной лодыжки обнажается задняя большеберцовая артерия. Ревизию передней большеберцовой артерии производят через тыльную артерию стопы.
Для эмболэктоми из любой артерии верхней конечности используется единый доступ в локтевой ямке с обнажением бифуркации плечевой артерии. Это дает возможность под контролем зрения удалять тромботические массы как из проксимально расположенных подключичной и подмышечной артерий, так и из обеих магистральных артерий предплечья. Прямой доступ используется чрезвычайно редко, например, при необходимости резекции добавочного шейного ребра.
В ряде случаев, при невозможности адекватной эмболэктомии или продолженном тромбозе, приходится использовать доступы к артериям на запястье. Доступ к плечевой артерии в средней трети плеча производят чрезвычайно редко, как правило, при необходимости ревизии глубокой артерии плеча.
Из нюансов катетерной тромбэктомии необходимо подчеркнуть важность плотного прилегания баллона к сосудистой стенке во время удаления тромботических масс. Оперирующий хирург должен чувствовать артериальную стенку и не допускать чересчур сильного надувания (расширения) баллона. Во время извлечения баллон должен быть полностью спавшимся. Перед ушиванием сосуда обязательна проверка восстановления его проходимости.
Проксимальная проходимость верифицируется наличием хорошей пульсирующей струи крови. Более сложно оценить состояние дистальных отделов. Следует помнить, что наличие хорошего ретроградного кровотока не всегда отражает полноценную проходимость дистального сосудистого русла.
Перед окончанием операции необходимо убедиться в наличии пульсации на стопе или артериях запястья. При появлении пульсации на подколенной артерии и отсутствии пульсации на стопе в ряде случаев целесообразно выполнить ревизию подколенной артерии тибиомедиальным доступом для исключения этажной эмболии, так как в этом случае возможно оставление эмбола или продолженного тромба в берцовых артериях.
Отсутствие пульсации на стопе требует прямой ревизии берцовых артерий. Полное восстановление кровообращения возможно только после адекватной катетерной ревизии артерий.
При ишемии 2В степени операция должна завершаться фасциотомией сразу после восстановления кровотока. Кроме того, выполнение фасциотомии при появлении субфасциального отека целесообразно в послеоперационном периоде даже у пациентов после реваскуляризации при более низких степенях ишемии. Оперативные вмешательства при острых тромбозах принципиально отличаются от операций при эмболиях необходимостью выполнения тех или иных артериальных реконструкций одновременно с тромб-эктомией. При остром тромбозе аорты или подвздошных артерий выполняют разные виды шунтирущих операций. В зависимости от тяжести состояния больного и объема окклюзионно-стенотического поражения это могут быть операции в ортотопной позиции — аорто-бедренное или подвздошно-бедренное шунтирование либо экстраанатомическое шунтирование (перекрестное подвздошно-бедренное, бедренно-бедренное или подмышечно-бедренное шунтирование).
При остром тромбозе бедренно-подколенного сегмента возможные операции — бедренно-подколенное шунтирование в проксимальную или дистальную порцию подколенной артерии, бедренно-тибиальное шунтирование, различные виды профундопластики. В качестве шунтирующего материала предпочтительно использовать аутовену, однако, как показывает опыт, при шунтировании в проксимальную порцию подколенной артерии результаты использования современных синтетических протезов сопоставимы с результатами использования аутовены.
Важное значение в реконструктивной хирургии острой артериальной непроходимости имеют временной фактор и минимизация операционной травмы.
Прямое протезирование применяются редко, его выполнение целесообразно при небольших окклюзиях, расположенных на легко доступных участках.