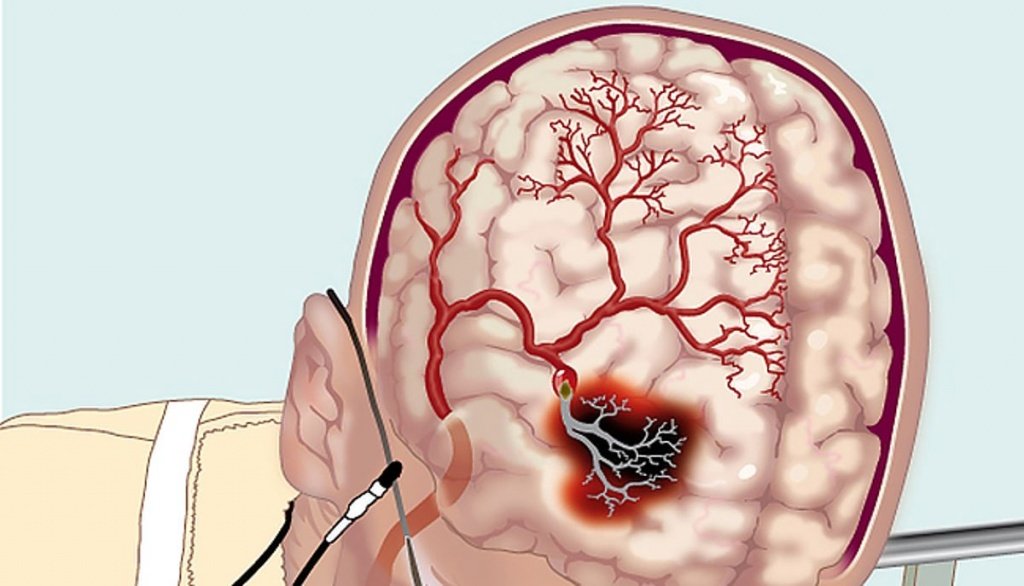
Последствия цереброваскулярных болезней (I69)
Примечание. Рубрика I69 используется для обозначения состояний, указанных в рубриках I60-I67.1 и I67.4-I67.9, как причина последствий, которые сами по себе классифицированы в других рубриках. Понятие «последствия» включает состояния, уточненные как таковые, как остаточные явления или как состояния, которые существуют в течение года или более с момента возникновения причинного состояния.
Не использовать при хронических цереброваскулярных заболеваниях, применять коды I60-I67.
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Последствия цереброваскулярных болезней
Общая информация
Краткое описание
Цереброваскулярные заболевания за последние годы становятся основной социально-медицинской проблемой клинической неврологии. Причины инсультов у детей разнообразны, в отличие от взрослых. Для ишемических инсультов в детском возрасте характерно сочетание нескольких факторов риска.
Распространенность инсультов в детском возрасте в последние годы обнаруживает рост и составляет от 1,5 до 7,5 случаев на 100 000 детского населения. Значительное внимание уделяется не только интрацеребральным, но и экстрацеребральным причинам инсульта, тем более что его этиология и патогенез у детей и у взрослых существенно отличаются.
Протокол «Последствия цереброваскулярных болезней»
Код по МКБ-10: I 69
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Ишемический инсульт:
2. Геморрагический инсульт:
— внутримозговое (паренхиматозное) кровоизлияние;
Основные цереброваскулярные заболевания и патологические состояния, приводящие к инсульту у детей:
1.1. Артериовенозные мальформации и аневризмы.
1.2. Артериальная гипертензия.
1.3. Патология крови:
— геморрагический васкулит (болезнь Шенлейна-Геноха);
— осложнения антикоагулянтной терапии;
— токсические или инфекционные васкулопатии;
— дефицит кофактора гепарина III;
— дефицит протеина С;
— дефицит протеина S;
— дефицит плазминогена и др.
1.5.1. Наследственные и врожденные формы:
— мембранные и внутриклеточные аномалии, дефицит тромбоксансинтетазы, афибриногенемия, аномалия коллагена и субэндотелия и др.;
— функционально-морфологические формы (нарушение агрегации тромбоцитов, дефицит гранул тромбоцитов и их хранение и др.).
1.5.2. Приобретенные тромбоцитопатии:
— лекарственная тромбоцитопатия и др.
— аллоиммунные и трансиммунные (проникновение антител от матери к ребенку);
— гетероиммунные (чаще под влиянием вируса);
— аутоиммунные (например, коагуляционные антифосфолипидные тромбоцитопении);
— мальабсорбция, вызывающая недостаток витамина К, и др.
2. Ишемический инсульт:
2.1. Тромботические инсульты:
2.1.1. Патология сосуда:
— врожденная аплазия или стенозирование;
— артериосклероз (прогерия) и др.;
— системные и церебральные артерииты;
— системная красная волчанка;
— сифилитический артериит и др.
2.1.2. Тромбоз синусов и мозговых вен:
— внутричерепной и внутрипозвоночный флебит и тромбофлебит;
— инфекция области лица, ушей, параназальных синусов;
— воспалительные заболевания кишечника;
— тромбозы при применении метотрексата.
Дегидратация или гиперосмолярность.
2.1.3. Экстраартериальные поражения:
— опухоли основания черепа;
2.1.4. Ангиопатозные дисплазии:
— синдром моямоя идиопатический;
— синдром моямоя симптоматический;
— нейрофиброматоз (болезнь Рекленхаузена, преимущественно тип 2);
2.1.5. Другие сосудистые заболевания:
— синдром Снеддона (инсульт + кожное сетчатое ливедо + тромбоцитопения + антифосфолипидные антитела);
2.1.6. Вирусные заболевания:
— herpes zoster (альтернирующая гемиплегия);
— грибковые заболевания (мукоромикоз);
2.1.7. Необычные и раритетные причины тромботического инфаркта у детей:
— чрезмерное использование назальных противоотечных средств;
— длительное применение противозачаточных средств у девочек-подростков (тромбозы маточных и церебральных сосудов);
— непосредственное прорастание или сдавление опухолью;
2.2. Эмболические инсульты:
— аритмии (идиопатические и постмиокардические);
— бактериальный эндокардит (острый или подострый);
— врожденные пороки сердца со сбросом крови справа налево (цианотичные пороки);
— пролапс митрального клапана;
— слабость синусового узла;
— неонатальная антифосфолипидная церебральная васкулопатия (вследствие антифосфолипидного синдрома матери).
— осложнение бактериальной пневмонии или абсцесса легких;
— катетеризация пупочной вены и др.
2.2.4. Жировые: осложнение переломов и жировых инфузий.
2.2.5. Воздушные: ятрогенные и не ятрогенные.
2.3. Гемодинамические ишемические инсульты:
— выраженная кардиомиопатия (различного генеза);
— тяжелая патология сердца, сочетающаяся с врожденно-приобретенными сужениями магистральных сосудов головы;
— хронические истощающие заболевания.
2.4. Ишемические инсульты метаболического генеза:
— митохондральная энцефаломиопатия, рецидивирующий лактат-ацидоз, инсулиноподобные эпизоды;
— церебральная амилоидная ангиопатия;
— хроническая недостаточность функции поджелудочной железы (рецидивирующие ацетонемические состояния);
— метаболический ацидоз и др.
3. Заболевания, которые могут проявляться ишемическим или геморрагическим инсультом (либо их трансформацией).
3.1. Синдром Элерса-Данло (преимущественно типы 3 и 4).
3.2. Синдром Марфана.
3.3. Pseudoxantoma elasticum.
3.4. Гипермобильный синдром как недифференцированное проявление патологии соединительной ткани: MASS- фенотип (Mitral valve, Aorta, Skeleton, Skin).
3.5. Факоматоз (Гиппеля-Линдау, Стерджа-Вебера).
Диагностика
Диагностические критерии
Лабораторные исследования:
1. Общий анализ крови: повышенное СОЭ может указывать на инфекционный эндокардит.
3. Коагулограмма и тромбоэластограммы.
4. Время свертываемости крови.
5. Протромбиновый индекс.
7. Определение содержания в крови глюкозы, мочевины, креатинина, электролитов (натрия, калия, кальция), холестерина.
8. Серологические пробы на сифилис.
9. Ревматоидный фактор с целью исключения активности ревматического процесса.
Инструментальные исследования
Компьютерная томография головного мозга (КТ):
2. КТ позволяет также выявить инфаркт мозга, который выглядит как область пониженной плотности. В отличие от мозгового кровоизлияния эти изменения можно обнаружить лишь спустя 24-48 часов после возникновения симптомов. При контрастировании очаг инфаркта на КТ напоминает опухоль, однако в случае инфаркта масс-эффект выражен в меньшей степени, чем при опухоли. Иногда масса-эффект обнаруживают и при инфаркте. В этом случае диагноз можно уточнить с помощью магнитно-резонансной томографии (МРТ), повторной КТ и клинического наблюдения. Однофотонная эмиссионная КТ выявляет очаг ишемии через несколько часов после его развития.
3. Геморрагический инфаркт часто бывает следствием массивной эмболии. Он проявляется на КТ в виде зоны неоднородной или повышенной плотности.
5. Используя КТ, определяют смещение мозговых структур, при которых требуется активное лечение отека мозга, а иногда и оперативное вмешательство.
6. Субарахноидальные кровоизлияния сразу же проявляются на КТ в виде очага повышенной плотности у 90% больных, но в 10% дает ложноотрицательный результат. Следовательно, при подозрении на САК в отсутствие изменений на КТ необходимо произвести люмбальную пункцию.
Магнитно-резонансная томография (МРТ) еще более чувствительный метод диагностики инфаркта на ранних стадиях.
1. МРТ обнаруживает в головном мозге ишемические очаги в ранних стадиях, когда они еще не видны на КТ, лучше выявляет инфаркты.
2. С помощью МРТ выявляют очаги в стволе, мозжечке и височной доле, не доступные для КТ.
4. МРТ лучше выявляет небольшие инфаркты, в том числе и лакунарные.
5. МРТ с контрастированием помогает установить давность инфаркта, выявить артериовенозную мальформацию (АВМ), которая может быть причиной инсульта; или опухоль.
1. Для исключения артериовенозной мальформации, аневризмы или васкулита.
2. Для уточнения диагноза в спорных случаях.
3. Для уточнения диагноза перед назначением антикоагулянтов.
Электроэнцефалография (ЭЭГ):
1. Как правило, изменения на ЭЭГ появляются при патологии крупных сосудов и эмболии.
2. ЭЭГ имеет особое значение при подозрении на эпилептический припадок.
3. При дисциркуляторных расстройствах в вертебробазилярном русле могут наблюдаться явления десинхронизации и уплощения ЭЭГ. В острой стадии ишемического инсульта отмечаются изменения на ЭЭГ в виде локальных θ-и δ-волн соответственно зоне ишемии. При ишемических изменениях в бассейне вертебробазилярных сосудов наблюдается картина генерализованных билатерально-синхронных медленных волн или иногда явления десинхронизации с диффузной β-активностью, соответствующие поражению стволовых неспецифических ретикулярных систем мозга.
4. При корковых инфарктах над зоной поражения обнаруживается замедление электрической активности.
5. Нормальная ЭЭГ при соответствующей клинической картине свидетельствует в пользу лакунарного инфаркта.
6. Стойкость и выраженность патологических изменений на ЭЭГ в существенной мере зависят от возможностей коллатерального кровообращения и тяжести поражения мозга. После острого периода, в случае если нет повторных инсультов, на ЭЭГ наблюдается уменьшение выраженности патологических изменений, которое идет параллельно клиническому улучшению.
7. При геморрагических инсультах изменения на ЭЭГ значительно более грубые и стойкие, сопровождаются более выраженными общемозговыми изменениями, что соответствует более тяжелой клинической картине.
8. При субарахноидальных кровоизлияниях, если не происходит локального повреждения мозгового вещества в области прорыва аневризмы, изменения на ЭЭГ носят общемозговой характер и нередко сопровождаются билатерально-синхронными разрядами, очевидно, обусловленными воздействием излившейся крови на медиобазальные неспецифические структуры мозга, а также гидроцефалией, связанной затруднением ликворного оттока.
9. При благоприятном исходе изменения на ЭЭГ относительно быстро исчезают и она возвращается к исходному состоянию.
Исследование глазного дна.
Люмбальная пункция (ЛП) дает ценную информацию у большинства больных с внутримозговым кровоизлиянием и во всех случаях САК, в спинно-мозговой жидкости можно обнаружить кровь. При ЛП внутричерепное кровоизлияние проявляется повышенным (>200 мм вод. ст.) давлением кровянистой (>1000 эритроцитов 1 мкл) ЦСЖ. При тромбозе и лакунарном инфаркте клеточный состав ЦСЖ обычно не меняется, иногда в ЦСЖ увеличивается число лейкоцитов. С появлением КТ, к ЛП прибегают все реже.
В настоящее время ЛП показана в следующих ситуациях:
1. При подозрении на инфекцию.
2. При подозрении на субарахноидальное кровоизлияние (КТ в 5-10% случаев дает ложноотрицательные результаты).
3. При подозрении на внутримозговое кровоизлияние, когда КТ не доступна, но только при отсутствии признаков внутричерепной гипертензии.
4. Перед назначением антиконвульсантов для исключения кровоизлияния (если КТ не доступна).
5. При подозрении на васкулит.
6. При неясном диагнозе.
Эхокардиография позволяет обнаружить поражение клапанов сердца, более точно установить источник эмболии.
Измерение артериального давления.
Показания для консультации специалистов:
Минимум обследования при направлении в стационар:
1. Общий анализ крови и мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Биохимический анализ крови: уровень содержания глюкозы, холестерина.
5. КТ головного мозга.
6. МРТ головного мозга.
Дополнительные диагностические мероприятия:
1. УЗИ органов брюшной полости.
5. ЭЭГ видеомониторирование.
Дифференциальный диагноз
Признак
Заболевание
Инсульт
Опухоль головного мозга
Черепно-мозговая травма (субдуральная гематома)
Варьирует в зависимости от возраста ребенка и локализации инсульта, одним из наиболее частых клинических признаков служит гемиплегия, афазия, атаксия
Очаговые изменения головного мозга, признаки повышения внутричерепного давления, общемозговые проявления
В остром периоде: нарушение сознания, рвота, ретроградная амнезия
Внезапное начало, часто при пробуждении, реже постепенное
КТ головного мозга
Опухоль мозга, перифокальный отек, смещение срединных структур, сдавление желудочков или обструктивная гидроцефалия
Контузионные очаги мозга. В острой стадии предпочтительнее КТ
МРТ головного мозга
Инфаркт на ранних стадиях, ишемические очаги в стволе, мозжечке и височной доле, не доступные для КТ, венозный тромбоз, небольшие инфаркты, в том числе и лакунарные, АВМ
Опухоль, перифокальный отек, смещение срединных структур, сдавление желудочков, гидроцефалия
Лечение
Сразу после выписки из стационара реабилитационные мероприятия целесообразно проводить в условиях специализированного учреждения. Реабилитационные мероприятия включают речевую терапию, кинезотерапию, направленную на тренировку двигательных функций, постуральной устойчивости, локоматорных навыков, восстановление бытовых и трудовых навыков, предупреждение контрактур, методы физио- и рефлексотерапии, нейропсихологический тренинг с целью развития сохранившихся когнитивных способностей, психотерапию.
Цели лечения: восстановление утраченных двигательных и психоречевых функций, при эпилептических припадках подбор адекватной противосудорожной терапии.
Немедикаментозное лечение:
3. Физиолечение: озокеритовые аппликации, электрофорез с эуфиллином на шейный отдел позвоночника, кислородный коктейль.
5. Занятия с логопедом.
6. Занятия с психологом.
7. Кондуктивная педагогика.
Медикаментозное лечение
Согласно современным представлениям к ноотропным препаратам относятся:
— пирацетам (ноотропил, луцетам, фезам);
— производные пиридоксина: пиритинол (энцефабол, пиридитол);
— препараты нейроаминокислот: производные гамма-аминомасляной кислоты (фенибут), гопантеновой кислоты (пантогам), глицин, глутаминовая кислота;
— препараты гинкго-билоба (танакан);
— холиномиметик центрального действия: холин альфосцерат (глиатилин), 1-3 г/сут. в/в капельно или внутримышечно в течение 10-30 сут., в дальнейшем внутрь по 400 мг 3 раза в день, в течение 60-90 дней;
4. Антиагреганты (аспирин, 100-325 мг/сут.) назначают в отсутствие показаний к тромболитикам и антиагрегантам.
5. Препараты, усиливающие мозговое кровообращение (вазоактивные средства), микроциркуляцию и метаболизм: винпоцетин (кавинтон), винкамин (оксибрал), циннаризин, ницерголин (сермион), стугерон.
6. Препараты, улучшающие микроциркуляцию:
7. При выраженной спастичности назначают препараты, уменьшающие мышечный тонус: баклофен, мидокалм, тизанидин гидрохлорид (сирдалуд).
8. При стенозе магистральных артерий или поражениях мелких артерий назначают антиагреганты.
Препаратом первого ряда является аспирин. В широком диапазоне доз (от 30 мг до 1,5 г) эффективность аспирина примерно одинакова, но малые дозы реже вызывают побочные эффекты, прежде всего желудочно-кишечные кровотечения. Чаще всего аспирин назначают в дозе 100-300 мг 1 раз в сутки. Чтобы уменьшить раздражающее действие препарата на желудок, используют аспирин в оболочке, не растворяющийся в желудке (аспирин-кардио, тромбо-АСС, кардиомагнил).
Немедленное применение аспирина снижает риск развития раннего повторного инсульта и увеличивает вероятность выживания без инвалидности. Кроме того, аспирин может снижать риск развития венозной тромбоэмболии.
При противопоказаниях к назначению аспирина или его плохой переносимости могут быть назначены клопидогрел (плавикс), 75 мг/сут., или тиклопидин, 250 мг 2 раза в день.
9. При кардиогенной эмболии, прежде всего у пациентов с мерцательной аритмией? показаны непрямые антикоагулянты под контролем протромбинового индекса: варфарин, неодикумарин. Антикоагулянты эффективно предупреждают повторные кардиогенные эмболии. Чтобы исключить кровоизлияние перед назначением антикоагулянтов, необходимо произвести КТ или МРТ. Непрямые антикоагулянты (варфарин) достоверно снижают риск развития тромбоэмболических осложнений и должны использоваться для профилактики повторных инсультов, когда есть убедительные данные за кардиальный источник эмболии (мерцательная аритмия, недавно перенесенный инфаркт миокарда, поражение клапанного аппарата сердца и др.).
11. Общеукрепляющая терапия: витамины группы В, фолиевая кислота, препараты кальция.
12. Для коррекции аффективных нарушений (апатико-абулический синдром, депрессия, тревога, эмоциональная лабильность) назначают антидепрессанты со стимулирующим действием: флуоксетин, сертралин.
13. Эпилептические припадки особенно часто возникают при обширных корковых инфарктах и кровоизлияниях. Для предупреждения повторных приступов назначают антиэпилептические средства длительного действия: вальпроевая кислота 30-40 мг/кг/сут., топирамат (топамакс), капсулы 25 мг.
Профилактические мероприятия:
1. Профилактика вирусных и бактериальных инфекций.
2. Предупреждение повторных инсультов.
3. Профилактика контрактур, пролежней, остеопороза.
Дальнейшее ведение:
1. Диспансерное наблюдение невропатолога по месту жительства.
2. Коррекция факторов риска: лечение артериальной гипертензии, гиперлипидемии.
3. Соблюдение диеты: ограничить соленое.
4. Регулярные занятия ЛФК.
5. Занятия с логопедом.
6. Психологическая поддержка, избегать эмоциональный стресс.
7. Социальная реадаптация больного.
Основные медикаменты:
2. Актовегин, ампулы 2 мл 80 мг
3. Аскорбиновая кислота (витамин С), 0,2
4. Винпоцетин (кавинтон), таблетки 5 мг
5. Инстенон, ампулы 2 мл
6. Инстенон, таблетки
7. Пиридоксин гидрохлорид, ампулы 1 мл, 5%
8. Тиамин хлорид, ампулы 5%, 1 мл
9. Токоферол ацетат (витамин Е), капсулы 200 МЕ
10. Толперизона гидрохлорид (мидокалм), таблетки 50 мг
11. Фолиевая кислота, таблетки 0,01
12. Церебролизин, ампулы 1,0 мл
13. Цианокобаламин, ампулы 500 мкг
14. Циннаризин (стугерон), таблетки 25 мг
Дополнительные медикаменты:
1. Амлодипин, таблетки 10 мг
2. Аспаркам, таблетки
3. Атенолол, таблетки 50 мг, 100 мг
4. Ацетилсалициловая кислота (тромбо асс 50 мг, 100 мг, кардиомагнил 75 мг и 150 мг)
5. Баклофен, таблетки 10 и 25 мг
6. Бисопролол (конкор), таблетки 5 мг и 10 мг
8. Глицин, таблетки 0,1
9. Депакин, таблетки 300 мг и 500 мг
10. Диазепам, ампулы 5% 2 мл, таблетки 10 мг
11. Диакарб, таблетки 0,25
12. Дибазол, таблетки 0,02
13. Дипиридамол (курантил), драже 25 мг
14. Карбамазепин, таблетки 200 мг
15. Клоназепам, таблетки 2 мг
16. Клопидогрел (плавикс), таблетки 75 мг
17. Нейромультивит, таблетки
18. Неуробекс, таблетки
19. Нифедепин (коринфар, адалат), таблетки 10 мг
20. Ницерголин (сермион), таблетки 5 мг
21. Пентоксифиллин (трентал), таблетки 100 мг, ампулы 5 мл, 100 мг
22. Пирацетам, таблетки 0,2 и 0,4
23. Пиритинол (энцефабол), драже 100 мг, суспензия 200 мл
24. Тизанидин (сирдалуд), таблетки 2 мг и 4 мг
25. Топирамат (топамакс), капсулы 15 мг, 25 мг, таблетки 25 мг, 100 мг
26. Холина альфоцерат (глиатилин), ампулы по 1000 мг, капсулы по 400 мг
Индикаторы эффективности лечения:
1. Восстановление или улучшение двигательных функций.
2. Улучшение речевых функций.
3. Повышение эмоционального и психического тонуса.
4. Купирование приступов судорог.
Информация
Источники и литература
Информация
Список разработчиков
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
Кафедра нервных болезней, КазНМУ
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3
Код мкб последствия после онмк
ОНМК (острое нарушение мозгового кровообращения) – это понятие, которое объединяет в себе транзиторную ишемическую атаку и предынсультное состояние. ОНМК характеризуется внезапным развитием и очень опасно для здоровья и жизни человека, поэтому при появлении его первых признаков необходима срочная медицинская помощь. Своевременное адекватное лечение позволяет снизить тяжесть последствий приступа. Для получения квалифицированной помощи при ОНМК можно обратиться в Юсуповскую больницу, которая работает круглосуточно и оказывается необходимую помощь в данной ситуации.
Что это такое ОНМК?
Диагноз ОНМК (и возникающий вследствие него инсульт) устанавливают в случае появления нарушений в работе сосудов головного мозга. Когда в определенной области головного мозга нарушается кровообращение, происходит гибель части нервной ткани. Это может привести к серьезной инвалидизации человека или к летальному исходу. ОНМК – еще не инсульт, а состояние, которое может к нему привести. Развитие ОНМК сигнализирует о том, что человеку срочно необходима помощь квалифицированного невролога, поскольку в скором времени может возникнуть полноценный инсульт или инфаркт головного мозга, когда последствия будут намного тяжелее. Расшифровка диагноза ОНМК будет зависеть от вида нарушения в сосудах: кровоизлияние, закупорка или сужение сосуда и т.д. Расшифровку названия болезни ОНМК осуществляет лечащий врач на основании данных симптоматики и обследования.
Важно знать о диагнозе ОНМК, что это наиболее опасное состояние. По данным ВОЗ, ежегодно от инсультов умирают примерно 12 миллионов человек в мире. Болезнь затрагивает как бедных, так и богатых, мужчин и женщин. Наиболее подвержены данному состоянию люди с ожирением, сахарным диабетом, злоупотребляющие алкоголем, курильщики. У женщин риск появления инсультов увеличивается после наступления менопаузы. В последнее время случаи ОНМК и последующих инсультов стали отмечаться у молодых людей (25-40 лет), что связано с нездоровым образом жизни и постоянными стрессами.
Классификация и код по МКБ 10
ОНМК код по МКБ 10 входит в класс цереброваскулярных болезней (I60-I69). Последствия ОНМК по кодам МКБ 10 относят к различным кровоизлияниям, инфарктам, инсультам, закупоркам и стенозам артерий, а также другим поражениям сосудов головного мозга. Последствия ОНМК в МКБ 10 можно классифицировать следующим образом:
Также ОНМК код по МКБ 10 у взрослых разделяют по характеру поражения сосудов:
ОНМК по ишемическому типу
Острое нарушение мозгового кровообращения по ишемическому типу представляет собой поражение головного мозга в результате формирования препятствия в сосуде. Чаще всего этим препятствием является тромб или холестериновая бляшка. Препятствие мешает току крови к какому-либо участку головного мозга, вследствие чего происходит его кислородное голодание. Нервная ткань нуждается в постоянном непрерывном поступлении питательных веществ, поскольку метаболизм в нервных клетках очень интенсивен. При прекращении доступа кислорода и питательных веществ, которые транспортирует кровь, работа нервных клеток нарушается, а через короткий промежуток времени они начинают погибать. В случае нарушения кровообращения по ишемическому типу определенное препятствие мешает нормальному току крови, провоцируя инфаркт головного мозга. Данный вид нарушения достаточно распространен и составляет до 80% случаев. К ОНМК по ишемическому типу относятся коды по МКБ 10:
ОНМК по геморрагическому типу
ОНМК по геморрагическому типу относят к патологическим состояниям, вызванным нарушением целостности сосуда, в результате чего происходит кровоизлияние. В зависимости от локализации нарушения и его масштабов, следствием кровоизлияния становится гематома в мозговой ткани или проникновение крови в пространство, окружающее головной мозг. К ОНМК по геморрагическому типу в МКБ 10 относят:
Состояние после ОНМК, относящееся к любому коду по МКБ 10, является тяжелым и требует срочного вмешательства специалиста. Последствием ОНМК является гибель нервных клеток, что происходит очень быстро. Последствия острого нарушения мозгового кровообращения можно остановить, если человеку оказана помощь в течение 4-5 часов после приступа.
Причины и симптомы нарушения мозгового кровообращения
Для оценки степени поражения головного мозга часто используется шкала Ренкина при ОНМК и последующем инсульте. Цереброваскулярные болезни (ЦВБ) и ОНМК способны значительно снизить работоспособность человека и привести его к инвалидности. Поэтому такие состояния, как острый коронарный синдром (ОКС) и ОНМК, связанные с нарушением работы сосудов в жизненно-важных органах (сердце и мозге), требуют срочного обращения в больницу.
В шкале Ренкина представлены шесть степеней инвалидизации после ОНМК и инсульта:
0. Клинические симптомы отсутствуют;
1. Системы жизнедеятельности существенно не нарушены, присутствует незначительная симптоматика, однако человек может выполнять все повседневные дела;
2. Нарушения в системах жизнедеятельности легкой степени: выполнение некоторых действий ограничено или недоступно, человек может обслуживать себя без посторонней помощи;
3. Умеренные нарушения жизнедеятельности: требуется некоторая помощь в обслуживании, человек может ходить самостоятельно;
4. Выраженные нарушения жизнедеятельности: человек неспособен самостоятельно ходить, требует ухода и помощи в быту;
5. Тяжелые нарушения жизнедеятельности: полное обездвиживание, недержание мочи и кала, человек требует постоянной помощи специализированного медицинского персонала.
Каждая степень шкалы Ренкина имеет свои симптомы, которые дают возможность определить клинически, насколько поражен головной мозг. При несущественных поражениях 1-й степени у человека отсутствуют признаки инвалидности, он способен ухаживать за собой и выполнять повседневную работу. Однако, возможно появление небольшой мышечной слабости, расстройства речи, потери чувствительности. Данные нарушения выражены незначительно и не приводят к ограничению повседневной жизни.
При 2-й степени наблюдаются легкие признаки нарушения активности: человек не может выполнять прежнюю работу, связанную со сложными манипуляциями или мелкой моторикой. Тем не менее, он может обслуживать себя самостоятельно, без помощи посторонних.
При 3-й степени отмечаются умеренно выраженные признаки нарушения работы головного мозга:
Симптомы острого нарушения мозгового кровообращения 4-й степени ярко выражены, отмечаются четкие признаки инвалидности. Человек не может самостоятельно ходить, обслуживать себя, он нуждается в круглосуточной помощи.
При 5-й степени инвалидности человек прикован к постели, он не может говорить, не может самостоятельно принимать пищу, не контролирует испражнения. Человек нуждается в постоянной помощи и наблюдении.
Одним из наиболее клинически ярких и опасных для здоровья ОНМК является поражение ВББ (вертебрально-базилярного бассейна). В этом случае патологический процесс затрагивает отделы ствола, таламуса, мозжечка и затылочных долей головного мозга. ОНМК в вертебробазилярном бассейне проявляется следующим образом:
При развитии ОНМК важно, как можно скорее обратиться к врачу. Для этого необходимо обратить внимание на первые симптомы патологии:
Выраженность симптомов будет зависеть от того, насколько сильно поврежден головной мозг. ОНМК возникает спонтанно, его нельзя предугадать. Но можно постараться исключить факторы, увеличивающие риск развития ОНМК и инсультов:
Людям с сахарным диабетом, аритмией, избыточным весом необходимо особенно ответственно относиться к своему здоровью. Данные состояния достаточно часто становятся причинами развития нарушения кровообращения в головном мозге.
Диагностика заболевания
При появлении первых признаков нарушения мозгового кровообращения необходимо вызвать скорую помощь или обратиться в больницу самостоятельно (если состояние позволяет). Врач выполнит осмотр и соберет анамнез (описание состояния пациента и сопутствующие данные). Врачу необходимо сообщить следующую информацию:
Выявить развитие ОНМК или инсульта позволяет простой тест (при условии, что больной находится в сознании):
Врач оценивает общий и локальный статус при ОНМК. Общий статус представляет собой общее состояние пациента, клинические проявления нарушения мозгового кровообращения. Локальный статус описывается при наличии травмы головы. Собранные данные дают врачу представление о состоянии пациента, на основании чего он назначает обследования для получения полной картины происходящего.
Диагностику ОНМК осуществляют с помощью визуализации нервных тканей методом КТ и МРТ. Это наиболее информативные способы диагностики, позволяющие выявить очаг поражения. Для оказания своевременной помощи при ОНМК обследование проводится срочно. В некоторых случаях больному будет показана экстренная операция.
В Юсуповской больнице можно пройти обследование любой сложности при ОНМК и инсульте. Больница оснащена по последнему слову техники, что позволяет быстро и качественно провести обследование пациента. Высокоточная техника поможет установить точный диагноз и масштабы поражения головного мозга.
Лечение
Лечение ОНМК будет включать в себя первую неотложную помощь и последующую терапию. Дальнейшая терапия состоит из ряда мероприятий для нормализации и поддержки работы головного мозга. Врач сообщает больному о том, как принимать ноотропы при ОНМК и другие медикаменты, особенности питания пациентов с ОНМК, клинические рекомендации при ОНМК. Лечение острых нарушений мозгового кровообращения включают базисную и специфическую терапию. Базисная терапия содержит следующие мероприятия:
Специфическая терапия включает:
Лечение ОНМК проводится в условиях стационара. Чем быстрее больному будет оказана медицинская помощь, тем выше шанс на выздоровление.
Порядок оказания медицинской помощи
Объем медицинской помощи при ОНМК или инсульте будет зависеть от тяжести состояния пациента. Важно попасть в больницу как можно скорее. Если причиной инсульта является тромб, то необходимо в течение 3-х часов после начала нарушения мозгового кровообращения принять антитромботическое средство для уменьшения последствий.
Лечение ОНМК происходит в стационаре, его длительность составляет от двух недель (при поражении легкой степени). Пациенту назначают инфузионную терапию, препараты для стабилизации давления, лекарственные средства для нормализации работы нервных клеток. В дальнейшем пациенту понадобится курс реабилитации для восстановления утраченных навыков или адаптации к новым условиям жизни. Реабилитация – очень важная часть лечения. Именно реабилитационные мероприятия, при регулярном выполнении, способствуют возобновлению работоспособности.
В Юсуповской больнице можно пройти полный курс лечения ОНМК и инсульта, включая неотложную помощь и курс реабилитации. В больнице работают лучшие неврологи, кардиологи, хирурги Москвы, доктора наук, врачи высшей категории, которые имеют большой опыт успешного лечения данных состояний. Больница оборудована всем необходимым для скорейшего и качественного выздоровления пациентов.
Искусственная вентиляция легких при ОНМК
При поступлении пациента с ОНМК или инсультом врач оценивает адекватность самостоятельного дыхания и уровень кислорода в крови. Если у пациента низкий уровень сознания, имеется риск аспирации, высокие показатели внутричерепной гипертензии, ему требуется искусственная вентиляция легких (ИВЛ).
Также ИВЛ проводится при:
Лечение капельницей (инфузионная терапия)
Инфузионная терапия начинает проводиться с момента поступления пациента с ОНМК или инсультом. Назначают раствор натрия хлорида 0,9%. При ОНМК достаточно часто возникает гиповолемия (снижение объема крови), устранить которую помогает инфузионная терапия. Также инфузия необходима для контроля водного баланса в организме. Инфузионную терапию отменяют постепенно, после подтверждения нормализации уровня электролитов и других элементов в анализе крови.
Нормализация давления крови
Первые трое суток являются критическими после ОНМК. В этот период возможны повторные нарушения или развитие обширного инсульта. Сейчас необходимо стабилизировать состояние пациента и реагировать на любые изменения. Одними из важных показателей являются внутричерепное давление и артериальное давление. Показатели уровня давления не должны превышать допустимую норму или быть ниже нормы. Поэтому контроль давления проводится постоянно. Для нормализации показателей вводят специальные препараты сначала внутривенно, а в дальнейшем переходят на таблетированную форму лекарств.
Устранение судорожного синдрома
При ОНМК высокий риск появления судорог. Тем не менее, профилактику данного состояния не проводят. Противосудорожные препараты назначают непосредственно при появлении судорожного синдрома. Препараты применяют перорально или внутривенно.
Использование нейропротекторов и ноотропов
Важным направлением лечения ОНМК и инсульта является восстановление поврежденной нервной ткани и защита здоровой ткани от распространения «сосудистой катастрофы». Лечение выполняют с помощью нейрорепарантов и нейропротекторов.
Особенности питания
В случае нарушения глотания пациенту назначают питание через зонд. В начале лечения пища содержит необходимые элементы для поддержания функционирования организма, сочетаясь с инфузионной терапией. Калорийность пищи увеличивается постепенно. В дальнейшем способ приема пищи будет зависеть от тяжести поражения головного мозга. В курс реабилитации пациентов после ОНМК и инсультов входит восстановление навыков самообслуживания, поэтому при должном усилии и возможностях больного он может снова самостоятельно питаться. Пища должна быть разнообразной, содержать все необходимые микроэлементы и витамины, то есть соответствовать принципам рационального питания.
Оказание неотложной помощи
Острое нарушение мозгового кровообращения требует неотложной помощи, так как самостоятельно нормализовать состояние пациента не получится. Стандарт оказания скорой медицинской помощи при ОНМК и инсульте гласит, что больной должен быть доставлен в больницу в течение 3-5 часов после начала приступа. В этом случае возможно остановить распространение патологического состояния и минимизировать тяжесть последствий. Помощь человеку с инсультом смогут оказать только в больнице. В домашних условиях можно сделать следующее:
В случае экстренной ситуации необходимо оказать помощь больному до приезда бригады медиков. При потере сознания следует проверить дыхание и пульс, уложить человека в позу, которая не будет препятствовать дыханию. Если дыхание или пульс отсутствуют, необходимо начинать искусственное дыхание «рот в рот» и непрямой массаж сердца. При появлении судорог больного следует обезопасить от травмирования: убрать ближайшие острые и тупые твердые предметы. Не следует пытаться удержать больного или разжать ему зубы. Лучше дождаться окончания приступа и проверить проходимость дыхательных путей.
При развитии ОНМК можно обратиться в Юсуповскую больницу, приемное отделение которой работает круглосуточно семь дней в неделю. В больнице есть машина скорой помощи, поэтому больному своевременно будут оказаны все необходимые медицинские мероприятия. В отделении интенсивной терапии Юсуповской больницы пациенту смогут оказать требуемую помощь для стабилизации состояния.
Порядок оказания медицинской помощи больным с ОНМК после поступления в приемное отделение больницы следующий:
После поступления больного в стационар и до начала терапии не должно пройти больше часа. При необходимости пациента направляют в отделение интенсивной терапии сразу, после чего выполняют необходимые обследования.
Последствия
Последствия ОНМК и инсульта могут быть очень тяжелые, вплоть до летального исхода. Остаточные явления ОНМК могут присутствовать всю жизнь, даже после окончания основной терапии. Поэтому очень важно проходить курс реабилитации и, при необходимости, повторять его через время. Человеку после инсульта требуется сила воли, а также поддержка близких для восстановления утраченных функций. Регулярное выполнение реабилитационных мероприятий позволяет добиться хороших результатов в устранении последствий ОНМК. Профессионалы Юсуповской больницы, применяя специализированные методики, помогут получить лучший эффект в этом нелегком труде.
Последствия ОНМК будут зависеть от области поражения головного мозга и обширности нарушений. Степень их выраженности может сильно отличаться: от незаметных изменений в поведении до полного паралича. К последствиям ОНМК и инсульта относят:
Человеку трудно передвигаться, выполнять прежнюю работу, ухаживать за собой. В тяжелых случаях после инсульта человек остается прикованным к постели. После инсульта средней тяжести у больного нарушается речь, он не может внятно разговаривать, контролировать тембр и громкость голоса. Общение обычно происходит с помощью жестов и мимики. Нередко отмечается нарушение памяти и развитие деменции. Еще одним серьезным последствием инсульта является депрессия. К этому состоянию следует отнестись серьезно, поскольку позитивный психологический настрой важен для дальнейшего восстановления человека.
После инсульта очень важно проходить реабилитацию. С ее помощью можно восстановиться после инсульта, пусть не полностью, но значительно. Головной мозг также нуждается в тренировке, как и остальные участки нашего тела. А поврежденный головной мозг требует специальной тренировки под контролем профессионалов. Чем раньше будут начаты реабилитационные мероприятия, тем больше шансов на максимальное восстановление после инсульта.
Реабилитация после ОНМК
В реабилитации после ОНМК в Юсуповской больнице используют комплексный подход для наилучшего восстановления пациентов. С пациентом работают физиотерапевты, логопеды, массажисты, инструкторы ЛФК, эрготерапевты. Физиотерапия и лечебная физкультура позволяют возобновить двигательные функции. Массажист устраняет спазмы в мышцах, нормализует их тонус. Задача логопеда заключается в восстановлении речи и глотания. Эрготерапевт помогает приспособиться к новым условиям жизни, обучает бытовым навыкам.
Головной мозг человека обладает уникальным свойством – нейропластичностью – способностью к регенерации. В головном мозге формируются новые связи между нейронами, за счет чего и происходит восстановление утраченных функций. Нейропластичность можно стимулировать, что и происходит в процессе реабилитации. Регулярные упражнения, которые подбираются индивидуально в зависимости от того, какая функция подлежит восстановлению, необходимо выполнять постоянно, каждый день до получения требуемого эффекта. Регулярность является ключевым фактором в достижении поставленной цели, без нее добиться каких-либо результатов нельзя.
В процессе реабилитации используют различные элементы дыхательной гимнастики, интеллектуальные упражнения. Все это помогает мозгу работать все лучше и лучше. Также в реабилитации могут применяться различные тренажеры, помогающие научиться заново ходить или выполнять какое-либо действие (например, поочередно сгибать и разгибать пальцы), провоцируя его выполнение.
Важной частью реабилитации является моральная и психологическая поддержка. Развитие постинсультной депрессии значительно ухудшает состояние больного. Это состояние могут вызывать социальная изоляция, отсутствие желаемого результата в лечении, некоторые медикаменты.
Профилактика ОНМК
Профилактикой предынсультных и инсультных состояний являются мероприятия для общего укрепления здоровья и снижения негативного воздействия на кровеносную систему. Прежде всего, необходимо бросить курить. Статистика у курильщиков не является благоприятной, и курение негативно влияет не только на сосуды, но и на состояние легких, сердечной мышцы, печени, кожи.
Необходимо пересмотреть свой рацион питания. Употреблять больше фруктов и овощей, продуктов с клетчаткой (овсяная крупа, отруби, фасоль, чечевица). Уменьшить количество потребляемой соли и соленых продуктов (соленая рыба, соленья, готовые замороженные обеды, продукты быстрого приготовления). Ограничить потребление жирной пищи (жирные сорта мяса, кожа домашней птицы, топленый свиной и бараний жир, жирные сливки и сливочное масло).
Эффективным способом профилактики нарушений мозгового кровообращения являются умеренные физические нагрузки. Физической культурой следует заниматься не менее 30 минут три раза в неделю. Интенсивность занятий должна соответствовать уровню физической подготовки и повышаться постепенно, без переусердствования.
В клинике можно получить консультацию об индивидуальных методах профилактики ОНМК и инсультов. Здесь выполняют не только лечение, но и рассказывают о мероприятиях для предотвращения патологии. Записаться на прием к неврологу, кардиологу, реабилитологу можно по телефону Юсуповской больницы.