Флегмона пальцев кисти и стопы
Рубрика МКБ-10: L03.0
Содержание
Определение и общие сведения [ править ]
Согласно анатомической классификации, различают такие виды панариция пальцев кистей рук и стоп:
Этиология и патогенез [ править ]
Этиология заболевания связана с наличием микро- и макротравм пальцев (колотые раны, занозы, заусеницы, ушибы). В патогенезе панариция большое значение имеет повышенная вирулентность возбудителей (чаще стафилококков, реже стрептококков и/или ассоциаций микроорганизмов) и снижение иммунологической реактивности организма пациентов.
Клинические проявления [ править ]
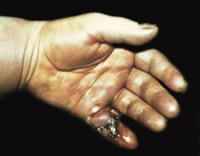
Клиническая картина заболевания характеризуется наличием местных (отёк области патологического очага, гиперемия, боль, повышение локальной температуры, нарушения функций органа) и общих (симптомы интоксикации) признаков, что зависит от формы панариция. В частности, степень выраженности болевого синдрома и наличие признаков общей интоксикации могут быть минимальными при кожной форме и паронихии, нарастать и быть более выраженными при подногтевом, суставном, костном и сухожильном панариции и достигать максимума при пандактилите.
Флегмона пальцев кисти и стопы: Диагностика [ править ]
Большое значение приобретают анамнез развития заболевания, оценка местных патологических изменений области поражённого пальца и общего состояния организма пациента.
а) При кожной форме панариция гной располагается под эпидермисом в виде пузыря, отслаивает его. Боль и отёк слабо выражены, признаки интоксикации практически отсутствуют.
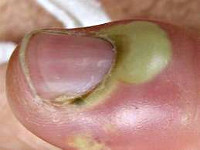
б) При подногтевой форме гной скапливается под ногтевой пластинкой, отслаивая её. Боль пульсирующая и нарастает при перкуссии ногтевой пластины.
в) При околоногтевой форме на ограниченном участке околоногтевого валика появляются отёк и гиперемия. Под эпидермисом отмечают скопление гноя. Болевой синдром не выражен.
г) При паронихии визуализируются нависание и болезненная отёчность околоногтевого валика над ногтевой пластиной.
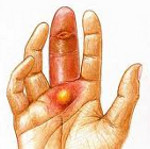
д) Для подкожной формы характерны постепенно нарастающий дёргающий, пульсирующий характер боли и симптом «первой бессонной ночи» при умеренно выраженных местных воспалительных проявлениях.
е) При суставном панариции сгибательно-разгибательные движения пальца резко ограничены из-за усиления болей в поражённом суставе. Формирование патологической подвижности (симптом преципитации) сустава свидетельствует о вовлечении в патологический процесс связочного, хрящевого и костного аппарата пальца.
ё) Кардинальный признак сухожильного панариция: попытка разгибания пальца приводит к резкому усилению боли, а сгибание значительно уменьшает её остроту. Пальпация пуговчатым зондом по линии проекции сухожилий сгибателей резко болезненна.
ж) При костной форме панариция фаланга пальца булавовидно утолщена. Болевой синдром выражен, носит пульсирующий характер. Признаки общей интоксикации выражены. При наличии свища отделяемое скудное, гнойное, иногда с мелкими костными секвестрами.
з) При пандактилите резко выражены местные признаки гнойного воспаления всех тканей пальца на фоне признаков общей интоксикации.
Лабораторные и инструментальные исследования
В клиническом анализе крови отмечают лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ.
Диагностическая ценность специальных методов исследования (рентгенографии) наиболее высока при суставной, костной формах панариция и пандактилите.
Дифференциальный диагноз [ править ]
Флегмона пальцев кисти и стопы: Лечение [ править ]
Терапия пациентов с панарицием включает комплекс мероприятий, направленный на подавление инфекции в области патологического очага, уменьшение отёка, гиперемии тканей и создание условий для оттока воспалительного экссудата, профилактику генерализации процесса.
Консервативные методы включают назначение антибактериальных препаратов широкого спектра действия, методы физиотерапии (УВЧ-терапия, местная гипо- или гипертермия, согревающие компрессы при серозно-инфильтративной стадии процесса), аппликацию мазей.
Основные требования к выбору оперативного доступа: уменьшение напряжения тканей, удаление гноя и проведение радикальной некрэктомии.
Существуют технические особенности оперативного лечения при различных формах панариция.
• При кожной форме разрез проводят в области максимальной флюктуации с иссечением отслоённого эпидермиса.
• При паронихии проводят дугообразный разрез вдоль края ногтя.
• При околоногтевом панариции целесообразен Г-образный разрез в области некротического очага.
• При подногтевой форме показано удаление ногтя.
• При подкожной форме разрез проводят по боковым поверхностям пальца или выполняют Г-образный разрез. Показано дренирование раны.
• При суставной форме производят артротомию двумя параллельными разрезами по тыльно-боковой поверхности повреждённого сустава, промывание, дренирование сустава, некрэктомию.
• При сухожильной форме выполняют вскрытие сухожильного влагалища по переднебоковой поверхности основной фаланги, его дренирование и промывание.
• При костной форме показаны вскрытие поражённых тканей, включая кость, секвестр- и некрэктомия, дренирование.
В послеоперационном периоде целесообразно проведение перевязок с антисептическими растворами и аппликации мазевых форм фармакологических препаратов.
Профилактика [ править ]
Прочее [ править ]
Гнойно-воспалительные заболевания кисти
Общая информация
Краткое описание
Название протокола: Гнойно-воспалительные заболевания кисти
Код протокола:
Код(ы) МКБ-10:
L 03.0 Флегмона пальцев и кисти
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи, фельдшеры.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,2,3,4,5]
Классификация гнойных заболеваний кисти:
I. Гнойные заболевания пальцев/панариции:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии
Жалобы [1,2,3,4,5]:
Панариций: острая пульсирующая боль, боль усиливается при сгибании и разгибании пальца, повышение температуры тела, недомогание, общая слабость, увеличение лимфатических узлов.
Флегмона кисти: боль, повышение температуры тела и нарушение функции кисти.
Физикальное обследование[1,2,3,4,5]:
Панариций: покраснение кожи, отек тканей и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей и палец отекает. Общее состояние пациента может, как оставаться удовлетворительным, так и значительно ухудшаться.
Флегмона кисти: отек и гиперемия и, нарушение функции кисти, местное повышение температуры, болезненность при пальпации.
Лабораторные исследования:
Общий анализ крови:
Рентгенография кисти: при костном панариции отмечается деструкция костной ткани. На рентгенограммах пальца признаки разрушения кости определяются лишь к концу 2-й/началу 3-й недели.
Показания для консультации специалистов:
Дифференциальный диагноз
Лечение
Тактика лечения
Немедикаментозная терапия: режим III, стол №15, иммобилизация кисти.
Медикаментозное лечение
Антибактериальная терапия:
• Трипсин + Химотрипсин лиофилизат для приготовления раствора для наружного и местного применения 50 мг.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: не проводится.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
Операция: вскрытие панариция (под местной анестезией).
Показания к операции: панариций.
Операцию следует производить, не дожидаясь явных рентгенологических деструктивных изменений, руководствуясь клинической картиной заболевания.
• если панариций в форме «запонки», оперативное вмешательство выполняется как при подкожном.
При паронихии: рассекают околоногтевой валик.
В зависимости от локализации можно применять клиновидные, П-образные, парные продольные разрезы.
При под ногтевом панариции:
Операцию завершают промыванием раны, введением дренажей (резиновые полоски), наложением повязки с антисептиком. При оперативном лечении подкожного панариция следует проводить иммобилизацию.
При сухожильном панариции:
На средней, проксимальной фалангах производят одно/двусторонние среднебоковые разрезы по нейтральной линии пальца на каждой пораженной фаланге. Для вскрытия слепого мешка проксимального отдела влагалища выполняют два отдельных разреза на ладони у основания пальца. Следует избегать разрезов по срединной линии пальца или боковых разрезов вдоль всего сухожилия (типа Бира, Канавела), так как они могут привести к тяжелым изменениям сухожилия с утратой функции пальца.
При панарициях 1 и 5 пальцев необходимо произвести дополнительные разрезы в области тенара и гипотенара соответственно, а также на предплечье.
Вскрываются сухожильные влагалища продольными разрезами, удаляют гнойный экссудат и промываются раствором антисептика.
Затем производят дренирование. Дренаж (резиновые полоски, окончатая трубка) следует проводить в поперечном направлении кпереди от сухожилия. Заведение его между сухожилием и костью создаёт опасность повреждения брыжейки с питающими сосудами, что вызовет некроз сухожилия.
При своевременном выполнении операции нет необходимости выполнять некрэктомию. В поздних стадиях приходится удалять тусклые безжизненные участки сухожилия, что, конечно, приведет к утрате функции пальца. Обязательна иммобилизация.
Хирургическое вмешательство, оказываемое в стационарных условиях
Хирургическое вмешательство проводят под местной или общей анестезией
При суставном панариции:
Производят два боковых параллельных разреза в области сустава по тыльной поверхности.
Вскрывают сустав, промывают антисептиками и дренируют. Обязательно производят иммобилизацию.
Результат лечения лучше, если в процесс не были вовлечены хрящевые и костные структуры.
При деструкции суставных концов костей необходимо выполнять экономную резекцию. Исходом будет анкилоз пораженного сустава.
При костном панариции:
Производятся боковые разрезы, вскрывают и обрабатывают гнойно-некротическую полость.
В зависимости от характера поражения, наличия секвестров удаляют последние, производят экономную резекцию или полное удаление кости. Следует стремиться к максимальному сохранению кости.
Операцию заканчивают дренированием и иммобилизацией.
При флегмоне тыла кисти (поверхностные и глубокие):
Вскрывают продольными линейными разрезами в месте наиболее выраженной флюктуации и гиперемии в стороне от проекции сухожилия разгибателей.
Также вскрывают тыльные и ладонные абсцессы кисти.
При поверхностной флегмоне срединного ладонного пространства:
Вскрывают продольными разрезами, на ладонной поверхности кисти по ее средней линии с иссечением некротизированного апоневроза.
При глубоких флегмонах срединного ладонного пространства:
Вскрывают подобными разрезами.
После рассечения ладонного апоневроза манипуляции производят тупым путем из-за опасности повреждения ладонных артериальных дуг.
При флегмонах фасциально-клетчаточного пространства гипотанера:
Вскрывают линейными разрезами с последующим дренированием раны. Разрезы чаще проводят кнаружи от кожной складки, отграничивающей тенар от срединной части ладони.
При вскрытии флегмоны тенара необходимо остерегаться повреждения срединного нерва.
При комиссуральной флегмоне:
Вскрывают линейными разрезами в соответствующем межкостном промежутке. При распространении воспалительного процесса на тыльную поверхность кисти гнойные затеки дренируют из дополнительного разреза.
Применяют также полудугообразные разрезы в дистальном отделе ладони у основания пальца в соответствующем комиссуральном пространстве.
Дренирование ран осуществляют с помощью полихлорвиниловых окончатых трубок.
После операции обязательна иммобилизация кисти и предплечья.
Дальнейшее ведение:
Пациент находится на лечении до очищения раны от гнойного отделяемого и появления грануляционной ткани. Далее необходимо продолжить перевязки раны с применением бактерицидных, антисептических препаратов и мазей.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Кодировка панариция по МКБ 10
Панарицием называется патология, обусловленная гнойно-септическим воспалением инфекционного происхождения, поражающая мягкие ткани пальцев верхних и нижних конечностей. В хирургии панариций по МКБ 10 имеет код L03.0, который определяет этиологию, патогенез и морфологию заболевания.

Этиологический фактор
Панариций поражает пальцы конечностей, однако при несвоевременном начале лечения или при неадекватных действиях хирурга, патология может захватывать более глубокие ткани, поражая кости и сухожилия кистей и стоп. Код панариция определяет следующие этиологические факторы происхождения:
Попадание патогенной микрофлоры через нарушенную целостность кожных покровов пальцев конечностей в большинстве случаев становится началом развития и прогрессирования гнойно-септического заболевания, которое в медицине называют панарицием. Начинается болезнь практически всегда достаточно ярко, что в большинстве случаев становится поводом для обращения к врачу.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Сухожильный панариций ( Гнойный тендовагинит )
Сухожильный панариций – это гнойное воспаление сухожилия и сухожильного влагалища. Возникает при распространении инфекционного процесса из близлежащих мягких тканей или микроповреждении сухожилия. Характеризуется нарастающей сильной болью, вынужденным положением пальца в полусогнутом состоянии, отсутствием движений, колбасовидным отеком, покраснением и признаками общей интоксикации. Диагноз устанавливается на основании клинической картины, для исключения поражения костных структур назначают рентгенографию. Лечение оперативное – вскрытие и дренирование гнойника на фоне антибиотикотерапии.
МКБ-10
Общие сведения
Сухожильный панариций (гнойный тендовагинит) – достаточно редкая форма гнойного воспаления пальца. Распространенность среди всех видов панариция составляет 3,7%. Заболевание диагностируется во всех возрастных группах, чаще выявляется у мужчин трудоспособного возраста. Поражает сухожилия сгибателей пальцев кисти. Характеризуется тяжелым течением и неудовлетворительным прогнозом – почти у всех больных в исходе отмечаются существенные нарушения функции пальца.
Причины
В качестве возбудителя в подавляющем большинстве случаев (до 80%) выступают стафилококки. Нередко выявляется смешанная флора. В литературе описывается возможность развития метастатического сухожильного панариция, вызванного гонококками, однако в настоящее время подобные случаи являются казуистикой. Выделяют три пути проникновения инфекционных агентов в сухожильное влагалище:
Предрасполагающими факторами являются снижение иммунитета, переохлаждение и некоторые эндокринные заболевания (в первую очередь – сахарный диабет). Вероятность микротравм, которые могут привести к развитию панариция, повышается при работе на деревообрабатывающем оборудовании, контакте с металлической стружкой, загрязнении рук при выполнении бытовых и профессиональных обязанностей.
Патогенез
Механизм развития нагноения аналогичен другим видам панариция. Отличительной особенностью является характер распространения процесса. Сухожилия располагаются в сухожильных влагалищах – замкнутых футлярах. У II-IV пальцев эти влагалища начинаются в области дистальных фаланг и слепо заканчиваются на ладони, обычно не сообщаясь между собой.
Влагалища I и V пальцев также начинаются от ногтевых фаланг и продолжаются на кисть. У 75% людей сухожильные футляры соединяются между собой в основании ладони. Указанные особенности строения обуславливают стремительное распространение инфекции вдоль всего влагалища. При поражении мизинца гнойный процесс часто переходит на большой палец и наоборот.
При скоплении гноя в сухожильных футлярах быстро создается высокое давление, что вызывает невыносимые боли. Из-за распространения воспаления движения становятся невозможными, палец «застывает» в полусогнутом положении, обеспечивающем наименьшее натяжение сухожилия. При прорыве гнойника образуется свищ.
Симптомы сухожильного панариция
Заболевание начинается остро. В зоне пораженного сухожилия появляется и нарастает отек, постепенно распространяющийся на кисть. Отмечаются боли, которые быстро усиливаются, становятся практически невыносимыми, лишают сна. Температура тела поднимается до фебрильных цифр. Возникают ознобы, слабость, разбитость. Симптоматика нарастает в течение 1-3 дней.
При распространении процесса обнаруживается характерный признак сухожильного панариция – болезненность при надавливании на центральный конец сухожильного влагалища. Еще одним типичным симптомом, позволяющим отличить сухожильный панариций от других форм болезни, является сглаживание сгибательных складок между фалангами. При пальпации пуговчатым зондом определяется резкая болезненность по ходу сухожильного футляра.
Осложнения
При распространении инфекции на близлежащие ткани сухожильный панариций осложняется пандактилитом, костным или суставным панарицием, которые могут потребовать ампутации или экзартикуляции. При вовлечении всего сухожильного влагалища и его последующем расплавлении инфекционный процесс с II, III, IV пальцев переходит на ладонную поверхность кисти. По ходу червеобразных мышц гной может прорываться на тыл кисти. Развитие флегмоны создает серьезную угрозу функции конечности и может стать причиной ампутации.
Поскольку сухожильные футляры V и I пальцев обычно связаны между собой, гнойный процесс распространяется перекрестно. Синовиальные влагалища этих пальцев переходят в локтевую и лучевую синовиальные сумки, что обуславливает риск гнойного поражения предплечья. Возможно развитие глубокой флегмоны предплечья, лимфангита, сепсиса. В отдаленном периоде даже при быстрой локализации инфекционного процесса формируются контрактуры.
Диагностика
Диагноз устанавливается гнойным хирургом в условиях поликлинического приема или при обращении в приемный покой стационара. Диагностика базируется на истории болезни, характерных особенностях клинической картины патологии, результатах инструментальных и лабораторных исследований. В ходе обследования выполняются следующие мероприятия:
Лечение сухожильного панариция
Лечение только оперативное, осуществляется в условиях стационара. Пациента госпитализируют в экстренном порядке. Вмешательство проводят в ближайшие сроки после поступления. Лечебная тактика определяется стадией процесса и состоянием сухожилия:
Палец во всех случаях фиксируют гипсовой лонгетой в функционально выгодном положении. В послеоперационном периоде рану промывают, больному назначают антибиотикотерапию. При обширном некрозе тканей, переходе воспаления на соседние структуры объем вмешательства увеличивают. В зависимости от характера поражения выполняют ампутацию или экзартикуляцию пальца, делают широкие дренирующие разрезы на кисти или предплечье и пр.
Прогноз
Прогноз при сухожильном панариции всегда расценивается как серьезный. Даже при раннем начале лечения и сохранении сухожилия обычно наблюдается снижение функциональности пальца из-за утраты гладкости сухожильного влагалища, образования рубцовых сращений. У 72,6% пациентов в исходе формируются контрактуры, у 20,5% – анкилоз. В 5,5% случаев выявляются комбинированные осложнения. Ампутацию либо экзартикуляцию приходится проводить у 1,4% больных.
Профилактика
Поскольку поражение сухожилия обычно становится осложнением поверхностных форм панариция, основной профилактической мерой является своевременное адекватное лечение подкожного инфекционного процесса в области пальца. Существенную профилактическую роль играет предупреждение травм пальцев в быту и во время выполнения профессиональных обязанностей. При работе с деревом и металлом рекомендуется использовать защитные рукавицы.
Панариций
Панариций – это острый гнойный воспалительный процесс, локализующийся в тканях пальцев рук (реже – пальцев ног) и возникающий на ладонной поверхности пальцев. Проявляется болью, отеком, покраснением, повышением температуры тела, симптомами общей интоксикации. Диагностируется на основании жалоб и результатов объективного осмотра. При подозрении на костную и суставную формы болезни необходима рентгенография. На начальных стадиях возможно консервативное лечение. При формировании гнойника требуется вскрытие, дренирование, в тяжелых случаях показана ампутация.
МКБ-10
Общие сведения
Панариций – острое нагноение пальцев рук (реже – пальцев ног). Является одной из наиболее распространенных патологий в гнойной хирургии. Развивается в результате жизнедеятельности гноеродных микроорганизмов (чаще всего – золотистого стафилококка), проникающих в ткани через мелкие повреждения кожи. При панариции отмечаются отек, покраснение и боли в области пальца. При тяжелых формах наблюдается озноб и повышение температуры. Боли могут быть резкими, пульсирующими, лишающими сна. На ранних стадиях возможно консервативное лечение, на поздних – необходима операция.
Причины панариция
Непосредственной причиной возникновения патологии чаще всего становится золотистый стафилококк, проникающий в ткани через ранки, ссадины, уколы, трещины, занозы или заусенцы, которые порой остаются незамеченными или выглядят настолько незначительными, что больной попросту не обращает на них внимания. Реже панариций вызывается грамотрицательной и грамоложительной палочкой, стрептококком, кишечной палочкой, протеем, а также анаэробной неклостридиальной микрофлорой и возбудителями гнилостной инфекции.
К числу внешних факторов, способствующих развитию панариция, относится систематическое охлаждение, увлажнение, вибрация, мацерация, загрязнение или воздействие раздражающих веществ. Внутренними факторами, увеличивающими вероятность возникновения панариция, являются эндокринные заболевания, гиповитаминозы, нарушения обмена веществ и снижение иммунитета.
Панариций чаще наблюдается у детей, а также лиц молодого и среднего возраста – от 20 до 50 лет. По статистике, три четверти пациентов заболевают после микротравмы, полученной на производстве. Самой распространенной локализацией являются I, II и III пальцы правой кисти. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Патанатомия
На ладонной поверхности пальцев расположено множество важных анатомических образований: сухожилия и сухожильные влагалища, нервы, сосуды, капсулы суставов и т. д. Подкожная клетчатка в этой области имеет особое строение. От кожи к ладонному апоневрозу идут многочисленные эластичные и прочные волокна. Кроме того, в толще клетчатки располагаются продольные пучки соединительной ткани. В результате клетчатка оказывается разделенной на мелкие ячейки, напоминающие пчелиные соты.
Такое строение, с одной стороны, препятствует распространению воспаления «вдоль», с другой – создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Именно поэтому при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальца.
Классификация
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
Симптомы панариция
В области воспаления формируется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование гнойника может сопровождаться слабостью, утомляемостью, головной болью и повышением температуры тела. Симптомы интоксикации ярче выражены при глубоких, тяжелых формах панариция (костном, суставном, сухожильном). Кроме того, у каждой формы панариция существуют свои характерные симптомы.
Кожный панариций
Обычно возникает в области ногтевой фаланги. Кожа краснеет, затем в центре покраснения отслаивается ограниченный участок эпидермиса. Образуется пузырь, наполненный мутной, кровянистой или серовато-желтой жидкостью, просвечивающей через кожу. Вначале боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими. Эта форма панариция часто сопровождается стволовым лимфангитом, при котором на предплечье и кисти образуются красные полосы по ходу воспаленных лимфатических узлов. При неосложненном панариции общее состояние не страдает, при лимфангите возможно повышение температуры, слабость, разбитость.
Околоногтевой панариций
Паронихия, как правило, развивается после неудачного маникюра или является осложнением заусенцев и трещин околоногтевого валика у людей физического труда. Вначале отмечается локальный отек и покраснение, затем процесс быстро распространяется, охватывая весь ногтевой валик. Достаточно быстро формируется гнойник, просвечивающий через тонкую кожу этой области. В области воспаления возникают сильные боли, нарушающие сон, однако общее состояние почти не страдает. Лимфангит при данной форме панариция наблюдается редко.
Возможно самопроизвольное вскрытие гнойника, однако его неполное опорожнение может стать причиной перехода острой формы панариция в хроническую. При прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку ладонной области, на кость и даже дистальный межфаланговый сустав.
Подногтевой панариций
Обычно является осложнением паронихии, однако, может развиваться и первично – в результате занозы, колотой ранки в области свободного края ногтя либо при нагноении подногтевой гематомы. Поскольку формирующийся гнойник в этой области «придавлен» жесткой и плотной ногтевой пластиной, для подногтевого панариция характерны чрезвычайно интенсивные боли, общее недомогание и значительное повышение температуры. Ногтевая фаланга отечна, под ногтем просвечивает гной.
Подкожный панариций
Самый распространенный вид панарициев. Обычно развивается при инфицировании небольших, но глубоких колотых ранок (например, при уколе шипом растения, шилом, рыбьей костью и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей. Палец отекает. Общее состояние пациента может как оставаться удовлетворительным, так и значительно ухудшаться. При гнойниках, находящихся под большим давлением, отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения, недостаточном или позднем лечении возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия).
Костный панариций
Может развиться при инфицированном открытом переломе или стать следствием подкожного панариция при распространении инфекции с мягких тканей на кость. Характерно преобладание процессов расплавления кости (остеомиелит) над ее восстановлением. Возможно как частичное, так и полное разрушение фаланги. На ранних стадиях симптомы напоминают подкожный панариций, однако, выражены гораздо более ярко. Пациент страдает от чрезвычайно интенсивных пульсирующих болей, не может спать.
Пораженная фаланга увеличивается в объеме, из-за чего палец приобретает колбообразный вид. Кожа гладкая, блестящая, красная с цианотичным оттенком. Палец слегка согнут, движения ограничены из-за боли. В отличие от подкожного панариция при костной форме невозможно определить участок максимальной болезненности, поскольку боль носит разлитой характер. Отмечается озноб и лихорадка.
Суставной панариций
Может развиться в результате непосредственного инфицирования (при проникающих ранах или открытых внутрисуставных переломах) или распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Вначале возникает небольшой отек и боль в суставе при движениях.
Затем боль усиливается, движения становятся невозможными. Отек увеличивается и становится особенно выраженным на тыльной поверхности пальца. При пальпации определяется напряжение капсулы сустава. В последующем на тыле пальца образуется свищ. Первичные панариции могут заканчиваться выздоровлением, при вторичных панарициях (обусловленных распространением нагноения с соседних тканей) исходом обычно становится ампутация или анкилоз.
Сухожильный панариций
Гнойный тендовагинит, как и другие виды панариция, может развиться как при прямом проникновении инфекции, так и при ее распространении из других отделов пальца. Палец равномерно отечен, слегка согнут, отмечаются интенсивные боли, резко усиливающиеся при попытке пассивных движений. При давлении по ходу сухожилия определяется резкая болезненность. Покраснение может быть не выражено. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
Сухожильный панариций – самое тяжелое и опасное гнойное воспаление пальца. Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Диагностика
Диагноз выставляется на основании жалоб пациента и клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке.
Лечение панариция
Лечение осуществляют гнойные хирурги. При поверхностных формах пациент может находиться на амбулаторном режиме, при глубоких необходима госпитализация. На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры. На поздних стадиях поверхностного панариция, а также на всех стадиях костной и сухожильной формы заболевания показана операция. Вскрытие панариция дополняют дренированием так, чтобы обеспечить максимально эффективный отток из разделенной на ячейки клетчатки.
Хирургическая тактика при костном или суставном панариции определяется степенью сохранности пораженных тканей. При частичном разрушении выполняют резекцию поврежденных участков. При тотальной деструкции (возможна при костном и костно-суставном панариции) показана ампутация. Параллельно проводится лекарственная терапия, направленная на борьбу с воспалением (антибиотики), уменьшение болей и устранение явлений общей интоксикации.