Острый фарингит (J02)
Включено: острая ангина
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Код мкб 10 острый фарингит у детей
а) Симптомы и клиника. К клиническим проявлениям относятся боль при глотании, которая может иррадиировать в ухо, сухость во рту, повышение температуры тела (особенно у детей), боль в глотке, ощущение зуда, першения или жжения в горле, покашливание и пароксизмы кашля, выраженное недомогание.
Воспалительный процесс обычно охватывает всю глотку (носоглотку, ротоглотку и гортаноглотку). При вирусной инфекции заболевание имеет волнообразное течение и длится несколько недель.
б) Причины и механизмы развития. Острый фарингит обычно возникает как первичное вирусное инфекционное заболевание и часто осложняется присоединением вторичной бактериальной инфекции. Реже заболевание представляет собой первичную бактериальную инфекцию, возбудителями которой бывают стрептококки, Haemophilus influenzae или пневмококки.
Заболевание имеет продромальный период, симптомы которого зависят от характера инфекции (например, корь, скарлатина, краснуха). По этиологии острый фарингит может быть также риногенным или синогенным (связанным с поражением околоносовых пазух) и наблюдается также под действием повреждающих физических и химических факторов (слишком горячее питье, острая пища и т.д.).
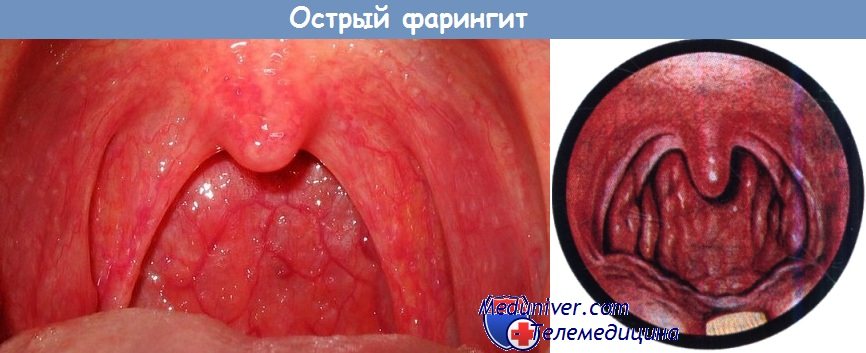
Обычно острый фарингит сопутствует более серьезному инфекционному заболеванию или бывает его предвестником.
Характерны диффузная или островковая гиперемия слизистой оболочки глотки, нёба и нёбного язычка.
Трубно-глоточные складки и лимфатические фолликулы отечны.
в) Диагностика. Диагноз ставят на основании клинической картины, в частности гиперемии и утолщения слизистой оболочки, ее сухости и «лакированной» поверхности. Слизь вначале бесцветная, позднее становится вязкой и приобретает желтый цвет. На слизистой оболочке выделяются одиночные темно-красные фолликулы; отмечается регионарная лимфаденопатия с увеличением и болезненностью лимфатических узлов, особенно у детей.
Часто наблюдается тонзиллит, а если нёбные миндалины были удалены, отмечается воспаление боковых валиков.
г) Лечение. В качестве симптоматического лечения рекомендуют питье теплого молока с медом, холодные или теплые компрессы на область шеи, полоскания горла, ингаляции изотонического раствора натрия хлорида для разжижения густого секрета. Для уменьшения воспалительного процесса в слизистой оболочке можно закапывать в нос средства на основе масел с мягким действием.
Курить не следует. Желательно рассасывать леденцы или таблетки с местно-анестезирующим и антисептическим действием. Таблетки от воспаления и боли в горле Тантум Верде помогают уменьшить симптомы острого фарингита и воздействуют на причину воспаления в очаге инфекции. Тантум Верде оказывает антимикробное действие, а обезболивающий эффект наступает спустя минуту после рассасывания. Таблетки Тантум Верде обеспечивают равномерное высвобождение действующего вещества, благодаря чему поддерживается необходимая концентрация лекарства во рту в течение всего рассасывания. И, что немаловажно, таблетки обладают разнообразием вкусов и выпускаются в различных форматах упаковки.
Антибиотики для местного лечения назначать не следует, а системное применение антибиотиков целесообразно лишь при тяжелой бактериальной инфекции. При повышении температуры тела показан постельный режим.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Острый и хронический фарингит. Острый назофарингит (синонимы: Катар глотки)
Общая информация
Краткое описание
Название протокола:
Острый и хронический фарингит.
Острый назофарингит.
Синонимы: Катар глотки
Код(ы) по МКБ 10:
J02 Острый фарингит
J 31.2 Хронический фарингит
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Острый фарингит:
— вирусный;
— бактериальный;
— грибковый;
— аллергический;
— травматический.
Хронический фарингит:
— катаральный;
— гиперпластический;
— субатрофический фарингит;
— атрофический;
— смешанный.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные:
1. Сбор жалоб и анамнеза.
2. Физикальный осмотр.
3. Эпи-, мезо-, гипофарингоскопия.
Дополнительные:
1. Эндоскопия носоглотки и гипофаринкса.
2. ФГДС по показаниям.
3. Бакпосев поверхности слизистой глотки.
4. Цитологическое исследование по показаниям.
Диагностические критерии при остром фарингите и обострении хронического фарингита
Жалобы и анамнез:
— неприятные ощущения в носоглотке, жжение, сухость;
— нередко скопление вязкой слизи;
— першение и иногда слабо выраженные боли в горле;
— заложенность и боль в ушах;
— головная боль в затылочной области;
— повышение температуры тела у детей (у взрослых острый фарингит (назофарингит) протекает без повышения температуры тела);
— гнусавость, особенно у детей.
Физикальный осмотр:
— может иметь место увеличение региональных лимфатических узлов, л\у умеренно болезненные при пальпации.
Лабораторные исследования
Культуральный метод, экспресс – определение стрептококкового антигена.
Инструментальные исследования
У больных с отрым фарингитом и обострением хронического фарингита при фарингоскопии наблюдаются при:
— катаральном фарингите – отечность, инфильтрация слизистой оболочки глотки, яркая гиперемия, местами инъекция сосудами, задняя стенка покрыта слизистым отделяемым;
— гипертрофическом фарингите – инфильтрация и отечность боковых валиков, определяются лимфоаденоидные фолликулы в виде округлых возвышений;
— субатрофическом фарингите – сухость и бледность слизистой оболочки глотки;
— атрофическом фарингите – истонченная, тусклая, сухая слизистая оболочка, покрытая вязкой мокротой, инъецированная сосудами;
— при смешанной – признаки всех видов фарингита.
Показания к консультации других специалистов
Для уточнения диагноза может потребоваться консультация инфекциониста, терапевта, гатроэнтеролога, невролога, эндокринолога.
Дифференциальный диагноз
Дифференциальная диагностика
— При ОРВИ, в том числе гриппе, помимо глотки поражены другие отделы дыхательной системы. Воспалительный процесс имеет нисходящий характер, наблюдается региональный лимфоаденит.
— В ряде случаев неспецифический ринофарингит надо дифференцировать с дифтериным процессом, иногда острый фарингит сочетается с катаральной ангиной.
— Ринофарингит может сопровождать сфеноидит и этмоидит. Диагностику проводят с помощью эндоскопии и рентгенологического исследования ППН.
— У детей острый фарингит нужно дифференцировать от гонорейного ринофарингита. Учитывается, что гонококковая инфекция вызывает специфическое поражение глаз уже в период новорожденности.
— При хроническом фарингите: першение, щекотание, саднение, ощущения инородного тела, при гипертрофическом фарингите – эти явления выражены в большой степени, чем при катаральном фарингите.
— Атрофический фарингит – ощущения сухости в глотке, нередко затруднение глотания, и часто неприятный запах изо рта.
— Гиперкератоз (лептотрихоз) – на поверхности лимфоидных образований (втом числе небных миндалин) образуются пирамидоподобные остроконечные выросты ороговевшего эпителия размером около 2-3 мм. Микроскопическое исследование – нитчатые бактерии В.lepotrix.
— Упорные односторонние боли в горле могут быть вызваны удлинением шиловидного отростка, может пальпироваться над верхним полюсом нёбной миндалины. Невралгия языко-глоточного и блуждающего нервов могут быть причиной болей в горле, особенно у пожилых людей.
Лечение
Цели лечения
Основная цель лечения – добиться купирования неприятных субъективных ощущений в глотке и нормализации фарингоскопической картины.
Тактика лечения
Немедикаментозное лечение:
— диета;
— исключение курения, приема алкоголя.
Другие виды лечения
Среди методов физиотерапии применяют электрофорез на подчелюстную область с 3-5% раствором калия йодида, воздействие инфракрасным лазером на слизистую оболочку задней стенки глотки и подчелюстные лимфатические узлы, грязевые или парафиновые аппликации на подчелюстную область. При лечении хронического атрофического фарингита показан электрофорез 0,5% раствором никотиновой кислоты на подчелюстную область (продолжительность процедуры 15-20 мин, на курс лечения 20 процедур).
Хирургическое вмешательство: нет
Профилактические мероприятия:
— санация хронических очагов инфекции в полости рта и ВДП;
— лечение больных хроническим фарингитом, развившимся на фоне желудочно-пищеводного рефлюкса, проводят под наблюдением врача-гастроэнтеролога.
Дальнейшее ведение
— наблюдение у ЛОР-врача и ВОП, педиатра по месту жительства.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— купирование неприятных субъективных ощущений в глотке;
— нормализация фарингоскопической картины.
Острая респираторная вирусная инфекция (ОРВИ) у детей
Общая информация
Краткое описание
Союз педиатров России
Согласованы Научным советом Министерства Здравоохранения Российской Федерации
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Острая респираторная вирусная инфекция (ОРВИ) – острая, в большинстве случаев, самоограничивающаяся инфекция респираторного тракта, проявляющаяся катаральным воспалением верхних дыхательных путей и протекающая с лихорадкой, насморком, чиханием, кашлем, болью в горле, нарушением общего состояния разной выраженности.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Деление ОРВИ (назофарингита, фарингита, ларинготрахеита без стеноза гортани) по степени тяжести не целесообразно.
При подтверждении этиологической роли вирусного агента, уточнение выносится в диагноз.
В качестве диагноза следует избегать термина «ОРВИ», используя термины «острый назофарингит» или «острый ларингит», или «острый фарингит», поскольку возбудители ОРВИ вызывают также ларингит (круп), тонзиллит, бронхит, бронхиолит, что следует указывать в диагнозе. Подробно данные синдромы рассматриваются отдельно (см. Клинические рекомендации по ведению детей с острым тонзиллитом, острым бронхитом и стенозирующим ларинготрахеитом).
Этиология и патогенез
Эпидемиология
Эпидемиология
ОРВИ – самая частая инфекция человека: дети в возрасте до 5 лет переносят, в среднем, 6-8 эпизодов ОРВИ в год [2, 3], в детских дошкольных учреждениях особенно высока заболеваемость на 1-2-м году посещения – на 10-15% выше, чем у неорганизованных детей, однако, в школе последние болеют чаще [4]. Заболеваемость острыми инфекциями верхних дыхательных путей может значительно различаться в разные годы. Заболеваемость наиболее высока в период с сентября по апрель, пик заболеваемости приходится на февраль-март. Спад заболеваемости острыми инфекциями верхних дыхательных путей неизменно регистрируется в летние месяцы, когда она снижается в 3-5 раз [5, 6]. Согласно данным Минздрава России и Роспотребнадзора в 2015 г. она составила 20,6 тыс. случаев заболеваний на 100 тысяч человек (против 19,5тыс. на 100 тысяч населения в 2014 г.). Абсолютное число заболеваний острыми инфекциями верхних дыхательных путей в РФ составило в 2015 году 30,1 миллиона случаев [5, 6]. Среди детей от 0 до 14 лет заболеваемость острыми инфекциями верхних дыхательных путей в 2014г. составила 81,3тыс. на 100 тысяч или 19559,8 тыс. зарегистрированных случаев [5].
Диагностика
В среднем симптомы ОРВИ могут продолжаться до 10-14 дней [9].
Лечение
Профилактика
— в детских учреждениях – быстрая изоляция заболевших детей, соблюдение режима проветривания.
Грипп и острые респираторные инфекции верхних дыхательных путей у детей
Общая информация
Краткое описание
Острые респираторные вирусные инфекции – группа болезней, вызываемых различными вирусами, передающимися воздушно-капельным путем и характеризующимися лихорадкой, интоксикацией, поражением различных отделов дыхательных путей и высокой контагиозностью.
Грипп – острая вирусная инфекция, характеризующаяся интоксикацией и поражением слизистой оболочки верхних дыхательных путей с преобладанием явлений трахеита [2].
Соотношение кодов МКБ-10:
| Код | МКБ-10 |
| J00-J06 | Острые респираторные инфекции верхних дыхательных путей |
| J00 | Острый назофарингит (насморк) |
| J02.8 | Острый фарингит, вызванный другими уточненными возбудителями |
| J02.9 | Острый фарингит, неуточненный |
| J03.8 | Острый тонзиллит, вызванный другими уточненными возбудителями |
| J03.9 | Острый тонзиллит неуточненный |
| J04 | Острый ларингит и трахеит |
| J04.0 | Острый ларингит |
| J04.1 | Острый трахеит |
| J04.2 | Острый ларинготрахеит |
| J06 | Острые респираторные инфекции верхних дыхательных путей множественной и неуточненной локализации |
| J06.0 | Острый ларингофарингит |
| J06.8 | Другие острые инфекции верхних дыхательных путей множественной локализации |
| J06.9 | Острая инфекция верхних дыхательных путей неуточненная |
| J10- J18 | Грипп и пневмония |
| J10 | Грипп, вызванный идентифицированным вирусом гриппа |
| J11 | Грипп, вирус не идентифицирован |
| B34.0 | Аденовирусная инфекция неуточненная |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| АКДС | адсорбированный коклюшно-дифтерийно-столбнячный анатоксин |
| ВОП | врач общей практики |
| ВИЧ | ви́рус иммунодефици́та челове́ка |
| ДВС | диссеминированное внутрисосудистое свертывание |
| ДН | дыхательная недостаточность |
| ДНК | дезоксирибонуклеи́новая кислота́ |
| ИВБДВ | интегрированное ведение болезней детского возраста |
| КНФ | Казахстанский национальный формуляр |
| МНН | международное непатентованное название |
| МФА | метод флюоресцирующих антител |
| ОАК | общий анализ крови |
| ОПО | общие признаки опасности |
| ОРВИ | острая респираторная вирусная инфекция |
| ОРИТ | отделе́ние реанима́ции и интенси́вной терапи́и |
| ПМСП | первичная медико-санитарная помощь |
| ПЦР | полимеразноцепная реакция |
| РК | Республика Казахстан |
| РНК | рибонуклеи́новая кислота́ |
| СЗП | свежезамороженная плазма |
| СОЭ | скорость оседания эритроцитов |
| УД | уровень доказательства |
| ЦМВИ | цитомегаловирусная инфекция |
| ЧДД | частота дыхательных движений |
Пользователи протокола: врачи общей практики, детские инфекционисты, педиатры, фельдшера, врачи скорой медицинской помощи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| По этиологии: | • миксовирусы: — вирусы гриппа A, В, С; — вирусы парагриппа; — респираторно-синцитиальные вирусы. • аденовирусы. • пикорнавирусы: — риновирусы. • коронавирусы. • реовирусы. |
| По тяжести | • легкая; • среднетяжелая; • тяжелая формы. |
| По клинической форме | • типичные; • атипичные. |
| По течению | • неосложненные; • осложненные. |
| По клиническим формам: | • типичные: катаральная, субтоксическая, токсическая. • атипичные: стертые, молниеносная (гипертоксическая). |
| По тяжести | • легкая, среднетяжелая и тяжелая формы. |
| По ведущему клиническому синдрому: | • стенозирующий ларингит; • бронхообструкция; • первичные ранние поражения легких, сегментарные поражения легких; • церебральный; • абдоминальный; • геморрагический; • синдром внезапной смерти. |
| По течению | • острое. |
| По характеру осложнений: | • энцефалит, менингит, миокардит, пневмония и др. |
| По клиническим формам: | • катар верхних дыхательных путей; • ларингит; • бронхит; • пневмония вирусная. |
| По тяжести | • легкая, среднетяжелая и тяжелая формы |
| По типу: | • типичная; • атипичная. |
| По течению | • острое |
| По характеру осложнений: | • пневмония бактериальная, отит, • синусит, ангина и др. |
| По типу: | • типичная: катар верхних дыхательных путей, обструктивный бронхит, пневмония вирусная; • атипичная: стертая, субклиническая формы. |
| По тяжести | • легкая, среднетяжелая и тяжелая формы |
| По течению | • острое |
| По характеру осложнений: | • пневмония бактериальная, отит и др. |
| По типу: | • типичная. • атипичная: стертая, субклиническая, молниеносная. |
| По тяжести | • легкая, среднетяжелая и тяжелая формы |
| По основному синдрому: | • катар дыхательных путей; • ринофарингоконъюнктивальная лихорадка; • конъюнктивит. Кератоконъюнктивит; • бронхообструкция; • тонзиллофарингит; • пневмония; • диарея. |
| По течению | • острое |
| По характеру осложнений: | • пневмония бактериальная, отит, • синуит, ангина и др. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-8,11,13]
Диагностические критерии
Жалобы:
· повышение температуры тела;
· кашель;
· заложенность носа, нарушение носового дыхания, чихание, отделение слизи из носа;
· головная боль;
· слабость, вялость, недомогание;
· сухой лающий кашель, осиплость голоса;
· саднение за грудиной;
· судороги;
· увеличение лимфоузлов;
· слезотечение.
| Грипп: | |
| Анамнез: | Физикальное обследование: |
| • острое начало болезни с развитием симптомов интоксикации в 1-е сутки, высокая лихорадка с ознобом; • головная боль с типичной локализацией в области лба, надбровных дуг, глазных яблок; • слабость, адинамия; • ноющие боли в костях, мышцах, вялость, «разбитость»; • гиперестезия; • носовое кровотечение; • судороги. | • катар верхних дыхательных путей, ринофарингит; • ларингиты, ларинготрахеиты с синдромом крупа; • бронхиты, с синдромом бронхообструкции; • сегментарный отек легких в результате циркуляторных расстройств в пределах одного сегмента или доли; • первичная интерстициальная пневмония; • при гипертоксической форме — геморрагический отек легких, геморрагическая пневмония; • очаговая пневмония вирусно-бактериального генеза; • гиперемия лица и шеи, инъекция сосудов склер, повышенное потоотделение, мелкая геморрагическая сыпь на коже, разлитая гиперемия и зернистость слизистой оболочки зева; • при тяжелой форме: лихорадка, нарушение сознания, явления менингизма, одышка, геморрагическая сыпь, тахикардия, глухость сердечных тонов, слабость пульса, артериальная гипотензия, акроцианоз и цианоз. |
| Парагрипп: | |
| Анамнез: | Физикальное обследование: |
| • постепенное начало болезни; • слабовыраженная интоксикация; • боли и першение в горле, заложенность носа, обильное отделяемое из носа; • сухой «лающий кашель»; • осиплость голоса. | • повышение температуры тела до субфебрильных или фебрильных цифр в течение 3 – 5 дней; • явления интоксикации выражены умеренно или слабо; • выраженный катаральный синдром с первого дня болезни с преимущественным поражением гортани. |
| Аденовирусная инфекция: | |
| Анамнез: | Физикальное обследование: |
| • острое начало болезни; • насморк и заложенность носа, затем обильные слизистые выделения из носа; • чувство першения или боли в горле, сухой кашель; • явления конъюнктивита: боли в глазах, слезотечение. | • интоксикация выражена умеренно; • температура тела может повышаться постепенно, достигая максимума ко 2-3-му дню. Возможен волнообразный характер температуры с длительностью до 5-10 дней; • катаральные явления: ринит с обильными серозными или слизистыми выделениями, отечность, гиперемия и зернистость задней стенки; • кашель, быстро приобретающий влажный характер; • конъюнктивит, который может быть катаральным, фолликулярным, пленчатым; • умеренное увеличение лимфатических узлов, преимущественно подчелюстных, заднешейных, но возможно и других групп. У некоторых больных развивается мезаденит; • увеличение размеров печени и селезенки; • жидкий стул энтеритного характера. |
| Респираторно-синцитиальная инфекция: | |
| Анамнез: | Физикальное обследование: |
| • постепенное начало; • субфебрильная температура; • упорный кашель, сначала сухой, затем продуктивный; • часто приступообразный; • характерна экспираторная одышка. | • повышение температуры тела до субфебрильных и фебрильных цифр в течение 3 – 4 дней; • слабо или умеренно выраженная интоксикация; • катаральный синдром в виде ринофарингита, ларингита у детей старшего возраста, у детей раннего возраста поражение бронхов среднего и мелкого калибра с развитием бронхообструкции; • у новорожденных и недоношенных детей с первых дней респираторно-синцитиальной инфекции развиваются очаговые и нижнедолевые пневмонии и ателектазы. Заболевание характеризуется постепенным началом при нормальной температуре тела, упорным приступообразным кашлем. Быстро нарастает дыхательная недостаточность. Число дыханий достигает до 80 – 100 в мин. В легких выявляются в большом количестве крепитирующие и влажные мелкопузырчатые хрипы. Течение заболевания длительное. |
| Риновирусная инфекция: | |
| Анамнез: | Физикальное обследование: |
| • умеренная интоксикация; • чихание, выделения из носа, затрудненное носовое дыхание; • чувство саднения в горле, покашливание. | • интоксикация отсутствует либо слабо выражена; • температура тела нормальная, реже субфебрильная; • ринит с обильным водянистым, слизистым выделением |
| Возбудители | Основные синдромы поражения дыхательных путей |
| Вирусы гриппа | Трахеит, ринофарингит, бронхит, ларингит |
| Вирусы парагриппа | Ларингит, ринофарингит, ложный круп |
| Респираторно- синцитиальный вирус | Бронхит, бронхиолит |
| Аденовирусы | Фарингит, тонзиллит, ринит, конъюктивит |
| Риновирусы | Ринит, ринофарингит |
| Коронавирусы человека | Ринофарингит, бронхит |
| Коронавирус ТОРС | Бронхит, бронхиолит, респираторный дистресс- синдром |
| Степени тяжести гриппа и ОРВИ | Критерии степени тяжести гриппа и ОРВИ |
| Легкая степень тяжести | повышение температуры тела не более 38°С с умеренно выраженными симптомами интоксикации; |
| Средняя степень тяжести | температура тела в пределах 38,1–39°С с выраженными симптомами интоксикации; |
| Тяжелая степень тяжести | высокая температура (более 39°) с резко выраженными симптомами интоксикации (сильной головной болью, ломотой во всем теле, бессонницей, бредом, анорексией, тошнотой, рвотой, менингеальными симптомами, иногда энцефалитическим синдромом). |
| Признаки стридора | Астмоидное дыхание и бронхиолит |
| Стридор – это резкий звук во время вдоха, обусловленный препятствием прохождению воздуха в ротоглотке, подсвязочном пространстве или трахее. При локализации места обструкции ниже уровня гортани, стридор может наблюдаться и во время выдоха. Для легкого крупа характерны: лихорадка, осиплый голос, лающий, отрывистый кашель. Стридор, который слышно только тогда, когда ребенок беспокоен. Тяжелый круп характеризуется: стридор у ребенка в состоянии покоя, учащенное дыхание и втяжение нижней части грудной клетки, цианоз или насыщение крови кислородом ≤ 90%. | • астмоидное дыхание характеризуется высокими, свистящими звуками при выдохе. Эти звуки обусловлены спазматическим сужением дистальных отделов дыхательных путей. Бронхиолит: • астмоидное дыхание, которое не облегчается введением трех последовательных доз быстродействующего бронхолитического средства; • чрезмерное расширение грудной клетки с усилением перкуторного звука; • втяжение нижней части грудной клетки; • мелкопузырчатые влажные хрипы и астмоидное дыхание при аускультации легких; • затруднения при кормлении, из-за расстройства дыхания. |
| Степени тяжести дыхательной недостаточности | Критерии тяжести ДН |
| I степень (компенсации) | учащение дыхания, инспираторная (при высокой обструкции) или экспираторная (при низкой обструкции) одышка, тахикардия и повышение артериального давления, возможна одышка без нарушения соотношения между вдохом и выдохом. |
| II степень (субкомпенсации) | цианоз, включение в процесс дыхания вспомогательных мышц. |
| III степень (декомпенсации) | выраженная одышка, брадипноэ, аритмия дыхательных движений, выраженное участие вспомогательной мускулатуры, резкая тахикардия, снижение артериального давления, общий цианоз или акроцианоз на фоне генерализованной бледности и мраморности кожи. Сознание при этом затемнено, могут быть приступы судорог. |
| IV степень (гипоксическая кома) | дыхание редкое, судорожное, временами — апноэ, генерализованный цианоз с землистым оттенком кожи или резкий акроцианоз, артериальное давление падает до нуля, наступает резкое угнетение дыхательного центра вплоть до его паралича. Шунто-диффузионная острая дыхательная недостаточность проявляется клиникой отека легких — над всеми отделами грудной клетки выслушивается большое количество влажных мелко- и среднепузырчатых хрипов, из трахеи выделяется пенистая розовая мокрота, нарастают одышка, тахикардия, цианоз. |
Лабораторные исследования [1,2]:
· ОАК – лейкопения, нейтрофилез/лимфоцитоз;
· МФА – метод флюоресцирующих антител, выявление антигена вирусов группы ОРВИ.
Дополнительные лабораторные и инструментальные исследования:
· ПЦР (мазки из носа и зева, взятые в первые 3 дня и не позднее 5 дня болезни) для расшифровки этиологии гриппа;
· коагулограмма – при геморрагическом синдроме;
· анализ ликвора – при подозрении на менингит и энцефалит;
· пульсоксиметрия – при дыхательной недостаточности (измеряет периферическую сатурацию гемоглобина кислородом артериальной крови и частоту пульса в ударах минуту, рассчитываемую в среднем за 5- 20 секунд);
· рентгенография органов грудной клетки (при наличии симптомов пневмонии).
Диагностический алгоритм [1,2]:
Дифференциальный диагноз
Алгоритм дифференциальной диагностики по синдрому «Острое воспаление слизистых оболочек дыхательных путей»[1,2]:
Дифференциальный диагноз и обоснование дополнительных исследований [1-7,10]:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Пневмония | Наличие симптомов интоксикации и кашля. | Рентгенография легких | Кашель и учащенное дыхание: возраст |
| Бронхиолит | Кашель. астмоидное дыхание. | Рентгенография легких | — Первый случай астмоидного дыхания у ребенка в возрасте |
| Туберкулез | Наличие симптомов интоксикации и длительного кашля. | Рентгенография легких | Хронический кашель (> 30 дней); — Плохое развитие/отставание в весе или потеря веса; — Положительная реакция Манту; -Контакт с больным туберкулезом в анамнезе; — Рентгенологические признаки: первичные комплекс или милиарный туберкулез; — Обнаружение микобактерий туберкулеза при исследовании мокроты у детей более старшего возраста. |
| Коклюш | Наличие длительного кашля. | Рентгенография легких. Бактериологическое и серологическое исследования на коклюш. | Пароксизмальный кашель, сопровождающийся характерным судорожным свистящим вдохом, рвотой, цианозом или апноэ; — Хорошее самочувствие между приступами кашля; — Отсутствие лихорадки; — Отсутствие вакцинации АКДС в анамнезе. |
| Инородное тело | Наличие кашля. | Рентгенография легких, бронхоскопия. | Внезапное развитие механической обструкции дыхательных путей (ребенок «подавился») или стридора — Иногда астмоидное дыхание или патологическое расширение грудной клетки с одной стороны; — Задержка воздуха в дыхательных путях с усилением перкуторного звука и смещением средостения — Признаки коллапса легкого: ослабленное дыхание и притупление перкуторного звука — Отсутствие реакции на бронхолитические средства |
| Выпот/эмпиема плевры | Наличие кашля. | Рентгенография легких | — «Каменная» тупость перкуторного звука; — Отсутствие дыхательных шумов |
| Пневмоторакс | Наличие кашля и затруднение дыхания. | Рентгенография легких | — Внезапное начало; — Тимпанический звук при перкуссии с одной стороны грудной клетки; — Смещение средостения |
| Пневмоцистная пневмония | Наличие кашля | Рентгенография легких. Обследование на ВИЧ- инфекцию. | — 2-6-месячный ребенок с центральным цианозом; — Ращирение грудной клетки; — Учащенное дыхание; — Пальцы в виде «барабанных палочек»; -изменения на рентгенограмме при отсутствии аускультативных расстройств; — Увеличенные размеры печени, селезенки, и лимфоузлов; — Положительный ВИЧ-тест у матери или ребенка. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Будесонид (Budesonide) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Занамивир (Zanamivir) |
| Ибупрофен (Ibuprofen) |
| Маннитол (Mannitol) |
| Натрия хлорид (Sodium chloride) |
| Осельтамивир (Oseltamivir) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Сальбутамол (Salbutamol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-4,6,8,11-17]:
На амбулаторном уровне лечение получают дети с легкой степенью тяжести и со среднетяжелыми формами ОРВИ (старше 5 лет).
Дети должны находиться в теплом, хорошо проветриваемом помещении.
Для смягчения боли в горле и облегчения кашля рекомендуется теплое питье.
Прочищать нос нужно чаще, особенно перед кормлением и сном. Медицинский работник должен обучить мать или ухаживающего за ребенком в возрасте до 5 лет признакам немедленного визита в медицинское учреждение:
· не может пить или сосать грудь;
· состояние ребенка ухудшается;
· лихорадка не снижается;
· учащенное дыхание;
· затрудненное дыхание.
Немедикаментозное лечение: [1,2,6]:
Режим:
· режим полупостельный (в течение всего периода лихорадки).
· диета: Стол №13, дробное теплое питье (молочно-растительная диета).
· гигиена больного – уход за слизистыми оболочками полости рта, глаз, туалет носа. Закапывать в нос 0,9 % раствор NACL по 1-3 капли; очищать отделяемое из носа нужно с помощью турунды или отсасывать грушей.
Медикаментозное лечение [1-4,6,8,11-17]:
· Для купирования гипертермического синдрома свыше 38,5 0 С:
— парацетамол 10- 15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот.
· При развитии бактериальных осложнений антибактериальные препараты назначаются в зависимости от предполагаемого и/или выделенного возбудителя.
· При легком крупе (стеноз гортани 1 степени):
– будесонид ингаляционно через небулайзер с 2 мл физиологического раствора: дети старше 1 месяца – 0,25-0,5мг, после года – 1,0 мг в виде разовой дозы; повторить ингаляцию через 30 минут; доза может повторяться каждые 12 часов до улучшения состояния.
· При обструктивном синдроме:
– ингаляции сальбутамола из дозированного аэрозольного ингалятора через спейсер.
NB! Направить распылительную головку ингалятора в спейсер и нажать 2 раза (200 мкг). Затем приложить отверстие спейсера ко рту ребенка и подождать, пока он сделает 3–5 нормальных вдохов. Эту процедуру можно быстро повторить несколько раз до тех пор, пока ребенок в возрасте до 5 лет не получит через спейсер 600 мкг сальбутамола (6 нажатий на головку ингалятора), а ребенок старше 5 лет – 1200 мкг (12 нажатий). После этого оценить лечебный эффект и повторять ингаляции до тех пор, пока состояние ребенка не улучшится. В тяжелых случаях можно делать по 6 или 12 нажатий на головку ингалятора несколько раз в час в течение короткого промежутка времени. При отсутствии эффекта направить в стационар. Спейсер можно сделать из пластиковой бутылки из-под минеральной воды емкостью 750 мл. Ингаляции сальбутамола через небулайзер — 0,5 мл 0,5% раствора сальбутамола и 2 мл стерильного физиологического раствора в емкость небулайзера и проводите ингаляцию до тех пор, пока почти вся жидкость не будет израсходована, три цикла с интервалом 20 минут. После каждой ингаляции мониторинг состояния: ЧДД, астмоидное дыхание, втяжение нижней части грудной клетки. В дальнейшем ингаляция сальбутамола три раза в день в течение 5 дней.
Перечень основных лекарственных средств [1-4,6,8,11-17]:
| Фармакологическая группа | МНН ЛС | Способ применения | УД |
| Анилиды | Парацетамол | Сироп для приема внутрь 60 мл и 100 мл, в 5 мл – 125 мг; таблетки для приема внутрь по 0,2 г и 0,5 г; суппозитории ректальные | А |
| Фармакологическая группа | МНН ЛС | Способ применения | УД |
| Производные пропионовой кислоты | Ибупрофен | Суспензия и таблетки для приема внутрь. Суспензия 100 мг/5мл; таблетки 200 мг; | А |
| Топические ГКС | Будесонид | для ингаляций дозированная 0,25 мг/мл, 0,5 мг/мл. Дети старше 1 месяца 2 мг в виде разовой дозы или по 1 мг 2 раза через 30 минут; Доза может повторяться каждые 12 часов до улучшения состояния. | А |
| Селективные бета-2-адреномиметики | Сальбутамол | раствор для небулайзера 5 мг/мл, 20 мл, аэрозоль для ингаляций, дозированный 100 мкг/доза, 200 доз | А |
Хирургическое вмешательство: нет.
Дальнейшее ведение [1-4,6]:
· при крупе мониторинг в течение 4 часов по критериям: общее состояние, частота дыхания, состояние голоса, окраска кожи. Мониторинг проводится в промежутки: через 30 минут, 1 час, 2 часа, затем 4 часа. При наличии стридора в покое ребенок направляется на стационарное лечение;
· при астмоидном дыхании после трех ингаляций сальбутамола, если сохраняется учащенное дыхание, ребенок направляется на стационарное лечение;
· повторный осмотр детей с ОРВИ участковым врачом через 2 дня или раньше, если ребенку стало хуже (в возрасте до 5-х лет): не может пить или сосать грудь, учащенное дыхание, затрудненное дыхание и лихорадка свыше 38 0 С;
· последующий визит через 5 дней, если нет улучшения.
Индикаторы эффективности лечения [1-4,6]:
· исчезновение симптомов интоксикации;
· отсутствие затрудненного дыхания;
· нормализация ЧДД;
· отсутствие бактериальных осложнений.
Лечение (стационар)
Карта наблюдения пациента, маршрутизация пациента 3:
Немедикаментозное лечение [1-4,6]:
Режим:
· постельный режим для больных с тяжелой формой гриппа и ОРВИ (в течение всего периода лихорадки);
Диета:
· стол №13, дробное теплое питье (молочно-растительная диета);
· гигиена больного: уход за слизистыми оболочками полости рта, глаз, туалет носа. Закапывание в нос 0,9 % раствор хлорид натрия, по 1-3 капли; очищать отделяемое из носа нужно с помощью турунды или отсасывать грушей;
· при стенозе гортани-эмоциональный и психический покой, доступ свежего воздуха, комфортное положение для ребенка, отвлекающие процедуры: увлажненный воздух.
Медикаментозное лечение [1-6,9,10,11-17]:
При средней степени тяжести гриппа и ОРВИ:
· для купирования гипертермического синдрома выше 38,5 о С назначается:
— парацетамол 10- 15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum;
или
— ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот;
При тяжелой степени тяжести гриппа и ОРВИ:
· для купирования гипертермического синдрома свыше 38,5 0 С назначается:
— парацетамол 10-15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum;
или
— ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот;
· с целью дезинтоксикационной терапии внутривенная инфузия из расчета 30 – 50 мл /кг с включением растворов:
— 5% или 10% декстрозы (10-15 мл/кг);
— 0,9% натрия хлорида (10-15 мл/кг);
· при стенозе гортани 2 степени:
— будесонид стартовая доза 2 мг ингаляционно через небулайзер или 1мг дважды через 30 мин до купирования стеноза гортани. Доза может повторяться каждые 12 часов до улучшения состояния.
— дексаметазон 0,6мг/кг или преднизолон 2-5мг/кг в/м.
· При стенозе гортани 3 степени госпитализация в ОРИТ.
– увлаженный кислород (при пульсоксиметрии
| Фармакологическая группа | МНН ЛС | Способ применения | УД |
| Анилиды | Парацетамол | Сироп для приема внутрь 60 мл и 100мл, в 5 мл – 125 мг; таблетки для приема внутрь по 0,2 г и 0,5 г; суппозитории ректальные. | А |
| Фармакологическая группа | МНН ЛС | Способ применения | УД |
| Производные пропионовой кислоты | Ибупрофен | Суспензия и таблетки для приема внутрь. Суспензия 100мг/5мл; таблетки 200 мг; | А |
| Ингибиторы нейраминидазы | Осельтамивир* | капсулы для приема внутрь по 75 мг | В |
| Ингибиторы нейраминидазы | Занамивир * | порошок д/ингаляций дозированный 5 мг/1 доза: рота диски 4 дозы (5 шт. в компл. с дискхалером) | В |
| Топические ГКС | Будесонид | для ингаляций дозированная 0,25 мг/мл, 0,5 мг/мл | А |
| Селективные бета-2-адреномиметики | Сальбутамол | раствор для небулайзера 5 мг/мл, 20 мл, аэрозоль для ингаляций, дозированный 100 мкг/доза, 200 доз | А |
| Прочие ирригационные растворы | Декстроза | Раствор для инфузий 5 % 200 мл, 400 мл; 10% 200 мл, 400 мл | С |
| Производные бензодиазепина | Диазепам | Раствор для внутримышечных и внутривенных инъекций или per rectum-5 мг/мл по 2 мл | В |
| Солевые растворы | Натрия хлорид раствор | Раствор для инфузий 0,9% 100 мл, 250 мл, 400 мл | С |
| Системные ГКС | Дексаметазон | Раствор для внутривенного и внутримышечного введения в 1 мл 0,004 | А |
| Системные ГКС | Преднизолон | Раствор для внутривенного и внутримышечного введения 30 мг/мл, 25 мг/мл | А |
| Растворы с осмодиуретическим действием | Маннитол | 15% раствор 200 мл для внутривенного введения | В |
NB *- зарегистрирован в РК, не входит в КНФ
Хирургическое вмешательство: нет.
Дальнейшее ведение 2:
· выписку больных с ОРВИ из стационара проводят после исчезновения клинических симптомов, но ранее чем 5 дней с момента заболевания. Если кашель продолжается более 1 месяца или лихорадка в течение 7 дней и более, проведите дополнительное обследование для выявления других возможных причин (туберкулез, астма, коклюш, инородное тело. ВИЧ, бронхоэктаз, абсцесс легкого и др.);
· реконвалесценты, перенесшие вирусно-бактериальную пневмонию – диспансеризация в течение 1 года (с контрольными клинико-лабораторными обследованиями через 3 (легкая форма), 6 (среднетяжелая форма) и 12 месяцев (тяжелая форма) после болезни;
· реконвалесценты, перенесшие поражение нервной системы (менингит, энцефалит, менингоэнцефалит) – не менее 3-х лет, с контрольными клинико-лабораторными обследованиями 1 раз в 3 месяца в течение первого года, затем 1 раз в 6 мес. в последующие годы;
· медицинский отвод от профилактических прививок на 1 месяц.
Индикаторы эффективности лечения [1-4]:
· купирование лихорадки и интоксикации;
· нормализация лабораторных показателей;
· купирование астмоидного дыхания;
· исчезновение кашля;
· нормализация показателей СМЖ при энцефалите, менингоэнцефалите;
· отсутствие и купирование осложнений.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1-4,6]
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
· возраст до 5 лет с наличием общих признаков опасности (не может пить или сосать грудь, рвота после каждого приема пищи и питья, судороги в анамнезе данного заболевания и летаргичен или без сознания);
· дети со стенозом гортани II-IV степени;
· дети со стенозом гортани 1-ой степени в возрасте до 1-го года;
· среднетяжелые (дети до 5 лет) и тяжелые формы гриппа и ОРВИ;
· дети из закрытых учреждений и из семей с неблагоприятными социально-бытовыми условиями.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Эфендиев Имдат Муса оглы – кандидат медицинских наук, заведующий кафедрой детских инфекционных болезней и фтизиатрии, РГП на ПХВ «Государственный медицинский университет города Семей».
2) Баешева Динагуль Аяпбековна – доктор медицинских наук, доцент, заведующая кафедрой детских инфекционных болезней, АО «Медицинский университет Астана».
3) Куттыкужанова Галия Габдуллаевна – доктор медицинских наук, профессор, профессор кафедры детских инфекционных, болезней РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова.
4) Девдариани Хатуна Георгиевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
5) Жумагалиева Галина Даутовна – кандидат медицинских наук, доцент руководитель курса детских инфекций, РГП на ПХВ «Западно-Казахстанский государственный университет им. Марата Оспанова».
6) Мажитов Талгат Мансурович – доктор медицинских наук, профессор, профессор кафедры клинической фармакологии, АО «Медицинский университет Астана».
7) Умешева Кумускуль Абдуллаевна – кандидат медицинских наук, доцент кафедры детских инфекционных болезней, РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
8) Алшынбекова Гульшарбат Канагатовна – кандидат медицинских наук, и.о.профессора кафедры детских инфекционных болезней, РГП на ПХВ «Карагандинский государственный медицинский университет».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1. Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор РГП на ПХВ «Карагандинский государственный медицинский университет» проректор по клинической работе и непрерывному профессиональному развитию, профессор кафедры инфекционных болезней.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.










