Геморрагический васкулит
Общие сведения
Геморрагический васкулит у взрослых и детей (синонимы — болезнь Шенлейна-Геноха, аллергическая пурпура, капилляротоксикоз, геморрагическая пурпура Геноха) относится к системным заболеваниям с поражением преимущественно микроциркуляторного русла кожи, ЖКТ, суставов, почек. К наиболее поражаемой части сосудистого русла относятся сосуды мелкого калибра — посткапиллярные венулы, капилляры и артериолы с откладыванием иммунных комплексов. Код геморрагического васкулита по МКБ-10 — D69.0. В 2012 г номенклатура васкулитов была пересмотрена и пурпура Шенлейна — Геноха получила наименование IgA-васкулит, то есть, васкулит с отложением в стенке сосудов IgA-доминантных иммунных комплексов, поражающий мелкие сосуды.
Заболевание встречается во всех возрастных группах у взрослых лиц, но пик заболеваемости приходится на детский возраст (3-8 и 7-11 лет), в среднем составляя 13-18 случаев/100 тыс. населения. Дети до 3 лет болеют редко, что очевидно связано с низкой иммунологической реактивностью и еще не состоявшейся сенсибилизацией их организма. Более высокая заболеваемость детей школьного возраста обусловлена повышением уровня сенсибилизации в этом возрастном периоде и интенсивностью протекания аллергических реакций. По мере взросления заболеваемость снижается, а после 60 лет встречается крайне редко. В структуре заболеваемости преобладает мужской пол (2:1). В зимний и весенний периоды заболеваемость выше, что объясняется снижение реактивности организма в этот период, повышенной заболеваемостью ОРВИ и интенсивными контактами в детских организованных коллективах.
Спецификой заболевания является многообразие клинических проявлений (высыпания на коже, боли в животе, суставной синдром, поражение почек и др.), что зачастую в дебюте заболевания приводит к обращению к врачам различной специализации (участковый педиатр, дерматолог, нефролог, хирург, невролог), несвоевременной постановке диагноза и к отсрочке адекватного лечения, способствуя тем самым развитию осложнений и ухудшению прогноза.
Патогенез
В основе механизма развития геморрагического васкулита (ГВ) лежит генерализованное иммунокомплексное некротизирующее поражение кровеносных сосудов микроциркуляторного русла кожи и внутренних органов с формированием/отложением в сосудистой стенке гранулярных IgA-депозитов (комплексы антиген-антитело) и активацией системы комплемента. Как следствие образуется белковый мембраноатакующий комплекс, который лежит в основе осмотического лизис эндотелиальных клеток.
Также, при активации системы комплемента активно высвобождаются хемотаксические факторы. воздействующие на полиморфноядерные лейкоциты, которые в свою очередь выделяют лизосомальные ферменты, усугубляющие повреждение стенки сосудов. В результате повреждения структуры эндотелия сосудов происходит обнажение коллагеновых волокон, что способствует адгезии тромбоцитов к поверхности эндотелия и запуску механизма свертывания крови. В дальнейшем в сосудах образуются фибриновые депозиты, ухудшается реология крови, усиливается агрегация эритроцитов, тромбоцитов, развивается внутрисосудистое диссеминированное свертывание крови.
На фоне повышения проницаемости сосудов и развития тромбозов с последующим истощением антикоагулянтного (антитромбина-III) звена и тромбоцитопении потребления, происходят разрывы кровеносных сосудов микроциркуляторного русла кожи и внутренних органов, которые приводят к развитию клинической симптоматики геморрагического синдрома. Патогенез геморрагического васкулита схематически представлен на рисунке ниже.
Патогенез геморрагического васкулита
Классификация
Единая общепринятая классификация ГВ отсутствует. Наиболее часто используется клиническая классификация заболевания, в основу которой положен тот или иной клинический синдром. Соответственно выделяют кожную, суставную, почечную, абдоминальную и смешанную формы.
По степени тяжести выделяют:
По характеру течения: острую форму (1-2 мес.), затяжную (до 6 месяцев), хроническую с частыми рецидивами.
Причины геморрагического васкулита
Причины геморрагического васкулита у взрослых до настоящего времени окончательно не выяснены, однако, в большинстве случаев, ГВ имеет инфекционно-аллергическую природу. Среди ведущих факторов, способствующих развитию заболевания, выделяют:
Также имеются данные о генетической предрасположенности к ГВ, которая обусловлена дефицитом комплемента С7, а также наличием антигенов А1, А2, А10, С3HLA Bw35, B8. Таким образом, в условиях сенсибилизации организма любой этиологически значимый фактор из перечисленных выше может иметь решающее значение в развитии геморрагического васкулита. Однако в значительном числе случаев причины капилляротоксикоза выяснить не представляется возможным.
Симптомы геморрагического васкулита
Клинические симптомы болезни Шенлейна-Геноха представлены четырьмя типичными клиническими синдромами: кожным, суставным, абдоминальным и почечным. Количество органных проявлений заболевания варьирует чаще всего в пределах от 1 до 2 от всех классических клинических синдромов, которые могут развиваться в различных комбинациях и в любой последовательности на протяжении всего периода заболевания. В редких случаях, могут встречаться и поражение других органов: легких, центральной нервной системы, сердца.
Началу ГВ часто предшествует продромальный период продолжительностью от 4 до 12 дней. В большинстве за 1-4 недели пациент переносит заболевание, чаще — ангину, ОРВИ, обострение хронического заболевания или имеет место в анамнезе аллергическое воздействие (прием медикаментов, прививки, обострение аллергического заболевания). Клинические симптомы этого периода не специфические и зачастую проявляются общим недомоганием, повышением температуры, головной болью, снижением аппетита.
Начало ГВ может быть развиваться исподволь, когда первые симптомы пурпуры возникают постепенно на фоне хорошего самочувствия больного и полного здоровья и общее состояние больных существенно не нарушает. Такой вариант начала заболевания характерен для изолированного поражения кожи. Однако в ряде случаев заболевание начинается остро.
Геморрагическая пурпура может начаться с любого синдрома, но чаще дебют болезни проявляется кожным геморрагическим синдромом, к которому постепенно присоединяются поражения других систем и органов.
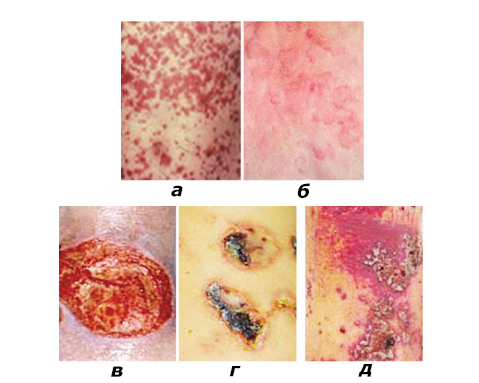
Кожный синдром (форма). Поражение кожи отмечается у всех больных ГВ и является обязательным и важнейшим критерием диагностики. Типичная локализация высыпаний на коже: нижние конечности — преимущественно голени и стопы. Реже сыпь распространяется на бедра, туловище, ягодицы, верхние конечности и крайне редко на лицо. Геморрагическая сыпь в большинстве случаев представлена пурпурой, петехиями или полиморфной сыпью, реже — уртикарными, эритематозно-макулярными элементами или буллезно-некротической формой. Ниже на фото геморрагического васкулита у взрослых представлены различные формы кожного синдрома.
Формы кожного синдрома ГВ: а) геморрагическая, б) уртикарная; в) папуло-язвенная; г) некротически-язвенная; д) полиморфная
Кожный геморрагический синдром имеет ряд специфических особенностей. Сыпь — симметрична, имеет мелкопятнистый/петехиальный характер, при этом размеры элементов сыпи составляют 2-5 мм, выступает над поверхностью кожи, не исчезает при надавливании, склонна к рецидивированию и слиянию, имеет выраженную пестроту элементов сыпи за счет соседства вновь образованных со старыми, которые находятся на различных стадиях обратного развития, локализуется преимущественную на разгибательных поверхностях конечностей вокруг суставов. Достаточно часто дебют заболевания сопровождается различными вариантами аллергической сыпи — крапивницей (аллергический васкулит).
В ранний период ГВ элементы сыпи имеют красноватый цвет, однако в процессе эволюции быстро приобретают характерный синюшно-багровый цвет, затем бледнеют и в течение 3-5 дней, по мере обратного развития, приобретают желтовато-коричневый оттенок. В тяжелых случаях при высокой активности патологического процесса часть кожных элементов подвергается некрозу, что обусловлено микротромбозами и ишемией ткани. Для кожного синдрома ГВ характерно волнообразное течение, чаще отмечается 2-5 эпизодов. При этом, вновь появляющиеся высыпания могут быть вызваны погрешностями в питании, приемом лекарственных препаратов, нарушением постельного режима. В ряде случаев сыпь сопровождается кожным зудом, а у 30-35% пациентов наблюдается гемосидероз (остаточная длительная пигментация), сопровождаемая шелушением.
Частой формой проявления кожного синдрома могут быть ангионевротические отеки, локализирующиеся на кистях, стопах лице. У мальчиков встречается отек мошонки. Ткани в местах поражения имеют синюшную окраску, пастозны.
Суставная форма (синдром). Вовлечение в патологический процесс суставов по частоте встречаемости является вторым после кожного синдрома. Достаточно часто встречается вместе с кожным синдромом или проявляется через несколько часов/дней после него (кожно-суставная форма). Большие затруднения в постановке диагноза ГВ представляют случаи, при которых суставной синдром появляется первично, протекает по типу мигрирующих полиартралгий/артритов и предшествует кожным проявлениям. В основе его развития — нарушение проницаемости сосудов, что способствует развитию отеков кожи/подкожно-жировой клетчатки в области средних/крупных суставов, преимущественно лучезапястных и голеностопных, реже наблюдаются кровоизлияния. Мелкие суставы кисти, стопы в патологический процесс практически не вовлекаются.
Клинические изменения в суставах проявляются локальной гиперемией, увеличением объема, болевым синдромом и болезненностью при пальпации, ограничением движений, повышением местной температуры. Реже, развиваются болевые контрактуры. Клиническая симптоматика с развивается на фоне повышения температуры тела до фебрильных цифр и сохраняется на протяжении 2-5 дней, после чего бесследно исчезает, не оставляя каких-либо деформаций. Часто суставной синдром протекает на фоне ангионевротического отека.
Абдоминальный синдром. Встречается у 50-60% пациентов и у трети из них предшествует кожному синдрому, что существенно затрудняет диагностику и является частой причиной оперативного вмешательства. Основной клинический признак – сильные, возникающие внезапно схваткообразные боли в животе, без выраженной локализации. Характер болей аналогичен кишечным коликам, чаще в области пупка, реже – в эпигастральной/правой подвздошной области, часто имитируя характерную картину язвы желудка, аппендицита, панкреатита и даже острой кишечной непроходимости. Боли зачастую чрезвычайно интенсивные, из-за чего больные занимают вынужденное положение в постели, мечутся и кричат. Болевой синдром вызывается многочисленными кровоизлияниями в стенку кишечника, геморрагиями в брыжейку, геморрагическим пропитыванием слизистой оболочки и кишечной стенки, что может привести к образованию участков некроза и кровотечениям. На пике боли возможны ложные позывы с частым стулом, рвота с примесью крови и появление в кале свежей крови.
При объективном обследовании — болезненность при пальпации живота, вздутие, однако, признаки раздражения брюшины как правило, отсутствуют. Продолжительность абдоминального синдрома варьирует от нескольких приступов на протяжении 2-3 дней до 8-10 «волн» в течении нескольких месяцев. Синдром непостоянен, а симптоматика нестойкая. Часто рецидив болевого синдрома в животе сочетается с очередной волной кожных проявлений.
На фоне болей в животе у пациентов может отмечаться бледность кожи, осунувшееся лицо, сухой язык, запавшие глаза, лихорадка. При обильных кровотечениях высокий риск развития острой постгеморрагической анемии и коллапса. Грозными осложнениями могут быть непроходимость кишечника, обусловленная закрытием его просвета гематомой, перфорация кишечника, перитонит. Развитие абдоминального синдрома значительно обостряет процесс и усугубляет его течение, требуя проведения интенсивной терапии.
Почечный синдром. Развивается ориентировочно у 30-50% больных. Этот синдром ГВ всегда развивается только после появления геморрагической сыпи, однако присоединяться к симптомокомплексу может в разные временные периоды болезни. Наиболее часто почечный синдром развивается на 1-2 месяцах заболевания. Существует 2 клинических варианта поражения почек:
Выраженность клинических проявлений во многом зависит от активности патологического процесса, в соответствии с чем выделяют несколько степеней тяжести течения ГВ:
Пурпура Шенлейна-Геноха может протекать и с вовлечением в патологический процесс других систем (сердечно-сосудистой, ЖКТ, ЦНС) и органов (печень, легкие), однако такие варианты заболевания встречается значительно реже.
Анализы и диагностика
Диагноз ГВ ставится на выявлении специфических клинических синдромов, прежде всего, наличие в момент осмотра/в анамнезе кожных геморрагических двусторонних высыпаний и установлении связи начала ГВ с инфекционными заболеваниями, аллергическим анамнезом, изменением рациона питания. Специфических лабораторных тесты отсутствуют. Лабораторные исследования:
В подтверждении клинического диагноза ведущую роль играет биопсия кожи проведением иммуногистохимического исследования, позволяющего выявить фиксацию IgA-содержащих иммунных комплексов в сосудистой стенке. При необходимости назначаются УЗИ почек и органов брюшной полости, ЭКГ.
Дифференциальная диагностика необходима с васкулитами при аутоиммунных заболеваниях (ревматоидном артрите, болезни Крона, системной красной волчанке, язвенном колите), васкулитами инфекционной этиологии инфекциях (гепатит В и С, инфекционный подострый эндокардит, туберкулез), при лекарственной аллергии и злокачественных новообразованиях.
Лечение геморрагического васкулита
Лечение геморрагического васкулита у взрослых различается в зависимости от формы болезни, фазы, агрессивности течения. Прежде всего реализуются мероприятия, направленные на блокировку образования новых иммунных комплексов, а также удаление (элиминацию) уже образовавшихся. Больным показано ограничение двигательной активности и назначается строгий постельный режим на период высыпаний на коже + 2 недели, далее — полупостельный режим на 2 недели и в дальнейшем, до полного выздоровления — палатный режим.
Медикаментозная терапия предусматривает назначение энтеросорбентов (Полисорб, Силард, Полифепан, Активированный уголь) с целью связывания токсинов и биологически активных веществ в кишечнике на 15-20 дней.
К средствам патогенетической терапии относятся антиагреганты и антикоагулянты. Из антикоагулянтов базовым препаратом является Гепарин, доза, способ и длительность введения которого определяется клиническим вариантом болезни, ответом на проводимую терапию и показателями свертывающей системы крови и проводится под контролем времени свёртывания крови.
В качестве антиагрегантных средств назначается на 3-4 недели Дипиридамол (Парседил, Курантил, Тромбонил), ацетилсалициловая кислота или Пентоксифиллин, а также активаторы фибринолиза — Никотиновая кислота в/в капельно в переносимых дозах. Эти препараты препятствуют агрегации тромбоцитов, улучшают коллатеральный кровоток, внутритканевую перфузию и микроциркуляцию. При тяжелом течении для нормализации фибринолитической активности целесообразно введение Урокиназы.
Показаниями к назначению глюкокортикостероидов (Преднизолон) является упорный абдоминальный синдром, длительное волнообразное течение кожной пурпуры, нефрит. Раннее назначение преднизолона, особенно у пациентов с абдоминальным синдромом, значительно снижает риск развития почечного синдрома. При активно текущем гломерулонефрите с иммунологическими нарушениями и отклонениями в функции почек назначается пульс-терапия Метилпреднизолоном в течение 3 дней.
При сопутствующей инфекции в зависимости от предполагаемого/выявленного этиологического фактора и упорном волнообразном течении ГВ назначают антибиотики широкого спектра действия — цефалоспорины III поколения (Цефиксим, Цефтриаксон, Цефотаксим), макролиды (Сумамед).
При обширных поражениях кожи эффективны препараты группы сульфаниламидов: Колхицин, Сульфасалазин. При длительном волнообразном течении ГВ эффективны иммунокорригирующие препараты (Дибазол), а также, препараты, ускоряющие синтез интерферона (Циклоферон, Амиксин) и иммуноглобулин человеческий нормальный в течение 1-5 суток. При торпидной клинике может быть эффективен Плазмаферез (10-14 сеансов). Для укрепления сосудистой стенки показаны витамины Р, С, а также, антиоксидантный комплекс.
Геморрагический васкулит
Геморрагический васкулит (по МКБ-10 «аллергическая пурпура») – заболевание, связанное с иммунопатологическим воспалением стенок кровеносных сосудов любых органов с множественным микротромбообразованием. Болезни чаще подвержены дети (мальчики вдвое чаще, чем девочки) в возрасте 5-14 лет. Неправильное и несвоевременное лечение приводит к осложнениям, при которых поражаются почки, сердце, головной мозг.
Содержание
Классификация
Синонимы заболевания – капилляротоксикоз, болезнь Шенлейна-Геноха. Единой, общепринятой классификации не существует. На практике разделение геморрагического васкулита используется по следующим признакам.
| Признаки классификации | Форма | Пояснения |
| По клиническому течению | острая фаза | характерна для начального этапа заболевания или периода обострения |
| фаза стихания | период, когда пациент начинает чувствовать себя лучше | |
| По характеру течения | острый геморрагический васкулит | длительность до 2 месяцев |
| затяжной | до 6 месяцев | |
| хронический | более 6 месяцев | |
| По степени тяжести клинических проявлений | легкая | больной чувствует себя удовлетворительно, отмечается в небольшом количестве сыпь на теле, могут появиться несильные боли в суставах |
| средняя | сыпь обильная, состояние пациента ухудшается; суставные боли могут сочетаться с артритом, часто появляется чувство дискомфорта, боли в животе; содержание в моче эритроцитов может повышаться | |
| тяжелая | сыпь обильная, отмечаются некротические участки; в органах желудочно-кишечного тракта могут начаться кровотечения; в моче появляется кровь; не исключена острая почечная недостаточность | |
| По форме воспаления | геморрагический васкулит кожи | поражаются только кожные покровы |
| кожно-суставная форма | кроме кожи, поражаются и суставы, чаще крупные; при геморрагическом васкулите ног они могут отекать | |
| абдоминальная форма | поражается кожа и органы желудочно-кишечного тракта; отмечаются дискомфорт и боли в брюшной полости | |
| почечный васкулит | поражаются почки; высыпаний на коже не бывает |
Причины
Этиология заболевания до конца не изучена, признается лишь то обстоятельство, что природа геморрагического васкулита – инфекционно-аллергическая. Чаще заболевание развивается, когда стоит холодная и сырая погода.
Замечено влияние респираторных инфекций на развитие болезни: как правило, первые признаки васкулита начинают давать знать о себе через неделю-месяц после перенесенного тяжелого инфекционного заболевания. Толчком могут послужить трахеобронхит, тонзиллит, ринофарингит.
Зафиксированы случаи, когда появление патологии провоцировал прием антибиотиков, особенно пенициллиновой группы, или антиаритмических средств. Сообщается также о таком провоцирующем факторе, как профилактическая вакцинация, если она была проведена непосредственно после перенесенного острого респираторного заболевания.
Отклонения в работе иммунной системы тоже могут вызвать заболевание. В группу риска входят и люди с аллергической зависимостью – будь это медикаментозная, пищевая, или холодовая аллергия.
Геморрагический васкулит может вызываться укусами насекомых, переохлаждением, ожогами и другими травмами. Фоном развития болезни могут послужить также беременность, сахарный диабет, наличие злокачественных опухолей, цирроз печени, снижение иммунных функций.
Обратите внимание! Геморрагический васкулит не относится к числу распространенных болезней: в среднем из ста тысяч человек им заболевают 14. У детей до трех лет эта патология встречается очень редко.
Патогенез
В наш организм постоянно проникают чужеродные микроорганизмы – антигены. Когда человек здоров, их успешно нейтрализуют иммунные антитела, а остатки антигенов разрушаются и утилизируются мононуклеарными фагоцитами – группой долгоживущих клеток.
Если антителам не удается справиться со своими функциями, на фоне избыточного количества антигенов образуются циркулирующие иммунные комплексы. Передвигаясь в общем кровеносном потоке, они осаждаются на внутренней поверхности стенок сосудов, повреждают их, что вызывает асептический воспалительный процесс.
Наиболее подвержены такому поражению микрососуды кожи, суставов, брыжейки кишечника и почек. Нарушается сосудистая проницаемость, формируются микротромбозы, что и приводит к развитию геморрагического васкулита.
Симптомы (признаки)
Начинается заболевание, как правило, с повышения температуры тела до субфебрильных (37-38 градусов) или фебрильных (38-39) значений. Практически у всех больных на коже появляется симметричная мелкопятнистая или пятнисто-папулезная геморрагическая сыпь. Чаще всего она возникает на местах сгибания ног (реже – рук), в зоне крупных суставов, ягодиц. При тяжелом течении болезни сыпь могут сопровождать некроз (омертвение) ткани и язвы.
Две трети случаев связаны с поражением суставов, чаще коленных и голеностопных. Боли могут быть кратковременными, иногда длятся несколько дней, наблюдаются отеки, покраснение кожи, движения в суставах становятся ограниченными, но их деформации не происходит.
Перечисленные клинические проявления могут сопровождаться абдоминальным синдромом: появляются боли в животе, иногда напоминающие кишечную колику; точно обозначить болевую точку пациенты затрудняются; присутствуют тошнота, рвота, нарушение стула. Боль возникает несколько раз в день, проходит или самостоятельно, или с началом лечения.
Примерно четверть случаев заболевания характерна тем, что у пациентов развивается почечный синдром. Анализы показывают кровь в моче, появляются признаки гломерулонефрита – болезни, характерной поражением клубочков почек.
Другие органы геморрагическим васкулитом поражаются редко. Одышка и кашель с кровяными прожилками в мокроте могут свидетельствовать о геморрагической пневмонии. Не исключено также развитие геморрагического перикардита, миокардита, кровоизлияния в эндокард.
Головокружение, раздражительность, головные боли, как правило, сопровождают поражение сосудов головного мозга, которое чревато развитием геморрагического менингита.
У детей сыпь появляется реже, чем у взрослых. Сердце и почки также подвергаются поражению нечасто, в основном страдают органы пищеварения и суставы. Ранняя диагностика заболевания у детей позволяет делать благоприятные прогнозы. Но поскольку точные причины болезни по-прежнему остаются под вопросом, здоровью детей даже после полного выздоровления следует уделять больше внимания.
Обратите внимание! Уже первые признаки заболевания должны стать поводом для посещения врача. Для начала нужно показаться терапевту. Чтобы подтвердить или опровергнуть диагноз, он может отправить пациента на консультацию к ревматологу, в отдельных случаях в этом принимают участие нефролог и хирург.
Диагностика
Признаки заболевания видны по результатам общего и биохимического анализа крови: повышается содержание лейкоцитов, увеличивается СОЭ (скорость оседания эритроцитов), происходят иммунологические нарушения. Также проводится коагулограмма – исследование, позволяющее понять, насколько хорошо происходит свертывание крови.
Анализ мочи при заболевании геморрагическим васкулитом показывает содержание в ней крови, белка. Скрытое кровотечение желудочно-кишечного тракта определяется с помощью анализа кала.
Состояние почек, брюшной полости проверяется посредством УЗИ и УЗДГ (ультразвуковая допплерография). По показаниям может проводиться гастроскопия (осмотр стенок пищевода с помощью эндоскопического обследования), бронхоскопия (оценивается состояние трахеи и бронхов).
Врач осматривает кожные покровы пациента, проверяя, нет ли высыпаний.
Лечение
При наступлении острой фазы болезни пациентам предписывается постельный режим с соблюдением гипоаллергенной диеты и ограничением употребления жидкости и соли. Исключается прием препаратов (в том числе антибиотиков), усиливающих сенсибилизацию – повышенную чувствительность организма к аллергенам.
При любых клинических проявлениях заболевания назначаются дезагреганты – лекарственные препараты, блокирующие образование тромбов в сосудах, а также активаторы фибринолиза, растворяющие уже появившиеся тромбы.
Терапия геморрагического васкулита кожи проводится с применением кортикостероидов (препаратов, обладающих противовоспалительным действием). Если ожидаемого эффекта нет, могут использоваться цитостатики, замедляющие процесс деления клеток.
Боли летучего характера в суставах снимаются с помощью противовоспалительных препаратов (индометацин, ибупрофен), могут назначаться также производные аминохинолина – лекарства, применяемые при ревматических заболеваниях и системных заболеваниях соединительной ткани.
При поражении почек для лечения используются цитостатики, глюкокортикоиды – стероидные гормоны, производимые корой надпочечников. Может назначаться электрофорез с никотиновой кислотой и гепарином на область почек. Тяжелая стадия болезни не исключает применение гемодиализа или трансплантацию почки.
Абдоминальный синдром предполагает использование глюкокортикоидных лекарственных препаратов. При кишечной непроходимости или сквозном повреждении кишечных стенок требуется хирургическое вмешательство.
При тяжелом течении геморрагического васкулита может использоваться такой способ лечения, как экстракорпоральная гемокоррекция. Суть метода заключается в том, что взятую у пациента из вены кровь с помощью специальных микрофильтров освобождают от патологических субстанций, наполняют ее препаратами, призванными подавить болезнь, затем кровь возвращается в организм.
Осложнения
Серьезным осложнением при заболевании геморрагическим васкулитом считается развитие почечной недостаточности. Не исключены желудочно-кишечные кровотечения, при этом наблюдается кровавая рвота, в каловых массах появляется кровь. Могут появиться легочные кровотечения, в отдельных случаях возникает геморрагический инсульт с кровоизлиянием в головной мозг.
Потеря большого количества крови может стать угрозой для жизни и вызвать анемическую кому.
При абдоминальном синдроме заболевание может привести к инвагинации кишечника, перитониту, тромбозу брыжеечных сосудов, некрозу части тонкого кишечника.
Профилактика
Для предупреждения геморрагического васкулита проводится санация хронических инфекционных очагов ЛОР органов, при появлении глистных инвазий надо применять дегельминтизацию. Нельзя бесконтрольно принимать лекарственные препараты.