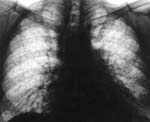
Фиброзирующий альвеолит – это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям – трансплантацию легких.
МКБ-10
Общие сведения
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) – прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит – относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.
Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Ведущими жалобами при фиброзирующем альвеолите служат выраженная одышка при минимальных физических нагрузках и малопродуктивный кашель. Пациентов беспокоят боли в грудной клетке (под лопатками), препятствующие глубокому вдоху, похудание, слабость, мышечные и суставные боли, повышенная температура тела. У половины пациентов с фиброзирующим альвеолитом ногтевые фаланги приобретают характерный вид «барабанных палочек» с «часовыми стеклами». Цианоз и одышка резистентны к проводимой терапии. В дальнейшем происходит нарастание гипоксемии, легочной гипертензии и правожелудочковой недостаточности.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом «треска целлофана») и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
Дифференциальная диагностика
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
К малым критериям идеопатического фиброзирующего альвеолита относятся:
Лечение фиброзирующего альвеолита
Немедикаментозная терапия
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Фармакотерапия
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости – до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Газета «Новости медицины и фармации» Аллергология, пульмонология и иммунология (256) 2008 (тематический номер)
Вернуться к номеру
Идиопатический фиброзирующий альвеолит МКБ-10: J84
Авторы: В.К. ГАВРИСЮК, профессор, А.Я. ДЗЮБИК, профессор, Национальный институт фтизиатрии и пульмонологии им. Ф.Г. Яновского АМН Украины, г. Киев, Н.Е. МОНОГАРОВА, доцент, Донецкий национальный медицинский университет им. М. Горького
Версия для печати
Общая информация
Идиопатический фиброзирующий альвеолит (ИФА) — это заболевание легких неясной природы с морфологической картиной обычной интерстициальной пневмонии, характеризующееся нарастающей легочной недостаточностью вследствие развития преимущественно в интерстициальной ткани легких небактериального воспаления, ведущего к прогрессирующему интерстициальному фиброзу. Синонимами ИФА являются термины «идиопатический легочный фиброз», чаще всего используемый в американской литературе, и «криптогенный фиброзирующий альвеолит», получивший большее распространение в Европе.
ИФА относится к группе идиопатических интерстициальных пневмоний (ИП), включающей также неспецифическую ИП, криптогенную организующую пневмонию, острую ИП (синдром Хаммана — Рича), респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких, десквамативную ИП и лимфоидную ИП. ИФА является наиболее частой формой идиопатических пневмоний, на долю которой приходится 80–85 % всех случаев. Данные о распространенности ИФА значительно варьируют. По сведениям Американского торакального общества, распространенность ИФА составляет 20,2 случая на 100 тыс. населения среди мужчин и 13,2 — среди женщин. Заболеваемость ИФА достигает 11,3 случая в год на 100 тыс. населения среди мужчин и 7,1 — среди женщин, увеличиваясь с возрастом. Примерно 2/3 пациентов с ИФА — старше 60 лет. Смертность от ИФА больше в старшей возрастной группе и составляет в среднем 3,0 на 100 тыс. населения, медиана выживаемости колеблется от 2,3 до 5 лет.
Этиология и патогенез
Существовавшие долгие годы теории вирусного, аутоиммунного, наследственного и полиэтиологического происхождения ИФА пока не получили доказательств. На сегодня приходится говорить о каком-то неизвестном причинном факторе, который запускает каскад стереотипных реакций легочной ткани, рассматриваемых как воспаление. Оно проявляется скоплением и активацией клеток-эффекторов (нейтрофилы, макрофаги, лимфоциты) с формированием интерстициального и внутриальвеолярного отека, дезорганизацией структурной основы альвеол, интерстиция и терминальных бронхиол, изменением количественного и качественного состава сурфактанта. Эти деструктивные изменения происходят одновременно с патологически усиленным репаративным процессом в виде пролиферации фибробластов и отложения коллагена, что в конечном итоге приводит к формированию легочного фиброза с вытекающими отсюда вентиляционными, гемодинамическими и системными эффектами. При этом процесс фиброзирования настолько интенсивен, что порой не соответствует вызвавшему его повреждению. Это дает основания предполагать первичную роль фиброзирования в патогенезе ИФА без существенного влияния на него воспалительного процесса. По мере прогрессирования фиброза и легочной недостаточности развивается хроническое легочное сердце.
Клиническая картина
Основными жалобами больных являются одышка и непродуктивный кашель. По мере развития заболевания отмечается нарастание одышки, вплоть до полной инвалидизации больного: из-за одышки больной не способен произнести фразу, предложение, не может ходить, обслуживать себя.
Начало болезни, как правило, незаметное, хотя в ряде случаев возможно и острое начало с лихорадкой, сухим кашлем и одышкой. Так как болезнь прогрессирует довольно медленно, больные успевают адаптироваться к одышке, постепенно снижая свою активность и переходя к более пассивному образу жизни. Большинство пациентов на момент обследования имеют анамнез заболевания длительностью до 1–3 лет.
В среднем в 20 % случаев отмечается продуктивный кашель, даже с гиперсекрецией мокроты, причем данный признак ассоциирован с более неблагоприятным прогнозом заболевания. Лихорадка при ИФА наблюдается относительно редко. Характерным признаком является похудание, часто отмечаются общая слабость, артралгии, миалгии, изменение ногтевых фаланг в виде барабанных палочек.
При аускультации довольно часто (около 80 % случаев) наблюдаются звуковые феномены, напоминающие крепитацию: «треск целлофана» в конце вдоха (в зарубежной литературе используется термин velcro-type crackles, что означает треск открывающейся застежки-липучки). Вначале этот феномен определяется лишь в нижних отделах легких, со временем распро-страняясь на остальные зоны легких. В терминальной стадии при формировании сотового легкого могут определять-ся самые разнообразные аускультативные феномены, характеризующие выраженные структурные нарушения легочной ткани (сухие и влажные разнотембровые хрипы). В процессе прогрессирования болезни нарастает цианоз, формируется хроническое легочное сердце.
Диагностика
Лабораторные исследования
Лабораторные тесты при ИФА обычно не имеют диагностической значимости. В 90 % случаев наблюдается увеличение СОЭ, у большинства больных обнаруживают циркулирующие иммунные комплексы, у 30 % пациентов — повышение общего уровня иммуноглобулинов. 20–40 % больных ИФА без сопутствующих диффузных заболеваний соединительной ткани имеют повышенные титры ревматоидного фактора и антинуклеарных антител.
Инструментальные и другие методы диагностики
— рентгенография органов грудной клетки. Периферические ретикулярные тени преимущественно в базальных отделах, связанные с формированием сотовых изменений в легочной ткани и уменьшением объема нижних долей; вместе с тем в среднем 16 % пациентов с гистологически доказанным ИФА могут иметь неизмененную рентгенологическую картину, число диагностических ошибок при анализе рентгенограмм достигает 50 %;
— компьютерная томография высокого разрешения (КТВР). Ретикулярные изменения, обычно двухсторонние, отчасти связаны с тракционными бронхоэктазами; часто наблюдаются признаки формирования сотового легкого; участки «матового стекла» распространены в меньшей степени, чем ретикулярные изменения; характерны нарушения архитектоники, отражающие легочный фиброз; патологические изменения характеризуются неоднородностью и локализованы преимущественно в периферических и базальных отделах; зоны «матового стекла» могут уменьшаться в процессе лечения больных, однако наиболее характерно прогрессирование фиброза с формированием сотового легкого; точность диагностики ИФА по данным КТВР достигает 90 %;
— исследование функции внешнего дыхания. Дестриктивный тип нарушений вентиляционной функции легких: уменьшаются общая емкость легких (ОЕЛ) и ее составляющие — жизненная емкость (ЖЕЛ) и остаточный объем (ООЛ); на ранней стадии ИФА ЖЕЛ может быть не изменена, а уменьшение ОЕЛ происходит за счет снижения ООЛ; показатели бронхиальной проходимости (объем форсированного выдоха за первую секунду (ОФВ1), форсированная жизненная емкость легких (ФЖЕЛ)) могут быть значительно снижены, однако это связано с уменьшением статических легочных объемов — показатель ОФВ1/ФЖЕЛ остается нормальным, а чаще увеличивается. Более ранними являются нарушения диффузионной способности легких (ДЛСО): снижение ДЛСО регистрируется еще до уменьшения статических объемов и связано с утолщением альвеоло-капиллярной мембраны;
— исследование газового состава и кислотно-основного состояния крови: гипоксемия; характерным является снижение напряжения углекислого газа и, как следствие, респираторный алкалоз.
При наличии показаний проводится хирургическая биопсия легких, открытая или видеоторакоскопическая, необходимая для установления достоверного клинико-патоморфологического диагноза, за исключением случаев типичной клинико-рентгенологической картины ИФА. Целесообразность проведения хирургической биопсии легких определяется следующим:
2. Терапия ИИП имеет потенциально серьезные риски развития побочных явлений, и подвергать пациентов этим рискам в случае неуверенности в диагнозе неприемлемо.
3. Определение в результате биопсии фиброзного процесса в легких, имеющего отношение к воздействию специфических факторов (например, асбестоз), может иметь важное компенсационное значение для пациента.
Биопсия позволяет подтвердить или исключить альтернативные диагнозы, такие как саркоидоз, гиперсенситивный пневмонит, эозинофильную пневмонию, альвеолярную карциному, лимфому, гистиоцитоз X.
Показания к использованию биопсии легкого:
— невозможность установления диагноза без ее применения;
— необходимость выбора терапии;
— отсутствие признаков сотового легкого — конечной фазы многих интерстициальных болезней легких.
Для случаев ИФА, когда хирургическая биопсия легкого рискованна, экспертами ATS и ERS разработаны критерии диагностики, позволяющие с высокой вероятностью установить диагноз, не прибегая к гистологической верификации.
1) исключение других известных причин интерстициальных заболеваний легких, таких как установленная лекарственная токсичность, воздействие факторов окружающей среды, заболевания соединительной ткани;
2) нарушения ФВД — рестрикция (уменьшение ЖЕЛ, часто с увеличением показателя ОФВ1/ФЖЕЛ), расстройства газообмена (увеличение альвеолярно-артериального градиента по О2, снижение РаО2 в состоянии покоя или при нагрузке, снижение диффузионной способности легких;
3) бибазилярные ретикулярные нарушения с менее выраженным симптомом «матового стекла» при КТВР;
4) отсутствие признаков альтернативного диагноза при трансбронхиальной биопсии и исследовании БАЛ.
1) возраст старше 50 лет;
2) незаметное, без видимых причин, появление одышки при нагрузке;
3) продолжительность болезни более 3 мес.;
4) бибазилярные инспираторные хрипы-потрескивания («целлофановые» или напоминающие звук при открывании застежки-липучки).
Дифференциальная диагностика
ИФА дифференцируют с диссеминированным туберкулезом легких, поражениями легких при диффузных заболеваниях соединительной ткани, карциноматозом легких, идиопатическим гемосидерозом, синдромом Гудпасчера, гранулематозом Вегенера, альвеолярным протеинозом, гисциоцитозом X, а также с другими формами идиопатических пневмоний.
Формулировка диагноза
Диагноз ИФА складывается из названия болезни и указания степени легочной недостаточности (ЛН). Например: идиопатический фиброзирующий альвеолит, ЛН II степени. Если при КТВР выявляются признаки сотового легкого, их необходимо указать в диагнозе в одном из двух вариантов — стадия формирования сотового легкого или стадия сформированного сотового легкого. В случаях застойной недостаточности кровообращения (НК), дилатации правого желудочка сердца в диагнозе указываются наличие хронического легочного сердца и стадия НК.
В соответствии с рекомендациями ATS/ERS, достоверная оценка эффективности лечения может быть проведена не ранее чем через 3 месяца от начала терапии, окончательная — через 6 месяцев. Через 3 месяца после начала лечения и далее в диагнозе необходимо указывать результат проводимой терапии — фаза клинического улучшения, фаза стабилизации, фаза прогрессирования. Подчеркиваем, что эти формулировки имеют отношение только к оценке эффективности лечения, поскольку ИФА — заболевание изначально прогрессирующее.
Лечение
Глюкокортикостероиды (ГКС) и цитостатики — основные компоненты лечения больных ИФА, несмотря на то, что у большей части пациентов эти препараты не оказывают существенного влияния на продолжительность жизни. Принято считать, что у 10–40 % больных ИФА начальная терапия с использованием ГКС приводит к частичному улучшению состояния. В настоящее время считают, что комбинированное лечение ГКС и цитостатиками повышает эффективность и одновременно позволяет существенно снизить суммарные дозы и тех, и других препаратов.
Рекомендации ERS и ATS по лечению больных ИФА
Кортикостероид (преднизолон или аналог в эквивалентной дозе) 0,5 мг/кг массы тела в день перорально в течение 4 недель, 0,25 мг/кг массы тела в день в течение 8 недель. Постепенное снижение до 0,125 мг/кг массы тела в день или 0,25 мг/кг массы тела через день. Плюс азатиоприн 2–3 мг/кг массы тела в день, максимальная доза — 150 мг в день. Лечение начинают с 25–50 мг в день, увеличивая дозу на 25 мг каждые 1–2 недели до достижения максимальной дозы. Или циклофосфамид 2 мг/кг массы тела в день, максимальная доза — 150 мг в день. Лечение начинают с 25–50 мг в день, увеличивая дозу на 25 мг каждые 1–2 недели до достижения максимальной дозы.
Терапия должна продолжаться как минимум 6 месяцев. Эффективность определяется на основе оценки симптомов, рентгенологических и физиологических данных. Необходим тщательный мониторинг побочных эффектов терапии.
Эффективность препаратов, тормозящих синтез коллагена и фиброзирование (D-пеницилламин, колхицин, интерфероны), до настоящего времени не доказана. Следует отметить, что D-пеницилламин (купренил), широко применявшийся ранее, более чем у половины больных вызывает серьезные побочные эффекты, которые по тяжести течения конкурируют с основным заболеванием.
По мере прогрессирования ИФА нарастают явления легочной недостаточности и хронического легочного сердца, что требует соответствующей терапии.
Критерии эффективности лечения
Результаты лечения оцениваются на основе клинических, рентгенологических и функциональных данных. Экспертами ERS и ATS разработаны критерии оценки эффективности терапии больных ИФА.
Оценка эффективности лечения больных ИФА
1. Клиническое улучшение.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: уменьшение степени одышки и тяжести кашля;
б) радиология: уменьшение паренхиматозных изменений по данным рентгенографии или КТВР 1 легких;
в) физиология: улучшение, определяемое наличием не менее двух из следующих критериев:
— ≥ 10% увеличение TLC 2 или FVC 3 (минимум 200 мл);
— ≥ 15% увеличение DLCO 4 (минимум 3 мл/мин/мм рт.ст.);
2. Клиническая стабилизация.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: нет значительных изменений;
б) радиология: нет значительных изменений;
в) физиология: стабилизация, определяемая наличием не менее двух из следующих критериев:
1 КТВР — компьютерная томография высокого разрешения.↑
2 TLC — общая емкость легких.↑
3 FVC — форсированная жизненная емкость легких.↑
4 DLCO — диффузионная способность легких по оксиду углерода.↑
5 SаО2 — насыщение артериальной крови кислородом.↑
6 РаО2 — напряжение артериальной крови кислородом.↑
Фиброзирующий альвеолит (код по МКБ-10: J84) относится к интерстициальным заболеваниям лёгких. Характеризуется воспалением и фиброзом ретикулярной соединительной ткани лёгких и воздухоносных пространств, дезорганизацией структурно-функциональных единиц паренхимы, которые приводят к развитию ограничительных изменений лёгких, нарушению газообмена, прогрессирующей дыхательной недостаточности. Для лечения пациентов, страдающих идиопатическим фиброзирующим альвеолитом, созданы все условия в Юсуповской больнице:
Все случаи идиопатического фиброзирующего альвеолита обсуждаются на заседании Экспертного Совета. В его работе принимают участие профессора, доктора медицинских наук, врачи высшей категории.
Причины и диагностика идиопатического фиброзирующего альвеолита
Пульмонологи рассматривают фиброзирующий альвеолит как патологический процесс, который протекает протекающий в 2 этапа: первичное повреждение эпителиальных или эндотелиальных клеток легочной паренхимы с развитием воспалительной реакции, и восстановление структуры повреждённой легочной ткани с накоплением мезенхимальных клеток, избыточным развитием экстрацеллюлярного фиброза. У 80% пациентов, страдающих фиброзным альвеолитом, в плазме выявляют циркулирующие аутоантитела к протеину легочной ткани. Этот протеин локализован на эпителиальных клетках альвеол, которые могут быть основной мишенью при аутоиммунной атаке. В качестве аутоантигена может выступать и нативный коллаген.
Развитие реакций к аутоантигенам может быть результатом повышения их количества на клеточных мембранах вследствие действия следующих повреждающих агентов:
В качестве причины заболевания могут выступать экологические и профессиональные факторы (металлическая и древесная пыль). Фиброзирующий альвеолит часто развивается у людей, которые работали с латунью, сталью, свинцом, маляров, работников прачечных и косметических салонов, парикмахеров. Учёные считают, что одной из причин развития фиброзирующего альвеолита является генетическая предрасположенность к развитию избыточного фиброзообразования в лёгких в ответ на неспецифическое повреждение эпителия. Определённую роль в развитии заболевания играет наследственный полиморфизм генов, которые кодируют протеины, участвующие в выработке и презентации антигенов к T-лимфоцитам.
Симптомы фиброзирующего альвеолита
Клиническая картина идиопатического фиброзирующего альвеолита не имеет признаков, характерных только для этого заболевания. Чаще болеют мужчины в возрасте от 40 до 70 лет. Больные предъявляют жалобы на одышку и непродуктивный кашель. В 20% случаев симптомы в дебюте заболевания напоминают признаки вирусной инфекции. По мере развития заболевания одышка нарастает и приводит до полной инвалидизации больного. Из-за одышки пациент не может ходить, обслуживать себя, не способен произнести фразу, предложение.
Поскольку заболевание прогрессирует довольно медленно, пациенты успевают адаптироваться к своей одышке. Они постепенно снижают активность и переходят к более пассивному образу жизни. Иногда при фиброзирующем альвеолите отмечается продуктивный кашель с избыточной секрецией мокроты. Данный признак ассоциирован с неблагоприятным прогнозом заболевания. К признакам фиброзирующего альвеолита относятся следующие симптомы:
Характерным аускультативным феноменом при идиопатическом фиброзирующем альвеолите является крепитация, которую сравнивают с «треском целлофана» или звуком, который слышен при расстёгивании липучки. Её врачи чаще выслушивают в заднебазальных отделах лёгких.
Лабораторные исследования при идиопатическом фиброзирующем альвеолите обычно не несут ценной информации. У70% пациентов определяется повышенная скорость оседания эритроцитов, у 30%– повышение общего уровня иммуноглобулинов. У большинства больных повышен сывороточный уровень лактатдегидрогеназы. Перспективным маркером активности заболевания является сывороточный уровень протеинов сурфактанта А и D – основных гликопротеинов сурфактанта.
На рентгенограммах больных фиброзирующим альвеолитом видны двусторонние диссеминированные изменения ретикулярного или ретикулонодулярного характера, которые более выражены в нижних отделах лёгких. На ранних этапах развития заболевания наблюдается некоторое уменьшение объёма легочных полей и понижение прозрачности лёгких по типу «матового стекла». При прогрессировании заболевания появляются округлые кистозные просветления размерами 0,5- 2 см, которые отражают формирование «сотового лёгкого». В некоторых случаях видны линейные тени дисковидных ателектазов (расширений бронхов).
Более ценную информацию пульмонологи Юсуповской больницы получают при помощи рентгенологической компьютерной томографии высокого разрешения. Рентгенологи при фиброзирующем альвеолите находят следующие изменения:
Наибольшие изменения врачи выявляют в базальных и субплевральных отделах лёгких. Функциональные легочные тесты позволяют установить наличие принадлежности заболевания к группе инфильтративных заболеваний лёгких. На ранних этапах заболевания показатели спирографии находятся в пределах нормальных значений. Иногда наблюдается снижение статических объёмов:
Эти изменения выявляют при помощи бодиплетизмографии или метода разведения газов. В дальнейшем показатели объёма форсированного выдоха за 1 секунду и форсированной жизненной ёмкости снижаются. Ранним признаком фиброзирующего альвеолита является снижение диффузионной способности лёгких.
На ранних этапах заболевания выполненный в покое газовый анализ артериальной крови практически не изменён, хотя при физической нагрузке может наблюдаться десатурация (чрезмерное насыщение углекислым газом). По мере прогрессирования заболевания снижение насыщения крови кислородом появляется и в покое.
Для оценки активности воспалительного процесса при идиопатическом фиброзирующем альвеолите пульмонологи ранее использовали сканирование лёгких с галлием-67. Метод позволяет провести визуальную оценку протяжённости, интенсивности и рисунка активного воспалительного процесса. Ввиду отсутствия стандартизации метода и чёткой количественной оценки галлиевых сканов, появления других более удобных и точных методов исследования, радиоактивное сканирование сейчас используют редко.
Более ценным изотопным методом является позитронное томографическое сканирование лёгких после ингаляции диэтилен-триаминпентаацетата, меченного технецием-99. Метод позволяет оценить проницаемость альвеолярно-капиллярной мембраны и диффузного альвеолярного повреждения. «Золотым» диагностическим стандартом при идиопатическом фиброзирующем альвеолите является открытая биопсия лёгких. Менее инвазивным методом биопсии, который получает всё большую популярность в последнее время, является видеосопровождаемая биопсия лёгких. Ещё одним инвазивным методом диагностики является чрескожная пункционная биопсия.
Лечение фиброзирующего альвеолита
Целью терапии идиопатического фиброзирующего альвеолита является улучшение или стабилизация функциональных нарушений и предотвращение дальнейшего прогрессирования заболевания. Успех лечения зависит от стадии заболевания, соотношения процессов воспаления и фиброза. Пока существует возможность воздействовать только на воспалительные и иммунологические звенья развития патологического процесса, и нет эффективных препаратов, которые были бы способны вызвать обратное развитие фиброза.
Пациентам, страдающим идиопатическим фиброзирующим альвеолитом, назначают глюкокортикостероиды для приёма внутрь. Дозу и длительность терапии пульмонологи Юсуповской больницы подбирают индивидуально каждому пациенту. Начальную дозу препарата обычно назначают на период до 12 недель. Если, несмотря на терапию высокими дозами глюкокортикостероидов, функциональные показатели ухудшаются, на заседании Экспертного Совета рассматривают вопрос о назначении цитостатических препаратов. В случае улучшения или стабилизации функциональных показателей течение последующих трёх месяцев суточную дозу преднизолона уменьшают. Лечение глюкокортикостероидами приводит к объективному эффекту лишь у 15 – 20% пациентов.
Терапию второй линии проводят цитостатическими препаратами. Наиболее часто пульмонологи используют циклофосфамид и азатиоприн. Циклофосфамид относится к цитотоксическим алкилирующим препаратам. Его иммуносупрессивное действие опосредуется через уменьшение числа лейкоцитов (лимфоцитов). При приёме препарата, кроме снижения количества лейкоцитов в периферической крови, могут развиваться побочные эффекты: стоматит, геморрагический цистит, диарея, повышенная чувствительность организма к инфекциям. При быстром прогрессировании идиопатического фиброзирующего альвеолита эффективны короткие внутривенные курсы пульс-терапии преднизолоном через каждые 6 часов или циклофосфамидом однократно в течение 3- 5 дней.
Азатиоприн относится к пуриновым аналогам. Он блокирует синтез ДНК. Азатиоприн вызывает уменьшение количества лимфоцитов, снижает число Т- и В-лимфоцитов, подавляет выработку антител, снижает число натуральных киллеров. Он, по сравнению с циклофосфамидом, оказывает менее выраженное иммуносупрессивное действие, однако обладает более мощным противовоспалительным эффектом. Существует высокий риск развития у пациента при приёме препарата желудочно-кишечных нарушений, токсичного воздействия на половые клетки и плод. К другим иммуносупрессивным препаратам, которые применяют при лечении идиопатического фиброзирующего альвеолита, относятся циклоспорин А, D-пеницилламин, колхицин.
Кроме медикаментозной терапии, при развитии гипоксемии используют лечение кислородом. Кислородотерапия способна уменьшить нарушение дыхания, повысить интенсивность и длительность физических нагрузок у больных фиброзирующим альвеолитом. Выживаемость пациентов, которые находятся на длительной оксигенотерапии, очень низка.
Наиболее значимым достижением в лечении фиброзирующего альвеолита на сегодняшний день является трансплантация лёгких. Перспективными направлениями терапии идиопатического фиброзирующего альвеолита являются ингибиторы цитокинов, ингибиторы факторов роста, антифиброзные препараты (таурин, ниацин, пирфенидон), препараты сурфактанта, антипротеазы, генная терапия.
Для того чтобы пройти обследование и лечение идиопатического фиброзирующего альвеолита, записывайтесь на приём к пульмонологу онлайн или позвонив по номеру телефона Юсуповской больницы. Специалисты контакт центра предложат вам удобное время консультации. Адекватная терапия фиброзирующего альвеолита улучшает качество и увеличивает продолжительность жизни.