Фибрилляция и трепетание предсердий (I48)
Тип I трепетания предсердий
Тип II трепетания предсердий
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Фибрилляция предсердий: причины, симптомы, лечение
Фибрилляция предсердий (ФП) – синоним более применимого в странах СНГ термина «Мерцательная аритмия».
Фибрилляция предсердий является наиболее распространенным нарушением сердечного ритма. ФП не связана с высоким риском внезапной смерти, поэтому ее не относят к фатальным нарушениям ритма, как, например, желудочковые аритмии.
Фибрилляция предсердий
Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Причины развития и факторы риска
Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Классификация фибрилляции предсердий
По продолжительности клинических проявлений. Различают следующие формы ФП:
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
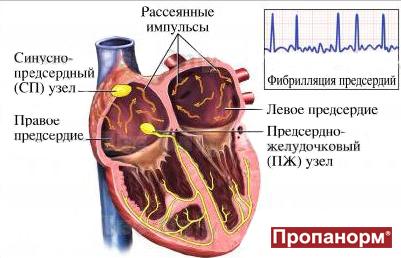
Фибрилляция (мерцание предсердий). В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
Трепетание предсердий. В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Осложнения мерцательной аритмии
По последним данным, пациенты с мерцательной аритмией попадают в группу риска не только по развитию тромбоэмболического инсульта, но и инфаркта миокарда. Механизмы поражения таковы: при фибрилляции предсердий невозможно полноценное сокращение предсердий, поэтому кровь в них застаивается и в пристеночном пространстве предсердий образуются тромбы. Если такой тромб с током крови попадает в аорту и в менее крупные артерии, то возникает тромбоэмболия артерии, питающей какой-либо орган: головной мозг, сердце, почки, кишечник, нижние конечности. Прекращение кровоснабжения вызывает инфаркт (некроз) участка этого органа. Инфаркт мозга называется ишемическим инсультом. Наиболее часто встречаются осложнения:
Медикаментозная терапия
Выделяют следующие направления лекарственной терапии фибрилляции предсердий: кардиоверсия (восстановление нормального синусового ритма), профилактика повторных пароксизмов (эпизодов) наджелудочковых аритмий, контроль нормальной частоты сокращений желудочков сердца. Также важная цель медикаментозного лечения при МА – предотвращение осложнений – различных тромбоэмболий. Лекарственная терапия ведется по четырем направлениям.
Лечение антиаритмиками. Применяется, если принято решение о попытке медикаментозной кардиоверсии (восстановления ритма с помощью лекарств). Препараты выбора – пропафенон, амиодарон.
Пропафенон – один из наиболее эффективных и безопасных лекарственных препаратов, который используется для лечения наджелудочковых и желудочковых нарушений сердечного ритма. Действие пропафенона начинается через 1 ч после приема внутрь, максимальная концентрация в плазме крови достигается через 2–3 ч и длится 8–12 ч.
Контроль ЧСС. В случае невозможности восстановить нормальный ритм необходимо привести мерцательную аритмию в нормоформу. Для этой цели применяют бета-адреноблокаторы, антагонисты кальция недигидропиридинового ряда (группы верапамила), сердечные гликозиды и др.
Бета-адреноблокаторы. Препараты выбора для контроля работы сердца (частоты и силы сокращений) и артериального давления. Группа блокирует бета-адренергические рецепторы в миокарде, вызывая выраженный антиаритмический (урежение ЧСС), а также гипотензивный (снижение АД) эффект. Доказано, что бета-блокаторы статистически увеличивают продолжительность жизни при сердечной недостаточности. Среди противопоказаний к приему – бронхиальная астма (так как блокировка бета 2-рецепторов в бронхах вызывает бронхоспазм).
Антикоагулянтная терапия. Для снижения риска тромбообразования при персистирующей и хронической формах ФП обязательно назначают препараты, разжижающие кровь. Назначают антикоагулянты прямого (гепарин, фраксипарин, фондапаринукс и пр.) и непрямого (варфарин) действия. Существуют схемы приема непрямых (варфарин) и так называемых новых антикоагулянтов – антагонистов факторов свертывания крови (прадакса, ксарелто). Лечение варфарином сопровождается обязательным контролем показателей свертываемости и, при необходимости, тщательной коррекцией дозировки препарата.
Метаболическая терапия. К метаболическим препаратам относятся лекарственные средства, улучшающие питание и обменные процессы в сердечной мышце. Эти препараты якобы оказывают кардиопротективное действие, защищая миокард от воздействия ишемии. Метаболическая терапия при МА считается дополнительным и необязательным лечением. По последним данным, эффективность многих препаратов сравнима с плацебо. К таким лекарственным средствам относятся:
Диагностика и лечение любого вида аритмии требует немалого клинического опыта, а во многих случаях – высокотехнологичного аппаратного оснащения. При фибрилляции и трепетании предсердий главная задача врача – по возможности устранить причину, приведшую к развитию патологии, сохранить функцию сердца и предотвратить осложнения.
Симптомы ФП
В зависимости от формы аритмии (постоянная или приступообразная) и восприимчивости больного клиническая картина ФП варьирует от отсутствия симптомов до наличия признаков сердечной недостаточности. Больные могут жаловаться на:
Фибрилляция предсердий и трепетание предсердий может сопровождаться учащенным мочеиспусканием, вызванным повышенной выработкой натрийуретического пептида. Приступы, длящиеся несколько часов или суток и не проходящие самостоятельно, требуют медицинского вмешательства.
Патогенез и общая клиническая картина
Основное проявление фибрилляции предсердий – аритмичный пульс. При высокой частоте сердечных сокращений в момент приступа ФП может возникнуть дефицит пульса, когда число сердечных сокращений превышает частоту пульса.
Причины ФП и факторы риска
Заболевания различного генеза
Наиболее часто ФП возникает у пациентов с заболеваниями сердечно-сосудистой системы – артериальной гипертензией, ИБС, хронической сердечной недостаточностью, пороками сердца – врожденными и приобретенными, воспалительными процессами (перикардит, миокардит), опухоли сердца. Среди острых и хронических заболеваний, не связанных с патологией сердца, но влияющих на возникновение фибрилляции предсердий, выделяют нарушения функций щитовидной железы, сахарный диабет, хроническую обструктивную болезнь легких, синдром сонного апноэ, болезни почек и др.
Возрастные изменения
Фибрилляцию предсердий называют «аритмией дедушек», так как заболеваемость этой аритмией резко увеличивается с возрастом. Развитию данного нарушения сердечного ритма могут способствовать электрические и структурные изменения предсердий,. Однако специалисты отмечают, что мерцательная аритмия может возникнуть у молодых людей, не имеющих патологии сердца: до 45 % случаев пароксизмальной и до 25 % случаев персистирующей фибрилляции.
Другие факторы риска
Фибрилляция предсердий может развиваться на фоне употребления алкоголя, после удара электрического тока и операций на открытом сердце. Пароксизмы могут спровоцировать такие факторы, как физическая нагрузка, стрессовые состояния, жаркая погода, обильное питье. В редких случаях имеется наследственная предрасположенность возникновения ФП.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).
| АлТ – аланинаминотрансфераза АсТ – аспартатаминотрансфераза ВИЧ – вирус иммунодефицита человека ВСЭхоКГ – внутрисердечная эхокардиография ИФА – иммуноферментный анализ КТ – компьютерная томография ЛЖ – левый желудочек ЛП – левое предсердие ЛВ – легочная вена УЗДГ – ультразвуковая допплерография УЗИ – ультразвуковое исследование ФП – фибрилляция предсердий ЧпЭхоКГ – чреспищеводная эхокардиография ЧСС – частота сердечных сокращений ЭКГ – электрокардиография ЭФИ – электрофизиологическое исследование ЭхоКГ – эхокардиография EHRA – European Heart Rhythm Association |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: Врач интервенционный аритмолог-электрофизиолог с опытом проведения катетерных процедур абляции в количестве не менее 50 в качестве первого оператора [1, 8, 9,12].
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Цель проведения процедуры/вмешательства:
Цели лечения ФП:
· уменьшение или исчезновение симптомов;
· обусловленных аритмией;
· профилактика возможных тяжелых осложнений;
· снижение инвалидизации и смертности населения и её осложнений (инсульта, сердечной недостаточности, кардиомиопатии) [1, 8, 9, 12].
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства:
· катетерная абляция в центрах, выполняющих более 100 процедур радиочастотной абляции в год, показана пациентам с пароксизмальной ФП (класс симптомов более 2-х баллов по шкале EHRA), когда симптомы сохраняются несмотря на антиаритмическую терапию, при условии нормальных размеров левого предсердия и нормальной, либо минимально сниженной функции ЛЖ (Класс I, Уровень А) [1, 8, 9,12];
· катетерная абляция при ФП может рассматриваться в качестве терапии первой линии у отдельных пациентов с симптомной пароксизмальной ФП в качестве альтернативы антиаритмической терапии, с учетом выбора пациента, соотношения пользы и риска (Класс IIа, Уровень А) [1, 8, 9,12];
· целесообразность катетерной абляции у больных с симптомной пароксизмальной ФП и умеренно увеличенным размером ЛП или сердечной недостаточностью можно рассматривать в случаях, когда антиаритмическая терапия, включая амиодарон, не способна контролировать симптомы (Класс IIb, Уровень А) [1, 8, 9,12];
· катетерная форма персистирующей ФП может рассматриваться как дополнительная возможность лечения у пациентов с сохраняющимися клиническими проявлениями аритмии, рефрактерной к антиаритмической терапии, включая амиодарон (Класс IIb, Уровень C) [1, 2, 3, 4, 5];
· целесообразность катетерной абляции можно рассмотреть у пациентов с длительной симптомной персистирующей ФП, рефрактерной к антиаритмическим препаратам, включая амиодарон (Класс IIb, Уровень C) [1, 8, 9,12];
· катетерная абляция ФП может рассматриваться у пациентов со структурными заболеваниями сердца и хронической сердечной недостаточностью, в случаях, когда антиаритмические препараты, включая амиодарон, оказались не в состоянии устранить клинические проявления аритмии (Класс IIb, Уровень C) [1, 8, 9,12].
Противопоказания к процедуре/ вмешательству:
· наличие тромбов в предсердиях по данным ЧпЭхоКГ и/или КТ сердца;
· дилатация левого предсердия (увеличение передне-заднего размера ЛП более 5 см);
· активное желудочно-кишечное кровотечение;
· лихорадка неясного генеза, возможно инфекционная;
· нелеченный активный инфекционный процесс;
· острый инсульт;
· тяжелая форма анемии;
· злокачественная некоррегируемая артериальная гипертензия;
· тяжелый симптоматический электролитный дисбаланс;
· отсутствие контакта с пациентом в связи с физиологическим состоянием или тяжелым системным заболеванием;
· тяжелая сопутствующая патология, при которой процедура может осложнить течение заболевания;
· тяжелые заболевания периферических сосудов, затрудняющие доступ;
· декомпенсированная застойная сердечная недостаточность или отек легких;
· тяжелая коагулопатия.
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические мероприятия:
· определение группы крови;
· определение резус-фактора;
· ИФА на ВИЧ;
· определение HBsAg в сыворотке крови ИФА-методом;
· определение Ig G к вирусу гепатита C в сыворотке крови ИФА-методом;
· общий анализ крови;
· общий анализ мочи;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, холестерин, липопротеиды высокой, низкой, очень низкой плотности, триглицериды, билирубин, натрий, калий, АлТ, АсТ);
· коагулограмма;
· электрокардиографическое исследование (в 12 отведениях);
· ЭхоКГ;
· ЧпЭхоКГ для исключения тромбоза ушка ЛП, ЛПв течение 48 часов до проведения процедуры;
· фиброэзофагогастродуоденоскопия;
· рентгенография обзорная органов грудной клетки (1 проекция).
Дополнительные диагностические мероприятия:
· холтеровское мониторирование электрокардиограммы (24 часа);
· компьютерная томография сердца с контрастированием;
· УЗИ щитовидной железы
· ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек)
· УЗИ надпочечников
· УЗДГ брахиоцефального ствола
· УЗДГ брюшного отдела аорты и ее ветвей
· УЗДГ артерий верхних и нижних конечностей
· УЗДГ вен нижних конечностей
· УЗДГ вен верхних конечностей
· электрокардиографическое исследование с дозированной физической нагрузкой (тредмил, велоэргометр);
· суточное мониторирование артериального давления (24 часа);
· исследование функции внешнего дыхания (спирография, бодиплетизмография)
· определение тиреотропного гормона (ТТГ) в сыворотке крови ИФА-методом;
· определение свободного тироксина (T4) в сыворотке крови ИФА-методом;
· определение свободного трийодтиронина (T3) в сыворотке крови ИФА-методом;
· определение антител к рецепторам тиреотропного гормона в сыворотке крови ИФА-методом;
· определение антител к тиреоглобулину (АТ к ТГ) в сыворотке крови ИФА-методом;
· определение антител к тиреопероксидазе (а-ТПО) в сыворотке крови ИФА-методом;
· консультация: анестезиолог-реаниматолог с целью предоперационной подготовки по показаниям.
· консультация: Пульмонолог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Эндокринолог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Гастроэнтеролог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Нефролог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Уролог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Психотерапевт с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Диетолог с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Кардиохирург с целью предоперационной подготовки/ коррекции терапии по показаниям;
· консультация: Сосудистый хирург с целью предоперационной подготовки/ коррекции терапии по показаниям.
Требования к проведению процедуры/вмешательства
Требование к соблюдению мер безопасности, санитарно-противоэпидемическому режиму: Меры безопасности и противоэпидемический режим согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным постановлением Правительства Республики Казахстан от 17 января 2012 года № 87.
Требования к оснащению: согласно приказа и.о. Министра здравоохранения Республики Казахстан от 22 сентября 2011 года № 647 «Об утверждении Положения об организациях здравоохранения, оказывающих кардиологическую, интервенционную кардиологическую и кардиохирургическую помощь населению Республики Казахстан».
Требования к техническому оснащению:
· ангиографическая установка;
· навигационная система для картирования;
· наружный электрокардиостмулятор;
· система для проведения ВсЭхоКГ;
· система для абляции;
· система кардиомониторинга.
Лечение
Индикаторы эффективности процедуры:
· исчезновение жалоб и уменьшение клинической симптоматики через 3 месяца после процедуры [1, 8, 9,12];
· отсутствие ФП по данным ЭКГ, суточного мониторирования ЭКГ и уменьшение количества приступов аритмии через 3 месяца после процедуры [1, 8, 9,12];
· отсутствие осложнений [1, 8, 9,12].
Препараты (действующие вещества), применяющиеся при лечении
Информация
Источники и литература
Информация
Список разработчиков протокола:
1) Абдрахманов Аян Сулейменович – доктор медицинских наук АО «Национальный научный кардиохирургический центр», заведующий отделением интервенционной аритмологии.
2) Абильдинова Гульжайна Саулетовна – кандидат медицинских наук АО «Национальный научный кардиохирургический центр», интервенционный аритмолог.
3) Абзалиев Куат Баяндыевич – доктор медицинских наук АО «Казахский медицинский университет непрерывного образования», заведующий кафедрой сердечно-сосудистой и эндоваскулярной хирургии, независимый аккредитованный эксперт Ассоциации независимых экспертов Республики Казахстан.
4) Тулеутаева Райхан Есенжановна – кандидат медицинских наук РГП на ПХВ «Государственный медицинский университет города Семей», заведующая курсом клинической фармакологии, врач – клинический фармаколог.
Конфликт интересов: отсутствует.
Рецензенты: Искакова Бахыт Кабденовна – доктор медицинских наук, профессор АО «Национальный научный центр онкологии и трансплантологии», руководитель департамента внутренних болезней.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение
Оформление протокола катетерной абляции при ФП с использованием ВС ЭхоКГ.
В протоколе должны быть отражено следующие данные:
1. Дата проведения, время начала и окончания.
2. Паспортные данные пациента, возраст, номер истории, отделения, номер исследования, коды и серийного номера расходных материалов.
3. Протокол исследования, в котором подробно отражается ход проведения процедуры: доступ, анестезия, особенности картирования. Наличие или отсутствие осложнений. При наличии отдельного анестезиологического протокола в нем также отражается ход проведения процедуры, вводимые лекарственные препараты, наличие или отсутствие осложнений.
4. Собственно описательная часть. Здесь описывается процедура катетерной аблации с использованием внутрисердечной эхокардиографии с указанием параметров аблации (мощности, сопротивления, температуры, продолжительности), Данные ЭФИ после процедуры. В заключение процедуры могут приводиться рекомендации по дальнейшему ведению пациентов.
5. Состав операционной бригады.