Болезни селезенки (D73)
Разрыв селезенки нетравматический
Исключен: травматический разрыв селезенки (S36.0)
Фиброз селезенки БДУ
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Д10-Д36 Доброкачественные новообразования. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
D10-D36 Доброкачественные новообразования
Включено: морфологические коды с кодом характера новообразования /0
D10 Доброкачественное новообразование рта и глотки
Губы (уздечки) (внутренней поверхности) (слизистой оболочки) (красной каймы)
Исключено: кожи губы (D22.0, D23.0)
D10.2 Дна полости рта
D10.3 Других и неуточненных частей рта
доброкачественные одонтогенные новообразования (D16.4-D16.5)
слизистой оболочки губы (D10.0)
носоглоточной поверхности мягкого неба (D10.6)
Глоточной миндалины
Заднего края перегородки и хоан
D10.9 Глотки неуточненной локализации
D11 Доброкачественное новообразование больших слюнных желез
D11.7 Других больших слюнных желез
D11.9 Большой слюнной железы неуточненное
D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала
Печеночного изгиба
Селезеночного изгиба
D12.6 Ободочной кишки неуточненной части
D12.7 Ректосигмоидного соединения
D13 Доброкачественное новообразование других и неточно обозначенных органов пищеварения
D13.3 Других и неуточненных отделов тонкой кишки
D13.6 Поджелудочной железы
Исключено: островковых клеток поджелудочной железы (D13.7)
D13.7 Островковых клеток поджелудочной железы
Островковоклеточная опухоль
Островков Лангерганса
Пищеварительной системы БДУ
Кишечника БДУ
Селезенки
D14 Доброкачественное новообразование среднего уха и органов дыхания
D14.0 Среднего уха, полости носа и придаточных пазух
Надгортанника (участка над подъязычной костью)
надгортанника передней части (D10.5)
полип голосовой связки и гортани (J38.1)
D14.3 Бронха и легкого
D14.4 Дыхательной системы неуточненной локализации
D15 Доброкачественное новообразование других и неуточненных органов грудной клетки
Исключено: мезотелиальной ткани (D19.-)
D15.0 Вилочковой железы [тимуса]
Исключено: крупных сосудов (D21.3)
D15.7 Других уточненных органов грудной клетки
D15.9 Органов грудной клетки неуточненных
D16 Доброкачественное новообразование костей и суставных хрящей
D16.0 Лопатки и длинных костей верхней конечности
D16.1 Коротких костей верхней конечности
D16.2 Длинных костей нижней конечности
D16.3 Коротких костей нижней конечности
D16.4 Костей черепа и лица
Исключено: нижней челюсти костной части (D16.5)
D16.5 Нижней челюсти костной части
D16.6 Позвоночного столба
Исключено: крестца и копчика (D16.8)
D16.7 Ребер, грудины и ключицы
D16.8 Тазовых костей, крестца и копчика
D16.9 Костей и суставных хрящей неуточненных
D17 Доброкачественное новообразование жировой ткани
Включено: морфологические коды M885-M888 с кодом характера новообразования /0
D17.0 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки головы, лица и шеи
D17.1 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки туловища
D17.2 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки конечностей
D17.3 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки других и неуточненных локализаций
D17.4 Доброкачественное новообразование жировой ткани органов грудной клетки
D17.5 Доброкачественное новообразование жировой ткани внутри брюшных органов
Исключено: брюшины и забрюшинного пространства (D17.7)
D17.6 Доброкачественное новообразование жировой ткани семенного канатика
D17.7 Доброкачественное новообразование жировой ткани других локализаций
D18 Гемангиома и лимфангиома любой локализации
Включено: морфологические коды M912-M917 с кодом характера новообразования /0
Исключено: голубой или пигментированный невус (D22.-)
D18.0 Гемангиома любой локализации
Ангиома БДУ
D18.1 Лимфангиома любой локализации
D19 Доброкачественное новообразование мезотелиальной ткани
Включено: морфологический код M905 с кодом характера новообра зования /0
D19.0 Мезотелиальной ткани плевры
D19.1 Мезотелиальной ткани брюшины
D19.7 Мезотелиальной ткани других локализаций
D19.9 Мезотелиальной ткани неуточненной локализации
D20 Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины
доброкачественное новообразование жировой ткани брюшины и забрюшинного пространства (D17.7)
мезотелиальной ткани (D19.-)
D20.0 Забрюшинного пространства
D20.1 Брюшины
D21 Другие доброкачественные новообразования соединительной и других мягких тканей
Включено:
кровеносного сосуда
суставной сумки
хряща
фасции
жировой ткани
связки, кроме маточной
лимфатического сосуда
мышцы
синовиальной оболочки
сухожилия (сухожильного влагалища)
Исключено: соединительной ткани глазницы (D31.6)
D21.1 Соединительной и других мягких тканей верхней конечности, включая область плечевого пояса
D21.2 Соединительной и других мягких тканей нижней конечности, включая тазобедренную область
D21.3 Соединительной и других мягких тканей грудной клетки
Подмышечной впадины
Диафрагмы
Крупных сосудов
сердца (D15.1)
средостения (D15.2)
вилочковой железы [тимуса] (D15.0)
D21.4 Соединительной и других мягких тканей живота
D21.5 Соединительной и других мягких тканей таза
D21.9 Соединительной и других мягких тканей неуточненной локализации
D22 Меланоформный невус
D22.0 Меланоформный невус губы
D22.1 Меланоформный невус века, включая спайку век
D22.2 Меланоформный невус уха и наружного слухового прохода
D22.3 Меланоформный невус других и неуточненных частей лица
D22.4 Меланоформный невус волосистой части головы и шеи
D22.5 Меланоформный невус туловища
D22.6 Меланоформный невус верхней конечности, включая область плечевого пояса
D22.7 Меланоформный невус нижней конечности, включая тазобедренную область
D22.9 Меланоформный невус неуточненный
D23 Другие доброкачественные новообразования кожи
доброкачественные новообразования жировой ткани (D17.0-D17.3)
меланоформный невус (D22.-)
Исключено: красной каймы губы (D10.0)
D23.1 Кожи века, включая спайку век
D23.2 Кожи уха и наружного слухового прохода
D23.3 Кожи других и неуточненных частей лица
D23.4 Кожи волосистой части головы и шеи
D23.5 Кожи туловища
заднего прохода [ануса] БДУ (D12.9)
кожи половых органов (D28-D29)
D23.6 Кожи верхней конечности, включая область плечевого сустава
D23.7 Кожи нижней конечности, включая область тазобедренного сустава
D23.9 Кожи неуточненной локализации
D24 Доброкачественное новообразование молочной железы
Включено: молочной железы:
доброкачественная дисплазия молочной железы (N60.-)
кожи молочной железы (D22.5, D23.5)
D25 Лейомиома матки
доброкачественные новообразования матки с морфологическим кодом M889 и кодом характера новообразования /0
фибромиома матки
D25.0 Подслизистая лейомиома матки
D25.1 Интрамуральная лейомиома матки
D25.2 Субсерозная лейомиома матки
D25.9 Лейомиома матки неуточненная
D26 Другие доброкачественные новообразования матки
D26.7 Других частей матки
D26.9 Матки неуточненной части
D27 Доброкачественное новообразование яичника
D28 Доброкачественное новообразование других и неуточнённых женских половых органов
Включено:
аденоматозный полип
кожи женских половых органов
D28.2 Маточных труб и связок
Фаллопиевой трубы
Маточной связки (широкой) (круглой)
D28.7 Других уточненных женских половых органов
D28.9 Женских половых органов неуточненной локализации
D29 Доброкачественное новообразование мужских половых органов
Включено: кожи мужских половых органов
D29.0 Полового члена
D29.1 Предстательной железы
D29.3 Придатка яичка
Семенных пузырьков
Семенного канатика
Влагалищной оболочки яичка
D29.9 Мужских половых органов неуточненной локализации
D30 Доброкачественные новообразования мочевых органов
D30.1 Почечных лоханок
Исключено: мочеточникового отверстия мочевого пузыря (D30.3)
D30.3 Мочевого пузыря
D30.4 Мочеиспускательного канала
Исключено: уретрального отверстия мочевого пузыря (D30.3)
D30.7 Других мочевых органов
D31 Доброкачественное новообразование глаза и его придаточного аппарата
соединительной ткани века (D21.0)
зрительного нерва (D33.3)
кожи века (D22.1, D23.1)
D31.3 Сосудистой оболочки
D31.4 Ресничного тела
D31.5 Слезной железы и протока
Соединительной ткани глазницы
Наружноглазных мышц
Периферических нервов глазницы
Ретробульбарной ткани
Ретроокулярной ткани
Исключено: кости глазницы (D16.4)
D31.9 Глаза неуточненной части
D32 Доброкачественное новообразование мозговых оболочек
D32.0 Оболочек головного мозга
D32.1 Оболочек спинного мозга
D32.9 Оболочек мозга неуточненных
D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
ангиома (D18.0)
мозговых оболочек (D32.-)
периферических нервов и вегетативной нервной системы (D36.1)
ретроокулярной ткани (D31.6)
Исключено: четвертого желудочка (D33.1)
D33.1 Головного мозга под мозговым наметом
D33.2 Головного мозга неуточненное
D33.3 Черепных нервов
D33.4 Спинного мозга
D33.7 Других уточненных частей центральной нервной системы
D33.9 Центральной нервной системы неуточненной локализации
D34 Доброкачественное новообразование щитовидной железы
D35 Доброкачественное новообразование других и неуточненных эндокринных желез
островковых клеток поджелудочной железы (D13.7)
яичника (D27)
яичка (D29.2)
вилочковой железы [тимуса] (D15.0)
D35.1 Паращитовидной [околощитовидной] железы
D35.3 Краниофарингеального протока
D35.4 Шишковидной железы
D35.5 Каротидного гломуса
D35.6 Аортального гломуса и других параганглиев
D35.7 Других уточненных эндокринных желез
D35.8 Поражение более чем одной эндокринной железы
D35.9 Эндокринной железы неуточненной
D36 Доброкачественное новообразование других и неуточненных локализаций
D36.0 Лимфатических узлов
D36.1 Периферических нервов и вегетативной нервной системы
Исключено: периферических нервов глазницы (D31.6)
D36.7 Других уточненных локализаций
D36.9 Доброкачественное новообразование неуточненной локализации
Примечания. 1. Данная версия соответствует версии 2016 года ВОЗ (ICD-10 Version:2016), некоторые позиции которой могут отличаться от утверждённой Минздравом России версии МКБ-10.
2. БДУ — без дополнительных уточнений.
4. Класс II «Новообразования» содержит следующие блоки:
C00-C14 Злокачественные новообразования губы, полости рта и глотки
C15-C26 Злокачественные новообразования органов пищеварения
C30-C39 Злокачественные новообразования органов дыхания и грудной клетки
C40-C41 Злокачественные новообразования костей и суставных хрящей
C43-C44 Меланома и другие злокачественные новообразования кожи
C45-C49 Злокачественные новообразования мезотелиальных и мягких тканей
C50-C50 Злокачественное новообразование молочной железы
C51-C58 Злокачественные новообразования женских половых органов
C60-C63 Злокачественные новообразования мужских половых органов
C64-C68 Злокачественные новообразования мочевых путей
C69-C72 Злокачественные новообразования глаза, головного мозга и других отделов ЦНС
C73-C75 Злокачественные новообразования щитовидной железы и других эндокринных желез
C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций
C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
C97-C97 Злокачественные новообразования самостоятельных (первичных) множественных локализаций
D00-D09 Новообразования in situ
D10-D36 Доброкачественные новообразования
D37-D48 Новообразования неопределённого или неизвестного характера
Опухоли селезенки
Опухоли селезенки — очаговые разрастания морфологически измененной опухолевой ткани в селезеночной паренхиме. Часто протекают бессимптомно. Могут проявляться тяжестью, распиранием, болезненностью в левом подреберье, абдоминальным дискомфортом, асимметричным увеличением живота, длительным субфебрилитетом. Диагностируются с помощью УЗИ, УЗДГ селезенки, КТ, МРТ брюшной полости, целиакографии, гистологического анализа пунктата. Для лечения опухолей выполняют резекцию органа, спленэктомию, при злокачественных поражениях в послеоперационном периоде проводят химиотерапию.
МКБ-10
Общие сведения
Первичные опухолевые образования селезенки — один из наиболее редких видов онкопатологии, что, вероятнее всего, связано с хорошим развитием ретикулоэндотелия и высокой фагоцитарной активностью лиенальной паренхимы. Распространенность таких опухолей в популяции не превышает 0,003%, поэтому очаговые изменения селезеночной ткани относят к категории медицинской казуистики. В структуре заболеваний селезенки неоплазии составляют 0,5-2%. Масса новообразований колеблется в диапазоне от 20 г до 5 кг. Первичному опухолевому поражению органа более подвержены женщины. Селезеночные неоплазии в большинстве случаев выявляют в молодом и среднем возрасте. Вторичные процессы встречаются чаще первичных, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований.
Причины опухолей селезенки
Очаговые неоплазии, выявляемые в лиенальной паренхиме, скорее всего, имеют полиэтиологическое происхождение. Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Убедительных доказательств, свидетельствующих о наследственном характере патологии, не выявлено. По мнению специалистов в сфере онкологии и гастроэнтерологии, возможными этиофакторами первичных и вторичных селезеночных новообразований являются:
Патогенез
Основой механизма развития первичных и лимфопролиферативных опухолей селезенки являются неопластическая конверсия клеток и онкогенез. Под действием мутагенных факторов повреждается клеточная ДНК, ткани изменяют антигенный состав, в большей или меньшей мере утрачивают органоспецифическую структуру и функциональность. Из-за нарушения механизмов, контролирующих деление, рост, запрограммированную гибель (апоптоз) клетки селезенки начинают бесконтрольно делиться, формируя узлы патологической ткани. Растущая в объеме опухоль сдавливает, а при злокачественном процессе и прорастает окружающую паренхиму, капсулу, сосудисто-нервную ножку, смежные органы. При метастатическом механизме образования лиенальных неоплазий в формировании структуры патологических очагов участвуют анормальные клетки основного новообразования.
Классификация
Систематизация неоплазий селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей, отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Вторичными называются неоплазии, при которых поражение селезенки вызвано системным лимфопролиферативным процессом или метастазированием нелимфоидной опухоли. В зависимости от агрессивности клеточных элементов различают медленный доброкачественный и быстропрогредиентный злокачественный онкопроцесс.
Наиболее полная морфологическая классификация лиенальных неоплазий была предложена в 1985 году американским хирургом Леоном Моргенштерном. Кроме собственно опухолей в категорию объемных новообразований селезенки автор также включил опухолеподобные изменения (непаразитарные кисты, гамартомы). С учетом тканей, из которых происходит узел, различают:
Симптомы опухолей селезенки
Длительное время заболевание протекает латентно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Осложнения
При росте опухолей в организме изменяется ряд биохимических показателей. Накопление продуктов азотистого обмена может вызывать почечную недостаточность, сочетание гипокальциемии и гипокалиемии провоцирует замедление сердечного ритма вплоть до асистолии. Наиболее тяжелым осложнением опухолей селезенки является распространение малигнизированных клеток лимфогенным, гематогенным, контактным путем с образованием метастазов в других органах. Зачастую при злокачественных неоплазиях наблюдается геморрагический плеврит, асцит, кахексия. Заболевание может осложняться разрывом селезенки с профузным внутренним кровотечением, опасным для жизни больного и требующим неотложной хирургической помощи.
Диагностика
Постановка диагноза селезеночных опухолей зачастую затруднена, что обусловлено скудной клинической картиной заболевания и отсутствием патогномоничных признаков. Новообразования нередко обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
В клиническом анализе крови выявляется значительное повышение СОЭ (более 20 мм/ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процентного содержания нейтрофилов. В биохимическом анализе крови определяется уменьшение количества общего белка за счет альбуминов, повышение показателей мочевины. При оценке результатов коагулограммы обнаруживается повышение свертывающей способности крови со склонностью к тромбозам. При затруднениях в постановке диагноза может выполняться МРТ органов брюшной полости.
Дифференциальная диагностика селезеночных опухолей осуществляется с абсцессом селезенки, паразитарными и непаразитарными кистами, спленомегалией, гемолитической анемией, аутоиммунными заболеваниями, гранулематозными воспалениями, портальной гипертензией, раком желудка, поджелудочной железы. Помимо осмотра гастроэнтеролога и онкогематолога пациенту рекомендованы консультации гематолога, онколога, инфекциониста, иммунолога, абдоминального хирурга.
Лечение опухолей селезенки
При подтвержденном диагнозе лиенальной неоплазии вне зависимости от характера опухолевого процесса показано проведение хирургического вмешательства. Динамический мониторинг за ростом опухолей в настоящее время применяется крайне редко, что позволяет своевременно выполнить иссечение злокачественного новообразования. При выборе метода оперативного лечения учитывают морфологическое строение неоплазии, ее размеры, расположение, взаимоотношение с окружающими органами, тканями. Рекомендованными видами вмешательств являются:
Лечение опухолей, возникших в рамках лимфопролиферативных процессов или метастатического поражения селезенки, производится по соответствующим медицинским протоколам и предполагает назначение лучевой, таргетной, химиотерапии. Вопрос об удалении селезенки в каждом случае решается индивидуально, у некоторых пациентов спленэктомия оказывает положительный эффект на течение основного заболевания.
Прогноз и профилактика
При доброкачественных процессах удаление опухоли обычно позволяет добиться полного излечения пациента. Своевременная диагностика и адекватное комбинированное лечение злокачественных новообразований селезенки на ранних стадиях существенно увеличивает показатели пятилетней выживаемости. При неоперабельных формах опухолевых образований прогноз неблагоприятный, срок жизни больных сокращается до 1 года, что обусловлено высокой агрессивностью неоплазии и ранним образованием отдаленных метастазов. Меры специфической профилактики болезни не разработаны. Важную роль в повышении шансов пациента на выздоровление играет обращение к врачу при появлении первых симптомов.
Морфологии очаговых поражений селезенки уделяется достаточно много внимания. Выделяют злокачественные и доброкачественные опухоли селезёнки. К первым относят плазмоцитому и саркомы, которые в зависимости от основной ткани могут быть четырёх форм: фибросаркома, лимфосаркома, ретикулосаркома и ангиосаркома. Подобные поражения селезёнки крайне редки. Среди доброкачественных опухолей чаще встречаются лимфангиомы и гемангиомы.
Для бесплатной письменной консультации, с целью определения вида опухоли селезенки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Классификация опухолей селезенки
Вести-Кузбасс: видеорепортаж о мастер-классе: «Эндоскопические операции в хирургии, урологии и гинекологии»
Наиболее полную классификацию опухолей селезенки представил L. Morgenstern в 1985 г. Она включает следующие позиции.
I. Опухолеподобные изменения
II. Васкулярные опухоли
3. Гемангиоэндотелиальная саркома,
4. Злокачественная гемангиоперицитома.
III. Лимфоидные опухоли:
Б. Неходжкинская лимфома.
Г. Лимфоподобные заболевания:
1. Макрофолликулярная псевлолимфа (опухоль Castleman);
2. Локализованная реактивная лимфоидная гиперплазия;
3. Воспалительная псевдоопухоль.
IV. Нелимфоидные опухоли:
Б. Злокачественная фиброзная гистиоцитома.
Д. Злокачественная тератома.
Наиболее часто хирургам приходится сталкиваться со следующими опухолями селезенки.
Сосудистые опухоли селезёнки считаются наиболее частыми первичными новообразованиями органа. Преобладают опухоли диаметром менее двух сантиметров, которые обычно выявляются случайно и поэтому именуются инциденталомами. Реже они имеют большие размеры и множественный характер с поражение практически всей ткани селезёнки. Подобное поражение, как правило, сочетается с гемангиомами или гемангиоматозом других локализаций. Достаточно часто у больных с гемангиомой селезёнки имеется анемия, тромбоцитопения, коагулопатия потребления.
В селезёнке могут развиваться следующие сосудистые опухоли:
Из сосудистых опухолей наиболее часто встречается кавернозная гемангиома, которая выглядит как узел красно-багрового цвета, на разрезе губчатого строения. При микроскопическом исследовании опухоль построена из сосудистых полостей типа синусоидов различной величины и формы, сообщающихся друг с другом. Эти полости выстланы одним слоем уплощённых эндотелиальных клеток.
Весьма специфичной для селезёнки является так называемая »пребрежноклеточная» ангиома (littoral cell angioma), размеры которой варьируют от нескольких миллиметров до почти полного замещения органа. при микроскопическом исследовании опухоль представлена анастомозирующими сосудистыми каналами, сходными с синусами селезёнки. Размер этих каналов варьирует, стенка их выстлана эндотелиальными клетками. Последние не редко образуют сосочки и характеризуются фагоцитозом клеток крови.
Многоузловая гемангиома также является сосудистой опухолью, характерной для селезёнки. При изучении гистологических препаратов при малом увеличении выглядит в виде мелких гранулем. Представлены из мелких сосудистых узлов, имеющих стёртую дольковую структуру, окружённых гиалиновой капсулой, в которой имеются гистиоциты и гладкомышечные клетки. Данная опухоль почти всегда имеет вид одиночного узла и характеризуется доброкачественным течением.
Термин гемангиоэндотелиома применительно к поражениям селезёнки используется в тех случаях, когда сосудистая опухоль характеризуется повышенной клеточностью или, как думают, обладает более агрессивным течением по сравнению с обычной гемангиомой.
Ангиосаркома является самой частой злокачественной опухолью селезёнки сосудистого происхождения. Макроскопически выглядит в виде чёткого геморрагического узла или характеризуется диффузным поражением с частым развитием разрывов органа. В литературе имеются описания развития ангиосаркомы селезёнки через несколько лет после тампонирования раны этого органа с оставлением марлевого тампона. Микроструктура полиморфна: характерны веретенообразные, полигональные или округлые клетки, образующие сосудистые щели и каналы. При иммуногистохимических исследованиях выявляются маркеры эндотелиальных клеток и гистиоцитов. Характерным ультраструктурным признаком является наличие внутрицитоплазматических гиалиновых гранул.
Ангиосаркома является высокозлокачественной опухолью, быстро дающей распространённые метастазы, с фатальным исходом.
Для лимфолейкозов, развивающихся из клеток костного мозга, характерен первично-системный характер поражения (с обязательным вовлечением селезёнки) с гематологическими изменениями, развитием лейкозных инфильтратов и отсутствием сформированного первичного опухолевого узла.
Лимфомы, возникающие в клетках лимфоидной ткани, достаточно часто формируют опухолевый узел и характеризуются «задержанной» и непостоянной системной генерализацией с соответствующими изменениями периферической крови.
Плазмоцитарные дискразии обычно проявляются скелетными поражениями и системной симптоматикой, связанной с выработкой полного или частичного моноклонального иммуноглобулинового полипептида.
Все вышеперечисленные заболевания склонны к лимфогенному распространению с поражением в первую очередь лимфатических узлов и в дальнейшем печени, селезёнки и других органов.
Симптомы, признаки и клинические проявления опухоли селезенки.
У пациентов с очаговыми образованиями селезёнки наиболее частыми являются жалобы на наличие опухолевидного образования в верхнем этаже брюшной полости, чувство тяжести либо распирания в левом подреберье и эпигастрии, увеличение живота и асимметрия его, снижение аппетита, похудание.
Вследствие компрессии соседних органов нередко появляется боль, значительно снижается масса тела, нарастает слабость. Сдавление левой почечной артерии иногда приводит к гипертензии, дизурическим расстройствам, отёкам нижних конечностей, нередко присоединяются симптомы интоксикации, могут развиться диспепсические расстройства.
Считается, что при доброкачественных опухолях и истинных кистах клинические проявления развиваются постепенно, исподволь. Пациенты не могут указать точные сроки появления признаков и симптомов болезни, что обусловлено медленным ростом доброкачественных образований.
Таким образом, клиническая картина опухолей и кист селезёнки крайне бедна и неспецифична. Особой скудностью проявлений отличаются доброкачественные опухоли и истинные кисты. Чаще симптомы проявляют образования с осложнённым течением. Становится очевидным, что в диагностике опухолей селезёнки ведущее место принадлежит инструментальным неинвазивным методам исследований.
Диагностика опухолей селезенки
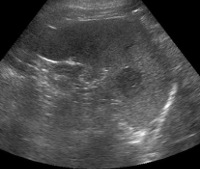
В настоящее время при широком внедрении неинвазивных диагностических методов очаговые образования селезёнки нередко выявляются случайно при ультразвуковом или КТ (ЯМРТ) исследованиях во время профилактического осмотра.
При обнаружении опухолевидного образования в селезенке перед специалистами инструментальных методов исследований хирургу необходимо поставить следующие задачи:
В последние годы широкое распространение получила спиральная компьютерная томография (СКТ) с внутривенным болюсным контрастным усилением при использовании неионных контрастных препаратов (ультравист, визипак, омнипак). Сначала выполняется бесконтрастное сканирование брюшной полости, а затем – исследование СКТ с БКУ (внутривенное введение 100 мл контрастного вещества со скоростью 3 мл/сек) с различными временными задержками сканирования (от 17 до 40-80 сек.).
Использование данной методики позволяет четко разграничить неизменные тканевые зоны, которые хорошо накапливают контрастный препарат, от участков тканевого распада и жидкостных скоплений. Кроме того, удается получить более полное представление об ангиоархитектонике самой селезенки и прилежащих магистральных сосудов, что во многом способствует высокой дифференциальной диагностике между кистами и опухолевыми поражениями. Диагноз СКТ, как правило, подтверждается морфологически в 95% наблюдений.
Таким образом, желательно в современную предоперационную диагностическую программу включать УЗИ, дуплексное сканирование, КТ и МРТ, причем именно в такой последовательности, так как каждый метод, дополняя предыдущий, решает более узкие, конкретные задачи. Конечно, ни один из них не является абсолютным при выявлении очаговых поражений селезенки.
Обращает на себя внимание частота диагностических ошибок при выявлении образований селезенки, которая достигает 75-80% даже при использовании современных методов исследований. Поэтому здесь необходим комплексный подход с использованием всех современных диагностических методов.
Только комплексное обследование в условиях специализированного стационара дает возможность определения патологического очага, его топографо-анатомических характеристик и, в конечном счете, оптимальной тактики лечения. С применением данной диагностической схемы нам в последние годы удавалось не только выявить очаг в селезенке, но и почти в 94% точно локализовать его.
Окончательный диагноз устанавливается только во время операции с использованием гистологического исследования.
Показания для хирургического лечения опухоли селезенки
На основании данных полученных во время обследования хирургу необходимо определиться о характере и объёме предстоящего вмешательства.
Выбор метода лечения, особенно определения показаний к операции при опухолях и кистах селезенки является наиболее трудным вопросом. Как уже отмечалось, значительная часть образований селезенки при неосложненном течении не проявляется симптомами и зачастую обнаруживается случайно. Очень часто здесь возникает дилемма: наблюдать или оперировать. Что должно играть решающую роль при решении этого непростого вопроса?
На наш взгляд, при решении этой задачи на первое место выходит предположительный морфологический характер поражения, признаки осложненного течения. Далее на чашу весов в пользу операции ложатся ответы на задачи, стоящие перед методами диагностики. Это и размеры, и локализация патологического очага, и оценка кровоснабжения селезенки, и анатомические взаимоотношения с прилежащими органами. Но эти данные уже больше способствуют выбору предстоящего объема и характера операции.
Размер образования не может служить ориентиром для выбора лечебной тактики, а лишь определяет показания к конкретному виду операции, особенно, если при одном из методов дооперационного обследования было высказано подозрение на наличие абсцесса либо паразитарной кисты. В практике часто встречаются случаи, когда после выявления образования в селезенке проводится длительное диспансерное наблюдение, при этом почти в трети наблюдений злокачественные образования на дооперационном этапе трактовались как доброкачественные, и только морфологическое исследование удаленного препарата позволило окончательно установить диагноз. Поэтому очаговое образование в селезенке независимо от их размера служит показанием к хирургическому лечению.
Методы хирургического лечения опухолей и кист селезенки
Посмотреть видео операций при опухоли селезенки в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Все методы хирургического лечения можно свести к следующему:
Спленэктомия
Показания к спленэктомии (удалению селезенки) можно разделить на две группы: хирургические и гематологические.
Суть спленэктомии состоит в перевязке и пересечении сосудов, идущих к селезенке, и в самом удалении органа. Ключом к успеху операции является достаточный доступ к сосудистой ножке и осуществлении контроля над ней во время всей операции. Этим параметрам наиболее адекватно отвечает лапароскопический доступ.
Лапароскопическая спленэктомия является альтернативой открытой операции и при соответствующих мануальных навыках хирурга и достаточном материально-техническом обеспечении клиники позволяет значительно снизить частоту интра- и послеоперационных осложнений, уменьшить послеоперационный койко-день и улучшить качество жизни больных.
Резекция селезенки
Гетеротопическая аутотрансплантация селезёночной ткани в большой сальник при спленэктомии.
Показания к хирургической аутотрансплантации селезёночной ткани:
Противопоказания к аутотрансплантации селезёночной ткани:
Аутотрансплантация в большой сальник считается предпочтительной в силу особенностей его кровоснабжения, простоты манипуляции, однако, возможно использование для этого и брыжейки тонкой кишки. В экспериментальном исследовании было доказано схожее течение приживления фрагментов селезенки, как в большом сальнике, так и в брыжейке тонкой кишки. Научные исследования доказывают значительную степень регенерации пересаженных фрагментов селезенки, что подтверждается гистологическим методом.
Следует подчеркнуть, что аутотрансплантация селезёночной ткани, которую зачастую рассматривают как органосохраняющую процедуру, является способом протезирования некоторых функций органа, поскольку ей непременно предшествует спленэктомия, а структура трансплантата во многом отличается от нормальной селезёночной ткани. Как правило, эта ткань берет на себя до 70% функций органа. В 20% отмечается отсутствие приживления пересаженной селезеночной ткани и постепенное ее рассасывание.
Чрескожные пункции при кистозных образованиях селезенки
Чрескожные лечебные пункции и катетерное дренирование при жидкостных образованиях селезенки, проводимые в условиях местной анестезии, особенно оправданы у пациентов с тяжелыми сопутствующими заболеваниями. В случаях предполагаемого доброкачественного генеза очаговых поражений, небольших размеров и «удобной» для пункции локализации (подкапсульное расположение) подобные манипуляции являются эффективными малотравматичными органосберегающими операциями. Как правило, эти вмешательства проводятся при небольших размерах кист до 4-5 см в диаметре.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.