Дегенеративные заболевания поясничного отдела позвоночника со спинальной нестабильностью (оперативное лечение)
Общая информация
Краткое описание
Спинальная нестабильность наиболее часто возникает на фоне грыжи диска, спондилолистеза, стеноза позвоночного канала, кифосколиоза и других дегенеративных процессах позвоночника.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
— Пациенты, имеющие лишний вес и ведущие малоподвижный (сидячий) образ жизни.
Дифференциальный диагноз
Лечение
Режим в течение суток после операции постельный. Активизация пациента на 1-2 сутки после операции.
3. Восполнение ОЦК и коррекция нарушений водно-электролитного баланса по показаниям (Изотонический раствор натрия хлорида 400 мл, Калия Магния Аспарагината раствор 500 мл).
С противовоспалительной целью для купирования послеоперационного отека корешков спинного мозга (дексаметазон 8мг) [6,7,8,9]
— Карбамазепин 200 мг, таб.
Медикаментозное лечение, оказываемое на этапе скорой помощи: нет.
Со 2 суток после операции занятия ЛФК под руководством инструктора. Со 2-3 суток после операции начинают физиотерапию по назначению врача физиотерапевта. Она включает (по показаниям) электростимуляцию, магнитотерапию, электрофорез, фонофорез (ультразвук), УВЧ терапию, лазеротерапию, иглорефлексотерапию, массаж и другие.
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Дисторсия позвоночника: описание, причины и симптомы недуга
Травмы осевого скелета приводят к серьезным последствиям. Одним из таких проявлений становится дисторсия. Чтобы патология не развивалась и не спровоцировала болезнь, обращаются к вертебрологу. Специалист подберет методы лечения.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
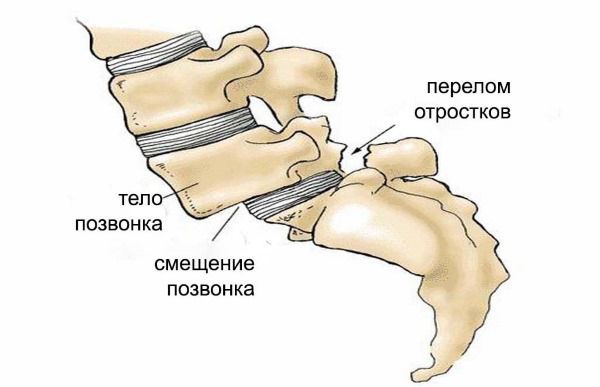
растяжение связок (закрытые травмы) в травматологии называют дисторсией. Травмирование позвоночника не нарушит его функциональности, но приведет к фрагментарному или полному нарушению целостности волокон. При болезни позвонки отклоняются друг от друга, что грозит ухудшением работы межпозвоночных дисков.
Факторы, провоцирующие повреждение
Причины возникновения заболевания:
Признаки, характерные для этой патологии: больной жалуется на онемение, ощущает жжение в шейной области, голове и руках.
Диагностика
Чтобы поставить правильный диагноз, врач обследует пациента:
При травмировании шейного отдела позвоночника назначают постельный режим в течение месяца.
Лечебные мероприятия
Оздоровительный курс вернет активность мышечному аппарату.
Назначают массаж позвоночника. Манипуляции расслабят мышцы, снимут сжатие, улучшат кровоток, уменьшат болевые ощущения, т.е. запустят процесс восстановления тканей, и заживление связок пройдет быстрее. Массирование может быть классическим или точечным – вид определит врач, а выполнит специалист. Требуется 10-20 процедур.
Воздействуют на биологически активные точки позвоночника иглоукалыванием. Рефлексотерапия запускает естественную регенерацию поврежденных тканей, т.к. на них механически воздействуют иглой, поэтому ослабляется давление на нервное окончание. Для проведения акупунктуры иглотерапевту показывают рентгеновские снимки или данные МРТ, относят клинические анализы крови.
Лечебная физкультура укрепляет мышечную ткань. ЛФК начинается с 3-й недели болезни. Выполнение несложных заданий предотвратит рецидив. По утрам и вечерам легкая гимнастика обязательна. Последовательность тренировок составит физиотерапевт, учитывая особенности телосложения человека.
Проделывают упражнения по 3-5 раз для укрепления мышц шеи. Нагрузку наращивают постепенно:
При сидячей работе нужен перерыв. Минутный разогрев расслабит мышцы.
Метод электро-, магнито- и термотерапии основан на применении электрического и магнитного поля и тепловом воздействии на тело. Процедуры укрепят биологическую структуру организма (иммунитет), расслабят мышцы и приведут в норму состояние пациента.
При сильном осложнении применяют ортопедическое изделие. Широкий воротник из мягкой ткани фиксирует мышцы шеи в правильном положении и не допускает их пульсации. Она защищается от движений, ей обеспечено состояние покоя.
При дисторсии назначает блокады с анальгетиками и противоотечными медикаментами. Инъекции подавят боль, отек, спазмы, они направлены на регенерацию поврежденных связок.
Мази, гели и пластыри запрещено применять без рекомендаций терапевта, т.к. все они обладают побочным эффектом и имеют противопоказания.
Профилактические меры
До приезда медиков фиксируют шейный отдел бандажом для обездвиживания больного. Его кладут на твердую поверхность, под затылок – валик. При нестерпимой боли вызывают специалистов.
Если человек затянул с лечением, появится головная боль, ноющие неприятные ощущения в зоне шейного отдела. Чтобы не развился недуг, а также во избежание обострения, следят за движениями – они не должны быть быстрыми.
Поднимая груз, человек оставляет спину прямой. Нельзя наклоняться – вначале приседают. Тяжелый предмет поднимают плавно, без рывков, осторожно.
Повороты головы мягкие и аккуратные. Во время физических упражнений приседают, но не наклоняются. Отдыхайте на жестком матрасе. Ложитесь на немягкую подушку – она не должна слишком возвышаться над спальным местом. Помните о правилах безопасности и неукоснительно их соблюдайте.
Профилактические народные средства
Уменьшить клинические проявления можно самостоятельно в домашних условиях.
Свежий капустный лист снимет припухлость, устранит воспаление. Листок чуть размять и поместить на больной участок, зафиксировать растение.
Для изготовления лечебного крема в равном соотношении смешивают свиной смалец и раздробленные высушенные шишечки хмеля. Нанести состав на больной участок. Натирать три раза ежедневно в течение недели. Такое сочетание компонентов способствует устранению болей и заживлению.
Перетереть до кашеобразного состояния головку лука, чтобы получилось 100 г продукта. Добавить 2 чайные ложки сахарного песка. Смесь втирают раз в день. Лечиться – две недели. Средство снимет воспаление, поможет восстановлению связок.
Избавиться от болей помогут и теплые компрессы, пропитанные целительным составом. Эффективные рецепты:
Самая простая лечебная ванна — теплая, с температурой воды 39 С. Успокоение наступает от того, что расширяются кровеносные сосуды. После ее принятия нужно оставаться в тепле, и надо полежать полчаса.
После травмы позвоночника сразу обращайтесь за медицинской помощью. Доктор назначит восстановительный курс терапии.
Дегенеративные заболевания поясничного отдела позвоночника со спинальной нестабильностью (оперативное лечение)
Общая информация
Краткое описание
Спинальная нестабильность наиболее часто возникает на фоне грыжи диска, спондилолистеза, стеноза позвоночного канала, кифосколиоза и других дегенеративных процессах позвоночника.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [6]
Грыжи межпозвоночного диска:
По степени миграции в позвоночный канал:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия на амбулаторном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы и анамнез
• Ограничение движений в поясничной области.
МРТ: наличие грыжи межпозвоночного диска, спондилолистеза, стеноза и других дегенеративных изменений; наличие субхондральной жировой дегенерации; снижение (более 50%) высоты межпозвоночного диска (по данным МРТ или КТ);
Рентгенография позвоночника с функциональными пробами: нестабильность ПДС (смещение тел позвонков более чем на 4 мм (передне-заднее или боковое) или угловое смещение более 10° по сравнению со смежными уровнями).
Дифференциальный диагноз
Лечение
Тактика лечения
Немедикаментозное лечение:
Диета при отсутствии сопутствующей патологии (сахарный диабет, заболевания ЖКТ и другие) соответственно возрасту и потребностям организма.
Режим в течение суток после операции постельный. Активизация пациента на 1-2 сутки после операции.
С противовоспалительной целью для купирования послеоперационного отека корешков спинного мозга (дексаметазон 8мг) [6,7,8,9]
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
• Карбамазепин 200 мг, таб.
Медикаментозное лечение, оказываемое на этапе скорой помощи: нет.
Со 2 суток после операции занятия ЛФК под руководством инструктора. Со 2-3 суток после операции начинают физиотерапию по назначению врача физиотерапевта. Она включает (по показаниям) электростимуляцию, магнитотерапию, электрофорез, фонофорез (ультразвук), УВЧ терапию, лазеротерапию, иглорефлексотерапию, массаж и другие.
Хирургическое вмешательство
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Хирургическое вмешательство, оказываемое в стационарных условиях:
• избегать сидячего положения в течение месяца после операции.
Дальнейшее ведение:
Первый этап (ранний) медицинской реабилитации – оказание МР в остром и подостром периоде заболевания в стационарных условиях (отделение реанимации и интенсивной терапии или специализированное профильное отделение) с первых 12-48 часов при отсутствии противопоказаний. МР проводится специалистами МДК непосредственно у постели больного с использованием мобильного оборудования или в отделениях (кабинетах) МР стационара.
Пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений БСФ МДК в соответствии с международными критериями и назначением врачом-координатором следующего этапа, объема и медицинской организации для проведения МР. [5]
Последующие этапы медицинской реабилитации – темы отдельного клинического протокола.
Что такое нарушения осанки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабовников А. В., ортопеда со стажем в 22 года.
Определение болезни. Причины заболевания
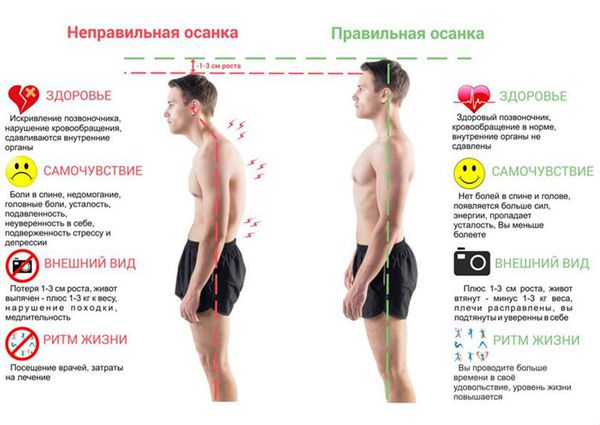
Нарушение осанки — это внешнее проявление деформаций позвоночника, приводящее к эстетическим дефектам и снижению качества жизни.
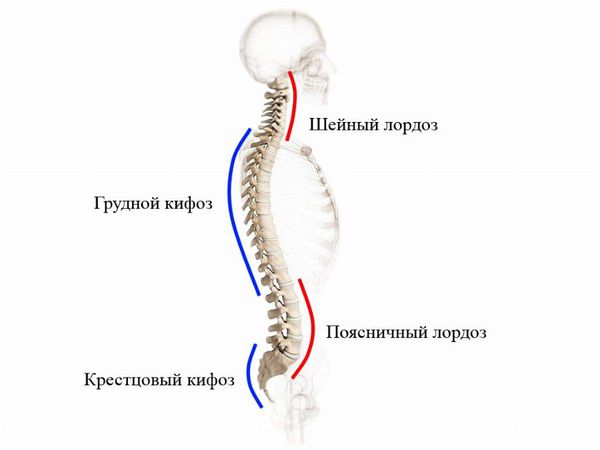
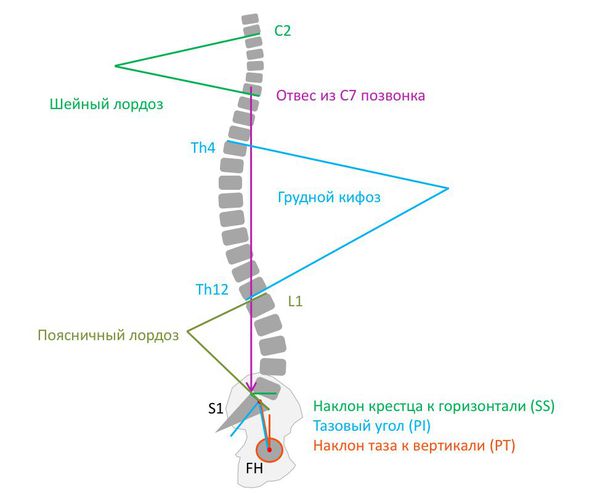
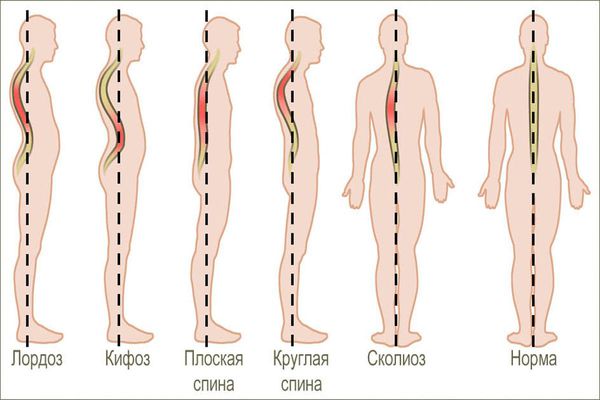
При виде спереди (во фронтальной плоскости) позвоночный столб в норме выглядит прямым, но при виде сбоку (в сагиттальной плоскости) у него есть физиологические изгибы. Грудной и крестцовый изгибы называются кифозом, шейный и поясничный — лордозом. Нарушение осанки связано с искривлением физиологических осей позвоночного столба.
Причины нарушения осанки:
Симптомы нарушений осанки
В современном мире даже в пенсионном возрасте люди стремятся вести активный образ жизни: работать, путешествовать и заниматься спортом. Нарушение осанки иногда ограничивает социальную активность человека, так как сопровождается рядом симптомов.
Типичные клинические проявления нарушения осанки:
Основное клиническое проявление нарушений осанки — это деформация позвоночника. Если искривление незначительное, то пациент может не замечать симптомов. При сильной деформации позвоночника появляется боль и неврологические расстройства, в том числе синдром перемежающейся хромоты. При этом синдроме пациент вынужден останавливаться при ходьбе из-за боли в пояснице. Перемежающаяся хромота может быть обусловлена стенозом (сужением) позвоночного канала.
Различают следующие виды стеноза:
Патогенез нарушений осанки
Большинство болезней позвоночника развивается из-за малоподвижного образа жизни — гиподинамии. На фоне постоянного технического прогресса люди стали меньше двигаться. Например, у офисных сотрудников работают в основном мозг, руки, плечи, а всё остальное находится в относительном покое.
Со временем из-за гиподинамии снижается мышечный тонус, нарушается микроциркуляция и метаболизм в тканях межпозвонковых дисков. Диски теряют свои упруго-эластичные свойства, истончаются, растрескиваются и проседают: к старости человек становится на 2-5 см ниже. Эти изменения влияют на осанку.
Если нарушение фронтального и сагиттального баланса прогрессирует, может развиваться спондилолистез, при котором позвонки смещаются (соскальзывают). Спондилолистез выявляется у большинства пациентов со сколиотической деформацией.
Прогрессирование деформации позвоночника негативно влияет на работу внутренних органов и систем человека: сердечно-сосудистой, дыхательной, пищеварительной и др. Как следствие, прогрессирует дисфункция всех органов и тканей: нарушается дыхание, иннервация внутренних органов грудной и брюшной полости, кислотно-щелочное равновесие и окислительно-восстановительные процессы [7] [8] [9] [10] [11] [12]
Классификация и стадии развития нарушений осанки
В сагиттальной плоскости:
1. Физиологические изгибы позвоночника увеличены:
2. Физиологические изгибы позвоночника уменьшены:
Во фронтальной плоскости:
В зависимости от локализации угла сколиоза выделены следующие типы фронтальной дуги:
Осложнения нарушений осанки
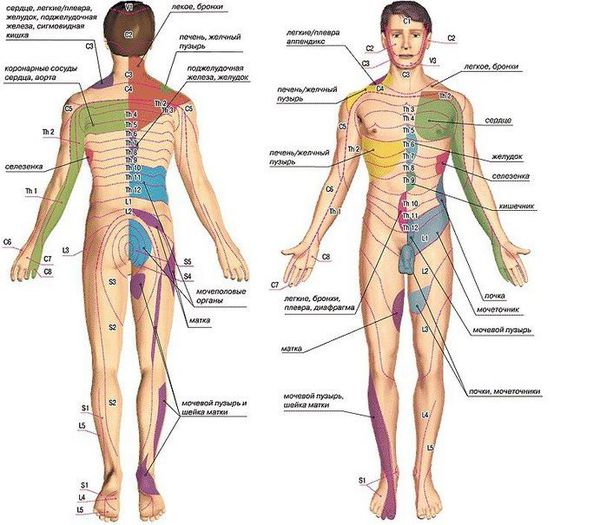
Осложнения при нарушении осанки обусловлены прогрессированием деформации позвоночного столба. Со временем развиваются его деструктивные патологические изменения, которые приводят к стенозу позвоночного канала и развитию соответствующей неврологической клинической симптоматики. Например, проседание межпозвонковых дисков сдавливает нервные корешки, однако боль возникает не в самом позвонке, а в органе, который иннервируется данным сегментом. Чем больше смещение позвонка, тем сильнее клинические проявления: сдавление нервов у основания головы и в верхней части шеи может вызвать сильные головные боли, сдавление корешков грудного отдела — боли в области сердца, расстройства пищеварения и т. д.
Диагностика нарушений осанки
Сбор анамнеза и осмотр
Диагностика нарушений осанки начинается со сбора анамнеза. При этом доктор спрашивает пациента о предшествующих травмах и падениях, о сопутствующих или перенесённых заболеваниях, при которых могла развиться деформация позвоночного столба.
В ходе клинического осмотра врач-ортопед (вертебролог) определяет, нарушен ли баланс позвоночника, если да, то как сильно. Также врач осматривает пациента на наличие плоскостопия или деформации стоп, которые влияют на осанку.
Инструментальная диагностика
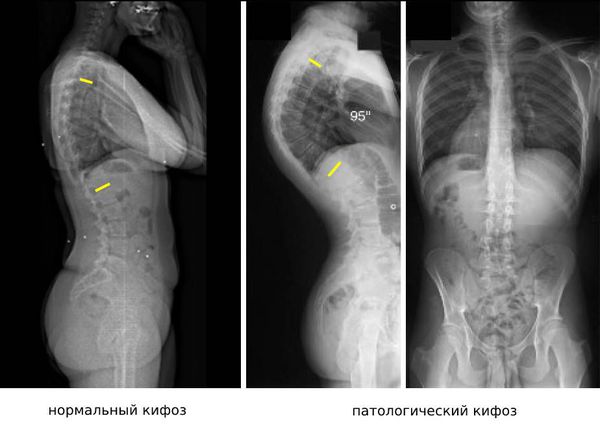
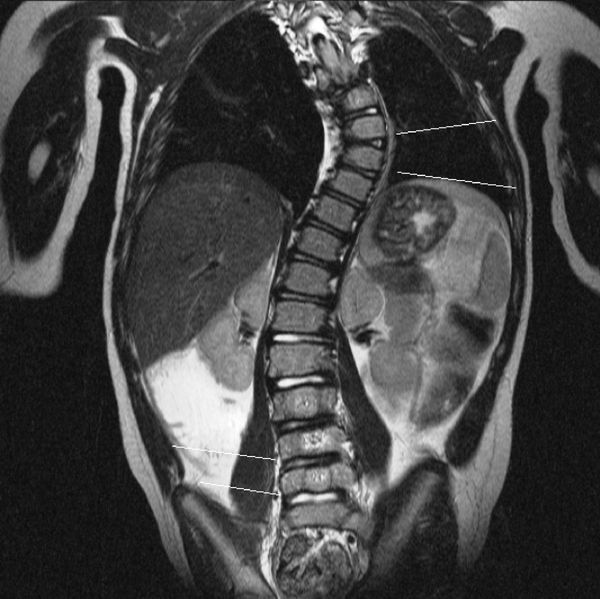
Обязательным методом диагностики патологий позвоночника является рентгенография. Дополнительно могут выполняться компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование (УЗИ).
С помощью КТ можно получить объёмное пространственное изображение костных структур позвоночника (мультиспиральная томограмма) и оценить степень деформации тел позвонков.
При изучении МРТ снимков возможно:
УЗИ на практике почти не используют для диагностики деформации позвоночника, так как оно менее информативно, чем рентгенография, КТ и МРТ. Однако метод применяется в пренатальной диагностике. Скрининговое УЗИ высокого разрешения позволяет выявить у плода экструзии межпозвонкового диска, патологию межпозвонкового сустава, сколиоз и др. [29] [30]
Такая инструментальная диагностика помогает решить, нужна ли пациенту операция и как её провести.
Для выявления остеопороза выполняют денситометрию (рентгенологическое исследование, направленное на определение минеральной плотности костей) и проводят лабораторную диагностику.
Лечение нарушений осанки
Консервативное лечение
Если у пациента одна нога короче другой и из-за этого перекошен таз, возможна ортопедическая коррекция длины ног. При разнице меньше 1 см используются индивидуальные ортопедические стельки. Также стельки назначают при плоскостопии — их задача восстанавливать амортизационную функцию стопы, т. е. смягчать толчки при ходьбе, беге и прыжках.
При выраженной кифотической деформации (чрезмерном грудном и крестцовом изгибе) врач подбирает внешний фиксатор — корректирующий ортез. На начальных этапах ортез помогает компенсировать слабость мышц спины.
Стационарная реабилитация предполагает, что пациент от трёх до шести недель находится в специализированном медицинском центре, где по несколько часов в день делает упражнения под наблюдением специалиста.
Корсет необходимо надевать на определённое время каждый день. Обычно его носят до зрелости. Основная цель использования корсета — остановить прогрессирование сколиоза.
При наличии болевого синдрома и воспалительного процесса врач может назначить :
При выраженном болевом синдроме возможно применение:
Также на этом этапе могут выполняться:
После купирования воспаления и боли переходят к следующему этапу, его цель:
При остеопорозе важно остановить прогрессирование грудного кифоза и предотвратить патологические переломы позвоночника. Для этого необходимо нарастить костную массу с помощью препаратов кальция и витамина D.
Дегенеративно-дистрофические заболевания, как правило, сопровождаются нарушением микроциркуляции и питания тканей. Чтобы восстановить эти процессы, иногда назначается озонотерапия, внутривенное лазерное облучение крови и различные схемы инфузионной терапии. Однако пока нет достоверных подтверждений, что эти методики помогают.
Хирургическое лечение
Если консервативные методы не работают, рассматривают оперативное лечение.
Показания к операции:
Противопоказания к операции:
Прогноз. Профилактика
Если не лечить нарушение осанки, деформация позвоночника будет прогрессировать. Как правило, искривление грудного отдела усиливается на 1 ° в год, поясничного отдела — на 0,5 ° в год, грудопоясничного — на 0,25 ° в год.
Динамика прогрессирования патологических изменений зависит от угла сколиотической деформации:
При своевременном лечении прогноз благоприятный. Если у пациента нет вторичных изменений позвоночного столба и лечение началось на раннем этапе заболевания, можно полностью восстановить правильную осанку.
После завершения клинического этапа лечения пациент должен наблюдаться у лечащего врача, который будет контролировать и корректировать лечебный амбулаторный период.
Для профилактики рецидивов и прогрессирования деформации проводятся контрольные осмотры, корректируется программа упражнений. Формирование, сохранение и восстановление правильной осанки — это постоянная совместная работа пациента и лечащего врача.