Клинические рекомендации. Колопроктология. Болезнь Гиршпрунга / под ред. Ю. А. Шелыгина. М.: ГЭОТАР-Медиа, 2015. С. 277-293.
Клинические рекомендации. Колопроктология
Настоящее издание — клинические рекомендации по колопроктологии — посвящено клинической картине, диагностике и лечению наиболее распространенных заболеваний толстой кишки, анального канала и промежности. Книга подготовлена ведущими специалистами ООО «Ассоциация колопроктологов России», Российской гастроэнтерологической ассоциации, Российского общества хирургов и Ассоциации онкологов России. Рассмотрены алгоритмы действий врача при диагностике, лечении, профилактике заболеваний и реабилитации пациентов, которые позволяют врачу быстро принимать обоснованные клинические решения.
Клинические рекомендации предназначены для практикующих врачей (колопроктологов, гастроэнтерологов, хирургов, онкологов, терапевтов, врачей смежных специальностей), а также ординаторов и студентов старших курсов медицинских вузов.
Болезнь Гиршпрунга
Введение
Реабилитация пациентов с аномалиями развития и положения толстой кишки остается одной из наиболее сложных проблем в колопроктологии. Болезнь Гиршпрунга является достаточно распространенной аномалией развития. Частота возникновения болезни Гиршпрунга на протяжении нескольких десятилетий колеблется от 1:30 тыс. до 1:2000 к общему числу новорожденных (СР 4, УД D [12, 27, 45]).
Установлено, что во всех исследованиях преобладали пациенты мужского пола. У мальчиков заболевание встречается в 5 раз чаще, чем у девочек (СР 4, УД D [8, 15, 21]).
Распространенность аганглиоза толстой кишки значительно варьирует среди этнических групп. Данное заболевание встречается в Европе у 1 из 4500 новорожденных, а в Японии — у 1 из 4697 родившихся детей. Болезнь Гиршпрунга регистрируется у 1,5 из 10 тыс. человек, родившихся в кавказском регионе, у 2,1 из 10 тыс. новорожденных афроамериканцев и у 2,8 из 10 тыс. детей азиатского происхождения (СР 4, УД D [6, 26]).
Существует разница в частоте различных форм заболевания в зависимости от протяженности зоны аганглиоза. Случаи с коротким сегментом встречаются гораздо чаще и составляют до 80% общего числа. Остальные 20% наблюдений приходятся на пациентов, у которых аганглионарный сегмент распространяется проксимальнее прямой кишки (СР 4, УД D [18, 31, 38]).
Болезнь Гиршпрунга часто является семейным заболеванием. Риск возникновения этого заболевания у родственников значительно выше по сравнению с остальным населением. Из всех регистрируемых семейные случаи аганглиоза составляют 20% (СР 4, УД D [6, 40]).
В настоящее время болезнь Гиршпрунга считается полиэтиологичным заболеванием.
На 7–12-й неделе беременности происходит нарушение формирования нервных структур на определенном участке прямой кишки. Происходят значительные изменения в нервных сплетениях Ауэрбаха (мышечный слой) и Мейснера (подслизистый слой), а иногда и полное их отсутствие (СР 4, УД D [5, 18]).
Доказан генетический гетерогенный характер аномалии. Исследования в области молекулярной генетики указывают на ведущую роль в развитии болезни Гиршпрунга 4 генов: RET (рецептор тирозинкиназы), GDNF (нейтрофический фактор глиальных клеток), ENDRB (ген рецептора эндотелина-В), EDN3 (эндотелин-3) и их определяющее влияние на процесс миграции нейробластов (СР 4, УД D [17, 34, 37]). Таким образом, в настоящее время основная теория, объясняющая отсутствие ганглиев в толстой кишке, — нарушение миграции нейробластов из вагусного нервного гребешка в процессе эмбриогенеза, и чем раньше прекращается миграция, тем длиннее аганглионарный сегмент (СР 4, УД D [13, 29, 30]).
Кроме этого, существует гипотеза, согласно которой аганглиоз развивается вследствие нарушения дифференцировки нервных клеток, уже достигших кишечной стенки. Влиять на созревание клеток могут различные факторы, такие как гипоксия, воздействие химических агентов, повышенная радиация, вирусная инфекция (СР 4, УД D [8, 15]).
Сочетание генетических нарушений с патологическим влиянием внешней и внутренней среды определяет характер поражения не только интрамурального нервного аппарата. По данным разных авторов, сочетание болезни Гиршпрунга с другими пороками развития происходит в 29–32,7% случаев (СР 4, УД D [12, 15, 24]).
Один из основных элементов в патогенезе болезни Гиршпрунга — изменение в гистологической структуре интрамурального нервного аппарата на определенном отрезке толстой кишки. Эти изменения состоят главным образом в отсутствии ганглиев мышечно-кишечного и подслизистого сплетений. На месте ганглиев определяются лишь нервные волокна и мелкие глиальные клетки (СР 4, УД D [1, 25]).
Накопление ацетилхолинэстеразы в слизистой оболочке наряду с отсутствием медиаторов, обеспечивающих тормозящий эффект в кишечной стенке, вызывает стойкий спазм, который служит патогенетическим признаком болезни Гиршпрунга (СР 4, УД D [4, 22]).
Настоящие рекомендации по диагностике и лечению болезни Гиршпрунга у взрослых являются руководством для практических врачей, осуществляющих ведение и лечение таких пациентов. Рекомендации подлежат регулярному пересмотру в соответствии с новыми данными научных исследований в этой области. Представленные рекомендации составлены на основании данных литературы. Они включают следующие разделы: определение и классификация болезни Гиршпрунга, диагностика, хирургическое лечение. Ниже приведены уровни доказательности согласно общепринятой классификации Оксфордского центра доказательной медицины (табл. 14.1).
Валидизация рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей амбулаторного звена. Полученные комментарии тщательно систематизировались и обсуждались на совещаниях экспертной группы.
Болезнь Гиршпрунга у детей
Общая информация
Краткое описание
Болезнь Гиршпрунга – врождённый порок развития толстой кишки характеризующийся отсутствием ганглионарных клеток в интрамуральных нервных сплетениях кишечной стенки части или всей толстой кишки, что ведёт к её функциональной обструкции [1].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Основной жалобой у детей с болезнью Гиршпрунга является отсутствие самостоятельного стула (хронический запор). При любой форме болезни Гиршпрунга с возрастом запор прогрессирует. Особо отчетливо это проявляется при введении прикорма или искусственного вскармливания. Постоянным симптомом болезни Гиршпрунга является метеоризм. По мере хронической задержки кала и газов отмечается расширение сигмовидной, а затем и вышележащих отделов ободочной кишки. Это приводит к увеличению размеров живота, брюшная стенка истончается, становится дряблой («лягушачий живот»), отмечается видимая на глаз перистальтика кишечника. Чем старше ребенок и чем хуже уход за ним, тем раньше и отчетливее нарастают явления хронической каловой интоксикации. Это проявляется нарушением общего состояния, отставанием в физическом развитии. У больных развивается гипотрофия, анемия. Иногда в результате дисбактериоза в слизистой толстой кишки возникают воспалительные изменения, изъязвления. Это приводит к появлению парадоксального поноса.
Частота отдельных симптомов при БГ по А.И. Ленюшкину [2,3].
Болезнь Гиршпрунга — это врожденная патология толстой кишки с недоразвитием или отсутствием нервных сплетений в подслизистом и мышечном слоях всего толстого кишечника или его сегмента. Проявляется хроническими запорами, отсутствием позывов к дефекации, метеоризмом, нелокализованной абдоминальной болью, асимметричной формой живота, интоксикацией. Диагностируется с помощью ирригоскопии, ректороманоскопии, гистологии биоптата толстокишечной стенки, аноректальной манометрии. Лечится хирургическими методами, пациентам рекомендована одномоментная или двухэтапная резекция толстого кишечника с созданием колоректального анастомоза.
МКБ-10
Общие сведения
Аганглиоз толстого кишечника (врожденный мегаколон) — одна из частых аномалий развития пищеварительных органов. По данным наблюдений, распространенность болезни Гиршпрунга в популяции новорожденных составляет от 1:30 000 до 1:2 000. У 90% пациентов заболевание дебютирует до 10-летнего возраста. У мальчиков аномалия выявляется в 4,32 раза чаще, чем у девочек. В 29,0-32,7% случаев патология ассоциирована с другими пороками развития, при этом у 9% больных толстокишечный аганглиоз развивается в рамках синдрома Дауна. Впервые нарушение было описано в трудах датского педиатра Гаральда Гиршпрунга в 1888 году. Актуальность своевременного выявления заболевания обусловлена тяжестью его осложнений.
Причины
Болезнь Гиршпрунга имеет полиэтиологическое происхождение, роль предполагающих и производящих факторов, способствующих развитию аганглиоза толстокишечной стенки, продолжает уточняться. Вероятнее всего, врожденный порок становится результатом критического повреждения генов, регулирующих формирование толстокишечных нервных структур. По мнению специалистов в области практической проктологии, возникновению аномалии Гиршпрунга способствуют:
Патогенез
Развитие болезни Гиршпрунга обусловлено нарушением эмбриогенеза предположительно на 7-12 неделях гестационного срока, когда формируются нервные сплетения Мейснера (в подслизистом слое толстой кишки) и Ауэрбаха (в мышечной оболочке кишечника). Из-за преждевременного прекращения миграции нейробластов или их недостаточной дифференцировки вместо типичных подслизистого и мышечно-кишечного сплетений с ганглиями нейроструктуры кишки представлены отдельными нервными волокнами и глиальными элементами.
Чем раньше завершается миграция нейробластов, тем более протяженным является аганглиозный участок толстокишечной стенки. В слизистом слое накапливается ацетилхолинэстераза, которая вызывает спазм кишки, что является патогномоничным признаком аномалии Гиршпрунга. Из-за тонического спазмирования и отсутствия перистальтики денервированный сегмент становится функциональным препятствием для продвижения каловых масс. Хроническая задержка кишечного содержимого приводит к постоянным запорам и значительному расширению вышележащего отдела кишечника.
Классификация
Систематизация болезни Гиршпрунга проводится с учетом анатомических и клинических критериев. В зависимости от локализации аганглиозного участка различают наиболее распространенную ректосигмодиальную форму заболевания, выявляемую у 70% больных, ректальную (до 25% случаев аномалии), субтотальную (3%), сегментарную (1,5%), тотальную (0,5%). По расположению расширенной кишки выделяют мегаректум, мегасигму, левосторонний, субтотальный и тотальный мегаколон, мегаилеум. При диагностике кишечного аганглиоза Гиршпрунга учитывают особенности клинического течения:
При компенсированном течении самостоятельный стул сохраняется много лет, по мере развития заболевания возникают 3-7-дневные запоры, для разрешения которых требуются слабительные или клизма. У больных с субкомпенсированным состоянием запоры без назначения слабительных и клизм длятся более 7 дней. О декомпенсации болезни свидетельствует отсутствие самостоятельной дефекации и позывов к ней, уплотнение кишечного содержимого и формирование каловых камней, неэффективность консервативных методов опорожнения кишечника.
Симптомы болезни Гиршпрунга
Скорость развития клинической картины заболевания зависит от распространенности поражения кишечника. В большинстве случаев первые признаки возникают сразу после рождения ребенка, но иногда патология протекает малосимптомно, дебют наблюдается уже в подростковом и даже взрослом возрасте. Основное проявление толстокишечного аганглиоза — хронические запоры и отсутствие позывов на дефекацию. У 50% больных отмечается вздутие и боли в абдоминальной полости, которые связаны с задержкой стула.
При длительном течении болезни формируется асимметрия живота и расширение кожной венозной сети. У некоторых пациентов можно заметить активную кишечную перистальтику. При аганглиозе Гиршпрунга зачастую возникают признаки анемии — бледность кожи и слизистых, частые головокружения, снижение работоспособности. Могут отмечаться симптомы общей интоксикации организма: тошнота и рвота, головные боли. Патология иногда сочетается с врожденной гетерохромией (неодинаковой окраской радужки глаз).
Осложнения
В случае аганглиоза Гиршпрунга у больных нарушается переваривание и всасывание питательных веществ, что в комбинации со снижением аппетита приводит к резкой гипотрофии вплоть до кахексии. Зачастую обнаруживается железодефицитная анемия. У детей наблюдается отставание в росте и физическом развитии. Длительный застой кала в кишке провоцирует дисбактериоз, воспалительные изменения слизистой оболочки, что может проявляться парадоксальными поносами.
Наиболее опасные осложнения болезни Гиршпрунга — кишечная непроходимость, пролежень стенки каловым камнем и перфорация кишки. Возможно возникновение токсического мегаколона, для которого характерно расширение проксимального отдела кишечника и избыточный рост патогенной бактериальной флоры. Это состояние часто приводит к перитониту и сепсису вследствие проникновения кишечных бактерий через патологически измененную стенку кишечника. В таком случае возникают резкие разлитые боли в животе, многократная рвота, фебрильная лихорадка.
Диагностика
Заподозрить болезнь Гиршпрунга можно при наличии характерных физикальных признаков (пальпации тестоватой «опухоли» и появлении «симптома глины» — четко определяемых через переднюю стенку живота следов сдавления толстой кишки пальцами). Диагностический поиск предполагает проведение комплексного лабораторно-инструментального обследования больного, позволяющего верифицировать диагноз. Наиболее информативными в диагностике аганглиоза являются:
Изменения в клиническом анализе крови (лейкоцитоз, повышение СОЭ, токсическая зернистость нейтрофилов) возникают в случае осложненного варианта болезни. В биохимическом анализе крови наблюдается гипоальбуминемия, диспротеинемия. При наличии у пациента парадоксальных поносов проводят бактериологическое исследование кала для выделения патогенных возбудителей.
Аганглиоз Гиршпрунга, прежде всего, необходимо дифференцировать с идиопатическим мегаколоном. Основным диагностическим критерием является отсутствие в биоптатах кишечника подслизистых и межмышечных нервных ганглиев. Обращают внимание на анамнез (начало болезни в раннем детском возрасте), данные исследования активности АХЭ и аноректальной манометрии. Для консультации пациентов кроме специалиста-проктолога по показаниям привлекают инфекциониста, хирурга.
Лечение болезни Гиршпрунга
Пациентам с подтвержденным диагнозом рекомендована операция, направленная на восстановление кишечной проходимости за счет удаление денервированного участка. Консервативные методы (коррекция метаболических расстройств, устранение запоров с помощью очистительных, гипертонических и сифонных клизм) применяют на этапе диагностики и предоперационной подготовки. При затягивании консервативной терапии мегаколон прогрессирует, состояние пациента ухудшается, возрастает риск послеоперационных осложнений.
При выборе объема и техники хирургического вмешательства учитывают протяженность аганглиозного сегмента, степень престенотического расширения, возраст больного. В ходе полостной операции производится резекция денервированного участка и патологически измененной расширенной части кишки, создается колоректальный анастомоз. С учетом выбранной техники хирургического лечения патологии Гиршпрунга возможны два подхода к проведению плановых вмешательств:
Экстренно или срочно операция производится при возникновении острой кишечной непроходимости, перфорации кишечника, пролежне стенки кишки каловым камнем. Вмешательство выполняется в объеме резекции сигмовидной кишки, левосторонней гемиколэктомии, колопроктэктомии с наложением колостомы или илеостомы. В дальнейшем пассаж кишечного содержимого восстанавливается хирургическими методами. Диспансерный клинический осмотр прооперированных больных проводится еженедельно в течение месяца после операции, ежеквартально в течение года и ежегодно на протяжении 3-х лет.
Прогноз и профилактика
Исход болезни Гиршпрунга зависит от времени ее выявления и степени поражения нервных ганглиев кишечника. Прогноз относительно благоприятный в случае ранней постановки диагноза и проведения хирургической коррекции. При отсутствии лечения младенческая летальность в первые месяцы жизни достигает 80%. Из-за врожденного характера патологии меры специфической профилактики не разработаны. При появлении первых признаков болезни необходимо немедленно обратиться к врачу, чтобы избежать развития тяжелых осложнений.
Болезнь Гиршпрунга (Q43.1)
Врожденный (аганглиозный) мегаколон
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Болезнь Гиршпрунга у детей
Общая информация
Краткое описание
Общероссийская общественная организация «Российская Ассоциация детских хирургов»
Клинические рекомендации
БОЛЕЗНЬ ГИРШПРУНГА У ДЕТЕЙ
Год утверждения (частота пересмотра): 2019 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
При любой форме БГ в описательной части целесообразно указывать уровень распространения аганглиоза. Существование ультракороткой формы БГ является сомнительным и выделение ее как самостоятельной нозологической единицы в настоящее время нецелесообразно.
В отечественных учебниках по проктологии представлены классификации, сыгравшие важную роль на этапах изучения течения заболевания и освоения хирургических методов его лечения. Предложенные авторами различные формы проявления и стадии течения БГ были связаны, прежде всего, с поздней диагностикой заболевания и другими подходами к срокам и этапности хирургического лечения. Тем не менее, знание этих классификаций необходимо для понимания возможных изменений в состоянии ребенка при поздней диагностике БГ.
| Острое течение | Подострое течение | Хроническое течение |
| После рождения развивается непроходимость кишечника: задержка мекония и газов, срыгивание, рвота, вздутие живота. Клизмы малоэффективны, газы не отходят. Состояние ребенка быстро ухудшается | После рождения задержка стула разрешается очистительными клизмами, но к 3-6 месяцам запор становится упорным, газы не отходят, может развиться кишечная непроходимость | Проявляется обычно после 5-6 месяцев. На фоне выполнения клизм отмечается самостоятельный стул («светлые» промежутки) Слабительные средства не эффективны. В толстой кишки формируются каловые камни. Общее состояние детей страдает мало. |
Этиология и патогенез
Эпидемиология
Частота заболевания в России до настоящего времени не уточнена. По данным Росстата частота впервые выявленных всех врожденных пороков развития (ВПР) у детей до 14 лет в 2015 году составила 277,9 тысяч (1154,8 на 100 тысяч детей) [3]. БГ не входит в перечень 21 нозологии (ВПР) обязательного учета в Российской Федерации, поэтому уточнить истинную частоту заболевания в настоящее время не представляется возможным. Отечественными коллегами представлены цифры по отдельным регионам. В Москве ежегодно оперируют 150 детей с болезнью Гиршпрунга [4]. По данным зарубежной литературы частота порока составляет 1 : 4,417; 1 : 5000 живорожденных, у мальчиков в четыре раза чаще, чем у девочек [5, 6]. По данным Европейской ассоциации регистров врожденных пороков развития (2011-2015 гг.) частота БГ составляет 404 на 10000 живорожденных [7].
Диагностика
Диагностика
Клинические признаки БГ представлены в таблице
Чаще ГАЭК проявляется:
— тяжелой диареей
— нарушением периферического кровообращения
— летаргией
— дилатацией кишечных петель (Frykman, P. K., Kim, S., Wester, T., Nordenskjöld, A., Kawaguchi, A., Hui, T. T. & HAEC Collaborative Research Group. (2018). Critical evaluation of the Hirschsprung-associated enterocolitis (HAEC) score: A multicenter study of 116 children with Hirschsprung disease. Journal of pediatric surgery, 53(4), 708-717)
Причина возникновения до конца не изучена, состояние зачастую требует интенсивной терапии, перевода ребенка на полное или частичное парентеральное питание, декомпрессии кишечника [4].
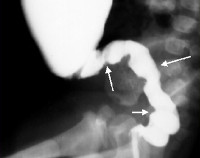
Рисунок 1
Ирригограмма с сульфатом бария (боковая проекция, заполнение) ребенка 8 месяцев с короткой формой БГ
1. зона относительного сужения кишки (аганглиоз)
2. «Переходная» зона
3. Расширенные вышележащие отделы кишки
Оценка метода исследования [13]:
-чувствительность 91 %
-специфичность 94 %
Остальные маркеры, такие как S100, нейрон-специфическая енолаза, синптофизин и др. не показывают высокой точности диагностики и возможность их применения исследуется в настоящее время. Интраоперационная биопсия для уточнения зоны резекции и состояния нервного аппарата низводимой кишки предпочтительна, однако требует соответствующей координации работы операционного и патологоанатомического блоков лечебной организации.
В диагностике БГ возможно исследование слизистой оболочки на предмет гипертрофии АХЭ-положительных нервных волокон и повышение активности АХЭ в мышечной и собственной пластинках слизистой оболочки [15]. Однако полученные данные являются косвенными, в связи с чем биопсия только слизистой оболочки кишки (например, при эндоскопии) не рекомендована. Рекомендуемая толщина подслизистого слоя должна быть не менее 1/3 биоптата. В случае отсутствия подслизистого слоя в материале требуется повторение биопсии [5].
Биопсия с захватом подслизистого слоя (щипковая, аспирационная биопсия) является альтернативой полнослойной биопсии, но предназначена в основном для имуногистохимических исследований и мало применима при классической окраске гематоксилин-эозином. [16].
Межмышечное ганглионарное сплетение может быть визуализировано только при полнослойной биопсии. При щипковой биопсии с захватом подслизистого слоя при наличии хотя бы одного ганглия в подслизистом сплетении диагноз аганглиоз не может быть поставлен [17].
Исследования биоптатов с захватом подслизистого слоя включает оценку сплетений Мейсснера на предмет количества ганглиев и АХЭ-позитивные нервные волокна. БГ может быть установлена при обнаружении гипертрофии нервных волокон в мышечной пластинке слизистой оболочки кишки у новорожденного и в собственной пластинке слизистой у детей старше 3 месяцев.
Тест на активность тканевой АХЭ применим только при биопсии прямой и сигмовидной кишок, так как активность парасиматичеких волокон S2-S4 уменьшается в проксимальных отделах и отсутствует выше левого угла colon.
Лечение
Лечение
Уровень убедительности рекомендаций I (уровень достоверности доказательств – А)
Комментарий. Хирургическое лечение детей с БГ с первой операции экстраректальной ректосигмоидэктомии с первичным анастомозом O. Swenson претерпело изменения 20. Основными радикальными оперативными вмешательствами являются классические операции Свенсона, Соаве и Дюамеля, суть которых состоит в резекции аганглионарного участка кишки с лапаротомией и восстановлении непрерывности кишки. Возможно формирование колоректального анастомоза отсрочено (методика А.И. Ленюшкина). В настоящее время используют миниинвазивные варианты хирургического лечения – трансанальную методику Де ла Торре-Мандрагон-Ортега, трансанальную методику Свенсона и лапароскопическую методику Джорджсона. Рекомендовано владеть несколькими методиками операций, выбирая метод индивидуально для каждого ребенка. Если детские хирурги не обладают достаточным опытом или обеспечением для проведения хирургического лечения БГ, ребенок должен быть направлен в медицинскую организацию третьего уровня. При невозможности своевременной транспортировки пациента и риске развития осложнений БГ рекомендовано наложение кишечной стомы.
Показания для наложения превентивной кишечной стомы:
— тяжелое состояние ребенка, декомпенсация функции ЖКТ
— невозможность точно определить «переходную» зону
— невозможность адекватно подготовить кишечник для радикальной операции
— отсутствие достаточного опыта радикальных операций в медицинской организации.
Наложение колостомы (энтеростомы) осуществляется на участок здоровой кишки выше переходной зоны, возможно использование предварительной лапароскопии для ревизии брюшной полости.
Используют технику петлевой или раздельной колостомии (энтеростомии) с обязательным выведением дистального сегмента кишки. Полнослойная биопсия приводящего и отводящего отдела должна быть выполнена в обязательном порядке для морфологического подтверждения диагноза и оценки состояния интактной кишки. При трудно различимой «переходной» зоне (например, у новорождённых детей) хорошая функция стомы после операции может косвенно демонстрировать правильность выбора уровня будущей резекции. В случае слишком «низкого» наложения стомы и выведения аганглионарного участка после операции отмечается обструктивный синдром, стома нередко стенозируется, требуется повторная операция и стомирование проксимального участка кишки.
Радикальное вмешательство выполняется по стабилизации состоянии ребенка. При тотальных формах БГ и формировании илеоректального анастомоза в большинстве случаев выполняют «защитную» илеостомию.
Нередко классическая БГ сочетается с нейрональной дисплазией кишки выше зоны аганглиоза (патология подслизистых мейсснеровских сплетений). Данный диагноз подтверждается при гистологическом исследовании приводящего сегмента стомы. Тактика при нейрональной дисплазии не разработана и должна быть ориентирована на функцию кишки [24].
Принципы основных видов операций при БГ:
В настоящее время с учетом данных мультицентровых исследований, систематических обзоров и метаанализа
Медицинская реабилитация
Реабилитация
Реабилитация детей с БГ после операции составляет важную часть комплексного лечения и зачастую требует индивидуального подхода, так как неудовлетворительные функциональные результаты и снижение качества жизни пациентов до сих пор нередки как в России, так и за рубежом [4]
Таблица Данные метаанализа 16 валидных исследований, 820 пациентов, оценка отдаленных результатов от 6 месяцев до 6 лет после операции) (Пури 2016)
| Осложнение | ЛА операция Свенсона | ЛА операция Соаве | ЛА операция Дюамеля |
| Недержание кала | 3,8% | 81,1% | 15,1% |
| Запор | 7,2% | 25,7% | 67% |
В разграничении причин сохраняющегося запора следует выделять: возможное наличие стеноза или стриктуры колоректального анастомоза, остаточную зону аганглиоза, гипертонус внутреннего анального сфинктера и/или ахалазию, нарушение моторики низведенных отделов кишки (в том числе на фоне дисганглиоза), функциональные нарушения дефекации [26].
Информация
Источники и литература
Информация
болезнь Гиршпрунга
дети
аганглиоз кишечника
Список сокращений
Приложение А1. Состав Рабочей группы
Члены Рабочей группы не имеют конфликта интересов
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций
1. врачи-детские хирурги
2. врачи-педиатры
Класс рекомендаций
Таблица П1 Уровни убедительности рекомендаций
| I | Доказательства и/или общее согласие, что данные методы диагностики/лечения – благоприятные, полезные и эффективные |
| II | Доказательства противоречивы и/или противоположные мнения относительно полезности/эффективности лечения |
| IIа | Большинство доказательств/мнений в пользу полезности/ эффективности. |
| IIб | Полезность/эффективность не имеют достаточных доказательств/ определенного мнения. |
| III | Доказательства и/или общее согласие свидетельствует о том, что лечение не является полезным/эффективным и, в некоторых случаях, может быть вредным. |
Таблица П2
Уровни достоверности доказательств
| А | Доказательства основаны на данных многих рандомизированных клинических исследований или мета-анализов. |
| В | Доказательства основаны на данных одного рандомизированного клинического исследования или многих нерандомизированных исследований. |
| С | Согласованные мнения экспертов и/или немногочисленные исследования, ретроспективные исследования, регистры |
Приложение Б. Алгоритмы ведения пациента