Болезнь Фабри
Болезнь Фабри – наследственное заболевание, при котором дефект в структуре генов обуславливает недостаточную активность или отсутствие фермента α-галактозидазы A, накопление в органах промежуточных продуктов липидного обмена. Симптоматика включает боли в конечностях, уменьшение потоотделения, депрессию, быструю утомляемость, почечную и сердечную недостаточность, острые нарушения мозгового кровообращения. Для диагностики используется исследование активности фермента и количества гликосфинголипидов в крови и тканях, секвенирование генетического материала. Лечение основано на ферментозаместительной терапии.
МКБ-10
Общие сведения
Болезнь Фабри получила свое название по фамилии немецкого врача-дерматолога Джона Фабри, который в 1898 году подробно описал симптомы патологии у мальчика 13 лет. В это же время схожий клинический случай был выявлен врачом-дерматологом из Великобритании Вильямом Андерсеном, поэтому заболевание имеет другое распространенное название – болезнь Андерсона-Фабри. Менее известные синонимы – церамидтригексозидоз, диффузная универсальная ангиокератома, наследственный дистонический липидоз. Эпидемиология зависит от расовой и этнической принадлежности, составляет 1 случай на 40-120 тыс. новорожденных. Наиболее высокая распространенность определяется в США.
Причины
Заболевание обусловлено мутацией гена GLA, который кодирует структуру фермента альфа-галактозидазы А, участвующего в расщеплении гликосфинголипидов. Ген локализован на длинном плече Xq 22.1 хромосомы. Полипептидная структура фермента состоит из 429 остатков аминокислот, наличие и порядок расположения которых определяются 1290 парами оснований гена. В результате научных исследований выявлено 599 вариантов мутаций и полиморфизмов гена, которые изменяют стабильность и активность галактозидазы. Самые распространенные причинные мутации – миссенс и нонсенс, на их долю приходится до 93% случаев болезни.
Механизм наследования патологии определен как рецессивный X-сцепленный, но продолжает изучаться. У гемизиготных мужчин присутствует единственная мутантная X-хромосома. Такой набор представляет классический фенотип заболевания. Больные мужчины способны передать мутацию только дочерям, сыновья остаются здоровыми. Дочери, получившие измененные гены от родителя, являются гетерозиготными и, согласно закону рецессивного наследования, должны оставаться клинически здоровыми – носителями. Вероятность передачи патологического аллеля от матери детям обоих полов составляет 50%.
В ходе клинических исследований установлено, что у большинства женщин с рецессивным мутантным геном болезнь проявляется симптомами умеренной выраженности, имеет позднее начало и медленное прогрессирование. У части пациенток выявляются тяжелые проявления патологии, которые требуют неотложной медицинской помощи. Причины развития тяжелых форм заболевания у гетерозиготных женщин остаются неизвестными. Возможно существование феномена инактивации нормальной X-хромосомы.
Патогенез
Патогенетическая основа болезни – дефицит альфа-галактозы А. В норме этот фермент расщепляет терминальные гликолипиды а-галактозила. При ферментной недостаточности в клеточных лизосомах накапливаются промежуточные продукты обмена – тригексозилцерамид и дигалактозилцерамид. Содержание церамид-тригекосзида значительно увеличивается в эндотелиальных и гладкомышечных клетках сосудов, в эпителиальных и перителиальных клетках многих органов. Молекулы дигалактозил-церамида концентрируются в почках, камерах сердца, ЦНС.
Таким образом, основой патогенеза является нарушение метаболизма мембранных гликосфинголипидов. Их депонирование усиливается при повышенном уровне циркулирующих липидов, поступающих в мембраны методом активного всасывания и диффузии. Основные симптомы заболевания обусловлены скоплением продуктов обмена сфинголипидов в малых и крупных сосудах, включают боль в руках и ногах, приступы лихорадки, пурпурные кожные высыпания. Патологические процессы развиваются постепенно, полиморфная клиническая картина зачастую наблюдается у подростков и детей, у взрослых в большей степени поражается один орган.
Классификация
Поскольку патология является генетической, ее начало приходится еще на внутриутробный период. Из-за относительно медленного прогрессирования симптоматика проявляется гораздо позже – к 6-12 или даже к 30 годам. С учетом времени дебюта заболевания и характера поражения внутренних органов выделяют две формы болезни:
Симптомы болезни Фабри
Наиболее частый начальный симптом, который выявляется у 70-80% больных с классическим вариантом патологии – акропарестезии (невропатические боли). Они локализуются в дистальных отделах ступней и ладоней, отличаются высокой интенсивностью и продолжительностью, по характеру – жгучие, колющие, изнуряющие. Бывают хроническими и кризовыми. Хронические боли постоянные, но имеют среднюю интенсивность. Кризы Фабри длятся несколько часов или суток, представляют собой быстро нарастающие болевые приступы, сопровождающиеся гипертермией.
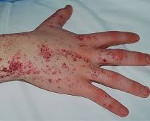
У значительной части больных наблюдается гипогидроз и ангидроз – снижение или полное отсутствие потоотделения. Пациенты плохо переносят жару, часто перегреваются (например, при кризовых болях). Ухудшается работоспособность, снижается толерантность к физическим нагрузкам. Занятия спортом и физический труд провоцируют усиление болей и перегрев тела. Характерный внешний признак болезни – ангиокератомы, мелкие безболезненные папулы красновато-фиолетового цвета, которые располагаются скоплениями на коже. Чаще всего поражается область губ, пальцы рук и ног, гениталии.
Сердечно-сосудистая симптоматика включает аритмии, артериальную гипертензию, гипертрофическую кардиомиопатию. Подростки страдают от приступов гипертензии. Взрослые пациенты испытывают болевые ощущения в области грудной клетки, головокружения, учащенное сердцебиение и одышку, падают в обмороки. Повреждение почек на начальной стадии протекает бессимптомно. При длительном течении болезни снижается фильтрационная и концентрационная функция почек, обращение за врачебной помощью часто происходит уже при хронической почечной недостаточности, требующей проведения гемодиализа.
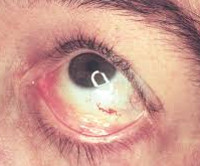
Неврологические симптомы более свойственны взрослым. Типичны головные боли, головокружения. Скопление продуктов метаболизма липидов в сосудах становится причиной нарушения кровообращения в головном мозге. Возникают транзиторные ишемические атаки и инсульты. Офтальмологические расстройства имеют специфические особенности. Наиболее распространенными являются вортексная кератопатия у детей и помутнение хрусталика (двусторонняя передняя и радиальная задняя катаракта) у лиц старшего возраста. Возможно образование конъюнктивальных аневризм, отек сетчатки глаза или папиллоэдема, оптический неврит с выпадением полей зрения, центральными скотомами. Изменения слуха представлены звоном в ушах и ухудшением восприятия звуков. В психоэмоциональной сфере больных преобладают депрессия и тревога.
Осложнения
Нейропатические боли при болезни Фабри с трудом купируются обезболивающими препаратами, поэтому становятся причиной депрессии, низкой мотивации к учебе, профессиональной деятельности и иной социальной активности. В тяжелых случаях акропарестезии провоцируются минимальной физической нагрузкой или умственным переутомлением. В итоге дети и подростки переходят на домашнее обучение, что сопровождается сужением круга друзей, формированием ощущения изолированности. Пациенты находятся в группе риска по совершению суицидальных попыток. Почечные, сердечно-сосудистые и цереброваскулярные осложнения могут привести к инвалидизации, смерти.
Диагностика
При подозрении на болезнь Фабри обследование пациента проводится врачами нескольких специальностей: неврологом, кардиологом, дерматологом, генетиком. Диагноз устанавливают на основе типичных клинических проявлений, отягощенного семейного анамнеза, а также по данным лабораторной и инструментальной диагностики. Болезнь Фабри важно дифференцировать с коллагенозами, фибромиалгиями, болезнью Рейно. Специфические методы исследования включают:
Лечение болезни Фабри
Единственным эффективным методом борьбы с заболеванием является ферментозаместительная терапия. С начала 2000-х годов лечение проводится рекомбинантными препаратами α-галактозы A. Своевременная медикаментозная терапия позволяет снизить выраженность невропатических болей, уменьшить выраженность гипертрофии левого сердечного желудочка, восстановить функциональность почек. Для скорейшего улучшения самочувствия больных применяются симптоматические средства. Парестезии и боли купируются антиконвульсантами, местными средствами с лидокаином.
При недостаточности функций почек и артериальной гипертонии назначаются ингибиторы АПФ, блокаторы АТ1-рецепторов, гемодиализ. Для профилактики тромбозов и инсультов используются антиагреганты, при тахикардии – антиаритмические препараты. Методы лечения продолжают разрабатываться. В настоящее время потенциально успешным считается направление генной инженерии. Предполагается, что вскоре станет возможным внедрение в клетки человеческого организма структурно правильного гена, задающего производство альфа субъединицы галактозидазы A.
Прогноз и профилактика
Своевременное начало терапии обеспечивает благоприятное течение болезни: симптомы купируются полностью либо остаются слабовыраженными, качество жизни пациентов повышается, женщины становятся способными зачать и выносить ребенка. Без лечения средняя продолжительность жизни мужчин составляет 40-60 лет, женщин – 40-70 лет. Профилактические меры заключаются в выявлении носительства мутации, медико-генетическом консультировании пар, в которых имеется партнер с подтвержденным диагнозом или отягощенным семейным анамнезом. При наступлении беременности таким парам необходимо проведение преимплантационной и пренатальной диагностики.
Болезнь Фабри
Общая информация
Краткое описание
Определение: Болезнь Фабри – прогрессирующее мультиорганное, мультисистемное, Х-сцепленное заболевание, опосредованное мутацией гена лизосомального фермента α-галактозидазы А (α-ГА) [1]
Ген GLA, кодирующий α-галактозидазы А (α-ГА), картирован на Х-хромосоме, на длинном плече Хq22. Тип наследования – Х – сцепленный рецессивный.
Название протокола: Болезнь Фабри.
Код протокола:
Код(ы) МКБ-10:
Е 75.2 Болезнь Фабри
Сокращения, используемые в протоколе:
| α-ГА – α-галактозидазы А Gb3 – глоботриаозилцерамид БФ – болезнь Фабри ЖКТ – желудочно-кишечный тракт ОАК – общий анализ крови ОАМ – общий анализ мочи МРТ – магниторезонансная томография УЗИ – ультразвуковое исследование УД – уровень доказательности УЗДГ – ультразвуковая допплерография ФЗТ – ферментозаместительная терапия ЭКГ – электрокардиограмма ЭНМГ – электронейромиография ЭхоКГ – эхокардиография |
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: дети, взрослые с болезнью Фабри.
Пользователи протокола: врачи общей практики, педиатры, терапевты, невропатологи, психиатры, генетики, дерматовенерологи, физиотерапевты, врачи функциональной диагностики, врачи скорой неотложной помощи, социальный работник.
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК (развернутый);
· ОАМ;
· ЭКГ;
· Осмотр кожи с целью выявления ангиокератомы;
· ЭНМГ;
· БАК;
· измерение активности фермента α-галактозидаза А в сухих пятнах крови методом тандемной масс-спектрометрии или методом флуориметрии;
· коагулограмма;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· УЗИ почек;
· УЗДГ сосудов почек;
· УЗДГ сосудов головного мозга.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· полисомнография – выявление расстройств дыхания во время сна;
· аудиография – определение остроты слуха;
· определение в осадке мочи Gb3.
· гистология/гистохимия – отложение GL 3 в эндотелии сосудов мелкого и среднего калибра сердца, почек, головного мозга;
· содержание в сыворотке крови холестерина, общего холестерина, триглицериды, липопротеины высокой плотности, креатинина;
· определение клиренса креатинина.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор анамнеза, физикальный осмотр;
· определение сердечной патологии (пульсоксиметрия, АД, ЧСС, ЭКГ, спирометрия);
· сердечно-легочная реанимация.
Диагностические критерии постановки диагноза:
Жалобы на [2,4,14,15,18]:
Боли, жгучие, выраженные, приступообразные в ладонях, стопах; нарушение чувствительности в дистальных отделах чувствительности; очаговые неврологические синдромы, аритмия сердца, головные боли, головокружение, почечная патология.
Анамнез:[14,15,18]
· данные семейного анамнеза о наличие родственников (мужчин, женщин), сибсов со сходными клиническими проявлениями;
· хронические жгучие боли, сенсорные расстройства;
· приступы сильной боли (кризы Фабри) в дистальных отделах ног, подошве, провоцируются стрессом, физической нагрузкой, сменой температуры;
· наличие кожного синдрома – ангиокератомы в области живота, бедер, ягодиц;
· нарушение мозгового кровообращения – ТИА, ишемический инсульт;
· патология почек;
· патология сердца;
· депрессия.
Физикальное обследование:
Инструментальные исследования [14]:
· ЭКГ – укорочение интервала РR, нарушение проводимости, аритмия.
· Суточный мониторинг ЭКГ (выявление аритмии).
· ЭхоКГ – увеличение левого желудочка, дисфункция аортального, митрального клапанов за счет утолщения створок, пролапс митрального клапана, утолщение межжелудочковой перегородки.
· аудиография – снижение остроты слуха;
· вызванные зрительные потенциалы – увеличение латентности и/или снижение амплитуды компонента Р100;
· исследование при помощи щелевой лампы (помутнение роговицы сornea verticillata);
· вызванные слуховые потенциалы – снижение амплитуды компонентов и/или увеличение межпиковых интервалов;
· МРТ головного мозга – внутренняя гидроцефалия, открытая; инфаркты мозга; кровоизлияния; неспецифические изменения серого и белого вещества; сосудистые мальформации (долихоэктазия).
· МРТ головного мозга в сосудистом режиме – мальформации сосудов;
· УЗДГ сосудов головного мозга – утолщение внутренней и средней оболочки общей сонной артерии.
Показания для консультации узких специалистов [14]:
· Консультация генетика (подтверждение диагноза, генотипирование);
· Консультация невролога (оценка неврологического статуса, нервно-психического статуса);
· Консультация нефролога (диагностика патологии почек);
· Консультация кардиолога (диагностика патологии сердечно-сосудистой системы);
· Консультация дерматолога (диагностика ангиокератомы);
· Консультация психотерапевта/психолога (диагностика депрессии, профилактика суицида, коррекция психологических проблем);
· Консультация гастроэнтеролога (коррекция нарушений желудочно-кишечного тракта);
· Консультация офтальмолога (оценка состояния передних сред глаза, определение остроты зрения);
· Консультация сурдолога (исключение нарушения остроты слуха);
· Консультация радиолога (анализ);
· Консультация физиотерапевта (определение методов физиотерапевтического лечения).
Дифференциальный диагноз
| Общие признаки | Нозологические формы |
| Ангиокератомы | геморрагическая телеангиэктазия Рандю-Ослера; ангиокератома Фордайса, Мибелли, ограниченная невиформная ангиокератома; болезнь Шиндлера, фукозидоз, сиалидоз |
| Кризы Фабри | ревматическая лихорадка, ревматоидный артрит, болезнь Рейно, эритромиалгия, «боли роста» |
| Почечная патология (изолированное поражение) | хронический латентный гломерулонефрит, интерстициальный нефрит |
| Патология сердечно-сосудистой системы | кардиомегалия, аритмия неясного происхождения |
| Патология ЖКТ | употребление лекарственных препаратов (группа хлороквинов, амиодарон) |
| Офтальмологические нарушения | употребление лекарственных препаратов (группа хлороквинов, амиодарон) |
| Гипертония | эндокринные заболевания, феохромацитома, синдром Крона |
Лечение
[2,14,15,18-22]:
· уменьшить скорость прогрессирования заболевания;
· улучшить качество жизни пациента;
· купирование болевого синдрома;
· купирование симптомов патологии сердца;
· купирование симптомов патологии ЖКТ;
· профилактика инсульта;
· профилактика развития терминальной стадии хронической почечной недостаточности.
Тактика лечения:
Немедикаментозное лечение [2,14]:
· Режим дня;
· Диета с ограничением поваренной соли, животных жиров, жидкости;
· Профилактика стрессов, смены температуры, физической работы.
Медикаментозное лечение [2,14,15,18-22]:
На уровне стационарной помощи – первично для подбора скорости введения препарата, оценки переносимости и наличия побочных эффектов:
Агалсидаза бета, лиофилизат для приготовления раствора для инфузий, 5мг и 35 мг. Вводят внутривенно в дозе 1,0 мг/кг веса каждые 2 недели, пожизненно; (УД – В)
Агалсидаза альфа, концентрат для приготовления раствора для инфузий 1 мг/мл; флакон 3,5 мл. Вводят внутривенно в дозе 0,2 мг/кг веса каждые 2 недели, пожизненно. (УД – В)
На уровне ПМСП:
Агалсидаза бета, лиофилизат для приготовления раствора для инфузий, 5мг и 35 мг. Вводят внутривенно в дозе 1,0 мг/кг веса каждые 2 недели, пожизненно; (УД – В)
Агалсидаза альфа, концентрат для приготовления раствора для инфузий 1 мг/мл; флакон 3,5 мл. Вводят внутривенно в дозе 0,2 мг/кг веса каждые 2 недели, пожизненно. (УД – В)
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Перечень основных лекарственных средств с указанием формы выпуска (имеющих 100% вероятность применения);
Перечень дополнительных лекарственных средств с указанием формы выпуска (менее 100% вероятности применения).
Анальгетики:
· ибупрофен, таблетки по 200мг, 400 мг. Внутрь по 200-400 мг 2-3 раза в день,1-2 недели;
· диклофенак, раствор для инъекций 2,5% в ампулах 3 мл. По 75 мг в/м, 1-2 раза в день, 2 дня с переходом на прием вовнутрь;
· габапентин капсулы 400 мг. Внутрь по 100-1200 мг 3 раза в день, 2-4 недели;
· кетопрофен, трансдермальный пластырь 30 мг. Местно, 2 недели;
Сосудистая терапия:
· ксантинола никотинат 15% по 2 мл внутривенно, внутримышечно. По 1-4 мл в/м, по схеме: 1,0-2,0-3,0-4,0 мл 1 раз в день, в/м, до 10-15 инъекций.
Антигипертензивная терапия:
· лизиноприл, таблетки 10 мг, 20 мг. Внутрь по 10 мг 1 раз в день, 1-2 месяца;
· небиволол, таблетки 5 мг. Внутрь по 5 мг 1 раз в день, 1-2 месяца
Диуретические препараты:
· спиронолактон, таблетки 25мг, 50 мг. Внутрь 25-50 мг 1-4 раза в сутки, 1-3 дня;
Медикаментозное лечение, оказываемое на стационарном уровне:
Перечень основных лекарственных средств с указанием формы выпуска (имеющих 100% вероятность применения);
Агалсидаза бета, лиофилизат для приготовления раствора для инфузий, 5мг и 35 мг. Вводят внутривенно в дозе 1,0 мг/кг веса каждые 2 недели, пожизненно;
Агалсидаза альфа, концентрат для приготовления раствора для инфузий 1 мг/мл; флакон 3,5 мл. Вводят внутривенно в дозе 0,2 мг/кг веса каждые 2 недели, пожизненно.
Перечень дополнительных лекарственных средств с указанием формы выпуска (менее 100% вероятности применения).
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
· фуросемид 10 мг/мл. В/м по 10 мг в/м;
· нимодипин таблетки 10мг. Под язык 10 мг;
· диазепам раствор для инъекций 10 мг/2 мл. В/м по 10 мг при судорогах;
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне:
· физическая реабилитация, включает методы физиотерапии, лечебной гимнастики, дыхательной гимнастики, массаж;
· психическая реабилитация включает психотерапию, психоанализ, психологическую адаптацию, трудотерапию, терапию средой;
· диализ при хронической почечной недостаточности;
· социальная адаптация;
· паллиативная помощь.
Другие виды, оказываемые на стационарном уровне:
· диализ при хронической почечной недостаточности;
· лечебная физкультура.
· физиотерапия;
Другие виды лечения, оказываемые на этапе скорой медицинской помощи: не проводятся.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях:
· удаление ангиокератомы;
· хирургическое лечение катаракты;
· имплантация водителя (пейсмекера) ритма сердца;
· трансплантация почки при терминальной стадии хронической почечной недостаточности.
Дальнейшее ведение:
· пожизненная ФЗТ;
· динамический контроль 1 раз в 3 месяца:
при типичной форме БФ – невропатолога, кардиолога, нефролога, терапевта;
при атипичной – невропатолога и/или кардиолога и/или нефролога и/или офтальмолога и/или терапевта и/или врача общей практики;
· контроль эффективности лечения по шкалам: оценка чувствительности; шкала боли (цифровая шкала боли, визуальная аналоговая шкала); опросник качества жизни SF-36; индекса оценки тяжести Майнц (MSSI).
· паллиативная помощь.
Индикаторы эффективности лечения.
· улучшение качества жизни;
· купирование/уменьшение выраженности болевого синдрома;
· улучшение/стабилизация сенсорных функций;
· улучшение/стабилизация сердечно-сосудистой патологии;
· улучшение/стабилизация почечной патологии;
· улучшение/стабилизация функции дыхания;
· стабилизация показателей АД;
· уменьшение скорости прогрессирования заболевания.
Препараты (действующие вещества), применяющиеся при лечении
| Агалсидаза альфа (Agalsidase alfa) |
| Агалсидаза бета (Agalsidase beta) |
| Аторвастатин (Atorvastatin) |
| Ацетилсалициловая кислота (Acetylsalicylic acid) |
| Бисопролол (Bisoprolol) |
| Вальпроевая кислота (Valproic Acid) |
| Винпоцетин (Vinpocetine) |
| Габапентин (Gabapentin) |
| Гидрохлоротиазид (Hydrochlorothiazide) |
| Гинкго Билоба (Ginkgo Biloba) |
| Диазепам (Diazepam) |
| Диклофенак (Diclofenac) |
| Дулоксетин (Duloxetine) |
| Ибупрофен (Ibuprofen) |
| Карбамазепин (Carbamazepine) |
| Карведилол (Carvedilol) |
| Кетопрофен (Ketoprofen) |
| Клопидогрел (Clopidogrel) |
| Ксантинола никотинат (Ksantinola nicotinate) |
| Ламотриджин (Lamotrigine) |
| Левокарнитин (Levocarnitine) |
| Лизиноприл (Lisinopril) |
| Лорноксикам (Lornoxicam) |
| Небиволол (Nebivolol) |
| Нимодипин (Nimodipine) |
| Нифедипин (Nifedipine) |
| Пирацетам (Pyracetam) |
| Прегабалин (Pregabalin) |
| Рамиприл (Ramipril) |
| Симвастатин (Simvastatin) |
| Спиронолактон (Spironolactone) |
| Тетраметилтетраазабициклооктандион (мебикар) (Tetramethyltetraazabicyclooctandione) |
| Фенотропил (Phenotropil) |
| Фуросемид (Furosemide) |
| Эналаприл (Enalapril) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации**
Показания для экстренной госпитализации:
· болевой криз (кризы Фабри);
· транзиторная ишемическая атака;
· почечная недостаточность;
· инфаркт миокарда;
· инсульт ишемический/геморрагический;
· повышение артериального давления;
· сердечная аритмия.
Показания для плановой госпитализации [14]:
· болевой синдром (кризы Фабри);
· очаговые неврологические синдромы;
· нарушения функции почек;
· нарушение функций сердца;
· повышение артериального давления;
· снижение остроты зрения;
· снижение остроты слуха;
· динамический контроль на фоне ФЗТ.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола:
1) Мухамбетова Гульнар Амерзаевна – кандидат медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», профессор кафедры нервных болезней, врач высшей категории по специальности «Невропатология», «Невропатология, детская»
2) Шарипова Майра Набимуратовна – доктор медицинских наук РГКП «Научный центр педиатрии и детской хирургии», заместитель директора по науке
3) Адамова Гаухар Сармантаевна – кандидат медицинских наук, АО «Научный центр педиатрии и детской хирургии» врач отделения сложной соматической патологии
4) Абильдинова Гульшара Жусуповна – доктор медицинских наук, АО «Национальный научный центр материнства и детства», заведующая отделением лабораторной диагностики
5) Жанатаева Дина Жумагазыевна – АО «Национальный научный центр материнства и детства» генетик.
6) Сатбаева Эльмира Маратовна – доцент кафедры общей фармакологии РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова» клинический фармаколог.
Конфликт интересов: отсутствуют
Рецензенты: Булекбаева Шолпан Адильжановна – доктор медицинских наук, профессор, Председатель Правления АО «Республиканский детский реабилитационный центр», главный внештатный детский реабилитолог МЗ СР РК.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.