Другие инфильтративные болезни кожи и подкожной клетчатки
Рубрика МКБ-10: L98.6
Содержание
Определение и общие сведения [ править ]
Лимфоцитарная инфильтрация Джесснера-Канофа
Лимфоцитарная инфильтрация кожи Джесснера-Канофа представляет собой хроническое доброкачественное кожное заболевание, характеризующееся бессимптомными неотрубевидными эритематозными папулами или бляшками на лице и шее.
Заболевание впервые описано. M. Jessner и N. Kanof, которые определили его как самостоятельную патологию с лимфоцитарной инфильтрацией дермы. Связь лимфоцитарной инфильтрации с псевдолимфомами кожи прослеживалась K. Mach под термином «доброкачественная лимфоплазия кожи», который объединил лимфоцитому и лимфоцитарную инфильтрацию. С тех пор ее стали ассоциировать с псевдолимфомами кожи.
Этиология и патогенез [ править ]
В развитии лимфоцитарной инфильтрации немаловажную роль играет сопутствующая патология пищеварительного тракта. Иммуногистохимические исследования показали важную роль иммунных механизмов в развитии лимфоцитарной инфильтрации, в частности, что Т-лимфоциты при этом заболевании представлены преимущественно СБ4+-клетками. Полагают, что антиген CD4+ играет роль в процессе формирования иммунного ответа. Вместе с тем предполагают связь заболевания с инсоляцией, приемом лекарственных средств и укусами клещей.
Практически всегда определяют интактный эпидермис, крайне редко наблюдают незначительный акантоз и гиперкератоз. Инфильтрат отделен от неизмененного эпидермиса полосой неинфильтрированного коллагена.
В качестве гистологических критериев выделяют отсутствие лимфоцитарной инфильтрации в эпидермисе (что важно также при проведении дифференциальной диагностики с эритематозом), мономорфность лимфоцитарного инфильтрата и отложение муцина между коллагеновыми волокнами ретикулярного слоя дермы.
Клинические проявления [ править ]
Лимфоцитарная инфильтрация поражает преимущественно мужчин в возрасте от 30 до 50 лет. Проявляется единичными плоскими инфильтрированными бляшками диаметром от 2 до 5-7 см синюшно-розового цвета, округлых или неправильных очертаний, с гладкой поверхностью, крайне редко покрытой скудными белесоватыми чешуйками. Бляшки имеют четкие границы, плоскую форму, плотноватую или плотную консистенцию, из-за инфильтрации приподняты над окружающей здоровой кожей. При разрешении центральной части очаги приобретают дугообразные очертания. По мнению А.А. Ляха, формированию бляшек может предшествовать стадия сгруппированных папулезных высыпаний розово-красного цвета, полусферической формы, плотных на ощупь, с четкими границами, 0,5-0,6 см в диаметре, с гладкой поверхностью и тенденцией к периферическому росту с образованием инфильтрированных бляшек. Обычно в течение 1-го года отмечают прогрессирование процесса в виде медленного роста очагов.
Как правило, высыпания лимфоцитарной инфильтрации локализуются в области лица: на щеках, скуловых дугах и лбу. Однако есть сообщения об их локализации на спине, шее и груди. Редко наблюдают множественные очаги.
Со временем лимфоцитарная инфильтрация приобретает волнообразное течение с сезонным ухудшением и тенденцией к спонтанной ремиссии. Атрофические явления или изъязвления в очагах поражения не развиваются. Сезонные ухудшения приходятся на осенне-весенний период, но обострения лимфоцитарной инфильтрации могут быть связаны и с рецидивами сопутствующих заболеваний пищеварительного тракта. Общие симптомы и субъективные ощущения отсутствуют. Изредка больных беспокоит незначительный зуд.
Другие инфильтративные болезни кожи и подкожной клетчатки: Диагностика [ править ]
В качестве диагностического критерия было предложено определение содержания ДНК в клетках методом проточной цитофлюориметрии, которое показало при лимфоцитарной инфильтрации абсолютное преобладание диплоидных (нормальных) клеток, на 97,2% находящихся в фазе G0-G, клеточного цикла.
Дифференциальный диагноз [ править ]
Критерии распознавания лимфоцитарной инфильтрации:
— преимущественное поражение мужчин;
— длительное доброкачественное течение с тенденцией к спонтанному излечению;
— отсутствие прогрессирования процесса с вовлечением других органов и систем;
— улучшение в летний период;
— связь начала заболевания и обострений с сопутствующей патологией пищеварительного тракта, иногда с приемом лекарств;
— клиническая картина в виде одиночных бляшек, реже папул, в основном на лице, без шелушения на поверхности, изъязвлений, атрофии и рубцевания, как бы долго ни длился кожный процесс;
— отсутствие свечения IgG- и СЗ-компонента комплемента на границе дермо-эпидермального соединения;
— преобладание T-лимфоцитов, представленных T-хелперами;
— отсутствие клональности при проведении молекулярнобиологических исследований.
Другие инфильтративные болезни кожи и подкожной клетчатки: Лечение [ править ]
В упорных случаях с частыми рецидивами показан дискретный плазмаферез (7-8 сеансов).
Профилактика [ править ]
Прочее [ править ]
Течение лимфоцитарной инфильтрации длительное, волнообразное, со склонностью к спонтанному разрешению. Прогноз благоприятный.
Инфильтрат
Инфильтрат — это скопление в тканях организма клеточных элементов, несвойственных для этой области, а также крови и лимфы. Его формирование сопровождается увеличением ткани в объеме, она уплотняется, меняет цвет, в очаге ощущается болезненность.
Лечение и прогноз этого состояния зависят от вида и причины его возникновения:
В медицине выделяется еще несколько разновидностей этого состояния.
Представляет собой скопление различных клеток в легочной ткани. При этом ткань уплотняется, увеличивается в объеме, а работа органов дыхания затрудняется. Причина образования инфильтрата легкого — проникновение инфекции и паразитов (аскаридоз), развитие опухоли, аллергический процесс.
Для определения патологии решающую роль играет рентгенологическое обследование. Также назначаются анализы крови для определения природы болезни и возможных возбудителей.
Лечение зависит от причины патологии. Терапию назначает врач-пульмонолог.
Инфильтрат после операции — это осложнение, возникшее в результате хирургического вмешательства. Причина развития патологии — инфицирование и травматизация тканей.
Также возникновению инфильтратов способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде.
Патология развивается постепенно. Она обнаруживается на первой или второй неделе после операции. У человека поднимается температура, появляются боли в области брюшной полости, возникает задержка стула. В области вмешательства врач определяет болезненное уплотнение.
Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении хирург назначает антибиотикотерапию.
Патология развивается на месте подкожных или внутримышечных уколов. Чаще всего инфильтрат возникает после инъекций в ягодичную мышцу: появляется болезненность, при пальпации обнаруживается уплотнение. Кожа краснеет, температура поднимается до субфебрильных цифр.
Причиной развития становится нарушение правил постановки уколов (тупые иглы, быстрое введение препарата, частые инъекции в одну и ту же область, несоблюдение правил асептики).
Для лечения инфильтрата используются местные средства (йодная сетка), методы физиотерапии (электрофорез), УВЧ и антибиотикотерапия.
Это осложнение острого аппендицита, которое проявляется в виде спаянных между собой тканей аппендикса с органами, расположенными поблизости (слепая кишка, тонкая кишка, сальник).
Образование формируется на 2–5 день от начала болезни. После формирования инфильтрата острую боль в правой подвздошной области сменяет тупая и ноющая. В крови также определяется воспаление (повышенное СОЭ, лейкоцитоз). Температура поднимается до субфебрильных цифр. Со временем уплотнение может нагноиться или рассосаться. Образование лечится консервативным путем: врач назначает антибиотики, физиотерапевтические процедуры. Через 2 месяца проводится плановая аппендэктомия.
Аллергический инфильтрат мягких тканей код по мкб 10
МКБ 10: L50
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
ID: КР357
Союз педиатров России; Российская ассоциация аллергологов и клинических иммунологов
Ключевые слова
Идиопатическая (спонтанная) крапивница
Список сокращений
СОЭ – Скорость оседания эритроцитов
H1-АГ – антигистаминный препарат (блокатор H1 – гистаминовых рецепторов)
IgD – иммуноглобулин класса D
IgE – иммуноглобулин класса E
sIgE – специфический иммуноглобулин E
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются
1. Краткая информация
1.1 Определение
Крапивница (от лат. Urtica — крапива) — заболевание, характеризующееся развитием волдырей и/или ангиоотеков.
1.2 Этиология и патогенез
Основным патогенетическим механизмом при крапивнице является дегрануляция тучных клеток.
Существует множество факторов, способных стать причинными в развитии крапивницы. Среди наиболее часто встречающихся причин у детей выделяют следующие:
пищевые продукты (орехи, яйцо, рыба, томаты, моллюски, клубника и др.) и пищевые добавки (сульфиты, салицилаты, красители);
кровь и препараты на ее основе;
укусы и ужаления (пчел, ос, пауков, блох и др.);
физические факторы, такие как тепло, холод, солнце, физические нагрузки;
Указанные выше факторы в случае хронической спонтанной крапивницы могут стать провоцирующими, т.е. приводящими к обострению заболевания.
Учитывая небольшое количество доказательств, а также значительную вариабельность распространенности инфекционных агентов, вероятность причастности какого-либо патогена к возникновению крапивницы или ее обострения (например, Helicobacterpylori, гельминтов, простейших и т.д.), следует оценивать индивидуально.
В случае системных заболеваний крапивница расценивается как симптом основного заболевания:
системные заболевания соединительной ткани — системная красная волчанка, ювенильный ревматоидный артрит, дерматомиозит, ревматическая лихорадка и др.;
воспалительные болезни кишечника — болезнь Крона, язвенный колит;
смешанные формы — болезнь Бехчета;
периодический синдром, ассоциированный с рецептором 1 фактора некроза опухоли (Tumor Necrosis Factor Receptor-Associated Periodic Syndrome, TRAPS);
криопиринассоциированные периодические синдромы (Сryopyrin Associated Periodic Syndrome, CAPS); CAPS характеризуются аутосомно-доминантным типом наследования, выделяют:
1) семейный холодовой аутовоспалительный синдром (familial cold autoinflammatory syndrome, FCAS);
2) синдром Макла–Уэлса (Muckle–Wells syndrome, MWS);
3) CINCA/NOMID синдром — хронический неврологический кожный и суставной синдром (Chronic Neurologic Cutaneous And Articular Syndrome), мультисистемное воспалительное заболевание неонатального возраста (Neonatal onset multisystem inflammatory disease, NOMID);
Ниже приведены основные причинные факторы (табл. 1).
Насекомые, растения (например, крапива), обитатели моря (например, медузы)
Нестероидные противовоспалительные препараты (НПВП) (например, аспирин), антибиотики, опиоиды, рентгеноконтрастные вещества, пищевые добавки
Механический стимул (дермографизм, давление, вибрация и т.д.)
Термический стимул (холод, тепло)
Холинергический стимул (физическая нагрузка, стресс)
Другие (вода, солнечный свет и др.)
Без выявленной причины
Аутоантитела к рецептору IgE (на тучных клетках (ТК) и базофилах) или IgE
Связанная с сопутствующими заболеваниями 1
Паразитарная, бактериальная, грибковая, вирусная инфекции, онкологические заболевания и др.
Связанная с аутоиммунными заболеваниями 1
Системные заболевания соединительной ткани, воспалительные заболевания кишечника, CAPS, TRAPS синдромы
Связанная с дефицитом или ингибированием фермента 1
Дефицит С1-ингибитора эстеразы (наследственный, приобретенный ангионевротический отек), прием ингибиторов ангиотензинпревращающего фермента (иАПФ)
1 – В данном случае крапивницу следует расценивать как симптом основного заболевания
Воздействие физических стимулов и псевдоаллергенов может обусловливать неиммунные или смешанные варианты заболевания.
Механизм развития крапивницы при воздействии физических факторов (физическое напряжение, тепло) связан, главным образом, с изменением состояния нейроиммунной регуляции, что опосредуется повышенной активностью нейропептидов или неспособностью к их быстрой и своевременной инактивации, повышением образования ацетилхолина и/или снижением активности холинэстеразы, что вызывает определенные сосудистые реакции, характерные для крапивницы. При холодовой крапивнице основная роль в возникновении заболевания отводится факторам активации комплемента и криоглобулинам, образующимся из нормальных белков организма только при условии снижения температуры окружающей среды.
Ангиоотек/волдырь обусловлен активацией эндотелиальных молекул адгезии, нейропептидов, факторов роста и возникновением смешанного воспалительного периваскулярного инфильтрата различной интенсивности, состоящего из нейтрофилов, эозинофилов, базофилов, макрофагов и Т клеток, однако, не сопровождающегося некрозом сосудистой стенки, который, в свою очередь, характерен для уртикарного васкулита. Даже в непораженной коже пациентов с хронической идиопатической (спонтанной) крапивницей выявляется активация молекул адгезии, инфильтрация эозинофилами и нарушение экспрессии цитокинов, а также некоторое увеличение числа ТК. Таким образом, сложная природа патогенеза крапивницы не ограничивается лишь высвобождением гистамина из тучных клеток кожи. Следует отметить, что некоторые из перечисленных изменений также могут встречаться при самых разных воспалительных состояниях и поэтому не являются специфическими или диагностическими.
Необходимо помнить, что у одного пациента может быть два и более вида крапивницы 2.
1.3 Эпидемиология
Распространенность крапивницы среди детского населения составляет 2,1-6,7% [10], при этом острая крапивница (ОК) у детей встречается чаще, в отличие от взрослых. Так, у детей младшего возраста в подавляющем большинстве отмечается ОК, в возрасте от 2 до 12 лет – острые и хронические формы крапивницы с преобладанием острых форм [11]. По данным ряда исследований выявлено, что порядка 15-25% населения перенесли хотя бы один эпизод крапивницы 7. В пубертатном периоде превалируют хронические формы крапивниц. Хроническая крапивница (ХК) у детей в общей популяции в среднем составляет лишь 0,1-3% [12]. Следует учесть, что до настоящего времени истинная распространенность крапивницы и различных ее вариантов остается не изученной [13].
Более чем у половины детей с острой крапивницей, выявляются и другие аллергические заболевания (аллергический ринит, бронхиальная астма, атопический дерматит, лекарственная аллергия) [12].
1.4 Кодирование по МКБ-10
Крапивница (L50):
L50.0 — Аллергическая крапивница;
L50.1 — Идиопатическая крапивница,
L50.2 — Крапивница, вызванная воздействием низкой или высокой температуры;
L50.3 — Дермографическая крапивница;
L50.4 — Вибрационная крапивница;
L50.5 — Холинергическая крапивница;
L50.6 — Контактная крапивница;
L50.8 — Другая крапивница;
L50.9 — Крапивница неуточнённая.
1.5 Классификация
Согласно современным представлениям (Согласительный документ по определению, классификации, диагностике и лечению крапивницы Европейской Академии Аллергологии и Клинической Иммунологии, Глобальной Европейской Сети по Астме и Аллергии, Европейского дерматологического форума The EAACI/GA²LEN/EDF/WAO (European Academy of Allergology and Clinical Immunology, Global Allergy and Asthma European Network, European Dermatology Forum, World Allergy Organization) Guideline for the Definition, Classification, Diagnosis and Management of Urticaria. 2017 г. [9]), крапивница классифицируется:
По продолжительности проявлений:
Острая крапивница – спонтанное возникновение волдырей и/или ангиоотеков на протяжении временнóго периода менее 6 недель;
Хроническая крапивница – симптомы на протяжении временнóго периода более 6 недель.
По подтипам (табл.2). При этом у одного больного может быть два и более подтипов крапивницы.
Хроническая идиопатическая (спонтанная) крапивница
Индуцируемая крапивница
Появление волдырей и/или ангиоотеков в период от 6 недель и более вследствие известных 1 и неизвестных причин
Симптоматический дермографизм 2
Холодовая крапивница 3
Замедленная крапивница от давления 4
Тепловая крапивница 5
Примечание. 1 – например, аутореактивность, т. е., наличие аутоантител, активирующих базофилы. Формы, также известные как: 2 ― дермографическая крапивница, 3 ― холодовая контактная крапивница, 4 ― крапивница от давления, 5 ― тепловая контактная крапивница.
Такие заболевания, как пигментная крапивница (кожный мастоцитоз), уртикарный васкулит, аутовоспалительные синдромы (например, криопиринассоциированный периодический синдром), а также ангиоотеки, не связанные с медиаторами тучных клеток (например, ангиоотеки, связанные с брадикинином), в настоящее время не рассматриваются как подтипы крапивницы вследствие кардинального отличия патофизиологических механизмов (табл.3) [9].
Семейная холодовая крапивница (васкулит)
Негистаминергический ангиоотек (например, наследственный ангионевротический отек (НАО)
Анафилаксия, индуцируемая физической нагрузкой
Криопиринассоциированные синдромы (уртикарные высыпания, рецидивирующая лихорадка, артралгия или артрит, воспаление глаз, слабость, головные боли), такие как семейный холодовой аутовоспалительный синдром (FCAS), cиндром Макла−Уэлса (крапивница-глухота-амилоидоз), мультисистемное воспалительное заболевание неонатального возраста (NOMID)
Синдром Шницлера (рецидивирующие уртикарные высыпания, моноклональная гаммапатия, рецидивирующая лихорадка, боли в мышцах и костях, артралгии, артриты, лимфаденопатия)
Синдром Глейча (эпизодический ангиоотек с эозинофилией)
Синдром Уэллса (гранулематозный дерматит с эозинофилией)
Буллезный пемфигоид (пребуллезная стадия)
1.6 Примеры диагнозов
Хроническая идиопатическая крапивница, обострение.
Острая аллергическая крапивница. Пищевая аллергия.
2. Диагностика
2.1 Жалобы и анамнез
Рекомендовано тщательно собрать полный анамнез [4,5,6,7,8,9].
Комментарии: при сборе анамнеза при крапивнице следует ориентироваться на вопросы, представленные в Приложении Г1.Правильно и полно собранный анамнез и оценка клинических проявлений позволяют составить дальнейший план обследования и четкий алгоритм дифференциальной диагностики, минимизируя вероятность гипердиагностики и неправильной интерпретации полученных данных.
При наличии сопутствующих аллергических заболеваний рекомендуется тщательно собрать аллергологический анамнез для выявления возможной связи крапивницы с аллергией [4-9,12].
Комментарии: вопросы для определения аллергического характера крапивницы представлены в Приложении Г2.
Как для острой, так и для хронической крапивницы рекомендовано проведение оценки степени тяжести (активности) заболевания [4-9,12].
2.2 Физикальное обследование
Рекомендовано каждому пациенту с крапивницей провести полное физикальное обследование в связи. [4-9,12].
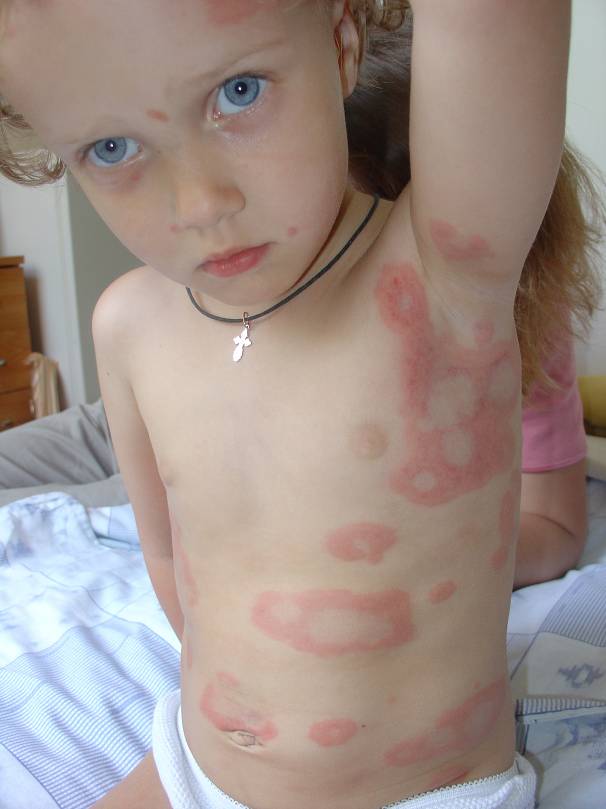
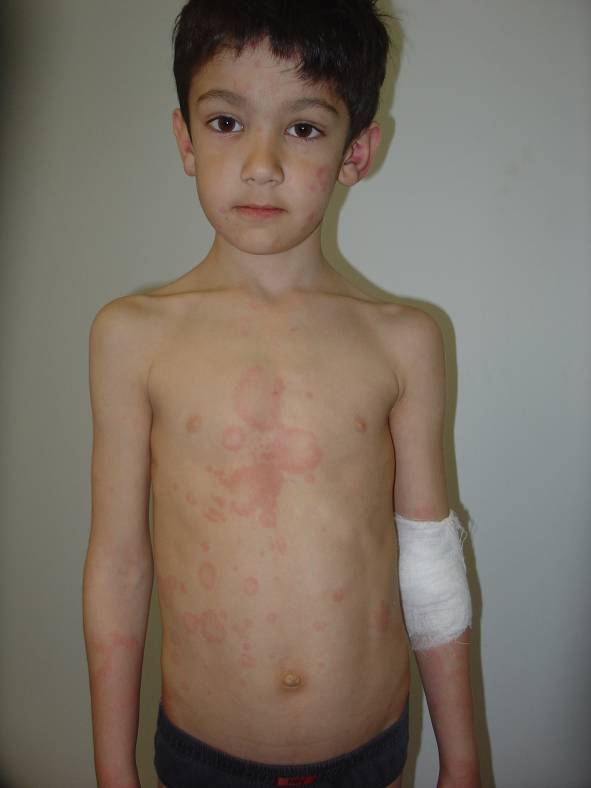
Комментарии: Крапивница – диагноз, прежде всего, клинический. Характерными симптомами при крапивнице являются преходящие эритематозные волдыри (уртикарии) розового или красного цвета, часто сопровождающиеся зудом (рис.1-2), размером от нескольких миллиметров или сантиметров (до 10 см в диаметре – гигантские уртикарии), четко ограниченные и возвышающиеся над поверхностью кожи (табл. 4), пропадающие при надавливании.
Рисунок 1. Острая крапивница [14]
Рисунок 2. Острая крапивница [14]
Кератит
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «28» февраля 2019 года
Протокол №55
Кератит – воспаление роговой оболочки глазного яблока в результате воздействия экзогенных (предшествующая травматизация, местное инфицирование) либо эндогенных факторов (общие инфекционные, системные заболевания). Сопровождается роговичным синдромом [1, 2].
Название протокола: Кератит
Код(ы) МКБ-10 и 9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| Н 16.0 | Кератит | 11.7101 | Фототерапевтическая кератэктомия (ФТК) |
| Н 16.1 | Другие поверхностные кератиты без конъюнктивита | 11.4901 | Кросслинкинг роговичного коллагена |
| Н 16.3 | Интерстициальный (стромальный) и глубокий кератит | ||
| Н 16.8 | Другие формы кератита | ||
| Н 16.9 | Кератит неуточненный | ||
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| ИФА | – | иммуно-ферментный анализ |
| ВПГ | – | – вирус простого герпеса |
| ЦМВ | – | цитомегаловирус |
| ОРВИ | – | острая респираторно-вирусная инфекция |
| КЛ | – | контактная линза |
| МКЛ | – | мягкая контактная линза |
| с/х | – | сельско-хозяйственный |
| УЗИ | – | ультразвуковое исследование |
| ЭФИ | – | электрофизиологические исследования |
| ФТК | – | фототерапевтическая кератэктомия |
Пользователи протокола: офтальмологи, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация кератитов [1, 2]:
I. По этиологии:
А. Экзогенные кератиты
1. Эрозии роговицы.
2. Травматические кератиты, обусловленные механической, физической или химической травмой.
3. Инфекционные кератиты бактериального происхождения.
4. Кератиты, вызванные заболеванием конъюнктивы, век, мейбомиевых желёз.
5. Грибковые кератиты или кератомикозы.
В. Эндогенные кератиты
1. Инфекционные кератиты:
– туберкулёзные;
– сифилитические;
– герпетические;
– гематогенные (глубокий диффузный кератит, глубокий ограниченный кератит, склерозирующий кератит);
– аллергические (фликтенулезный кератит, пучочковый или странствующий кератит, паннозный фликтенулезный кератит).
2. Нейропаралитические кератиты.
3. Авитаминозные кератиты.
4. Акантамебные поражения
С. Кератиты невыясненной этиологии.
II. По течению:
— острый
— подострый
— хронический
— рецидивирующий
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Лабораторные обследования*: бактериологический посев из конъюнктивальной полости с выявлением возбудителя и определением чувствительности к антибиотикам при бактериальных кератитах, на среде Сабуро – при офтальмомикозах.
*При вирусных, нейротрофических, акантамебных кератитах диагноз ставится по типичной клинической картине, анамнезу. Бактериологический посев при отсутствии отделяемого, признаков вторичной бактериальной инфекции (микст-инфекции) – не требуется.
Инструментальные исследования:
• наличие или отсутствие отделяемого в конъюнктивальной полости;
• наличие, размер деэпителизации;
• наличие, интенсивность отека роговицы;
• наличие, локализация, глубина, характер края, цвет инфильтрата;
• наличие/отсутствие изъязвления;
• отсутствие/наличие новообразованных сосудов – глубина, локализация;
• передняя камера – наличие, размер, влага передней камеры;
• состояние зрачка, размер, фотореакция;
• состояние хрусталика, стекловидного тела*;
• рефлекс с глазного дна, глазное дно*;
* при периферической локализации процесса с возможностью визуализации зрачковой зоны и глублежащих сред.
Дифференциальный диагноз
| Анамнез | Экзогенные кератиты | Эндогенные кератиты | Нейротрофические кератиты | |||
| Бактериальные | Герпетические | Грибковые | Акантамебные | |||
| инфицирование при несоблюдении гигиены, травматизация, попадание / удаление инородного тела | предшествующая ОРВИ, переохлаждение, стресс, перемена климата, общее снижение иммунитета | Любая с/х травма; попадание в глаз дерева, растений, земли; пребывание пациента в бане. Гормональные нарушения у женщин. | ношение контактных линз; нарушение режима пользования КЛ: включая ночное время, контакт с водопроводной водой, бассейн, баня, водоем. | перенесенные или имеющиеся инфекционные заболевания, общесоматические заболевания | неврологическая патология: перенесенные ОНМК, невриты, поражения лицевого, тройничного нерва, нейрохирургический анамнез | |
| Выраженность роговичного синдрома | резко выражен | может отсутствовать | умеренно выражен | резко выражен | умеренно выражен | может отсутствовать |
| Характеристики инфильтрата | ||||||
—
ландкартообразный дисковидный
с нечеткими границами
—
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Медикаментозная терапия: купирование воспалительного процесса, отека роговицы, резорбция инфильтрата, достижение полной эпителизации, повышение зрения, устранение угрозы перфорации роговицы.
МКЛ с целью эпителизации роговицы при рецидивирующей, длительно сохраняющейся эрозии, деэпителизации.
Медикаментозное лечение: кератопротекторная терапия.
Алгоритм лечения эрозии роговицы: 
*При наличии МКЛ инстилляции сульфацил натрия нецелесообразны.
**МКЛ – силикон-гидрогелевая, длительного ношения, со сменой каждые 2-3 недели. При наличии признаков вторичной инфекции, инфильтрата – замена МКЛ каждые 7-10 дней + инстилляции антибиотика 6 раз в день – 7-10 дней.
NB! При наличии/подозрении на вторичное инфицирование, противопоказаны местные инстилляции: раствор глюкозы, витаминные, ферментные, пептидные препараты.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Купирование воспаления, резорбция инфильтрата полная либо с формированием помутнения. Профилактика развития угрозы перфорации / перфорации роговицы.
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Схема – Маршрутизация пациента с кератитом
Немедикаментозное лечение
• Режим: III;
• Диета: стол №15.
Медикаментозное лечение: этиотропная терапия в случае установленной микрофлоры и чувствительности либо по клинической картине: антибактериальные, противовирусные, противогрибковые, керато-протекторные, слезозаместительные препараты, мидриатики.
Перечень основных лекарственных средств (имеющих 100% вероятность применения)
Декспантенол 5% гель
в РК как ИМН
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Конфликт интересов: нет.
Рецензенты:
Утельбаева Зауреш Турсуновна – профессор кафедры офтальмологии РГП на ПХВ «Национальный медицинский университет»
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.