Алкогольная болезнь печени неуточненная (K70.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Примечание. АБП выделена в отдельную подрубрику вследствие высокой распространенности, социальной значимости и возможности модификации этиологического фактора.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Адаптивная алкогольная гепатомегалия.
2. Алкогольная жировая печень (стеатоз печени):
— без фиброза;
— с фиброзом;
— в сочетании с острым алкогольным гепатитом;
— с внутрипеченочным холестазом;
— с гиперлипемией и гемолизом (синдром Циве).
3. Алкогольный фиброз печени:
— неактивный (остаточный);
— активный (прогрессирующий).
4. Хронический алкогольный гепатит:
— с умеренной активностью;
— с выраженной активностью;
— в сочетании с алкогольным гепатитом.
5. Острый алкогольный гепатит (острый алкогольный некроз печени):
— в сочетании с хронической алкогольной гепатопатией;
— развившийся в интактной печени;
— с внутрипеченочным холестазом;
— легкая (безжелтушная) форма;
— форма средней тяжести;
— тяжелая форма.
6. Алкогольный цирроз печени:
6.1. Активный:
— с внутрипеченочным холестазом.
— в сочетании с острым алкогольным гепатитом;
— компенсированный;
— декомпенсированный.
6.2. Неактивный.
6.3. С гемосидерозом печени.
6.4. В сочетании с поздней кожной порфирией.
Этиология и патогенез
Выделяют следующие прямые и непрямые эффекты воздействия этанола на печень, лежащие в основе алкогольных поражений печени:
— дезорганизация липидов клеточных мембран, ведущая к адаптивным изменениям их структуры;
— повреждающий эффект ацетальдегида;
— нарушение обезвреживающей функции печени по отношению к экзогенным токсинам;
— нарушение иммунных реакций;
— повышение коллагеногенеза,
— стимуляция канцерогенеза.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 2
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
| Возникало ли у Вас ощущение того, что Вам следует сократить употребление спиртных напитков? | Да | Нет |
| Вызывало ли у Вас чувство раздражения, если кто-то из окружающих (друзья, родственники) говорил Вам о необходимости сократить употребление спиртных напитков? | Да | Нет |
| Испытывали ли Вы чувство вины, связанное с употреблением спиртных напитков? | Да | Нет |
| Возникало ли у Вас желание принять спиртное, как только Вы просыпались после имевшего место употребления алкогольных напитков? | Да | Нет |
Острый алкогольный гепатит:
Диагностика
Главным критерием диагностики является наличие алкогольного анамнеза.
Инструментальные исследования
Лабораторная диагностика
Лабораторные показатели различаются в зависимости от стадии и формы алкогольной болезни печени. Чувствительность и специфичность показателей для различных форм существенно отличаются. Наиболее общие приведены ниже.
— повышение концентрации безуглеводистого трансферрина;
— повышение уровня аминотрансфераз (соотношение АСТ/АЛТ более 2);
— макроцитоз.
При остром алкогольном гепатите:
— нейтрофильный лейкоцитоз до 15-20 х 109/л;
— повышение СОЭ до 40-50 мм/ч;
— повышение Ig A.
При наличии цирроза и/или при тяжелом течении гепатита присутствуют признаки печеночной недостаточности:
— гипераммониемия;
— коагулопатия;
— анемия;
— тромбоцитопения;
— повышение уровня креатинина.
Алкогольный гепатит (K70.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Алкогольный гепатит также может сочетается с жировой дистрофией печени, алкогольным фиброзом и циррозом.
Примечание. Острые эпизоды токсического некроза печени алкогольной этиологии наряду с острым алкогольным гепатитом обозначаются как «алкогольный стеатонекроз», «склерозирующий гиалиновый некроз печени», «токсический гепатит», «острая печеночная недостаточность хронических алкоголиков».
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Большинство клиницистов выделяют острый и хронический алкогольный гепатиты.
Общая классификация алкогольного гепатита (Логинова А.С. и соавт.):
1. Хронический алкогольный гепатит:
— с умеренной активностью;
— с выраженной активностью;
— в сочетании с алкогольным гепатитом.
2. Острый алкогольный гепатит (острый алкогольный некроз печени):
— в сочетании с хронической алкогольной гепатопатией;
— развившийся в интактной печени;
— с внутрипеченочным холестазом;
— легкая (безжелтушная) форма;
— форма средней тяжести;
— тяжелая форма.
Степень тяжести также может быть определена по шкалам (см. раздел «Прогноз»). В соответствии с полученной оценкой (баллы), алкогольный гепатит может быть разделен на тяжелый и нетяжелый.
Этиология и патогенез
1. Острый алкогольный гепатит. Гистологические проявления:
1.1 Обязательные для алкогольного гепатита структурные изменения печени:
— перивенулярное поражение гепатоцитов;
— баллонная дистрофия и некроз;
— наличие телец Маллори (алкогольный гиалин);
— лейкоцитарная инфильтрация;
— перицеллюлярный фиброз.
1.2 Необязательные для диагноза алкогольного гепатита симптомы:
— ожирение печени;
— выявление гигантских митохондрий, ацидофильных телец, оксифильных гепатоцитов;
— фиброз печеночных вен;
— пролиферация желчных протоков;
— холестаз.
Перивенулярное поражение гепатоцитов
Для острого алкогольного гепатита характерно перивенулярное поражение гепатоцитов или третьей зоны (микроциркуляторной периферии) печеночного ацинуса Раппопорта. При метаболизме алкоголя наблюдается более заметное по сравнению с нормой снижение напряжения кислорода в направлении от печеночной артерии и портальной вены к печеночной вене. Перивенулярная гипоксия способствует развитию гепатоцеллюлярного некроза, который обнаруживается преимущественно в центре печеночных гексагональных долек.
Воспалительная инфильтрация полинуклеарными лейкоцитами с небольшой примесью лимфоцитов определяется внутри дольки и в портальных трактах. Внутри дольки лейкоциты выявляются в очагах некроза гепатоцитов и вокруг клеток, которые содержат алкогольный гиалин, что связывают с лейкотоксическим эффектом алкогольного гиалина. При стихании заболевания алкогольный гиалин встречается реже.
2. Хронический алкогольный гепатит:
2.1 Хронический персистирующий гепатит: характерные проявления алкогольного гепатита сочетаются с умеренным перицеллюлярным и субсинусоидальным фиброзом в третьей зоне ацинарной печеночной дольки. В ряде случаев расширены портальные тракты и наблюдается портальный фиброз. Такая картина может сохраняться в течение 5-10 лет без прогрессирующего фиброза и перехода в цирроз, даже при продолжающемся употреблении алкоголя.
2.2 Хронический активный гепатит: гистологическая картина алкогольного гепатита в сочетании с активным фиброгенезом. Наряду со значительным фиброзом в третьей зоне дольки отмечается склерозирующий гиалиновый некроз. После 3-5 месяцев абстиненции морфологические изменения напоминают картину хронического агрессивного неалкогольного гепатита.
При хроническом алкогольном гепатите прогрессирование процесса в отдельных случаях наблюдается даже при прекращении употребления спиртных напитков в результате присоединения аутоиммунной деструктивной реакции.
Эпидемиология
Признак распространенности: Распространено
Возраст. Острый алкогольный гепатит чаще развивается в возрасте 25-35 лет после тяжелого запоя на фоне 10 и более лет злоупотребления алкоголем. Возрастной диапазон всех форм алкогольного гепатита может варьировать от 25 до 70 лет. В США средний возраст пациента с алкогольным гепатитом составляет около 50 лет с началом потребления алкоголя в возрасте 17 лет.
Распространенность. По самым минимальным оценкам количество больных в популяции западных стран около 1-2%. В связи с бессимтомным течением легких форм алкогольного гепатита, в популяции пациентов, умеренно употребляющих алкоголь и злоупотребляющих им, распространенностьзаболевания (по данным биопсии) составляет 25-30%.
Соотношение полов в различных странах колеблется. Считается, что скорость развития алкогольного гепатита у женщин в 1,7 раз выше, чем у мужчин. Однако с учетом преобладания мужчин в группе пьющих значение соотношения полов в группе больных остается неизвестным.
Раса. Европеоидная раса имеет меньшую скорость развития алкогольного гепатита, чем негроидная и монголоидная.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Анамнез
Диагностика алкогольного гепатита связана с определенными сложностями, поскольку не всегда удается получить достаточно полную информацию о пациенте.
Критерии алкогольной зависимости (диагностируется на основании трех из вышеперечисленных признаков):
Злоупотребление алкоголем (выявляется при наличии одного или двух признаков):
— повторное использование алкоголя в опасных для жизни ситуациях.
В сомнительных случаях, при диагностике любого заболевания печени или при подозрении на злоупотребление алкоголем рекомендуется использование специального опросника.
Разновидности клинического течения алкогольного гепатита:
1. Острый алкогольный гепатит:
1.5 Фульминантный острый алкогольный гепатит: может напоминать все клинические варианты острого алкогольного гепатита (кроме латентного), однако отличается быстрым прогрессированием с развитием печеночной и почечной недостаточности и быстрым летальным исходом.
2. Хронический алкогольный гепатит: проявления, схожие с другими этиологическими формами гепатита. Часто наблюдаются диспепсические расстройства.
Диагностика
Критерием диагностики алкогольного гепатита является наличие алкогольного анамнеза и специфических гистологических признаков (см. раздел «Этиология и патогенез»). Существенную роль играют клинико-лабораторные показатели. Визуализация печени играет меньшую роль в диагностике.
Инструментальные исследования
Лабораторная диагностика
2. Возможны повышение уровня щелочной фосфатазы и гипербилирубинемия.
Дифференциальный диагноз
Проводится дифференциальная диагностика алкогольного гепатита со следующими заболеваниями:
— неалкогольная жировая болезнь печени;
— вирусные и инфекционные гепатиты;
— обструкция желчевыводящих путей;
— неопластические образования;
— холецистопанкреатит;
— хронический панкреатит.
Решающим фактором считается правильно собранный алкогольный анамнез, отрицательные тесты на инфекционные агенты и визуализируемая проходимость желчных путей. Однако в условиях предполагаемого комбинированного поражения печени, очень сложно определить главенствующую этиологическую причину. Наиболее надежным диагностическим тестом в этом случае является лабораторное определение CDT (углевод-дефицитный трансферрин).
Осложнения
Лечение
Физическая активность не рекомендуется в острой фазе. В дальнейшем должна быть направлена на снижение веса (если имеется сопутствующее ожирение). Лицам с хроническим алкогольным гепатитом, протекающим без существенной симптоматики, ограничение физической активности, как правило, не требуется.
Медикаменты
Рекомендованный подход в РФ
Резюме. Общепризнанными являются меры, направленные на отказ от алкоголя, нормализацию питания, дезинтоксикационную коррегирующую инфузионную терапию, а также назначение системных ГКС (в тяжелых случаях). В отсутствие четкой доказательной базы, прочие медикаменты должны назначаться врачом, исходя из возможностей пациента и своего личного опыта и суждений.
Хирургия. Трансплантация печени.
Прогноз
Для прогноза летального исхода используется коэффициент Мэддрей (MDF): 4,6 х (разность между протромбиновым временем у больного и в контроле) + сывороточный билирубин в ммоль/л.
При значении коэффициента более 32 вероятность летального исхода в текущую госпитализацию превышает 50%.
Согласно некоторым исследованиям, MDF может быть неточным предиктором смертности у пациентов с алкогольным гепатитом, особенно у тех, которые получают глюкокортикоиды.
Другие факторы, которые коррелируют с плохим прогнозом, включают в себя пожилой возраст, нарушение функции почек, энцефалопатию и рост числа лейкоцитов в первые 2 недели госпитализации.
Альтернативные шкалы прогноза (не получили широкого распространения):
— The Combined Clinical and Laboratory Index of the University of Toronto;
— Model for end-stage liver disease (MELD);
— Glasgow alcoholic hepatitis score (GAHS);
— Asymmetric dimethylarginine (ADMA).
Последние две шкалы в некоторых исследованиях показали наибольшую точность прогноза.
Госпитализация
Профилактика
Первичная профилактика. Отказ от злоупотребления алкоголем.
Алкогольный гепатит
Рубрика МКБ-10: K70.1
Содержание
Определение и общие сведения [ править ]
Алкогольный гепатит развивается у 10-40 % злоупотребляющих алкоголем пациентов. Выделяют острый и хронический алкогольный гепатит, различающиеся выраженностью и скоростью развития клинических проявлений; в ряде случаев четкую границу между этими формами провести невозможно.
Острый алкогольный гепатит может протекать в латентной, желтушной, холестатической и фульминантной (молниеносной) форме. Необходимо помнить, что острый алкогольный гепатит, как правило, возникает после запоя на фоне уже существующего цирроза печени. Последнее резко ухудшает жизненный прогноз пациента.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Клинические признаки алкогольного гепатита варьируют от полного отсутствия каких-либо симптомов до классической картины тяжелой быстропрогрессирующей печеночной недостаточности.
Алкогольный гепатит: Диагностика [ править ]
Для алкогольного гепатита характерны макроцитарная анемия, лейкоцитоз со сдвигом формулы влево. Изредка наблюдается лейкопения, которая исчезает при прекращении приема алкоголя. Приблизительно у 10% больных отмечается тромбоцитопения, причиной которой служит либо прямое токсическое действие алкоголя на продукцию мегакариоцитов, либо гиперспленизм. В биохимических тестах обычно повышено значение АСТ, однако редко более чем в 10 раз. Изменяется соотношение АСТ и АЛТ в пользу первого показателя вследствие ингибирующего влияния алкоголя на синтез АЛТ. К характерным признакам алкогольного повреждения печени относится повышение активности γ-ГТ, снижающейся на фоне абстиненции. У 60-90% больных повышен сывороточный билирубин; десятикратное и более увеличение этого показателя в комбинации с удлинением протромбинового времени (увеличением протромбинового индекса) свидетельствует о тяжелом алкогольном гепатите с риском летального исхода более чем в 50% случаев. Даже в отсутствие цирроза печени у 50-75% больных алкогольным гепатитом отмечается снижение сывороточного альбумина при умеренном повышении уровня гамма-глобулинов сыворотки крови.
Гистологическое исследование выявляет гепатоциты в состоянии баллонной и жировой дистрофии; практически обязательное присутствие последней послужило поводом для введения термина «алкогольный стеатогепатит». В цитоплазме гепатоцитов выявляют алкогольный гиалин (тельца Мэллори), который представляет собой эозинофильные включения, состоящие из конденсированных промежуточных микрофиламентов цитоскелета. Тельца Мэллори характерны для алкогольного повреждения печени, но могут встречаться и при ее болезнях (неалкогольный стеатогепатит, лекарственные поражения, болезнь Вильсона). У больных имеется в той или иной степени выраженный перивенулярный и перисинусоидальный фиброз, локализованный преимущественно вокруг центральных вен, очаговая инфильтрация нейтрофилами с некрозом гепатоцитов в зоне инфильтрации.
Ультрасонография в сложных случаях позволяет дифференцировать алкогольный гепатит от билиарной обструкции (важно для больных с желтухой), выявить субклиническую форму асцита. Компьютерная томография с внутривенным контрастированием и магнитнорезо-нансная томография позволяют выявить степень развития коллатерального печеночного кровотока и сопутствующую патологию поджелудочной железы.
Дифференциальный диагноз [ править ]
Необходимо проводить с различными формами холестаза другой этиологии, лекарственными и вирусными гепатитами. С этой целью в первую очередь необходим тщательный сбор анамнеза и исследование типичных для АБП (алкогольной болезни печени) серологических маркеров (γ-ГТ (Гамма-глутамилтрансфераза), IgA, углеводдефицитный трансферрин и др.). Характерная гистологическая картина алкогольного гепатита представляет определенные трудности для дифференциального диагноза с неалкогольным стеатогепатитом.
Алкогольный гепатит: Лечение [ править ]
Глюкокортикостероиды назначаются больным тяжелым алкогольным гепатитом с нарушением функции печени, т.е. при индексе Мэддрея > 32 (см. прогноз) и/или наличием спонтанной печеночной энцефалопатии. У таких пациентов применение кортикостероидов позволяет улучшить краткосрочный жизненный прогноз.
Метилпреднизолон внутрь 32 мг/день (или эквивалентные дозы преднизолона) в течение 4-6 нед с постепенным снижением дозы и ее отменой.
Длительные курсы лечения кортикостероидами нецелесообразны.
При отсутствии снижения уровня сывороточного билирубина более чем на 25% от исходного на 6-9-й день терапии кортикостероидами назначается:
Пентоксифиллин внутрь 400 мг 3 р/ день 4-6 нед.
Рассматривается возможность комбинации кортикостероидов и пентоксифиллина:
Адеметионин в/м или в/в 40-800 мг/день в течение 2-3 нед с последующим назначением внутрь 800-1600 мг/день в течение 1-6 мес.
Эссенциалъные фосфолипиды в/в струйно медленно или капельно 500-2000 мг/день в течение 2-3 нед с последующим назначением внутрь 1800-2700 мг/день в течение 3-6 мес.
При холестатической форме алкогольного гепатита: УДХК (урсодеоксихолевая кислота) 15 мг/кг массы/день 3 р/день, курс лечения от 3 до 12 месяцев.
Лечение отечно-асцитического синдрома
— Мочегонные препараты в индивидуально подобранной дозе до достижения положительного диуреза (в среднем + 200-300 мл в сутки):
Профилактика [ править ]
Прочее [ править ]
Алкогольный гепатит: клинические особенности, диагностика и лечение
Злоупотребление алкоголем является одной из наиболее частых причин поражения печени и приводит к развитию алкогольной болезни печени (АБП). Наиболее высокие показатели заболеваемости и смертности от цирроза печени (ЦП), имеющие прямую
Злоупотребление алкоголем является одной из наиболее частых причин поражения печени и приводит к развитию алкогольной болезни печени (АБП).
Наиболее высокие показатели заболеваемости и смертности от цирроза печени (ЦП), имеющие прямую зависимость от уровня потребления алкоголя, зарегистрированы в Европе (до 9,8 л — ВОЗ, 1995). По данным Госкомстата Российской Федерации (1998), потребление алкоголя составляет 13 л на человека в год. В настоящее время в России насчитывается около 10 млн больных хроническим алкоголизмом. Несмотря на психическую и физическую зависимость от приема алкогольсодержащих напитков, АБП развивается в 12–20% случаев. В то же время 80% летальных исходов связаны с избыточным употреблением алкоголя и его токсичных суррогатов, приводящих к тяжелой соматической патологии (печеночная кома, острая сердечная недостаточность, желудочно-кишечные кровотечения, инфекции и др.). Регулярное злоупотребление алкоголем сопровождается также повышенным риском несчастных случаев, травм, отравлений.
В развитии АБП не имеет значения разновидность алкогольных напитков — при определении суточной дозы алкоголя пересчет проводится на количество граммов этанола в сутки (соответствие между 10 мл этанола, 25 мл водки, 100 мл вина, 200 мл пива). При ежедневном потреблении рискованных доз алкоголя в течение нескольких лет развивается алкогольная жировая дистрофия печени (ЖДП), при ежедневном употреблении критических (опасных) доз этанола формируется алкогольный стеатогепатит (АСГ). Трансформация в ЦП возможна при ежедневном приеме 160 г и более этанола в сутки у 7–18% больных (Пенквино I, II).
Вопрос о дозах алкогольсодержащих напитков, безвредных для здоровья, является дискуссионным. При определении границ безопасного бытового потребления алкоголя не учитываются генетические особенности, индивидуальная чувствительность, национальные традиции и пр. В то же время для диагностики заболеваний, обусловленных употреблением алкоголя, более существенным является не выяснение доз напитков, а установление факта регулярности их потребления, сопровождающегося развитием симптомов хронической алкогольной интоксикации (ХАИ), которая увеличивает риск развития заболеваний неалкогольной природы и усугубляет их течение. Нередко развивается алкогольная болезнь, сочетающая как признаки психической патологии, так и поражение многих систем и органов.
К факторам риска развития АБП относят: дозы алкоголя, характер и длительность злоупотребления; генетический полиморфизм этанолметаболизирующих ферментов; пол (у женщин склонность к развитию АБП выше); неполноценное питание (дефицит пищевых веществ); применение гепатотоксических лекарственных препаратов, метаболизирующихся в печени; инфицирование гепатотропными вирусами; иммунные факторы.
Метаболизм этанола. В организме человека метаболизм алкоголя проходит в три этапа при участии алкогольдегидрогеназы (АДГ), микросомальной этанолокислительной системы (МЭОС) и пироксисом [1, 2, 3]. Формирование АБП во многом обусловлено наличием генов, кодирующих ферменты, участвующие в метаболизме этанола — АДГ и альдегиддегидрогеназа (АлДГ) [1, 4]. Эти ферменты строго специфичны и локализуются преимущественно в печени. При попадании в желудок 12–25% введенного в организм алкоголя окисляется под воздействием желудочной АДГ, конвертирующей этанол в ацетальдегид, тем самым редуцируя количество алкоголя, поступающего в систему портального кровотока и соответственно в печень. Более низкая активность желудочной АДГ у женщин, чем у мужчин, отчасти объясняет тот факт, что они более чувствительны к токсическому воздействию алкоголя. Следует учитывать снижение уровня АДГ желудка при приеме блокаторов Н2-гистаминовых рецепторов, что может привести к значительному увеличению концентрации алкоголя в крови.
Этанол, поступая по системе портального кровотока в печень, подвергается воздействию печеночной фракции АДГ, коферментом которой является никотинамиддинуклеотид (NAD+), в результате чего происходит образование ацетальдегида, играющего важную роль в развитии АБП, и восстановление кофермента до NАD*H. АДГ, являясь цитоплазматическим ферментом, участвует в окислении этанола при тканевой концентрации алкоголя не более 10 ммоль/л.
У человека существует три основных гена, кодирующих АДГ: АДГ1, АДГ2, АДГ3. Полиморфизм на локусе АДГ2, наиболее вероятно, приводит к значительным различиям в метаболизме этанола. Так, изофермент АДГb2 (аллель АДГ2*1), обеспечивающий усиленное образование ацетальдегида, чаще встречается у лиц монголоидной расы, что объясняет их меньшую толерантность к алкоголю, проявляющуюся гиперемией лица, потливостью, тахикардией, а также раскрывает причины более высокого риска формирования АБП. На следующем этапе ацетальдегид под воздействием цитозольного АлДГ1 и митохондриального АлДГ2 ферментов в NAD-зависимых реакциях метаболизируется до уксусной кислоты. Около 10–15% этанола метаболизируется в микросомах гладкого эндоплазматического ретикулума с помощью МЭОС, включающей цитохром P 450 2E1, здесь же происходит метаболизм многих лекарственных препаратов. Увеличение алкогольной нагрузки приводит к повышению чувствительности к лекарственным веществам, образованию токсических метаболитов и токсическому поражению печени при использовании терапевтических доз препаратов. Наконец, каталазы, содержащиеся в пироксисомах, также могут участвовать в метаболизме этанола.
Патогенез. Токсическое воздействие этанола находится в прямой зависимости от концентрации в крови ацетальдегида и ацетата. При окислении этанола происходит повышенный расход кофермента NAD+, увеличение соотношения NAD*H / NAD+, что играет важную роль в формировании жировой дистрофии печени. Увеличение концентрации NAD*H приводит к возрастанию синтеза глицеро-3-фосфата, способствует эстерификации жирных кислот, синтезу триглицеридов, сопровождается снижением скорости b-окисления жирных кислот, приводит к их накоплению в печени.
Ацетальдегид обладает гепатотоксическим действием, которое проявляется в результате усиления процессов перекисного окисления липидов (ПОЛ), образования соединения с другими белками и ферментами, что приводит к нарушению функции фосфолипидных клеточных мембран. Комплекс соединений ацетальдегида с белками, в том числе с тубулином, вызывает изменения структуры микротрубочек гепатоцитов, образуя так называемый алкогольный гиалин, и способствует нарушению внутриклеточного транспорта, ретенции белков и воды, развитию баллонной дистрофии гепатоцитов.
Избыточное образование ацетальдегида и жирных кислот приводит к уменьшению активности митохондриальных ферментов, разобщению процессов окисления и фосфорилирования, снижению синтеза аденозинтрифосфата, а также усиливает синтез цитокинов (в частности, трансформирующего фактора роста — TGFb). Последний способствует трансформации клеток Ито в фибробласты, которые продуцируют коллаген. Другим механизмом коллагенообразования является стимуляция клеток Купфера продуктами ПОЛ.
Наряду с этим в развитии АБП предполагается роль гена ангиотензиногена (АГТ) — белка, синтезирующегося в печени, и ангиотензина II. Установлен их профиброгенный эффект [5], обнаружено повышение уровня ангиотензина II плазмы крыс в зависимости от алкогольной мотивации [6].
В патогенезе АБП велика роль иммунных механизмов. Выявлены нарушения гуморального иммунитета: повышение уровня сывороточных иммуноглобулинов (преимущественно иммуноглобулина класса А), их отложение в стенке печеночных синусоидов, образование в низких титрах антиядерных и антигладкомышечных антител, а также антител к алкогольному гиалину и др.
Нарушение клеточного иммунитета связано с сенсибилизацией Т-клеток ацетальдегидом, влиянием иммунных комплексов, повышенным образованием цитотоксических Т-лимфоцитов. В результате взаимодействия иммунокомпетентных клеток высвобождаются провоспалительные цитокины (в том числе и фактор некроза опухоли — TNFa) и индуцируемые им интерлейкины (IL-1, IL-2, IL-6, IL-8), что при участии активных форм кислорода и оксида азота приводит к повреждению различных клеток-мишеней, а в конечном итоге — к развитию полиорганных нарушений.
Одновременно у больных, страдающих АБП, обнаруживают избыточный рост бактерий в тонкой кишке, что способствует увеличению синтеза эндотоксина — липополисахарида оболочки грамотрицательных микробов. При попадании в кровь портальной системы эндотоксин наряду с другими отрицательными факторами (метаболиты ПОЛ) стимулирует активность купферовских клеток, синтез провоспалительных цитокинов, особенно TNFa, при активном влиянии которого усиливается развитие воспаления и фиброзирующих процессов в печени.
Диагностика ХАИ. Оценка тяжести алкогольной интоксикации имеет важное медико-социальное значение. Существенным аргументом являются данные мировой статистики: смертность в связи с алкогольной интоксикацией занимает третье место.
Для выявления ХАИ при массовом обследовании используется хорошо известный в мире опросник GAGE, приводимый ниже.
Наличие положительных ответов на все четыре вопроса позволяет сделать заключение о систематическом употреблении алкоголя и определяет высокую специфичность скрининга.
Для оценки степени выраженности ХАИ предложена анкета «постинтоксикационного алкогольного синдрома» (ПАС) с перечислением симптомов ХАИ [7].
При обследовании пациентов наркологического отделения клиники НИИ наркологии Минздравсоцразвития РФ 15 и более положительных ответов на анкету ПАС позволяли предполагать высокую вероятность систематического употребления небезопасных доз алкогольсодержащих напитков [7].
С целью выявления физикальных симптомов ХАИ используется «Сетка LeGo». Поскольку специфические признаки ХАИ отсутствуют, при осмотре больного следует учитывать особенности возрастных изменений (неврологических, психических и др.) и сходные симптомы ХАИ и сопутствующих заболеваний. Наличие семи и более признаков объективной оценки физических симптомов не исключает вероятности ХАИ обследуемого пациента. Приведем перечень физикальных признаков ХАИ («Сетка LeGo», 1976) в модификации О. Б. Жаркова, П. П. Огурцова, В. С. Моисеева [7].
Лабораторная диагностика ХАИ. У пациентов, злоупотребляющих алкоголем чаще, чем в популяции, выявляются: увеличение среднего объема эритроцитов, уровня сывороточного железа, лейкоцитоз, преобладание активности аспартатаминотрансферазы (АСТ) над активностью аланинаминотрансферазы (АЛТ) (66%), повышение активности щелочной фосфатазы (ЩФ) (24%) и γ-глютамилтранспептидазы (γ-ГТ) (70–80%), содержания триглицеридов (70–80%), холестерина (70–80%), иммуноглобулина класса А (60–70%). Однако среди рутинных методов лабораторной диагностики отсутствуют специфические тесты, свидетельствующие о ХАИ. Последние годы в специализированных клиниках с целью выявления злоупотребления алкоголем используют определение углеводдефицитного (десиализированного) трансферрина сыворотки крови — соединения трансферрина с ацетальдегидом, приводящего к накоплению железа в печени (70–90%) и ацетальдегидмодифицированного гемоглобина (70–80%).
Клиническая картина. АБП клинически проявляется в виде нескольких нозологических форм (по МКБ — 10): жировой дистрофии печени (К 70.0), острого или хронического гепатита (К 70.1), алкогольного фиброза (К 70.2) и цирроза печени (К 70.3).
ЖДП обычно протекает бессимптомно и обнаруживается случайно во время обследования при выявлении гепатомегалии или по данным УЗИ, которое регистрирует выраженное усиление эхогенности, ослабление видимости сосудистых структур. Жалобы больных на дискомфорт, тяжесть в правом подреберье не связаны с патологическим процессом в печени и объясняются другими причинами. При пальпации печень увеличена, гладкая с закругленным краем. Биохимические тесты, как правило, без отклонений от нормы; может отмечаться незначительно выраженный синдром цитолиза. В неясных случаях проводится пункционная биопсия печени.
Алкогольный гепатит. Различают острую и хроническую форму алкогольного гепатита.
Острый алкогольный гепатит (ОАГ) — это острое прогрессирующее дегенеративно-воспалительное поражение печени. Клинические проявления ОАГ весьма разнообразны: от легких безжелтушных форм до фульминантного гепатита, сопровождающегося выраженной печеночной недостаточностью; нередко приводит к развитию печеночной комы и летальному исходу. Течение и прогноз ОАГ зависят от тяжести нарушения функции печени. Особенно тяжело протекает ОАГ после алкогольных эксцессов на фоне уже сформировавшегося ЦП. Наиболее распространенной является желтушная форма ОАГ. Больные жалуются на слабость, тошноту, анорексию, похудение, тупые боли в правом подреберье, повышение температуры, желтуху. Кожный зуд для этой формы алкогольного гепатита не характерен. Более редким вариантом (до 13%) является холестатическая форма, сопровождающаяся выраженным кожным зудом, интенсивной желтухой, обесцвечиванием кала и потемнением мочи, что требует дифференциальной диагностики с механической желтухой, а при присоединении лихорадки — с холангитом. Фульминантная форма ОАГ носит фатальный, молниеносный характер и является отражением острого массивного некроза гепатоцитов. Клинически проявляется стремительным нарастанием желтухи, высокой лихорадкой, спутанностью сознания, появлением характерного печеночного запаха изо рта. Характерно присоединение диссеминированного внутрисосудистого свертывания, почечной недостаточности, гипогликемии, развиваются инфекционные осложнения, отек мозга. Эта форма гепатита, особенно у больных алкогольными циррозами печени, определяет высокий риск летального исхода, способствует прогрессированию фиброза в случаях регрессии клинической симптоматики ОАГ.
Особое место в структуре заболеваний печени занимают поражения, обусловленные суррогатами алкоголя, массовое отравление которыми наблюдалось летом–осенью прошлого года (общее число жертв на 23.11.06. по РФ составило 10400 человек). Основное токсическое вещество — полигексаметиленгуанидина гидрохлорид, входящий в состав дезинфицирующих средств. К другим потенциальным этиологическим факторам относят диэтилфталат, изопропиловый спирт, ацетальдегид и др. Каждое из этих токсических веществ может вызывать поражения различных органов и систем. Однако среди них весьма значимым является развитие токсического гепатита, протекающего с резко выраженным, медленно разрешающимся холестазом [8]. Для отравления суррогатами алкоголя синдром цитолиза является менее характерным (5–10 норм аминотрансфераз), синтетическая функция печени страдает редко. Наиболее драматическая ситуация — прогрессирующая печеночная недостаточность — наблюдается у больных с фоновым алкогольным ЦП.
Хронический гепатит алкогольной этиологии, или алкогольный стеатогепатит незначительно отличается по клиническим проявлениям от ЖДП. Больные жалуются на слабость, анорексию. По данным пальпации определяется увеличение печени с закругленным краем. При УЗИ картина напоминает таковую при ЖДП. В ряде случаев отмечается незначительное увеличение размеров селезенки, расширение селезеночной вены, начинают появляться признаки портальной гипертензии. При лабораторном обследовании выявляется повышение трансаминазной активности с характерным превышением АСТ над АЛТ, в ряде случаев возможно умеренное увеличение показателей синдрома холестаза. Верификация диагноза возможна при морфологическом исследовании печени. Длительное течение АСГ приводит к формированию алкогольного ЦП. Не исключается, что алкогольный ЦП может формироваться и без выраженных признаков воспаления через перивенулярный алкогольный фиброз.
Алкогольный ЦП. При алкогольном ЦП возможно чрезвычайное многообразие клинических проявлений. У значительного числа больных цирроз протекает латентно или малосимптомно. Однако у многих из них при осмотре выявляется увеличение печени. Жалобы на слабость, диспептические расстройства, похудание, боли в суставах носят неспецифический характер. В 75% случаев развивается картина, характерная для ЦП в виде малых печеночных знаков — телеангиэктазий, пальмарной эритемы, гинекомастии. Печень, как правило, увеличена, уплотнена, с гладкой поверхностью, край заострен; в ряде случаев печень нормальных или уменьшенных размеров. Возможно умеренное увеличение размеров селезенки, расширение воротной и селезеночной вен, снижение скорости портального кровотока (проявление портальной гипертензии) с последующим формированием варикозно расширенных вен пищевода. При декомпенсации ЦП, развитии отечно-асцитического синдрома выявляют электролитные нарушения — гипокалиемический алкалоз, у 33% больных — метаболический алкалоз, гипонатриемию, обнаруживают повышение содержания аммиака в крови. Энцефалопатия носит смешанный характер, возможно развитие комы. При биохимическом исследовании крови отмечается гипербилирубинемия, повышение активности ЩФ и γ-ГТ, АСТ и АЛТ не более чем в 6 раз. Развивается тромбоцитопения, удлинение протромбинового времени, гипоальбуминемия. Алкогольная этиология может быть подтверждена с помощью изучения алкогольного анамнеза, методом исключения вирусной природы ЦП.
АБП нередко сопутствует хронический панкреатит, периферическая полинейропатия, миокардиопатия, нефропатия. При оценке клинической картины и течения заболевания следует учитывать, что прогрессирование органной патологии определяется не только влиянием острой и хронической алкогольной интоксикации, но и патологическими проявлениями абстинентного синдрома.
К морфологическим критериям АБП относят жировую инфильтрацию (мелко- и крупнокапельную во 2-й и 3-й зонах ацинуса), балонную дистрофию гепатоцитов, ацидофильные тельца — тельца Мэллори или алкогольный гиалин в виде конденсированных микрофиламентов, гигантские митохондрии, коллагенизацию 3-й зоны (перивенулярный фиброз), нейтрофильную инфильтрацию, канальцевый холестаз, повышенное отложение гемосидерина в печени (рис.).
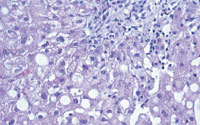 |
| Рисунок. Гепатобиоптат больного Н., 42 г. Алкогольный стеатогепатит. Крупнокапельные вакуоли жира. Гиалин в цитоплазме гепатоцитов. Смешанная воспалительная инфильтрация синусоидов. Окраска гематоксилином и эозином х100 |
Прогноз АБП. Для определения тяжести алкогольного гепатита и выживаемости используют индекс Мэддрея, вычисляемый как 4,6 х (разность между протромбиновым временем больного и этим же показателем в контроле) + билирубин сыворотки крови в мг%. Вероятность летального исхода при значении индекса Мэддрея более 32 превышает 50%.
Последние годы для оценки риска летальности в исходе ОАГ нашла применение система MELD (Model for End-Stage Liver Disease) — Модель терминальной стадии болезни печени [9], ранее разработанная для больных, нуждающихся в трансплантации печени, с целью определения сроков проведения операции. MELD (в баллах) вычисляется по формуле: 10 х (0.957 х logе[креатинин мг/дл] + 0.378 х logе[протромбиновое время] + 0.643 х этиология цирроза [0 — алкоголь, холестаз; 1 — другая этиология]). Показано, что при сумме баллов до 40 продолжительность жизни ограничивается 3 мес.
Лечение АСГ. Целью терапии АСГ является предотвращение формирования фиброза и ЦП (ингибирование воспаления и фиброза в ткани печени, снижение активности процессов ПОЛ и биохимических показателей, выведение токсических метаболитов, уменьшение эндотоксемии), улучшение качества жизни и лечение ассоциированных с АСГ состояний (хронический холецистит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки и др.) [10, 11, 12].
Этанол является главным этиологическим фактором развития заболевания. Основой лечения АБП должен быть полный отказ от приема алкоголя. При выполнении этого условия при ЖДП, АСГ возможен регресс симптомов хронического заболевания печени, улучшение лабораторных показателей. Длительная абстиненция при алкогольном ЦП способствует улучшению белково-синтетической функции печени, уменьшению проявлений портальной гипертензии, а также улучшению морфологической картины [13, 14]. Необходимо проводить систематические беседы с пациентами, имеющими признаки ХАИ, и их близким окружением, аргументируя влияние алкоголя на возникновение соматоневрологической патологии, развитие алкогольной зависимости и психических заболеваний, риск опасных отравлений, а также возможность тяжелых последствий в результате взаимодействия лекарств и алкогольных напитков (особенно у лиц пожилого возраста).
Целесообразно введение общепринятых в мире ограничений на продажу алкоголя и проведение просветительской работы [14].
Диета. При АБП целесообразно назначение диеты, богатой белками (не менее 1 г на 1 кг массы тела), с высокой энергетической ценностью (не менее 2000 ккал/сут), с достаточным содержанием витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена.
Установлено, что дефицит цинка (40% больных ЦП класса В и С [15] по Child-Pugh) не только усиливает проявления печеночной энцефалопатии, но и сам по себе является признаком печеночной недостаточности. Известно также, что АДГ — цинк-зависимый фермент, участвующий в метаболизме этанола.
Следует учитывать, что лица, злоупотребляющие алкоголем, как правило, имеют дефицит массы тела, поэтому постепенно увеличение потребления белка с пищей способствует улучшению функций печени, что объясняется стимуляцией ферментов, снижением катаболических процессов, нормализацией иммунного статуса.
Медикаментозная терапия АБП. В патогенезе АБП ключевую роль играет повреждение биологических мембран, нарушение функции ферментных систем. В связи с этим применение полиненасыщенных (эссенциальных) фосфолипидов, обладающих мембранстабилизирующими и цитопротекторными свойствами, осуществляющих замещение фосфолипидных дефектов мембранных структур поврежденных клеток печени путем встраивания фосфолипидных комплексов в цитоплазматические мембраны, повышает активность и текучесть мембран, нормализует процессы ПОЛ. В процессе двадцатилетнего исследования, посвященного изучению влияния эссенциальных фосфолипидов на алкогольные поражения печени с использованием экспериментальной модели — обезьян бабуинов, показано замедление прогрессирования заболевания, предупреждение его перехода в стадию цирроза. Эссенциале назначают в дозе 500–1000 мг/сут в/в в течение 10–14 дней, затем курс лечения продолжают от 3 до 6 мес в дозе 1800 мг/сут. Большой опыт применения эссенциальных фосфолипидов подтвердил высокую эффективность препарата при лечении больных с неактивными формами АБП — ЖДП, АСГ.
Достаточно широко в лечении стеатоза печени и хронического алкогольного гепатита используются препараты силимарина (силибинин — основное действующее вещество). Силимарин обладает гепатопротекторным и антитоксическим эффектом (70–105 мг/сут не менее 3 мес). Механизм его действия связан с подавлением ПОЛ, вследствие чего предотвращается повреждение клеточных мембран. В поврежденных гепатоцитах препарат стимулирует синтез белков и фосфолипидов, в результате чего происходит стабилизация мембран гепатоцитов. Отмечен антифибротический эффект силимарина. На экспериментальных моделях продемонстрировано замедление под его влиянием скорости фиброзной трансформации ткани печени, что связывается как с повышением клиренса свободных радикалов, так и с непосредственным подавлением синтеза коллагена.
В лечении алкогольных поражений печени находит применение адеметионин. Использование адеметионина при АБП связано с необходимостью для организма восполнения эндогенного адеметионина, выполняющего одну из основных функций в промежуточном обмене. Являясь предшественником таких важных соединений, как цистеин, таурин, глютатион и коэнзим А, адеметионин выполняет активную роль в реакциях трансаминирования, транссульфурирования и аминопропилирования. Применение экзогенного адеметионина позволяет снизить накопление и отрицательное воздействие токсических метаболитов на гепатоциты, стабилизировать вязкость клеточных мембран, активизировать работу связанных с ними ферментов. С другой стороны, адеметионин усиливает метилирование мембран и проводящих путей, способствует изменению вязкости мембран, улучшению функции рецепторов нейронов, стабилизации миелиновой оболочки, а, проникая через гематоэнцефалический барьер, стабилизирует активность фосфалинергических и серотонинергических систем. Сочетание гепатопротекторных и антидепрессивных свойств определяет применение препарата при депрессивных расстройствах в случаях токсического поражения печени. Рекомендуемые дозы адеметионина составляют 800 мг/сут — при парентеральном введении (в течение 2 нед) и 1600 мг/сут — per os (от 2 до 4–8 нед).
С 2005 г. начали применять отечественный препарат адеметионина — Гептор у больных с алкогольной ЖДП, АСГ, АЦП. В суточной дозе 1600 мг per os Гептор приводит к уменьшению соматических и вегетативных проявлений, снижению показателей биохимической активности после 2 нед приема, имеет сходный профиль безопасности и невысокую частоту нежелательных явлений, не требующих снижения дозы или отмены, по сравнению с оригинальным препаратом. Уникальные свойства Гептора позволяют использовать его в клинической практике для лечения алкогольных, токсических, лекарственных поражений печени и депрессивных состояний. Гептор хорошо переносится, поэтому можно рекомендовать его повторные курсы.
На фоне применения препаратов урсодеоксихолевой кислоты (УДХК) у больных АБП отмечено улучшение клинико-биохимической [16] и гистологической картины. Это, вероятно, связано не только с ее цитопротекторным, антихолестатическим, антиапоптозным эффектами, но и с подавлением секреции провоспалительных цитокинов. При АБП УДХК назначается в дозе 13–15 мг/кг/сут [17].
Целесообразность применения кортикостероидных гормонов при АБП неоднозначна [18]. Однако в большинстве рандомизированных исследований получены данные о достоверном уменьшении летальности при применении 40 мг Преднизолона или 32 мг Метипреда в течение 4 нед у больных с тяжелой формой ОАГ [19].
Учитывая роль провоспалительных цитокинов в патогенезе ОАГ, обоснованным является применение химерных антител к TNFa (Инфликсимаб, 5 мг/кг) [20], что достоверно сопровождается регрессией клинико-лабораторных показателей по сравнению с Преднизолоном [22, 21].
С этой же целью в качестве ингибитора TNFa используется Пентоксифиллин (1200 мг/сут per os в течение 4 нед), что приводит к улучшению качества жизни и снижению смертности больных ОАГ [23].
Случаи тяжелого течения ОАГ сопровождаются развитием выраженной печеночной энцефалопатии, коррекция которой осуществляется путем применения лактулозы (30–120 мл/сут per os и/или per rectum) и орнитина-аспартата (20–40 г/сут в/в капельно до купирования основных проявлений этого осложнения) [24].
Применение антибактериальных препаратов (цефалоспорины 3-го поколения и др.) у больных АБП показано с целью профилактики и лечения инфекционных осложнений, а также уменьшения эндотоксемии.
Методом выбора при фульминантной форме ОАГ может быть трансплантация печени [25].
Патогенетически обоснованным в лечении различных нозологических форм АБП является применение антиоксидантов (селен, бетаин, токоферол и др.). Однако их эффективность не доказана [26].
С целью воздействия на эндогенную токсемию, связанную с бактериальным обсеменением тонкой кишки, целесообразно в программу лечения пациентов с алкогольным стеатозом печени, АСГ включать применение пребиотиков, улучшающих метаболизм кишечных бактерий. Под влиянием пребиотических препаратов у больных компенсированным ЦП алкогольной этиологии отмечено снижение избыточной бактериальной пролиферации в тонкой кишке, сопровождающееся уменьшением выраженности печеночной энцефалопатии [27].
Литература
Л. Ю. Ильченко, доктор медицинских наук, профессор
РГМУ, Москва





