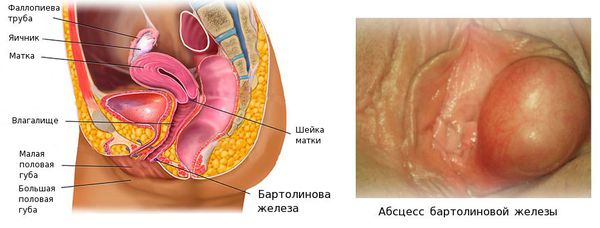
Абсцесс бартолиновой железы
Рубрика МКБ-10: N75.1
Содержание
Определение и общие сведения [ править ]
Инфицирование и нагноение содержимого кисты бартолиновой железы называют ложным абсцессом.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
При появлении флуктуации следует предположить формирование истинного абсцесса бартолиновой железы. Гнойное расплавление железы и окружающих тканей сопровождается усилением воспаления, боли, гипертермией, нарастанием лейкоцитоза. Иногда абсцесс вскрывается спонтанно с излитием гноя.
Абсцесс бартолиновой железы: Диагностика [ править ]
Диагностика основана на оценке клинической картины, данных осмотра, пальпации железы, бактериологического исследования содержимого абсцесса.
Лабораторные исследования включают бактериоскопию маз ков, бактериологическое исследование содержимого абсцесса, клинический анализ крови, в некоторых случаях ПЦР.
Дифференциальный диагноз [ править ]
Дифференциальную диагностику проводят с нагноением большой половой губы при воспалении паравагинальной и параректальной клетчатки, фурункулезом больших половых губ, натечником при туберкулезе, нагноившейся кистой Гартнерова хода, пиокольпосом. При подозрении на натечник туберкулезной этиологии показана консультация фтизиогинеколога или фтизиохирурга.
Абсцесс бартолиновой железы: Лечение [ править ]
Хирургическое стационарное лечение показано при следующих состояниях:
• абсцесс большой железы преддверия;
• киста большой железы преддверия, создающая дискомфорт при половой жизни, ходьбе;
• рецидивирующий абсцесс большой железы преддверия;
• незаживающий свищ после вскрытия ложного абсцесса;
Перед операцией назначают очистительную клизму, опорожняют мочевой пузырь, бреют волосы на наружных половых органах, промывают влагалище раствором антисептика.
Для обезболивания применяют внутривенный наркоз, местная анестезия нежелательна, поскольку введение анестетика в инфильтрированные ткани само по себе может оказаться очень болезненным.
После операции назначают антибактериальное лечение с учетом чувствительности к антибиотикам, десенсибилизирующее лечение и физиотерапевтические процедуры. На 5-6-й день пациентку выписывают на амбулаторное долечивание. Рекомендуют соблюдение гигиенических правил, ношение свободного белья.
Болезни бартолиновой железы (N75)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Что такое абсцесс бартолиновой железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кориковой Татьяны Витальевны, гинеколога со стажем в 15 лет.
Определение болезни. Причины заболевания
Абсцесс бартолиновой железы (лат. abscessus — «нарыв») — это острое инфекционно-воспалительное заболевание с образованием гнойной полости и расплавлением тканей железы, расположенной у входа во влагалище.
Функции бартолиновых желёз:
Причины абсцесса бартолиновой железы:
К факторам риска развития абсцесса бартолиновой железы относятся:
Симптомы абсцесса бартолиновой железы
Симптомы заболевания:
Патогенез абсцесса бартолиновой железы
Абсцесс бартолиновой железы возникает при инфицировании бактериями вульвы (входа во влагалище). Пути проникновения инфекции:
При попадании инфекции и выделений из мочеиспускательного канала, влагалища и кишечника в проток бартолиновой железы происходит его закупорка. В результате секрет скапливается в железе, что приводит к воспалению. При этом появляется покраснение, отёк, боль и гнойные выделения.
Усиление воспаления и отёка приводит к закрытию выводного протока бартолиновой железы и формированию кисты — полости, заполненной секретом. Во входе во влагалище со стороны малых половых губ появляется уплотнение. При дальнейшем воспалении происходит нагноение протоков и долек железы, что вызывает ложный абсцесс. Уплотнение начинает закрывать или деформировать вход во влагалище. При дальнейшем инфицировании возникает истинный абсцесс — процесс захватывает всю железу и переходит на окружающие её ткани. Обычно это происходит при проникновении инфекции через кровоток. Образование при этом становится резко болезненным, неподвижным и увеличивается в объёме.
Возбудители абсцесса бартолиновой железы:
Иногда возбудитель, полученный для бактериологического исследования, не растёт на питательных средах. Это свидетельствует о неизвестных патогенах, которые не были обнаружены обычными методами обследования.
Классификация и стадии развития абсцесса бартолиновой железы
Виды абсцесса бартолиновой железы:
По локализации абсцессы бартолиновых желёз подразделяют на односторонние и двусторонние.
Стадии заболевания:
Следует знать, что заболевание развивается постепенно, поэтому стадии выделены условно.
Осложнения абсцесса бартолиновой железы
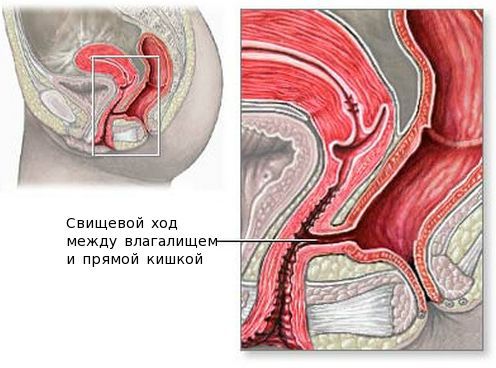
Абсцесс бартолиновой железы может привести к появлению гематом, влагалищно-прямокишечных свищей, хронического бартолинита, диспареунии, рака вульвы и сепсиса.
Гематомы. У основания бартолиновой железы находится крупное венозное сплетение. Эти сосуды могут повреждаться при удалении железы, в результате чего возникает кровотечение со скоплением крови в послеоперационной области. Гематомы небольших размеров рассасываются самостоятельно, но крупные образования могут вскрываться в области шва, вызывая распространение воспаления.
Влагалищно-прямокишечные свищи формируются при истинном абсцессе, возникшем из-за удаления бартолиновой железы и повреждения при этом влагалища и кишечника. Истинный абсцесс также может самостоятельно вскрыться не в просвет входа во влагалище, а внутрь и повредить стенку влагалища или кишечника. Этот процесс может приводить к воспалению близлежащих тканей. При таком состоянии опорожнение кишечника и половой акт сопровождаются болью, происходит выделение каловых масс из влагалища. Свищ выявляется при ректальном и вагинальном исследованиях. Лечение проводят совместно с колопроктологом.
Хронический бартолинит, или воспаление бартолиновой железы развивается при неправильном, несвоевременном лечении или его отсутствии. Заболевание имеет периоды обострения и ремиссии — в отличие от абсцесса, который всегда является острым процессом. Данная форма болезни может самопроизвольно обостряться с появлением гнойных выделений и болевых ощущений. Улучшение состояния также происходит самостоятельно. Обострения могут возникать при попадании инфекции в закупоренные каналы желёз, при резком переохлаждении и авитаминозе.
Рак вульвы — редкое заболевание, составляющее около 4 % от всех опухолей женских гениталий. В связи со снижением иммунитета и дефицитом эстрогенов патология зачастую возникает после 55 лет.
Сепсис. Токсины возбудителей заболевания могут выходить за пределы бартолиновой железы, в кровь и лимфатическую систему, вызывая системное воспаление. Это одно из самых серьёзных осложнений, лечение проводится совместно реаниматологами, хирургом и терапевтом.
Диагностика абсцесса бартолиновой железы
Диагностика включает:
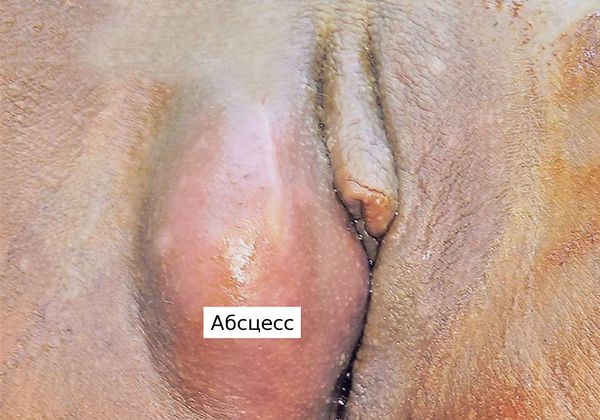
Диагноз обычно очевиден и устанавливается при гинекологическом осмотре и с помощью УЗИ мягких тканей промежности. Абсцесс бартолиновой железы выглядит как образование с гладкими стенками, ровными контурами и жидким содержимым внутри. Кожа над абсцессом ярко-красная. Основным признаком истинного абсцесса является симптом флуктуации. Флуктуациией (лат. fluctuatio — «волнение») называют колебание жидкости в полости. Для выявления флуктуации пальцами одной руки надавливают на исследуемую область, ощущая пальцами другой руки толчок в виде волны.
Симптомы при ложном абсцессе:
Истинный абсцесс проявляется более яркими симптомами:
Лечение абсцесса бартолиновой железы
Лечение абсцесса бартолиновой железы всегда хирургическое. Иногда операция сочетается с медикаментозной терапией (антибиотики широкого спектра действия, антимикробные и противовоспалительные препараты) и физиотерапевтическими методами лечения, которые предупреждают рецидивы и улучшают иммунитет.
Считается, что если у пациента нет признаков системной воспалительной реакции (сепсиса), флегмоны, множественных абсцессов, угнетения иммунитета, то в антибиотиках нет необходимости. При наличии вышеперечисленных патологий во время ожидания результатов бактериологического посева назначают терапию антибиотиком широкого спектра действия, активным в отношении нескольких возбудителей заболевания.
Виды хирургического лечения абсцесса бартолиновой железы.
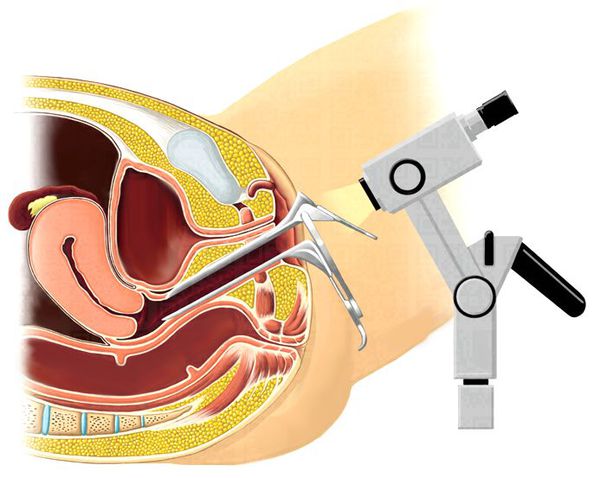
Иссечение и дренирование абсцесса. Хирургическим скальпелем выполняется разрез капсулы абсцесса, содержимое гнойника удаляется шприцом. Затем полость абсцесса промывают антисептиками и устанавливают резиновый дренаж. В дальнейшем полость железы ежедневно обрабатывают антисептиками, производят смену дренажа, применяют стерильные повязки с антибактериальной мазью или антимикробным гелем.
Вскрытие абсцесса и формирование нового отверстия протока бартолиновой железы. Чтобы абсцесс не повторился, формируют новое отверстие протока бартолиновой железы. Для этого выполняют одну из операций:
Пункционная аспирация — удаление содержимого абсцесса с помощью прокола. Проводится при выявлении заболевания у беременных.
Небольшие абсцессы могут регрессировать без лечения, самостоятельно созревая и вскрываясь. Ускорить разрешение воспаления поможет возвышенное положение нижних конечностей, локальные процедуры с использованием озонированного физиологического раствора и ультразвуковой кавитации растворами антисептиков.
Прогноз. Профилактика
Для профилактики следует:
Бартолинит— воспаление бартолиновых желез: диагностика и лечение
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/03/bartolinit1-300×200.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/03/bartolinit1.jpg» title=»Бартолинит— воспаление бартолиновых желез: диагностика и лечение»>
Елена Аносова, гинеколог. Редактор А. Герасимова
Бартолинит — это гнойное воспаление большой железы, расположенной в преддверии влагалища. Железы вырабатывают секрет — слизистую жидкость, увлажняющую вход во влагалище. Состояние часто требует хирургической помощи.
Несколько фактов о бартолините
Причины бартолинита
Причина воспаления — инфицирование при слабом иммунитете:
Часто, при поиске причин бартолинита, выявляется сочетанная инфекция, распространившаяся через проток железы из мочеиспускательного канала или влагалища.
Причиной бартолинита может стать закупорка протока из-за загустения секрета. Предполагается, что причина изменения свойств слизи кроется в гормонах. Секрет содержит большое количество белковых соединений, которые в теплой безвоздушной среде быстро портятся, превращаясь в источник инфекции.
Симптомы
Болезнь протекает в двух формах: острое состояние и хроническая патология.
Острый бартолинит начинается внезапно:
По видам поражения бартолинит делят на:
Если гнойник не вскрывается, и иммунитет подавляет воспаление, но не может справиться со скоплением гноя, образуется киста. Это гнойный мешочек с плотными стенками. Со временем киста может инфицироваться, в этом случае разовьется абсцесс.
Гнойник может вскрыться самостоятельно. Этого нельзя допускать, так как гной попадает в мочеполовую систему, и микроорганизмы, вызывающие болезнь, без лечения остаются в организме. Если иммунитет не погасил воспаление, бартолинит становится хроническим.
Хронический бартолинит — это рецидивирующая форма, сопровождающаяся следующими признаками:
Диагностика
На приеме гинеколог опрашивает пациентку и осматривает ее на кресле. Как правило, предварительный диагноз можно поставить сразу — признаки бартолинита довольно специфичные. Но по симптоматике заболевания невозможно выявить причину и возбудителя инфекции, поэтому лечение антибиотиками назначается только по результатам анализов.
Пациентка должна сдать:
В диагностике бартолинита используются следующие методы:
Кроме этого нужно обязательно сделать УЗИ малого таза, чтобы посмотреть, не затронуты ли воспалением другие органы.
Если симптомы заболевания смазанные или есть основания подозревать рак вульвы, признаки которого близки к бартолиниту, обязательно проводится биопсия. Маленький участок ткани направляется в лабораторию, где выявляется наличие видоизмененных клеток.
Медикаментозное лечение бартолинита
К гинекологу нужно обращаться в начале заболевания, тогда можно обойтись без хирургического вскрытия гнойника. Врач выпишет антибиотик, жаропонижающие и обезболивающие средства. Дополнительно проводится обработка половых органов хлоргексидином, делаются аппликации с левомеколем.
Самостоятельно лечиться нельзя, ведь антибиотики нужно подбирать, основываясь на причине воспаления. Если оно вызвано половыми инфекционными возбудителями, нужно бороться ещё и с ними. Каждый антибактериальный препарат имеет свой спектр действия, и уничтожая, например, гонококки, он не окажет никакого действия на кандидозную инфекцию.
При воспалении бартолиновых желез часто выявляются и сопутствующие заболевания: цистит, воспаление шейки матки (цервицит), бактериальный вагиноз (дисбактериоз) и др. Эти болезни требуют дополнительных назначений.
Если воспаление не проходит, гинеколог проводит вскрытие абсцесса.
Хирургическое лечение бартолинита
Первые две процедуры делаются под местной анестезией, допустим общий наркоз.
В современных клиниках для вскрытия абсцесса применяется лазер или радионож, исключающие кровотечение.
После любой из процедур нужно исключить интимные отношения до полного заживления ранки (от 2-х недель). Нельзя месяц использовать тампоны. Если место операции болит, можно принимать обезболивающее.
Возможные осложнения после операции
Осложнения после оперативного вмешательства бывают редко, но полностью исключить их нельзя.
Воспалительные заболевания промежности, вульвы и влагалища (бартолинит, вульвит, вагинит)
Общая информация
Краткое описание
Воспалительные заболевания промежности, вульвы и влагалища – это воспалительный процесс наружных и внутренних (влагалища) гениталий (бартолинит, вульвит, вагинит).
Бартолинит – это воспалительное заболевание большой железы преддверия влагалища (бартолиновой железы).
Вульвит – это воспалительное заболевание предверия влагалища (вульвы).
Вагинит – это воспалительное заболевание влагалища.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| N75 | Болезни бартолиновой железы | 71.24 | Удаление кисты бартолиниевой железы |
| N75.0 | Киста бартолиновой железы | 71.29 | Другие манипуляции на бартолиновой железе |
| N75.1 | Абсцесс бартолиновой железы | ||
| N75.8 | Другие болезни бартолиновой железы | ||
| N75.9 | Болезнь бартолиновой железы неуточненная | ||
| N76 | Другие воспалительные болезни влагалища и вульвы | ||
| N76.0 | Острый вагинит | ||
| N76.1 | Подострый и хронический вагинит | ||
| N76.2 | Острый вульвит | ||
| N76.3 | Подострый и хронический вульвит | ||
| N76.4 | Абсцесс вульвы | ||
| N76.5 | Изъязвление влагалища | ||
| N76.6 | Изъязвление вульвы | ||
| N76.8 | Другие уточненные воспалительные болезни влагалища и вульвы | ||
Дата разработки/пересмотра протокола: 2016 год.
Категория пациентов: гинекологические пациенты.
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Бартолиниты:
Клинические формы:
· острый бартолинит – воспалительный процесс бартолиновой железы без закупорки протока;
· абсцесс бартолиновой железы – воспалительный процесс бартолиновой железы с закупоркой протока.
Вульвит и вагинит:
По клинической стадии:
· острые (не более 1 месяца);
· подострые (до 3 месяцев);
· хронические (свыше 3 месяцев).
По этиологии:
· специфические (вызванные инфекциями, передающимися половым путем);
· неспецифические (неспецифические инфекционные, механические, термические, химические, эндокринные факторы).
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы и анамнез:
Бартолинит:
· боли в области пораженной железы;
· неприятные ощущения при половом акте;
· неудобство при ходьбе;
· общее недомогание.
Вульвит и вагинит:
· боль, жжение, зуд в области наружных половых органов и во влагалище, усиливающиеся при мочеиспускании;
· обильные вагинальные выделения;
· общее недомогание.
Анамнез:
· применение медикаментов, гигиенических средств;
· наличие нескольких сексуальных партнеров;
· незащищенный половой контакт;
· сахарный диабет, ожоги и др.
Анамнестические данные позволяют выявить стадию заболевания по длительности жалоб, а также заподозрить этиологию заболевания.
Физикальное обследование:
Специальный гинекологический осмотр:
Вульвовагинит:
· отечность и гиперемия слизистой оболочки вульвы и влагалища;
· серозно-гнойные/гнойные налеты, могут быть небольшие изъязвления, кровоточащие при контакте.
· может наблюдаться увеличение паховых лимфатических узлов.
Выделения из влагалища:
· при бактериальном вагинозе – бели с запахом рыбы, усиливающимся после полового контакта;
· при кандидозном вульвовагините – выделения густой консистенции белого цвета («творожистые»);
· при трихомониазе – выделения желто-зеленого цвета с неприятным запахом, могут быть пенистого характера.
Лабораторные исследования:
Бартолинит: специфичных изменений нет.
· ОАК – умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ;
· бактериоскопическое исследование отделяемого из влагалища и поверхности вульвы: выявление возбудителя.
Вульвовагинит:
· бактериоскопическое исследование отделяемого из влагалища и поверхности вульвы: 3-4 степень чистоты, наличие инфекционного агента.
Дополнительные лабораторные исследования:
· бактериологическое (культуральное) исследование отделяемого из влагалища и вульвы с определением чувствительности к антибиотикам: выявление возбудителя и его чувствительности к антибактериальным препаратам (для подбора антибактериальной терапии и контроля эффективности антибактериальной терапии);
· ПЦР – диагностика на ИППП (при подозрении на специфический инфекционный агент).
Таблица – 1. Лабораторные показатели вагинальных выделений (УД – В).
| Бактериальный вагиноз | Кандидозный вульвовагинит | Трихомонадный вульвовагинит |
| · серо-белые выделения из половых путей. · «рыбий» запах (если нет, то можно нанести 2-3 капли 10% р-р КОН). · рН влагалища >4,5. · ключевые клетки при бактериоскопии. | · обнаружение при бактериоскопии дрожжей или их мицелии (чаще С.albicans) – чувствительность 40-60%. · рост дрожжевых клеток при бактериологическом исследовании. · при рецидиве роста дрожжевых клеток не C.albicans, чаще С.glabrata свидетельствует о снижении чувствительности к противогрибковым препаратам. | · обнаружение при бактериоскопии T.vaginalis (чувствительность 40-70%). · бактериологический анализ (чувствительность 95%). · ПЦР на трихомониаз (чувствительность 100%). |
Инструментальные исследования:
Бартолинит: нет
Вульвовагинит:
· вагиноскопия у девочек – при рецидивирующем течении воспаления и подозрении на полипоз, новообразование, инородное тело.
Диагностический алгоритм:
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование.
Дифференциальный диагноз
Дифференциальная диагностика воспаление бартолиновой железы (бартолинит).
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Киста бартолиновой железы | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | Специальный гинекологический осмотр. | Отсутствие гиперемии, отека, флюктуации |
| Гематома в области вульвы | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | — Сбор анамнеза; — Специальный гинекологический осмотр. | — Связывает с механической травмой, родами; — Расположена не в области проекции большой железы предверия. |
| Фурункулез больших половых губ | Жалобы на образования в области промежности, общее недомогание, гиперемия, отек, гипертермия | Специальный гинекологический осмотр. | Образование локализуется в области волосяного фолликула, сальной железы. |
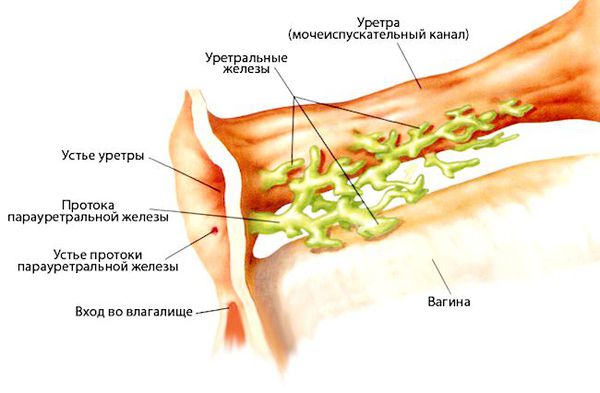
| Парауретральные кисты | Жалобы на образование в области вульвы, дискомфорт при половых контактах, боль. | Специальный гинекологический осмотр. | Образования располагаются в парауретральной области. |
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Атрофический вульвит/вагинит | Жалобы на зуд, жжение, выделения из половых путей. | — Специальный гинекологический осмотр; — Кольпоскопия; — Мазок на цитологическое исследование. | — Сглаженность слизистой вульвы и влагалища, истонченность, кровоточивость при контакте; — Истончение эпителия вульвы и влагалища, неравномерное окрашивание по Шиллеру; — Клетки базальных и парабазальных слоев. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Амфотерицин B (Amphotericin B) |
| Аскорбиновая кислота (Ascorbic acid) |
| Бутоконазол (Butoconazole) |
| Кетоконазол (Ketoconazole) |
| Клавулановая кислота (Clavulanic acid) |
| Клотримазол (Clotrimazole) |
| Метронидазол (Metronidazole) |
| Миконазол (Miconazole) |
| Нистатин (Nystatin) |
| Парацетамол (Paracetamol) |
| Ретинол (Retinol) |
| Тинидазол (Tinidazole) |
| Тиоконазол (Tioconazole) |
| Флуконазол (Fluconazole) |
| Хлоропирамин (Chloropyramine) |
| Цефалексин (Cefalexin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
Бартолинит:
· При наличии бессимптомного течения кисты бартолиниевой железы или бартолинита лечение не требуется. Нужно только наблюдение, достаточная гигиена и сбалансированное питание;
· При остром бартолините или при спонтанном разрыве абсцесса рекомендуются местные теплые ванночки и обезболивание [9];
· Несозревшие малые абсцессы также можно лечить с помощью местных теплых ванночек, для содействия спонтанному дренажу или развития до стадии, пригодной для разреза и дренажа [9,10,11];
· После дренажа абсцесса (самостоятельного или хирургического) рекомендуются антибиотики широкого спектра действия;
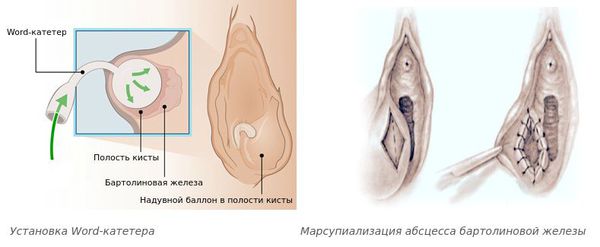
· Разрез и дренаж может потребоваться, если не происходит спонтанного дренажа. При этом тампонирование полости (марсупилизация) снижает риск рецидива абсцесса, частота которого после разреза и дренажа составляет до 15% [9,10,11] (УД – B,C).
Вульвит/вагинит [4]:
· Лечение вульво-влагалищного кандидоза и бактериального вагиноза проводится только при наличии симптомов заболевания.
· Лечение симптомов кандидозного вульвовагинита препаратами местного воздействия, могут потребоваться более длительные курсы терапии (УД 1-А).
· Применение высоких доз препаратов для лечения трихомониаза может привести к возникновению резистентных случаев трихомониаза. (УД I-А)
· Во время беременности, лечение трихомониаза пероральным метронидазолом является оправданным для профилактики преждевременных родов. (УД I-А)
· Более длительные курсы терапии бактериального вагиноза рекомендуется для женщин, с документально подтвержденными частыми рецидивами. (УД I-А)
Бартолинит:
Немедикаментозное лечение – нет
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Перечень основных лекарственных средств:
Антибиотики широкого спектра действия не менее 7 дней (УД – GPP)
1 линия препаратов (УД – GPP):
· Амоксициллин+клавулоновая кислота 500 мг 3 раза в день per os;
· или Цефалексин 500 мг 3 раза в день per os;
· или Цефтриаксон 250 мг в/м однократно + метронидазол 500 мг 2 раза в день.
Перечень дополнительных лекарственных средств:
· Парацетамол 500-1000 мг per os 4-6 часов по требованию, максимум 4000 мг в день – с целью обезболивания.
Алгоритм действий при неотложных ситуациях:
Другие виды лечения: Марсупиализация (операция, при которой края стенки полости пришиваются к краям операционной раны с образованием искусственного кармана и оставляется открытой до тех пор, пока она не заживет), дренаж Word – катетером. Данные методы предпочтительны после разрешения воспаления. Существует недостаток доказательств в поддержку той/иной стратегии управления.
Вульвит/вагинит:
Немедикаментозное лечение – нет
Медикаментозное лечение [4]:
| Нозология | При беременности | Вне беременности |
| Бактериальный вагиноз | Предпочтительна пероральная форма применения [УД – А] metronidazole: 250 mg перорально 3 раза в день 7 дней или 500 мг 2 раза в день 7 дней. Метронидазол во время беременности – препарат из категории В. | 1-я линия Метронидазол не зависимо от формы применения [УД – А, В]. Метронидазол 500 мг 2 раза в день 7 дней или Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 5 дней. Клиндамицин [УД – С]. Клиндамицин 2% крем однократно интравагинально по 5 г (1 аппликатор) на ночь 7 дней или вагинальные свечи 100 мг 1 раз в день 3 дня или клиндамицин 300 мг 2 раза в день 7 дней per os. 2-я линия – Тинидазол – 2 г в день 3 дня или 1 г в день 5 дней per os. При рецидивирующей форме: Метронидазол 500 мг 2 раза в день 10-14дней; Метронидазол гель 1% по 5 гр (1 аппликатор) интравагинально 1 раз в день на ночь 10 дней, далее 2 раза в неделю 3-6 мес. |
| Трихомонадный вагинит/вульвит | Метронидазол 2 г или тинидазол 2г (как альтернативная терапия) per os однократно и одномоментно. | Местная терапия не эффективна. Рекомендуются препараты системного пользования для эффективной иррадикации инфекции. [УД – А, В]: Метронидазол 2 гр одномоментно или 500 мг 2 раза в день 7 дней, тинидазол 2 г одномоментно. Лечение полового партнера улучшает показатель эффективности лечения [УД I-A]. |
| Кандидозный вульвит/вагинит | Рекомендуется местная терапия. Клотримазол является препаратом выбора [УД – А]. Clotrimazole: 100 mg интравагинально 1 раз в день на ночь 7 дней. | Лечение может быть пероральным или местным [УД – А]. Возможно лечение краткими курсами (1-3 дня). Лечение полового партнера не рекомендуется. Вutoconazole: (2% cream) по 5 g (1 аппликатор) интравагинально 3 дня. или clotrimazole: (1% cream) по 5 g интравагинально на ночь 7-14 дней или clotrimazole: 100 mg вагинальные таблетки интравагинально на ночь 1 раз в день 7 дней или 2 раза в день 3дня или miconazole: (2% cream) по 5 g интравагинально на ночь 7 дней или miconazole: 100 mg вагинальные свечи 1 раз в день на ночь 7 дней или 2 раза в день 3 дня или tioconazole: (6.5% ointment) по 5 g интравагинально однократно на ночь (после регистрации в РК) или fluconazole: 150 mg/dose однократно, одномоментно или nystatin: 100,000 интравагинально 1 раз в день на ночь 14 дней. При осложненной форме: clotrimazole: 100 mg интравагинально 7 дней по 1 разу в день или fluconazole: 150 mg перорально 1 раз в день 3 дня. При рецидивирующей форме: Imidazole cream: 10-14 дней как при неосложненной форме. fluconazole: 150 mg/dose: 3 дозы, в течении 72 часов; Кандидоз не-Albicans: Амфотерецин-В суппозитории: 50 мг один раз в день 14 дней. Нистатин свечи 100 000 Ед 1 раз в день 3-6 мес. |
| Аллергический вульвит/вагинит | Негормональные вагинальные кремы и гели, смягчающие средства, доступны без рецепта и обычно используются для восстановления рН влагалища и облегчения раздражения влагалища и зуд, а также увеличения количества вагинальной влаги. | |
Перечень основных лекарственных средств:
· Метронидазол 500 мг, гель 1%
· Клиндамицин 2%, таблетки 300 мг, вагинальные свечи 100 мг
· Тинидазол 500 мг, таблетки
· Вutoconazole 2% крем,
· Сlotrimazole 1%, 100 мг, вагинальные таблетки
· Miconazole 2%, вагинальные свечи 100 мг.
· Tioconazole 6,5% крем
· Fluconazole 150 мг
· Nystatin 100,000, вагинальные свечи
Перечень дополнительных лекарственных средств:
· Супрастин, Антигистаминные средства при сильном зуде
· Вагинальные свечи с лактобактериями
· Препараты для стимуляции регенерации пораженного эпителия: Витамин С, Витамин А для перорального или интравагинального применения.
Алгоритм действий при неотложных ситуациях:
Другие виды лечения: нет
Профилактические мероприятия: Предупреждение инфекционных заболеваний, барьерные методы контрацепции. Необходимо избегать ежедневного применения женских гигиенических средств, презервативов из латекса/диафрагмы, спринцевания и раздражителей, таких как сильные мыла или пены для ванн. Дополнительное применение вагинальных свечей с лактобактериями снижает риск рецидива бактериального вагиноза до 6 месяцев [7,8].
Мониторинг состояния пациента: индивидуальная карта наблюдения пациента, индивидуальный план действий. После основной терапии, с целью профилактики рецидива рекомендуется еженедельное применение флуконазола длительностью до 6 мес. (УД II-2A): clotrimazole: 100 mg вагинальные таблетки интравагинально 5 дней, 1 раз в месяц в течение 6 месяцев; fluconazole: 150 mg перорально 1 раз в неделю; ketoconazole 100 мг 1 раз в день (под контролем побочных явлений).
Индикаторы эффективности лечения:
· улучшение самочувствия;
· прекращение выделений;
· восстановление влагалищной микрофлоры.
Госпитализация
Показания для плановой госпитализации:
Дневной стационар
· абсцесс бартолиновой железы (для вскрытия и дренажа, марсупиализации, дренаж Word – катетером).
· вульвит, вагинит: нет
Показания для экстренной госпитализации:
Дневной стационар
· абсцесс бартолиновой железы (для хирургического лечения (вскрытия и дренажа)).
· вульвит, вагинит: нет
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе:
| ВОП | – | врачи общей практики |
| ОАК | – | общий анализ крови |
| СОЭ | – | скорость оседания эритроцитов |
| РВ | – | реакция Вассермана |
| ВИЧ | – | вирус иммунодефицита человека |
| ПЦР | – | полимеразно-цепная реакция |
| ИППП | – | инфекции, передающиеся половым путем |
| УД | – | уровень доказательности |
Список разработчиков протокола с указанием квалификационных данных:
1) Дощанова Айкерм Мжаверовна – доктор медицинских наук, профессор, врач высшей категории, заведующая кафедрой акушерства и гинекологии интернатуры АО «Медицинский университет Астана».
2) Миреева Алла Эвельевна – доктор медицинских наук, профессор, врач высшей категории, профессор кафедры акушерства и гинекологии по интернатуре КазНМУ им. С.Д. Асфендиярова.
3) Тулетова Айнур Серикбаевна – PhD, врач первой категории, ассистент кафедры акушерства и гинекологии интернатуры АО «Медицинский университет Астана».
4) Мажитов Талгат Мансурович – доктор медицинских наук, профессор АО «Медицинский университет Астана», врач клинический фармаколог высшей категории.
Указание на отсутствие конфликта интересов: нет
Список рецензентов: Рыжкова Светлана Николаевна – доктор медицинских наук, профессор, руководитель кафедры акушерства и гинекологии факультета последипломного и дополнительного образования РГП на ПХВ «Западно – Казахстанский медицинский университет им М. Оспанова»
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.